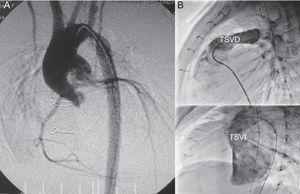
La hipoplasia grave o atresia valvular aórtica asociada a comunicación interventricular y ventrículos de tamaño adecuado es una entidad excepcional en el neonato. Es posible la corrección biventricular, en un solo tiempo (descrita por Yasui en 1987)1 o en 2 estadios, mediante cirugía de Norwood para después establecer fisiología biventricular con conversión a Rastelli (empleada con éxito en 1981)2. Ello implica la reconstrucción de la aorta ascendente mediante técnica de Damus-Kaye-Stansel (figura A), cierre de la comunicación interventricular y conducto entre ventrículo derecho y la arteria pulmonar (figura B), asociando en ocasiones la reconstrucción del arco aórtico. Presentamos los resultados del seguimiento a medio plazo de nuestra serie.
A: angiografía; aorta ascendente reconstruida con el tronco pulmonar (Damus-Kaye-Stansel). B: cateterismo derecho, tracto de salida del ventrículo derecho con el paso de contraste a través del conducto ventrículo derecho-arteria pulmonar; cateterismo izquierdo, tracto de salida del ventrículo izquierdo, con el paso de contraste hacia la neoaorta. TSVD: tracto de salida del ventrículo derecho; TSVI: tracto de salida del ventrículo izquierdo.
Desde 1990 hasta 2013, se ha sometido a 27 pacientes (media de edad, 19 [2-112] días; peso medio, 3,25 [2,1-5,2] kg) con dicho diagnóstico (atresia valvular aórtica en 18 e hipoplasia grave en 9, definida por un diámetro del anillo < 3 mm) a reparación biventricular (arco aórtico interrumpido en 14 y coartación aórtica en 7). En 19 pacientes (70,4%) se realizó reparación primaria (cirugía de Yasui)1 y en 8 (29,6%), en 2 estadios con técnica de Norwood2 y posterior conversión a Rastelli a los 9,6 (0,3-29,2) meses.
Los criterios (ecocardiografía bidimensional) para optar por dicha reparación fueron ventrículo izquierdo sin fibroelastosis, buena función ventricular, z-score del anillo mitral > –2, cociente ventricular izquierdo (eje largo) > 0,8, ventrículo izquierdo ≥ 20 ml/m2 y comunicación interventricular no restrictiva. En 2008 se implantó el abordaje estadiado como la técnica estándar.
Los datos se extrajeron de nuestra base (HeartSuite, Systeria, Inc.; Glasgow, Reino Unido) y de las historias clínicas. El análisis se realizó mediante el software R-Core-Team 2013 versión 3.0.2 (Viena, Austria). En el análisis de supervivencia se empleó el método de Kaplan-Meier (log-rank test). Un valor de p < 0,05 se consideró significativo.
La mortalidad total a 30 días fue del 25,9% (n=7) y la mortalidad operatoria, del 7,4% (n=2, ambas tras cirugía de Yasui1 con fallo a la salida de circulación extracorpórea en el periodo previo a la implantación de técnicas de soporte circulatorio de larga duración). Las causas de muerte precoz restantes fueron de origen no cardiaco. No hubo mortalidad entre estadios con el abordaje en dos tiempos. La mortalidad durante el seguimiento (media, 8,4±5,3 [0,9-23] años) fue del 10,5% (n=2, ambas tras corrección primaria: muerte súbita de origen indeterminado; episodios de taquicardia ventricular y parada cardiorrespiratoria irreversible). De los 20 supervivientes, 9 (45%) precisaron intervencionismo (estenosis de arco o recoartación en 5 y estenosis del conducto en 9) y a 9 se los volvió a intervenir para recambio del conducto (implante de marcapasos en uno tras resección de obstrucción del tracto de salida izquierdo). De los supervivientes iniciales (n=20), estaban libres de reintervenciones 1, 2, 5 y 10 años después el 95, el 85, el 50 y el 35%, y sin procedimientos percutáneos 1, 2 y 5 años después el 70, el 65 y el 55%. La incidencia de reintervenciones e intervencionismos en cada grupo según la técnica quirúrgica se detalla en la tabla. La supervivencia total durante el seguimiento (n=20) era del 95% a los 10 años.
La corrección primaria y la cirugía en dos estadios son dos opciones con resultados superponibles para la corrección biventricular en este contexto3,4 que constituyen una estrategia segura y eficaz, con una supervivencia a medio plazo excelente, aunque con una tasa de reintervenciones/intervencionismos elevada.
La cirugía de Yasui1 (procedimiento de alto riesgo para el neonato, en ocasiones de bajo peso), evita una fisiología univentricular provisional y permite una corrección completa. Con la técnica de Norwood2, se evita la complejidad inicial de una cirugía correctora, además de que implica a 2 ventrículos normales contribuyendo al gasto cardiaco y permite un periodo de crecimiento previo hasta la corrección biventricular definitiva. Esto puede permitir una mejor selección de los candidatos, ya que puede existir algún paciente que se beneficie de una fisiología univentricular que de otra forma no se podría haber identificado, lo cual cobra especial relevancia en los ventrículos izquierdos límites.
El estudio de la Congenital Heart Surgeons’ Society Data Center (Toronto) refleja que la reparación biventricular primaria en el neonato en casos de estenosis aórtica crítica conduce a una elevada tasa de reintervenciones (el 50% a 3 años), que condiciona una mortalidad a 30 días del 60%, lo que podría reflejar una indicación inicial inadecuada5,6. Quizá la causa es la creencia de que debe conseguirse una septación precoz. No obstante, los fundamentos para escoger una u otra opción quirúrgica siguen siendo controvertidos y seguirán siendo objeto de debate.