La historia natural de la insuficiencia cardiaca (IC) está jalonada por las descompensaciones, que habitualmente requieren hospitalización. En nuestro medio, el número de ingresos hospitalarios por IC ha ido aumentando en las últimas décadas1,2. Además del inherente coste económico, la mortalidad relacionada con las hospitalizaciones también es alta3. Por lo tanto, la prevención de los reingresos debería ser uno de los principales objetivos en el tratamiento de los pacientes ambulatorios con IC. La mayoría de los modelos predictivos de reingreso que se han propuesto se basan en datos procedentes de pacientes hospitalizados, por lo que no reflejan fiablemente la condición clínica de los pacientes ambulatorios. Recientemente, nuestro grupo ha desarrollado una nueva herramienta, el Redin-SCORE4, para calcular el riesgo de reingreso por IC a corto y largo plazo de los pacientes ambulatorios. La puntuación es fácil de calcular y emplea 6 parámetros habituales en el seguimiento de los pacientes con IC: la presencia de signos de IC izquierda (disnea paroxística nocturna, ortopnea, tercer ruido o crepitantes); frecuencia cardiaca > 70 lpm; anemia (hemoglobina < 130 g/l los varones y < 120 g/l las mujeres); fracción aminoterminal del propéptido natriurético cerebral > 1.000 ng/l; filtrado glomerular < 60 ml/min/1,73 m2, y aurícula izquierda dilatada en el ecocardiograma (> 26 mm/m2). Sin embargo, una de las limitaciones inherentes a cualquier puntuación es la necesidad de validación en otras poblaciones y, en nuestro caso particular, la baja incidencia de eventos (17%) registrada en la muestra de derivación original. Por este motivo, con el fin de ampliar la validez de esta nueva escala de riesgo, se decidió evaluar su capacidad predictiva y discriminativa en una cohorte contemporánea de pacientes ambulatorios con IC.
Para ello, se realizó un estudio prospectivo en el que se incluyó a los pacientes remitidos por primera vez a la unidad de IC de nuestro hospital desde junio de 2012 hasta diciembre del 2014 (n = 237). El seguimiento se llevó a cabo por un equipo entrenado de cardiólogos y personal de enfermería mediante la revisión de historias clínicas y llamadas telefónicas para registrar la hospitalización por IC durante el año siguiente. La capacidad de discriminación se calculó mediante el estadístico C. La calibración, la pendiente y la intersección del modelo se evaluaron mediante el test de bondad de ajuste de Hosmer-Lemeshow. Se realizó un análisis de curvas de decisión para estimar cuánto incrementaba la aplicación del Redin-SCORE la tasa de verdaderos positivos sin aumentar el número de falsos positivos5,6.
De los 237 pacientes, el 5,4% (13 pacientes) requirieron ingreso por IC durante el primer mes y el 29,5% (70 pacientes) durante el primer año. La tabla muestra las principales características de la cohorte según la presencia de eventos en el seguimiento. Los pacientes que requirieron ingreso por IC tuvieron más edad y mayor frecuencia de cardiopatía isquémica y se encontraron en una clase funcional más avanzada. Analíticamente tuvieron menor filtrado glomerular, mayor anemia y elevación de la fracción aminoterminal del propéptido natriurético cerebral. Además, presentaron más mortalidad y necesidad de trasplante cardiaco.
Características basales de la población según reingreso por insuficiencia cardiaca al año
| Sin ingreso (n = 167) | Ingreso por IC (n = 70) | p | |
|---|---|---|---|
| Varones | 114 (68) | 50 (71) | 0,630 |
| Edad (años) | 65 ± 14 | 70 ± 11 | 0,008 |
| Fibrilación auricular | 60 (36) | 29 (41) | 0,425 |
| Etiología isquémica | 44 (26) | 32 (46) | 0,004 |
| Diabetes mellitus | 53 (32) | 30 (43) | 0,102 |
| Hipertensión arterial | 118 (71) | 55 (79) | 0,211 |
| Dislipemia | 73 (44) | 46 (66) | 0,002 |
| Antecedente de tabaquismo | 115 (69) | 44 (63) | 0,369 |
| NYHA III-IV | 53 (32) | 46 (66) | < 0,001 |
| EPOC | 40 (27) | 20 (31) | 0,557 |
| PAS (mmHg) | 126 ± 21 | 120 ± 22 | 0,085 |
| FEVI (%) | 40 ± 17 | 41 ± 18 | 0,651 |
| NT-proBNP (ng/l) | 2.968 ± 5.481 | 6.143 ± 7.679 | 0,002 |
| FG (CKD-EPI) (ml/min/1,73 m2) | 62 ± 20 | 53 ± 19 | 0,001 |
| Hemoglobina (g/l) | 134 ± 18 | 126 ± 18 | 0,002 |
| Bloqueadores beta | 146 (87) | 56 (80) | 0,142 |
| IECA/ARA-II | 147 (88) | 60 (86) | 0,626 |
| Furosemida | 129 (77) | 65 (93) | 0,004 |
| Antialdosterónicos | 75 (45) | 38 (54) | 0,187 |
| Marcapasos | 19 (13) | 15 (23) | 0,057 |
| Resincronización | 13 (8) | 8 (11) | 0,368 |
| DAI | 29 (17) | 14 (20) | 0,631 |
| Trasplante cardiaco | 3 (2) | 5 (7) | 0,038 |
| Signos de insuficiencia izquierda | 25 (15) | 22 (31) | 0,004 |
| FC > 70 lpm | 89 (53) | 37 (53) | 0,951 |
| Anemia | 51 (31) | 36 (51) | 0,002 |
| NT-proBNP > 1.000 ng/l | 94 (56) | 58 (83) | < 0,001 |
| FG < 60 ml/min/1,73 m2 | 60 (36) | 44 (63) | < 0,001 |
| AI > 26 mm/m2 | 77 (46) | 44 (63) | 0,019 |
| Mortalidad global (%) | 4 (2) | 22 (31) | < 0,001 |
| Discriminación y calibración en el conjunto de la población | Estadístico C | Valor de p: Hosmer-Lemershow | Pendiente | Intersección |
|---|---|---|---|---|
| Reingreso por IC al mes | 0,67 | 0,458 | 0,54 | −1,23 |
| Reingreso por IC al año | 0,71 | 0,601 | 1,05 | 0,05 |
AI: aurícula izquierda; ARA-II: antagonistas del receptor de la angiotensina II; CKD-EPI: Chronic Kidney Disease Epidemiology Collaboration; DAI: desfibrilador automático implantable; EPOC: enfermedad pulmonar obstructiva crónica; FC: frecuencia cardiaca; FEVI: fracción de eyección del ventrículo izquierdo; FG: filtrado glomerular; IC: insuficiencia cardiaca; IECA: inhibidores de la enzima de conversión de la angiotensina; NYHA: clase funcional de la New York Heart Association; PAS: presión arterial sistólica.
Los datos expresan n (%) o media ± desviación estándar.
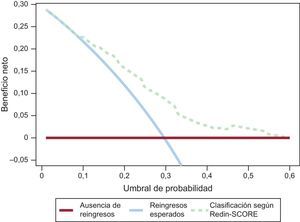
El análisis por categorías de riesgo según la puntuación obtenida en el Redin-SCORE mostró un aumento progresivo del porcentaje de eventos, tanto al mes (< 20 puntos, el 3,2%; ≥ 20 puntos, el 9,4%; p = 0,04) como al año (≤ 12 puntos, el 12,2%; 13–20 puntos, el 36%; 21–30 puntos, el 47%; p < 0,001). Dada la diferencia de eventos registrados entre la población de derivación y la de validación externa, se recalibraron las probabilidades de las distintas puntuaciones y se obtuvieron valores no significativos en los test de bondad de ajuste (tabla). Además, los índices estadísticos C en la cohorte actual no se distanciaron significativamente de los valores de discriminación indicados en nuestra serie original (C = 0,67 frente a C = 0,73 al mes; p = 0,459; C = 0,71 frente a C = 0,67 al año; p = 0,295). En la validación externa realizada previamente en la cohorte MUSIC, se obtuvo un índice C = 0,71 a los 6 meses y C = 0,69 al año. La figura presenta el análisis de curvas de decisión, en la que se observa que la aplicación del Redin-SCORE mejora el beneficio neto respecto a la estrategia de no aplicar ningún elemento de discriminación a la población de pacientes con IC.
Curvas de decisión para el modelo de predicción Redin-SCORE de reingreso por IC al año. En el eje de abscisas se representa el umbral de probabilidad de reingreso por IC según el Redin-SCORE. En el eje de ordenadas se representa el beneficio neto [(verdaderos positivos – w × falsos positivos) / número total de pacientes]: los valores positivos indicarían una mejora en la clasificación de los pacientes, y w es un factor corrector del umbral de probabilidad. El límite superior es 0,30 porque la incidencia de reingreso por IC en nuestra población fue del 30%. La línea continua roja supone que ningún paciente reingresa por IC al año. La línea azul asume que reingresan todos los casos esperados, un 30% durante el primer año. La línea de puntos representa el resultado de aplicar el Redin-SCORE. Así, para una probabilidad de reingreso al año entre el 10 y el 60%, el Redin-SCORE aporta un beneficio neto debido a una mejor clasificación de los pacientes. IC: insuficiencia cardiaca. Esta figura se muestra a todo color solo en la versión electrónica del artículo.
En el presente trabajo se valida externamente el Redin-SCORE, una nueva escala para predecir el reingreso por IC a corto y largo plazo de los pacientes ambulatorios. En una cohorte contemporánea de pacientes con IC, el Redin-SCORE presentó aceptable capacidad discriminativa y calibración, especialmente al año. Este trabajo respaldara su utilidad clínica como herramienta de estratificación para los pacientes con IC de nuestro medio.
FINANCIACIÓNRedes Temáticas de Investigación Cooperativa en Salud del Instituto de Salud Carlos III (REDINSCOR) [n.o RD06-0003-0000] y Red de Investigación Cardiovascular del Instituto de Salud Carlos III (RIC) [n.o RD12/0042/0002].

![Curvas de decisión para el modelo de predicción Redin-SCORE de reingreso por IC al año. En el eje de abscisas se representa el umbral de probabilidad de reingreso por IC según el Redin-SCORE. En el eje de ordenadas se representa el beneficio neto [(verdaderos positivos – w × falsos positivos) / número total de pacientes]: los valores positivos indicarían una mejora en la clasificación de los pacientes, y w es un factor corrector del umbral de probabilidad. El límite superior es 0,30 porque la incidencia de reingreso por IC en nuestra población fue del 30%. La línea continua roja supone que ningún paciente reingresa por IC al año. La línea azul asume que reingresan todos los casos esperados, un 30% durante el primer año. La línea de puntos representa el resultado de aplicar el Redin-SCORE. Así, para una probabilidad de reingreso al año entre el 10 y el 60%, el Redin-SCORE aporta un beneficio neto debido a una mejor clasificación de los pacientes. IC: insuficiencia cardiaca. Esta figura se muestra a todo color solo en la versión electrónica del artículo. Curvas de decisión para el modelo de predicción Redin-SCORE de reingreso por IC al año. En el eje de abscisas se representa el umbral de probabilidad de reingreso por IC según el Redin-SCORE. En el eje de ordenadas se representa el beneficio neto [(verdaderos positivos – w × falsos positivos) / número total de pacientes]: los valores positivos indicarían una mejora en la clasificación de los pacientes, y w es un factor corrector del umbral de probabilidad. El límite superior es 0,30 porque la incidencia de reingreso por IC en nuestra población fue del 30%. La línea continua roja supone que ningún paciente reingresa por IC al año. La línea azul asume que reingresan todos los casos esperados, un 30% durante el primer año. La línea de puntos representa el resultado de aplicar el Redin-SCORE. Así, para una probabilidad de reingreso al año entre el 10 y el 60%, el Redin-SCORE aporta un beneficio neto debido a una mejor clasificación de los pacientes. IC: insuficiencia cardiaca. Esta figura se muestra a todo color solo en la versión electrónica del artículo.](https://static.elsevier.es/multimedia/03008932/0000006900000012/v6_201710131408/S0300893216303256/v6_201710131408/es/main.assets/thumbnail/gr1.jpeg?xkr=eyJpdiI6ImY3cXJ5cUtCMTFGUVc2UTBXM2pwdnc9PSIsInZhbHVlIjoiSHI3TVFFR01ITDM3WGo2SzF0MW9rZVpXSmlySjY0cmVOQ2VQdTZXSlZVOD0iLCJtYWMiOiI1NDgwMTM2YmY0MzcwZjg4YTMyZGQ1MzQxZjkzODA1YWQ4MmJjMDlkNDc4YTVlMzRkYzdkYWYyMzU4NDk5YWI5IiwidGFnIjoiIn0=)