Se revisan los principales avances publicados en el año 2012 sobre cardiopatía isquémica, junto con las novedades más relevantes sobre manejo de los pacientes cardiacos críticos.
Palabras clave
Pese a que en los últimos años asistimos a una disminución de la mortalidad por enfermedad cardiovascular total (el 30% de 1998 a 2008)1, la enfermedad coronaria continúa siendo una de las principales causas de morbimortalidad en los países industrializados. De hecho, la cardiopatía isquémica es la causa más frecuente de muerte de origen cardiovascular y supone entre el 30 y el 50% de muertes2,3. Así, en España la cardiopatía isquémica causa casi 1/10 muertes, proporción que se eleva a 1/6 en Estados Unidos3.
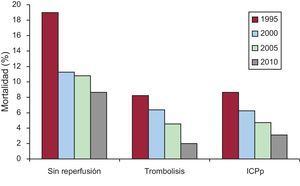
Recientemente se han actualizado los datos de varios registros nacionales franceses, y se aprecia una reducción en la mortalidad precoz (a 30 días) por infarto agudo de miocardio con elevación del segmento ST (IAMCEST), del 68% (del 13 al 4%) en los últimos 15 años4. Esta reducción de la mortalidad se explica no sólo por una mejor asistencia sanitaria, sino también por los cambios epidemiológicos ocurridos en la población, como pone de manifiesto que la mejoría ocurriera incluso en los pacientes no sometidos a reperfusión (fig. 1). En España, los datos de los registros PRIAMHO I y II y MASCARA muestran también una reducción significativa de la mortalidad precoz del IAMCEST entre 1995 y 2005: del 12,6 al 6%5.
Evolución de la mortalidad por infarto agudo de miocardio con elevación del ST, según el tratamiento de reperfusión recibido. ICPp: intervencionismo coronario percutáneo primario. Adaptado con permiso de Roger et al3.
Pese a estos datos alentadores, queda camino por recorrer. Así, un registro español de más de 11.000 pacientes ha analizado el pronóstico a largo plazo tras un infarto, y se ha objetivado una elevada tasa de reingresos, que los autores correlacionaron con la coexistencia de factores de riesgo cardiovascular6–8, cuyo control es subóptimo con frecuencia. Estos hechos ponen de manifiesto la necesidad de mejorar las estrategias de prevención secundaria.
Genética y factores de riesgo cardiovascularEl conocimiento del genoma humano ha aportado más información sobre la contribución de los factores genéticos a la aparición y el desarrollo de la cardiopatía isquémica. Un estudio realizado a partir de muestras sanguíneas obtenidas en el registro WOSCOPS encontró asociación entre el cromosoma Y y el riesgo de enfermedad coronaria en varones europeos a través de genes implicados en la inflamación y la respuesta inmunitaria1. En la misma línea otro trabajo, que analizó a 25.000 pacientes incluidos en 12 estudios, encontró asociaciones entre diversos polimorfismos y la aparición de eventos coronarios, implicando a factores de riesgo distintos de los clásicamente establecidos9. La asociación entre la expresión de ocho loci concretos del genoma humano y la actividad y la concentración de la lipoproteína fosfolipasa A2, relacionada con el desarrollo de enfermedad coronaria, se ha demostrado en un metaanálisis de 13.664 pacientes10.
En relación con los factores de riesgo cardiovascular, varios estudios poblacionales norteamericanos han puesto de manifiesto una reducción de la prevalencia de tabaquismo, hipertensión arterial e hipercolesterolemia, mientras aumentan la obesidad y la diabetes mellitus y no se modifican los niveles de actividad física3,11. En un registro norteamericano de 50.149 pacientes con infarto agudo de miocardio, la obesidad extrema (índice de masa corporal > 40) se asoció a mayor mortalidad hospitalaria pese a presentar una anatomía coronaria y función ventricular más favorables y similar manejo terapéutico12. En un metaanálisis que incluyó a casi 4 millones de individuos, el tabaquismo en los varones se asoció a un incremento del 25% en el riesgo de enfermedad coronaria respecto a las mujeres; no obstante, no se pudo descartar la interferencia de otros factores ambientales13.
TÉCNICAS DIAGNÓSTICASEn pacientes con sospecha de síndrome coronario agudo (SCA), se ha demostrado que la puntuación de calcio coronario por tomografía computarizada (TC) presenta una capacidad aditiva de predicción de eventos, mientras que otras variables (como la proteína C y los péptidos natriuréticos) no aportan información adicional14. El papel de la angio-TC coronaria en el servicio de urgencias para pacientes con sospecha de SCA se ha valorado en el estudio ROMICAT II15. Se incluyó a 1.000 pacientes con dolor torácico, ECG sin alteraciones y troponina negativa. Se asignó a los pacientes a angio-TC o manejo estándar (troponinas seriadas). El objetivo primario fue la duración de la estancia hospitalaria. El tiempo transcurrido hasta el diagnóstico fue una media de 10,4 h en el grupo de angio-TC y 18,7 h en el grupo control (p = 0,001); la estancia hospitalaria se redujo una media de 7,6 h en los primeros (p = 0,002), con mayor proporción de pacientes del grupo de angio-TC dados de alta directamente desde urgencias (el 47 frente al 12%; p < 0,001). La proporción de SCA fue del 8% y no hubo casos no detectado en ninguno de los dos grupos, como tampoco diferencias en eventos a 28 días. Los pacientes del grupo de angio-TC recibieron más radiación, pero el coste acumulado de ambas estrategias fue similar. Siguiendo esta línea, otro ensayo clínico avala la decisión de dar de alta desde urgencias de manera segura a los pacientes con sospecha de SCA y riesgo intermedio, basándose en la información derivada de la angio-TC16. Se trata, no obstante, de estudios realizados en centros muy seleccionados con condiciones óptimas (amplia disponibilidad del angio-TC, experiencia contrastada), cuyos resultados probablemente no sean extrapolables. Además, los potenciales efectos secundarios derivados de la técnica (exceso de radiación, uso de contraste) y la ausencia de un beneficio clínico real obligan a ser muy cautelosos en su generalización a los pacientes con dolor torácico y sin criterios clínicos de riesgo17.
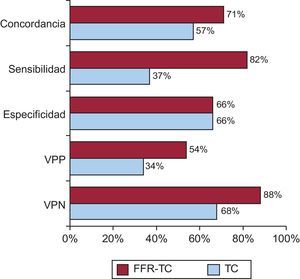
La determinación no invasiva de la reserva fraccional de flujo obtenida mediante angio-TC coronaria parece tener mejor rentabilidad diagnóstica que la angio-TC coronaria sola en el estudio de la enfermedad coronaria estable18 (fig. 2).
Concordancia, sensibilidad, especificidad y valores predictivos positivo y negativo de la reserva fraccional de flujo estimada mediante tomografía computarizada (punto de corte, 0,80) y estenosis > 50% determinada por tomografía computarizada en comparación con la significación funcional obtenida mediante estimación invasiva de la reserva fraccional de flujo (punto de corte, 0,80). Adaptado de Min et al18. FFR-TC: reserva fraccional de flujo mediante tomografía computarizada; TC: tomografía computarizada; VPN: valores predictivos negativos; VPP: valores predictivos positivos.
Un estudio reciente muestra que disponer de valores de growth differentiation factor 15 (GDF-15) al ingreso mejora el valor predictivo de la escala GRACE, recomendada en la guías. En un estudio con 1.122 pacientes con SCA sin elevación del ST (SCASEST), la utilización de este marcador reclasificó al 31% de los pacientes sin eventos como de bajo riesgo y al 27% de los que tuvieron eventos, como de alto riesgo19. De forma similar, la determinación de NT-proBNP mejora el valor predictivo del GRACE.
El papel de la troponina ultrasensible en la identificación de SCASEST en individuos con troponina convencional normal fue el objeto de un estudio que incluyó a 446 pacientes atendidos en urgencias por dolor torácico. Aunque la elevación de la troponina ultrasensible permitió reclasificar como SCASEST al 19% de los sujetos, su capacidad pronóstica aditiva a las variables clínicas y electrocardiográficas clásicas fue escasa. Se objetivó, no obstante, un excelente valor predictivo negativo para cifras ≤ 3 ng/l20.
Un interesante trabajo traslacional ha puesto de manifiesto que el estudio del perfil metabólico puede ser muy útil en el manejo precoz de los pacientes con isquemia miocárdica aguda21.
ASPECTOS PECULIARES DE LA CARDIOPATÍA ISQUÉMICA EN EL ANCIANO Y LA MUJERTratamiento médico y terapia de reperfusión en octogenariosEn los ancianos se siguen infrautilizando los fármacos y la revascularización respecto a lo recomendado en las guías. En un estudio con 213 pacientes de 80 o más años y con cardiopatía isquémica, las prescripciones de IECA, bloqueadores beta, estatinas y ácido acetilsalicílico fueron tan sólo del 43, el 56, el 56 y el 66% respectivamente, sin que el grado de comorbilidad influyese en cuanto al uso de fármacos22. Un registro con pacientes de edad ≥ 85 años ingresados por SCASEST indica que el abordaje intervencionista se relaciona con mayor supervivencia y menos eventos isquémicos que el tratamiento conservador, y el beneficio se mantiene tras minimizar el sesgo de selección mediante propensity score23. La tasa de reperfusión en una amplia muestra de ancianos con más de 80 años ingresados por IAMCEST en Estados Unidos en 2004-2008 es < 50%, aunque la proporción de revascularización mecánica ha aumentado en la última década24. Un estudio similar monocéntrico español, con 102 ancianos de edad ≥ 85 años en un periodo más actual (2005-2011), mostró una tasa de reperfusión del 68%, aunque con mayor proporción de fibrinolisis25.
Cirugía de revascularización coronaria en ancianosAunque se ha comunicado mayor supervivencia a largo plazo de los mayores de 65 años con enfermedad multivaso revascularizados quirúrgicamente comparado con intervencionismo coronario percutáneo (ICP)26, la revascularización quirúrgica completa no mostró beneficio significativo respecto a la incompleta en una muestra de 476 octogenarios con enfermedad de tres vasos27. Dos estudios aleatorizados han mostrado similares mortalidades (a 30 días y a 6 meses) tras la revascularización quirúrgica con o sin circulación extracorpórea28,29. Un subanálisis del registro CUSTOMIZE muestra que, mientras en enfermos más jóvenes con tronco no protegido la revascularización quirúrgica es superior a la percutánea usando stents farmacoactivos, esta ventaja desaparece en pacientes de 75 o más años30.
Peculiaridades del sexo femeninoLos últimos trabajos publicados31,32 concluyen que las tasas de mortalidad son más altas entre las mujeres jóvenes con SCA que entre los varones, pero esta diferencia desaparece con la edad, y el pronóstico a largo plazo es incluso mejor entre las mujeres de edades avanzadas. En la cardiopatía isquémica estable, el sexo no parece ser un factor pronóstico independiente33; sin embargo, tanto en la cardiopatía isquémica aguda como en la crónica, se revasculariza a las mujeres en menor proporción que a los varones, si bien la ausencia de enfermedad coronaria epicárdica es más frecuente en ellas31–33.
SÍNDROME CORONARIO AGUDO SIN ELEVACIÓN DEL STTratamiento antitrombóticoEste año se han publicado los resultados del estudio TRACER, que incluyó a 12.944 pacientes con SCASEST tratados con ácido acetilsalicílico + clopidogrel y aleatorizados a recibir vorapaxar o placebo34. El vorapaxar es un antagonista oral del receptor PAR-1 plaquetario y evita su activación por la trombina; en los estudio preclínicos, presentaba un buen perfil de seguridad. El objetivo primario del estudio TRACER valoró la incidencia de muerte cardiovascular, infarto, ictus, isquemia recurrente o necesidad de revascularización urgente a los 2 años. Este objetivo se alcanzó en el 18,5% de pacientes tratados con vorapaxar y en el 19,9% de los tratados con placebo (p = 0,07). Las hemorragias moderadas o graves (el 7,2 frente al 5,2%; p < 0,001) y las intracraneales (el 1,1 frente al 0,2%; p < 0,001) fueron más frecuentes en el grupo de vorapaxar. En definitiva, la estrategia de añadir un tercer antiagregante oral, el vorapaxar, para los pacientes con SCASEST fracasó en este estudio.
El estudio TRILOGY ACS investigó la eficacia de un tratamiento prolongado con prasugrel comparado con clopidogrel en 7.243 pacientes con SCASEST tratados de manera conservadora (sin coronariografía ni revascularización planeada)35. El objetivo primario valoró la incidencia de muerte cardiovascular, infarto o ictus durante una media de 17 meses de seguimiento. El objetivo se alcanzado en el 13,9% de los pacientes tratados con prasugrel y el 16% de los tratados con clopidogrel (p = 0,21). En este estudio, se ajustaron las dosis de prasugrel de los pacientes mayores de 75 años y con pesos < 60 kg (5 mg diarios). La incidencia de hemorragias graves e intracraneales fue similar en ambos grupos, aunque las hemorragias leves y moderadas fueron más frecuentes con prasugrel. Los autores concluyen que el prasugrel, utilizado a largo plazo en pacientes con SCASEST tratados de manera conservadora, no mejora los resultados del clopidogrel, aunque tampoco implica mayor riesgo de hemorragias importantes.
El estudio ISAR-REACT 4 incluyó a 1.721 pacientes con SCASEST de alto riesgo tratados con ICP y aleatorizados a recibir heparina más abciximab o bivalirudina antes del ICP36, tras ser tratados con ácido acetilsalicílico (250-500 mg) y clopidogrel (dosis de carga de 600 mg). El objetivo primario valoró la incidencia a 30 días de muerte, infarto, nueva revascularización o sangrado mayor. El objetivo se alcanzó en el 10,9% de los pacientes tratados con heparina más abciximab y en el 11,0% de los tratados con bivalirudina (p = 0,94). Como objetivo secundario, se valoraron los sangrados mayores a 30 días, cifra que fue menor en el grupo de bivalirudina (el 2,6 frente al 4,6%; p = 0,02). Estos resultados son congruentes y confirman la seguridad de la bivalirudina en el SCASEST tratado con ICP, de la misma forma que el estudio HORIZONS-AMI lo demostró en los SCA con elevación del ST (SCACEST) tratados con ICP primaria (ICPp). Por otro lado, se ha señalado que los pacientes del ISAR-REACT 4 no eran de alto riesgo y que los resultados son difícilmente extrapolables a pacientes tratados por vía radial o con los nuevos antiagregantes.
Un importante estudio publicado este año es el ATLAS ACS 2-TIMI 5137, que valoró la anticoagulación con un inhibidor oral del factor Xa, rivaroxabán a dosis de 2,5 o 5 mg cada 12 h, iniciado en la semana siguiente al SCA. Se aleatorizó a 15.526 pacientes a rivaroxabán o placebo durante una media de 13 meses (máximo, 31 meses), periodo en el que se valoró como objetivo primario la incidencia de muerte cardiovascular, infarto o ictus. Este objetivo se alcanzó en el 8,9% de los pacientes tratados con rivaroxabán frente al 10,7% de los tratados con placebo (hazard ratio = 0,84; p = 0,008). Rivaroxabán a dosis de 2,5 mg redujo además la mortalidad cardiovascular durante el seguimiento (el 2,7 frente al 4,1%; p = 0,002). Por otro lado, los pacientes tratados con rivaroxabán sufrieron más sangrados mayores (el 2,1 frente al 0,6%; p < 0,001) y más hemorragias intracraneales (el 0,6 frente al 0,2%; p = 0,009), pero sin aumento significativo de las hemorragias mortales (el 0,3 frente al 0,2%; p = 0,66). Se considera que este estudio marca una nueva etapa en el tratamiento anticoagulante como prevención secundaria en cardiopatía isquémica, especialmente para los sujetos con bajo riesgo hemorrágico.
Estrategia de revascularizaciónUn reciente metaanálisis refuerza la recomendación de la estrategia invasiva para los pacientes diabéticos con SCASEST38. En este análisis se incluyeron nueve ensayos que comparan una estrategia invasiva o conservadora, con un total de 9.904 pacientes con SCASEST, de los que 1.789 (18,1%) eran diabéticos. A los 12 meses, la reducción del riesgo de infarto no mortal en términos absolutos fue mayor con una estrategia invasiva en los diabéticos que en los no diabéticos (el 3,7 frente al 0,1%; interacción, p = 0,02), sin diferencias en mortalidad o ictus entre ambos grupos (interacción, p = 0,68 y p = 0,20 respectivamente).
Por otro lado, el impacto a los 5 años de haber sufrido un infarto relacionado con el procedimiento de revascularización en pacientes con SCASEST se ha valorado recientemente con los datos de los ensayos FRISC II, ICTUS y RITA-339. En este análisis, los pacientes que sufrieron un infarto relacionado con la revascularización tuvieron una mortalidad a largo plazo similar a la de los pacientes sin infarto, mientras que la de los pacientes con infarto espontáneo en los 6 meses siguientes a la revascularización fue significativamente mayor.
INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL SEGMENTO STMecanismos y estratificación pronósticaLa posibilidad de analizar, a partir del material aspirado durante el ICPp, el trombo causante de la oclusión coronaria que causa el IAMCEST ha permitido conocer algunas de sus características, que se asocian a mayor riesgo de embolización distal y peor reperfusión. En una serie de 178 pacientes, se ha observado que un alto contenido de eritrocitos en el material trombótico resulta deletéreo en la reperfusión y el remodelado tardío40. La presencia de trombo no siempre es evidente en la angiografía, sobre todo en las mujeres. En un grupo de 51 mujeres con IAMCEST sin lesiones angiográficas significativas, mediante ecografía intracoronaria se detectó rotura de placa en el 38% de los casos y signos de necrosis en la resonancia magnética cardiaca del 59%41; esto indica la posibilidad de embolización o vasospasmo en la patogenia del IAMCEST de mujeres con coronarias sin lesiones graves.
Siguen en estudio nuevos grupos celulares que son relevantes en las fases aguda y subaguda del IAMCEST. En la fase aguda, las células progenitoras endoteliales se incrementan de manera significativa. En un grupo de 32 pacientes se observó que esto ocurre especialmente en pacientes con enfermedad de un vaso42. Si bien los monocitos-macrófagos tienen un papel fundamental en la cicatrización del infarto, un estudio experimental ha demostrado que los linfocitos T CD4 reguladores también son importantes, y su ausencia o bloqueo dificulta este proceso43.
El electrocardiograma es una herramienta fundamental en el diagnóstico y el manejo del IAMCEST. Signos clásicos, fácilmente detectables, apuntan a un pronóstico desfavorable. Así, el bloqueo completo de rama derecha se detectó en el 6% de los casos en un registro de 6.742 pacientes, y tanto la mortalidad hospitalaria (14%) como el shock cardiogénico (16%) fueron idénticos que en pacientes con bloqueo de rama izquierda44; este impacto pronóstico se concentró en los pacientes con bloqueo de rama derecha de nueva aparición, que presentaron la mayor mortalidad (19%), superior tanto a la del bloqueo de rama izquierda de nueva aparición (13%) como a la de los trastornos de la conducción intraventricular antiguos, izquierdo (10%) y derecho (6%). La presencia de una elevación aguda del segmento ST en la derivación aVR incrementó el riesgo de muerte, y al mes era > 22% tanto en los infartos anteriores como en los inferiores45.
TratamientoLa dosis de carga de clopidogrel óptima en el tratamiento con ICPp se analizó en un estudio que aleatorizó a 201 pacientes con IAMCEST a 300 o 600 mg. El pretratamiento con 600 mg se asoció a menor tamaño del infarto, mejor resultado angiográfico, mejor preservación de la función sistólica y menos eventos a 30 días46.
Se analizó el efecto de la tromboaspiración manual y del abciximab intracoronario para reducir el tamaño del infarto en pacientes tratados con ICPp y anticoagulados con bivalirudina en un estudio aleatorizado de 452 pacientes con IAMCEST anterior. Mediante resonancia magnética cardiaca, se observó que el abciximab intracoronario, pero no la tromboaspiración, redujo el tamaño del infarto a los 30 días47. Los stents liberadores de fármacos, en comparación con los metálicos y con el balón farmacoactivo seguido de stent metálico, se siguen reafirmando como una buena opción en el tratamiento invasivo del IAMCEST48.
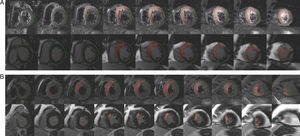
La resonancia magnética cardiaca se ha convertido en una técnica de excelencia para valorar el miocardio rescatado con las diferentes estrategias de reperfusión del IAMCEST (fig. 3). En un grupo de 118 pacientes se observó que, tanto con la ICPp como con la estrategia farmacoinvasiva, el factor determinante para salvar una cantidad significativa de miocardio (> 30%) es el retraso hasta la revascularización, más que el tipo de estrategia49. El talón de Aquiles de la estrategia farmacoinvasiva es la necesidad de angioplastia de rescate: en una serie de 50 pacientes tratados con angioplastia de rescate, el miocardio rescatado fue sólo el 3%50.
La resonancia magnética cardiaca permite, al comparar las áreas en riesgo y con necrosis, una excelente cuantificación del miocardio rescatado con la reperfusión. A y B: se muestran las áreas de hiperintensidad representativas del área en riesgo (arriba) y la necrosis (abajo, imágenes de realce tardío de gadolinio) en las proyecciones de eje corto; el paciente A se reperfundió a los 340 min del inicio del dolor y tuvo un índice de miocardio rescatado del 16%; el paciente B se reperfundió a los 115 min de iniciarse el dolor y tuvo un índice de miocardio rescatado del 82%. Reproducido con permiso de Monmeneu et al49.
Continúan los esfuerzos dirigidos a limitar el daño por reperfusión. En un estudio aleatorizado que incluyó a 871 pacientes, el tratamiento prehospitalario con glucosa-insulina-potasio, comparado con placebo, no disminuyó la progresión del infarto ni los eventos a corto plazo51. Los datos respecto al poscondicionamiento isquémico tras ICPp son contradictorios; mientras que en un estudio aleatorizado de 79 pacientes no se logró reducir el tamaño del infarto e incluso se observó una tendencia hacia mayor daño52, en otra serie de 50 pacientes se detectó menos edema e infarto en el grupo tratado53. Así pues, precisamos de más información clínica y experimental para complementar con nuevas terapias los grandes avances en cuanto al pronóstico del IAMCEST conseguidos durante las últimas décadas.
CUIDADOS CRÍTICOS CARDIOLÓGICOSEste año se han publicado importantes estudios en el campo de la reanimación cardiopulmonar. El estudio ROC PRIMED es un ensayo aleatorizado por grupos que incluyó a 9.933 pacientes adultos con parada cardiaca extrahospitalaria (PCEH) y comparó una estrategia consistente en el análisis precoz (tras 30-60 s de maniobras de reanimación) del ritmo cardiaco con otra en la que el análisis del ritmo —y posterior desfibrilación en los casos indicados— se demoró hasta 3 min tras haberse iniciado las maniobras54. El porcentaje de pacientes dados de alta sin limitaciones funcionales significativas —objetivo principal del estudio— fue del 5,9% en ambas ramas. Estos resultados muestran que ninguna de estas estrategias de reanimación es superior a la otra, aunque debe subrayarse que la adherencia a los tiempos estipulados no fue perfecta y que, por consideraciones éticas, no hubo ningún grupo en el que los pacientes no recibieran masaje cardiaco antes del análisis del ritmo.
La administración de adrenalina es desde hace décadas uno de los puntales de la reanimación cardiopulmonar, a pesar de que no se haya demostrado que este fármaco mejore el pronóstico de los pacientes y de que haya datos procedentes de estudios observacionales y ensayos clínicos que indican efecto perjudicial, sobre todo a dosis altas. Este año se ha publicado el mayor estudio realizado hasta la fecha sobre los efectos de la adrenalina administrada antes de llegar al hospital en pacientes con PCEH. En una cohorte de 417.188 pacientes, se observó que, si bien el uso de adrenalina se asoció con una mayor frecuencia de recuperación del pulso (el 18,5 frente al 5,7%), también lo hizo con una supervivencia al mes significativamente menor (el 5,4 frente al 4,7%) y con menor frecuencia de recuperación funcional satisfactoria55. Aunque estos resultados se confirmaron en subgrupos definidos por puntuaciones de propensión similares, no se los puede considerar definitivos, dada su naturaleza observacional. Sin embargo, subrayan la justificación de un ensayo clínico controlado con placebo que aclare inequívocamente el papel de la adrenalina en la reanimación de la PCEH.
Otro estudio analizó retrospectivamente la asociación entre la frecuencia de las compresiones torácicas durante los primeros 5 min de reanimación, la recuperación del pulso y la supervivencia hasta el alta hospitalaria en 3.098 pacientes con PCEH56. Los resultados confirmaron observaciones previas de que una frecuencia rápida es más efectiva para restablecer la circulación espontánea (120 lpm es la que obtuvo mejores resultados en ese sentido), si bien la frecuencia de las compresiones no se asoció con la supervivencia. Se ha comunicado que los beneficios inmediatos de la revascularización y la hipotermia terapéutica para la supervivencia de los pacientes reanimados después de una PCEH persisten a los 5 años de seguimiento57.
Pocos trabajos en el campo de los cuidados críticos cardiológicos habrán despertado más interés que dos ensayos clínicos recientes que han cuestionado los beneficios del balón de contrapulsación intraaórtico (BCIA). En el estudio CRISP AMI, realizado en 337 pacientes con IAMCEST anterior pero sin shock cardiogénico tratados con ICPp, el soporte circulatorio mediante un BCIA implantado antes del ICPp y mantenido durante al menos 12 h no redujo el tamaño del infarto medido mediante resonancia magnética cardiaca a los 3-5 días58.
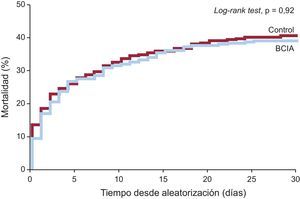
Mucho más impactantes han sido los resultados del estudio IABP-SHOCK II59, que aleatorizó a 600 pacientes con IAM con y sin elevación del ST complicado con shock cardiogénico de evolución < 12 h y no debido a complicación mecánica, tratados mayoritariamente con ICP, a recibir o no soporte con BCIA. El BCIA se insertó antes o inmediatamente tras el ICP y se mantuvo hasta la estabilización hemodinámica. La mortalidad a los 30 días (objetivo primario del estudio) fue del 39,7% de los pacientes tratados con BCIA y el 41,3% del grupo control (diferencias no significativas), y los resultados no se modificaron significativamente tras ajustar por diversas variables pronósticas y fueron homogéneos entre los diferentes subgrupos (fig. 4). Aunque el BCIA tuvo cierto efecto protector contra la disfunción multiorgánica, fue transitorio y no se acompañó de beneficios significativos en la evolución hemodinámica, la necesidad de fármacos vasoactivos, la concentración de lactato o la función renal. Antes de generalizar estos resultados, se debe tener en cuenta algunas particularidades de este estudio, como la elevada proporción de pacientes que habían requerido maniobras de reanimación antes de la aleatorización (45%) o que fueron sometidos a hipotermia terapéutica (38%) (lo que indica que en buena parte habían sufrido una PCEH) o la proporción relativamente baja de pacientes con IAMCEST anterior (42%) o taquicardia (sólo el 25% tenía una frecuencia cardiaca > 110 lpm). Hechas estas consideraciones y en espera de nuevos análisis que ayuden a interpretar mejor estos resultados e identificar subgrupos que podrían beneficiarse más del BCIA, parece probable que este estudio determine una reducción en el nivel de recomendación de esta terapia por las guías de práctica clínica y en la frecuencia de su utilización en pacientes con IAM y shock cardiogénico.
Curvas de Kaplan-Meier de mortalidad por cualquier causa durante los primeros 30 días tras la aleatorización en los pacientes incluidos en el estudio IABP-SHOCK II. BCIA: balón de contrapulsación intraaórtico. Reproducido con permiso de Thiele et al59.
También se han publicado estudios que hacen hincapié en el significado pronóstico adverso a largo plazo de la insuficiencia cardiaca durante el ingreso60 y de la anemia nosocomial en ausencia de sangrado61 en pacientes con SCA.
CONFLICTO DE INTERESESNinguno.