Full English text available from: www.revespcardiol.org/en
Aunque las lesiones en bifurcaciones suponen un 15–20% del total de las intervenciones coronarias percutáneas (ICP), su tratamiento óptimo continúa siendo objeto de controversia1. Estas lesiones plantean dificultades técnicas en la realización de la ICP y se asocian a tasas de complicaciones periintervención y de posteriores fallos de los stents más altas. Aunque los stents farmacoactivos (SFA) de segunda generación han reducido las tasas de reestenosis tras las ICP de bifurcaciones en comparación con los SFA de la anterior generación2, siguen existiendo dificultades importantes; entre ellas, evitar la oclusión brusca de una rama lateral (RL), atenuar el mayor riesgo de trombosis del stent comparado con el que se da en las lesiones que no afectan a bifurcaciones, y prevenir la reestenosis, sobre todo a la altura del ostium de una RL. La intervención con armazones vasculares bioabsorbibles (AVB) permitiría abordar algunas de estas limitaciones de los SFA metálicos convencionales en este contexto3.
Hasta la fecha, hay dos AVB farmacoactivos que han obtenido la autorización de marca CE para utilizarlos en Europa. En ambos casos se trata de armazones fabricados con polímeros de ácido láctico: el stent ABSORB liberador de everolimus (Abbott Vascular; Santa Clara, California, Estados Unidos) y el stent liberador de novolimus DESolve (Elixir Medical Corp.; Sunnyvale, California, Estados Unidos). Tras los resultados alentadores de los ensayos clínicos, es posible que un tercer dispositivo con una estructura básica de magnesio reciba la autorización de marca CE este año4. En Estados Unidos, actualmente no hay autorizado ningún dispositivo de este tipo, si bien recientemente un comité asesor de la Food and Drug Administration ha apoyado la solicitud de autorización de precomercialización del sistema de AVB ABSORB en marzo de 20165.
Los AVB actúan proporcionando una estructura de carácter transitorio que impide la oclusión aguda del vaso o la retracción, al tiempo que aportan liberación transitoria de un fármaco para prevenir la hiperplasia neoíntima, antes de sufrir una degradación completa (en un periodo de 2–4 años en el caso de los dispositivos a base de ácido láctico)6. En ciertos aspectos, hay motivos para pensar que las ventajas teóricas de los AVB respecto al implante de SFA metálicos pueden ser más pronunciadas en el caso de las lesiones en bifurcación. En primer lugar, dado que el grado de cicatrización arterial tardía que se observa con los SFA convencionales puede ser mayor tras una intervención en una birfurcación, sobre todo si se emplea una técnica de doble stent7, el beneficio que aporta al paciente un stent que acaba desapareciendo puede ser superior. En segundo lugar, el ensanchamiento tardío de la luz, como consecuencia de un remodelado positivo del vaso a medida que se produce la degradación del armazón, puede ser especialmente beneficioso en las zonas de bifurcación, dado el mayor riesgo de reestenosis en estos lugares que en las zonas que no son de bifurcación. En tercer lugar, en una lesión en bifurcación cuyo vaso principal se ha tratado con un stent, el encarcelamiento a largo plazo de la RL puede evitarse tras la reabsorción del AVB.
No obstante, hay algunas limitaciones asociadas al empleo de esta técnica en las zonas de bifurcación que es preciso tener en cuenta también. Dada su naturaleza polimérica, los AVB tienen unas propiedades estructurales y mecánicas diferentes que los stents metálicos. En primer lugar, requieren unos struts más gruesos y más anchos que los de los stents metálicos para aportar una fuerza radial suficiente para actuar como armazón del vaso. Según las mediciones realizadas por los fabricantes, los armazones ABSORB y DESolve tienen unos grosores de struts de 157 y 150 μm, respectivamente, en comparación con los 89 μm del SFA metálico Xience (Abbott Vascular), por ejemplo. La mayor anchura de los struts se traduce en una huella mayor del dispositivo, de un 27 y un 30%, respectivamente, en comparación con el 13% del stent Xience (para los dispositivos de 3,0 mm desplegados a la presión nominal en cada caso)8. Esto tiene diversas consecuencias: los AVB son voluminosos, con un perfil transversal de ∼1,4 mm en el ABSORB y el DESolve, en comparación con ∼1,1 mm en el Xience8; esto puede dificultar el uso del dispositivo en una lesión en bifurcación o el paso a través de los struts de un stent o armazón desplegados durante una ICP en una bifurcación. Además, los struts gruesos son más trombogénicos que los más finos, como consecuencia del flujo sanguíneo más turbulento y de una endotelización más lenta9. Este riesgo se amplifica cuando se emplea una técnica de doble stent, en la que puede haber un solapamiento de dos de las tres capas de stent en la carina. Además, en situaciones en las que la RL está encarcelada, los struts más anchos pueden aumentar el riesgo de oclusión aguda de la RL y el de infarto de miocardio periintervención como consecuencia de su mayor huella10. Por otra parte, se ha descrito la formación de un puente de neoíntima sobre los struts de un AVB ABSORB encarcelado antes de la reabsorción del armazón, con la consiguiente reducción del área de flujo por el ostium de la RL11. En segundo lugar, los struts poliméricos se rompen con mayor facilidad que los metálicos, lo que limita su capacidad de expansión. Esto implica restricciones en las técnicas de posdilatación (como la optimización proximal o la angioplastia con kissing-balloon) que son componentes importantes de la ICP contemporánea de las lesiones de bifurcación. En tercer lugar, el implante de los AVB es más laborioso que el de los SFA metálicos y requiere más tiempo para preparar la lesión y aplicar el dispositivo, además de un hinchado y una posdilatación prolongados. Esto da lugar a un aumento significativo del tiempo de intervención en comparación con los SFA convencionales, que además se amplifica en el contexto de una ICP de una lesión en bifurcación.
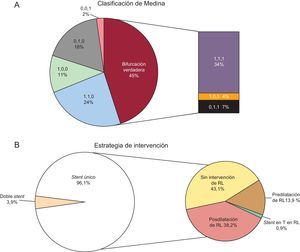
En un artículo recientemente publicado en Revista Española de Cardiología, Suárez de Lezo et al12 presentaron datos relativos a 230 lesiones en bifurcaciones coronarias tratadas con AVB en un registro monocéntrico12. Los pacientes tuvieron una media de seguimiento clínico de 14 meses. El resultado principal presentado en este trabajo fue que, en pacientes cuidadosamente seleccionados y que presentaban lesiones apropiadas, la tasa de éxito de la intervención fue alta, con unos resultados favorables a medio plazo en las exploraciones de imagen y con una tasa de eventos adversos baja. Los autores tienen gran experiencia en las ICP en bifurcaciones y se debe felicitarlos por presentar una serie de datos amplia de lesiones en bifurcación tratadas con AVB. Conviene mencionar varios puntos importantes. En primer lugar, había lesiones en bifurcación verdaderas (con daño significativo tanto del vaso principal como de la RL) en un porcentaje de casos considerable (en total, un 45%) (figura, panel A). Sin embargo, dado el abordaje pragmático de la intervención, el éxito de la técnica se alcanzó con una estrategia de un solo stent en el 96% de las lesiones, con un porcentaje muy bajo de casos en que fue necesario emplear doble stent (figura, panel B). En segundo lugar, hubo un uso liberal de técnicas de imagen intravascular en el momento de la ICP (con ecografía intravascular en 60 lesiones y tomografía de coherencia óptica en 87). Ello incluyó al 90% de los pacientes tratados con dilatación de la RL a través de las celdas del AVB. Además, en todos los pacientes tratados mediante angioplastia con técnica kissing-balloon secuencial, la intervención se realizó guiada por ecografía intravascular. En tercer lugar, el 78% de las lesiones se evaluaron mediante un examen de seguimiento angiográfico tras una media de 7,3 meses. Que en el seguimiento angiográfico todas las RL fueran permeables es un resultado impresionante. En total, 12 pacientes (5%) presentaron reestenosis y necesitaron nueva revascularización. La localización más frecuente fue el borde proximal del AVB, sin que hubiera diferencias en las tasas de reestenosis entre las lesiones en que se utilizó posdilatación de la RL y aquellas en que no se utilizó.
Distribución de las lesiones en el artículo de Suárez de Lezo et al.12 según la clasificación de Medina (A) y estrategia de tratamiento utilizada (B). RL: rama lateral.
Este estudio tiene también diversas limitaciones importantes que es preciso considerar al interpretar los resultados. En primer lugar, su diseño con un solo grupo impide comparar el implante de AVB en lesiones en bifurcación con otros posibles tratamientos. Además, la experiencia de un solo centro especializado limita la validez externa de los resultados. De hecho, queda abierta la cuestión de si estos resultados son generalizables a la práctica clínica habitual en centros con menos conocimiento experto. En segundo lugar, el uso de la angiografía por tomografía computarizada en vez de angiografía invasiva en la mayoría de los pacientes para los que se dispuso seguimiento con técnicas de imagen constituye otra limitación, dado que la tomografía computarizada no ha sido validada para esta indicación. En tercer lugar, el seguimiento fue corto. Dado que se necesitan hasta 4 años para la reabsorción completa del AVB ABSORB6, la evolución natural del dispositivo en estas lesiones no se capta en su totalidad en el marco temporal utilizado en el presente estudio.
Finalmente, a pesar de los alentadores resultados presentados, el protocolo de implante utilizado no se atuvo a los estándares actuales. Concretamente, la predilatación de la lesión se realizó en menos de la mitad de las lesiones en el presente estudio. La predilatación de la lesión se exigió en los ensayos clínicos del AVB ABSORB13-16 y se llevó a cabo en la inmensa mayoría de los pacientes incluidos en los registros recientes17-19. Además, dada la baja penetración del strut en comparación con los stents metálicos y la menor fuerza radial, la posdilatación a alta presión de los AVB se considera cada vez más un componente del tratamiento estándar. Sin embargo, en este estudio, solo se trató con posdilatación a aproximadamente la mitad de los pacientes.
Teniendo en cuenta lo comentado, ¿cómo se debe interpretar esos resultados en lesiones de bifurcación, en comparación con los resultados publicados de ensayos clínicos aleatorizados recientes? En nuestra opinión, aparecen tres mensajes centrales. En primer lugar, en pacientes seleccionados incluidos en ensayos aleatorizados cuidadosamente supervisados, los resultados clínicos globales tras aproximadamente 1 año (evaluados con objetivos combinados como el fallo en la lesión diana) son comparables en términos generales con los del empleo de AVB y el uso de stents metálicos liberadores de everolimus20. En segundo lugar, en los estudios que utilizaron seguimiento angiográfico, los AVB mostraron un resultado marginalmente inferior frente al mismo comparador. Sin embargo, la magnitud de esta diferencia es pequeña (una diferencia media del orden de 0,08 mm) y tiene poca trascendencia clínica. En tercer lugar, la tasa de trombosis del stent con los AVB es aproximadamente el doble que la de los stents metálicos liberadores de everolimus. Los motivos de esta observación son múltiples e incluyen el riesgo asociado a los struts más gruesos y con menor penetración, así como la mayor dificultad asociada al despliegue. A este respecto, los resultados presentados por los investigadores en este estudio son notables: 3 pacientes presentaron trombosis del stent definitiva o probable (2 subagudas y 1 tardía) con una incidencia del 0,87% a los 30 días y del 1,3% a los 12 meses. Esta cifra es baja en comparación con los datos de otros registros. Aunque esta tasa debe interpretarse con precaución por las razones ya comentadas, podría estar relacionada con una alta tasa de uso de técnicas de imagen intravasculares en este estudio. Tiene interés señalar que los 2 casos de trombosis del stent definitiva se dieron en presencia de deficiencias del tratamiento antitrombótico: un caso subagudo se produjo en un paciente resistente a clopidogrel y un caso tardío ocurrió en un paciente con falta de adherencia al tratamiento con ácido acetilsalicílico y clopidogrel. Esto refuerza el paradigma de que la trombosis de stent suele tener una etiología multifactorial y se manifiesta habitualmente cuando se dan a la vez diversas características clínicas adversas. Los dispositivos que son algo más trombogénicos son menos aconsejables cuando existen deficiencias en relación con otros factores clínicos como la inhibición plaquetaria. De hecho, se podría defender la prescripción de un tratamiento antiagregante plaquetario combinado doble, más potente, tras el implante de AVB, al menos en los primeros meses tras este21. Esta estrategia influiría en el riesgo de hemorragia y no ha sido validada en un ensayo aleatorizado.
En conclusión, el artículo pone de manifiesto que, en manos expertas, el implante de AVB en lesiones en bifurcación puede realizarse de manera segura cuando se emplea guía por técnicas de imagen intravasculares y se respetan los límites de expansión del AVB. En una época en que el uso de AVB está aumentando en ciertos lugares, la selección del paciente, la lesión y la técnica de implante del armazón correctos y un uso liberal de técnicas de imagen intravasculares auxiliares son elementos cruciales para el éxito de los AVB. Sin embargo, aunque las observaciones de Suárez de Lezo et al son alentadoras, los beneficios para el paciente a largo plazo no están aún bien definidos. Se esperan con gran interés los resultados del seguimiento a largo plazo de los ensayos a gran escala que se están realizando para comparar los AVB con los SFA convencionales. Solo cuando se disponga de ellos se podrá apreciar si las dificultades y los costes adicionales que implica el implante de AVB se traducen en un beneficio clínico tangible para nuestros pacientes.
CONFLICTO DE INTERESESR.A. Byrne declara haber recibido pagos por conferencias de B. Braun Melsungen AG, Biotronik y Boston Scientific y subvenciones de investigación concedidas al centro por Boston Scientific y Heartflow.