Palabras clave
INTRODUCCIÓN
A pesar de los avances en el tratamiento del infarto agudo de miocardio (IAM), éste continúa siendo una de las principales causas de mortalidad en los países industrializados1. El pronóstico depende de numerosos factores, como la edad, la historia de enfermedad coronaria, las enfermedades concomitantes o la localización del infarto. Sin embargo, las variables pronósticas más importantes son las relacionadas con la extensión del daño miocárdico, como la liberación enzimática, los signos clínicos de insuficiencia cardíaca (IC), el tamaño cardíaco y la fracción de eyección2-5.
La insuficiencia cardíaca (IC) es un factor importante que influye en la morbimortalidad a corto y largo plazo6-9. En estudios previos se ha mostrado una incidencia variable de IC, desde el 3-22% en pacientes con un primer infarto10 hasta el 33% en pacientes con infarto previo11,12. En la era pretrombolítica, la mortalidad hospitalaria se incrementaba más de 3 veces en este grupo de pacientes1. Posteriormente, con el advenimiento de la trombólisis, se sitúa entre el 15 y el 40%, y la anual entre el 25 y el 55%7,12-16. El reconocimiento precoz de esta entidad y su prevención podrían reducir su morbimortalidad9.
Se dispone de datos acerca de las diferencias raciales entre poblaciones hispánicas y no hispánicas respecto de las características clínicas, la evolución y el pronóstico a largo plazo de los pacientes con IAM17-19. Sin embargo, hay muy pocos trabajos dirigidos al desarrollo de IC durante un IAM en América Latina y, si consideramos que esta población presenta una mezcla de culturas diferentes, los resultados obtenidos en hispánicos no deben interpretarse como aplicables. La hipótesis del presente trabajo fue que el desarrollo de IC durante un IAM en una cohorte no seleccionada de individuos latinoamericanos tiene peor evolución hospitalaria y tardía, y que la determinación de predictores de mortalidad permitiría identificar precozmente a los pacientes de riesgo.
Este estudio tuvo como objetivo evaluar las características clínico-evolutivas y la importancia pronóstica a largo plazo del desarrollo de IC en pacientes hospitalizados por un IAM.
PACIENTES Y MÉTODO
Población
Se trata de un estudio de diseño observacional, prospectivo, en el que se incluyó a 836 pacientes consecutivos admitidos en la unidad de cuidados intensivos coronarios del Instituto de Cardiología de Corrientes con el diagnóstico de IAM entre el 1 de mayo de 1990 y el 1 de marzo de 2000, dentro de las 24 h del inicio de los síntomas y que cumplieron los siguientes criterios de inclusión y exclusión.
Criterios de inclusión
Diagnóstico de IAM en presencia de 2 de los 3 criterios siguientes: a) dolor precordial típico prolongado de más de 20 min de duración; b) cambios electrocardiográficos, nuevos o presumiblemente nuevos, consistentes en supradesnivel del segmento ST de 0,2 mV en 2 o más derivaciones contiguas o ≥ 0,1 mV en derivaciones de los miembros, infradesnivel persistente del segmento ST ≥ 0,1 mV en 2 o más derivaciones contiguas o derivaciones de los miembros, nuevo bloqueo de rama izquierda o inversión persistente (> 24 h) de la onda T, y c) elevación de la creatincinasa (CK) total ≥ 2 veces el valor normal, o isoenzima MB de la creatincinasa (CK-MB) > 10% del valor normal de referencia. Este último era un requerimiento necesario para confirmar el diagnóstico.
Criterios de exclusión
Shock cardiogénico en el momento del ingreso definido por hipotensión sostenida con presión arterial sistólica < 90 mmHg durante más de 30 min con signos de hipoperfusión periférica (los pacientes que desarrollaron shock después de 60 min del ingreso fueron incluidos), sospecha de miocarditis, tromboembolia pulmonar, enfermedades congénitas, miocardiopatía dilatada, cardiopatía hipertrófica, enfermedad valvular o pericárdica y dificultad para completar el seguimiento.
Protocolo de estudio
El protocolo de estudio fue aprobado por el Comité de Investigación y Docencia de nuestra institución. Los pacientes fueron informados sobre su inclusión en el proyecto y firmaron el consentimiento.
Todos los pacientes fueron hospitalizados en una unidad de cuidados intensivos cardiológicos y se les efectuó una historia clínica completa, un examen físico, un electrocardiograma (ECG) de 12 derivaciones en el momento del ingreso y a las 2 h de la estrategia de reperfusión, una radiografía de tórax en el momento del ingreso y a las 24 h de éste, una determinación de las enzimas cardíacas (CK, CK-MB) en el momento del ingreso y a las 2 h de éste, o de una estrategia de reperfusión, a las 6, 12 y 24 h, y posteriormente cada 24 h hasta su normalización. El ecocardiograma bidimensional se realizó dentro de las 24 h del ingreso por un ecocardiografista experimentado que utilizó un equipo Siemens Sonoline SI 1200 (Siemens Ultrasound Incorporated, San Ramon, California, Estados Unidos). La fracción de eyección (FE) se calculó en 745 pacientes mediante el método de Simpson.
Definiciones
La IC se definió por la presencia de síntomas típicos, estertores en la auscultación, tercer ruido con galope y evidencia de congestión pulmonar en la radiografía de tórax (redistribución de flujo, edema intersticial y/o edema alveolar). Se requirió, además, la necesidad de iniciar tratamiento por vía intravenosa con diuréticos, vasodilatadores y/o fármacos inotrópicos.
El infarto con onda Q fue definido después de 24 h según la presencia de nuevas ondas Q en las derivaciones V1-V3 o el desarrollo de ondas Q ≥ 0,03 s en las derivaciones I, II, aVL, aVF, V4, V5 y V6. En ausencia de este criterio se estableció el diagnóstico de infarto sin onda Q.
Seguimiento y parámetro de valoración final
El seguimiento de la población se efectuó durante 2 meses tras la inclusión del último paciente. Para ello se utilizaron los registros médicos de nuestra institución y se evaluó a los pacientes en la consulta de cardiopatía isquémica (53%) o por su cardiólogo de cabecera (34%); en el 13% restante se estableció contacto por vía telefónica o con su médico personal en otro centro. El seguimiento promedio fue de 43 ± 33 meses (rango, 0,3-130), con una mediana de 37 meses (rango intercuartil 25-75, 14-65). El parámetro de valoración final fue mortalidad por todas las causas durante el seguimiento.
Análisis estadístico
Las variables categóricas en pacientes con y sin IC se expresan como porcentajes y se compararon con la prueba de la χ² de Pearson. Las variables cuantitativas se expresan como media ± desviación estándar (DE) y se analizaron, respectivamente, mediante las pruebas de la t de Student o de la U de Mann-Whitney según presentaran o no una distribución normal. Las curvas de supervivencia se construyeron con el método de Kaplan-Meier y se compararon con el test de rangos logarítmicos. Se consideraron como significativas las diferencias con una probabilidad de error < 5%. Para identificar los predictores independientes de mortalidad se efectuó un análisis proporcional de Cox en el que se incluyeron las siguientes variables: edad, sexo, FE, presión arterial en el momento del ingreso, recuento de leucocitos, glucemia en el momento del ingreso e IC. Para el análisis se utilizó el programa SPSS 10.0 para Windows (SPSS Inc., Chicago, Illinois, Estados Unidos).
RESULTADOS
Características de los pacientes
De un total de 836 pacientes se produjo IC en 263 (31,5%). Entre las características demográficas en el momento del ingreso se observó una diferencia significativa de la edad en el grupo con IC, con mayor proporción de diabéticos e IC previa, así como de uso previo de inhibidores de la enzima de conversión de la angiotensina (IECA) y diuréticos (tabla 1).
El grupo 1 presentó mayor frecuencia cardíaca y menor proporción de dolor en el momento del ingreso. La localización anterior fue más frecuente en el grupo 1, con una proporción similar de infartos con onda Q (tabla 2).
Tratamiento
En pacientes con infarto con onda Q, la estrategia de reperfusión con trombolíticos fue más utilizada en los que no tenían IC, mientras que la angioplastia primaria fue similar en ambos grupos. Los pacientes con IC requirieron con mayor frecuencia la utilización de nitroglicerina, furosemida, IECA, heparina, y se observó una menor prescripción de bloqueadores beta orales (tabla 3).
Hallazgos de laboratorio y ecocardiograma
No hubo diferencias entre ambos grupos respecto a los valores de hematocrito. En cambio, se observaron diferencias estadísticamente significativas en los valores de CK máxima, así como en el recuento de leucocitos y glucemia en el momento del ingreso. La FE fue menor en el grupo de pacientes con IC (tabla 4).
Evolución intrahospitalaria y supervivencia a largo plazo
La mortalidad hospitalaria en el grupo con IC fue 6 veces mayor (el 15,6 frente al 2,3% para los grupos 1 y 2, respectivamente). Las complicaciones fueron más frecuentes en los pacientes del grupo 1; así, se observó mayor prevalencia de angina postinfarto (el 26,8 frente al 19,6%; p = 0,02), pericarditis (el 17,5 frente al 6,3%; p < 0,001), arritmias complejas (el 37,3 frente al 27,3%; p = 0,01); fibrilación auricular (el 12 frente al 5%; p < 0,01), bloqueo completo de rama derecha (el 13,6 frente al 3,6%; p < 0,01) y hemibloqueo anterior izquierdo (el 6,6 frente al 2%; p = 0,02).
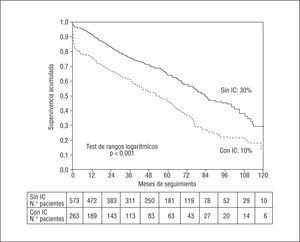
La supervivencia a los 120 meses en los grupos con y sin IC fue del 10 frente al 30% (p < 0,001) (fig. 1). Durante los primeros 6 meses se observó una amplia separación entre las curvas. Esta diferencia se mantuvo con posterioridad.
Fig. 1. Supervivencia a los 10 años en los grupos con y sin insuficiencia cardíaca (IC).
Predictores pronósticos
El modelo proporcional de Cox, que incluyó las siguientes variables: edad, sexo, FE, presión arterial en el momento del ingreso, recuento de leucocitos, glucemia en el momento del ingreso e IC, mostró que las variables asociadas de forma independiente con la mortalidad en el seguimiento fueron la edad (harzard ratio [HR] = 1,022), la glucemia (incremento de 1,0 g/l; HR = 1,748), el recuento de leucocitos en el momento del ingreso (aumento de 1.000 células/μl; HR = 1,035) y el desarrollo de IC (HR = 1,308) (tabla 5).
DISCUSIÓN
Este estudio muestra que la IC ocurre con frecuencia durante la fase aguda del infarto e influye de manera adversa en el pronóstico hospitalario y a largo plazo. Variables como la presencia de IC durante la hospitalización, la edad, el grado de glucemia en el momento del ingreso y el recuento de leucocitos fueron predictores independientes de mortalidad durante el seguimiento tardío.
Proporción de pacientes con insuficiencia cardíaca
Antes de la era trombolítica, en la bibliografía se observaba una proporción de pacientes con IC del 10-19% en la fase temprana y del 30% durante el seguimiento de 1 año2,7,16. La incidencia probablemente se relaciona con el tiempo de demora entre el inicio de los síntomas y la consulta, la localización del infarto, la ventana de tiempo en el momento de la inclusión y si se trata de ensayos aleatorizados o registros. La proporción en los ensayos clínicos, con criterios rígidos de inclusión, fue algo menor, desde el 11,5% en la fase temprana y el 12,5% en la fase tardía en el estudio GISSI6 hasta el 19% en un subanálisis del TAMI11. Sin embargo, un tercio de los pacientes incluidos en 4 ensayos aleatorizados con terapia trombolítica presentaban esta complicación (el 32,5% en Estados Unidos y el 26,9% en los restantes países)20. La incidencia del 31,5% en el presente trabajo es superior a la de las series previas debido a la inclusión de pacientes no seleccionados, admitidos dentro de las 24 h del comienzo de los síntomas.
Terapias adjuntas
El tratamiento antineuroendocrino con bloqueadores beta e IECA se asocia con una reducción significativa de la morbimortalidad en el IAM21. Un metaánalisis del empleo de los IECA mostró un 28% en la reducción de muerte, infarto e ingreso hospitalario por IC en pacientes con disfunción ventricular después de un IAM22. En el presente trabajo se observó una mayor utilización de IECA en el grupo de pacientes con IC; sin embargo, su uso estuvo restringido a sólo 1 de 4 enfermos sin esta complicación, lo cual no coincide con las recomendaciones de las guías actuales23. Aun así, es posible que fuera debido al período en que se llevó a cabo el presente trabajo.
El uso de bloqueadores beta tiene un mayor beneficio en pacientes con IC24,25, particularmente el carvedilol26.
A la luz de los trabajos actuales, en el presente trabajo hubo también una infrautilización de estos fármacos en el grupo que desarrolló IC23.
Las estrategias de reperfusión en pacientes con infarto con onda Q fueron relativamente bajas en ambos grupos. Esto podría explicarse por el ingreso tardío de los pacientes derivados desde otros centros y por el período de inclusión de este registro, considerando que la angioplastia primaria comenzó a utilizarse con mayor frecuencia desde el año 1997.
Mortalidad hospitalaria y a largo plazo
Las tasas de complicaciones durante la estancia hospitalaria fueron mayores en el grupo de pacientes que desarrolló IC. Éstos reflejaron un curso hospitalario más grave, como se observa en la mayoría de series previas16-27,28. La mortalidad hospitalaria en el presente trabajo fue 6 veces mayor en el grupo con IC, con una supervivencia de sólo del 10% a 10 años, en comparación con el 30% en el grupo sin IC. En ensayos aleatorizados previos con un seguimiento de 10 años se obtuvo una mortalidad del 46%, mucho menor que la de la presente serie, probablemente por diferencias en las características y la selección de los pacientes incluidos29.
Predictores de mortalidad tardía
En trabajos previos se registraron diferentes variables pronósticas durante el seguimiento a largo plazo de los pacientes con IAM12. En el presente trabajo, la presencia de IC fue una variable independiente asociada a la mortalidad durante el seguimiento. Los pacientes con una IC más severa tienen mayor número de comorbilidades y unas tasas de mortalidad más altas30. Además, hay diferencias regionales en cuanto al manejo hospitalario de estos pacientes, lo cual influye en el desarrollo de esta entidad y, por tanto, en el pronóstico hospitalario y tardío30. En el estudio PRIAMHO, la presencia de una clase Killip III-IV tuvo un riesgo 10 veces mayor de mortalidad a los 28 días del infarto16.
La edad es uno de los predictores pronósticos más importantes a corto y largo plazo11. En el estudio GUSTO I se observaron cifras en la mortalidad a los 30 días del 3% en < 65 años, del 9,5% en los que tenían 65-74 años, del 19,6% en los pacientes con 75-84 años y del 30,3% en el grupo ≥ 85 años31. En el estudio PRIAMHO, y de forma similar a los hallazgos del presente trabajo, la edad también fue un predictor independiente de mortalidad32. Los motivos que justifican este riesgo se deberían a una mayor prevalencia de necrosis previas con lesiones coronarias más difusas, comorbilidades, trastornos de la microcirculación, aumento de la resistencia precapilar y disminución de la capacidad de desarrollo de circulación colateral, así como demora en la consulta por la presencia de síntomas atípicos33.
La hiperglucemia es un hallazgo común en pacientes con IAM y es un predictor independiente de riesgo cardiovascular34. En el presente trabajo, por cada incremento de 1,0 g/l en los valores de glucemia aumentó 1,7 veces el riesgo de mortalidad durante el seguimiento. Varios mecanismos pueden explicar estos hallazgos, como un incremento en los valores de noradrenalina y cortisol en la fase aguda del infarto que impediría la respuesta a la insulina. Además, puede inducir efectos tóxicos en la función celular, ya que induce liberación de radicales libres, los cuales pueden mediar en la vasoconstricción, la activación de la coagulación y el incremento en la expresión de moléculas de adhesión. La hipeglucemia, además, tiene efectos deletéreos en la vasodilatación dependiente del endotelio, con un empeoramiento de la isquemia.
Una cifra elevada de leucocitos en el momento del ingreso, marcadores de un proceso inflamatorio, se correlacionó con evolución adversa a los 30 días35. En el presente trabajo, el recuento de leucocitos en el momento del ingreso fue un predictor independiente de mortalidad tardía, con un incremento del 3% del riesgo por cada aumento de 1.000 células/μl.
Limitaciones
La selección de pacientes en un solo centro probablemente no refleje la realidad de la comunidad. La inclusión en este registro de IAM de 24 h de evolución pudo tener implicaciones en la utilización de las estrategias de reperfusión. Los resultados observados en esta cohorte, obtenida en el período 1990-2000, deben analizarse con la perspectiva temporal de una menor utilización de angioplastia primaria y tardía comparada con la época actual pero que, sin embargo, probablemente representa la realidad de muchos centros en Latinoamérica. Por la misma razón, se clasificó a los IAM según la presencia de ondas Q en el ECG en lugar de utilizar la presencia de elevación del segmento ST.
Implicaciones clínicas
Este trabajo confirma que la IC se presenta en un tercio de los pacientes hospitalizados por un IAM y representa un problema de salud importante debido a la elevada mortalidad hospitalaria y a los 10 años de evolución, con lo que se convierte en un factor que precede a la IC crónica.
Estos hallazgos destacan la necesidad de realizar un diagnóstico precoz del infarto, la implementación rápida de estrategias de reperfusión23 y la utilización de medidas terapéuticas con eficacia demostrada, las cuales permitirían reducir la prevalencia de esta entidad y el riesgo clínico.
CONCLUSIONES
La IC es una complicación frecuente en el marco del infarto, con una elevada mortalidad hospitalaria y tardía. Variables clínicas y analíticas sencillas, como el desarrollo de IC durante la hospitalización, la edad avanzada, los grados elevados de glucemia y el recuento de leucocitos en el momento del ingreso fueron predictores independientes de mortalidad tardía.
Correspondencia: Dra. S.M. Macín.
Unidad de Cuidados Intensivos Coronarios. Instituto de Cardiología Juana F. Cabral.
Bolívar 1334. 3400 Corrientes. Argentina.
Correo electrónico: macinucic@hotmail.com/smacin@gigared.com.ar