Palabras clave
INTRODUCCIÓN
Los pacientes de edad avanzada representan una población muy importante entre los pacientes hospitalizados con el diagnóstico de infarto agudo de miocardio (IAM)1, y su número aumentará de forma progresiva en los próximos años2. Adicionalmente, es el subgrupo de mayor riesgo y el que presenta una mortalidad más elevada. Sin embargo, no se conoce con precisión cuál es la mejor estrategia de reperfusión en estos pacientes. Así, hay aspectos discrepantes sobre la evidencia del beneficio del tratamiento trombolítico3,4 y no se ha confirmado si la angioplastia primaria mejora de forma significativa su pronóstico. Aunque múltiples estudios aleatorizados han demostrado el beneficio de la angioplastia primaria en la trombólisis5 en pacientes más jóvenes, en el momento actual hay un único estudio en el que se ha evaluado de forma controlada la eficacia comparativa de ambas estrategias en el manejo de los pacientes de edad avanzada, pero en el que se incluyó a un número reducido de pacientes6.
La realización de un estudio en la fase aguda del infarto de miocardio en esta población requiere unas premisas estratégicas y logísticas particulares. Debe tratarse de un estudio multicéntrico, aleatorizado, en el que la selección de los pacientes sea mínima pero que se efectúe en una población con una elevada morbilidad y mortalidad. La Sección de Hemodinámica y Cardiología Intervencionista y la Sección de Cardiopatía Isquémica y Unidades Coronarias de la Sociedad Española de Cardiología promueven registros periódicos para determinar diferentes aspectos relacionados con determinadas incidencias y formas de manejo de los pacientes con enfermedad coronaria7-11. El Registro TRIANA (TRatamiento del Infarto Agudo de miocardio eN Ancianos) fue planteado para determinar la factibilidad de realizar un estudio aleatorizado para comparar la eficacia del intervencionismo coronario percutáneo (ICP) en comparación con la trombólisis en el tratamiento del IAM en pacientes de edad avanzada (edad ≥ 75 años). Para evaluar dicho objetivo se establecieron 2 subregistros: el subregistro TRIANA 1, en el que se analizaría a todos los pacientes con IAM, con independencia de la edad, tratados con ICP en una serie de centros seleccionados según el número de angioplastias primarias realizadas y durante un período de estudio preestablecido, y el subregistro TRIANA 2, en el que se analizaría, en los mismos centros, a todos los pacientes con IAM de edad avanzada (≥ 75 años) ingresados durante el mismo período y tratados médicamente. Los datos y el análisis del presente estudio están referidos exclusivamente al subregistro TRIANA 1. En este subregistro se intentaron determinar las estrategias y los resultados del tratamiento del IAM con ICP en diferentes centros y analizar las características especificas de la población ≥ 75 años tratada con ICP.
PACIENTES Y MÉTODO
El Registro TRIANA se diseñó como un estudio prospectivo, observacional, en el que se seleccionaron los hospitales españoles que tenían experiencia documentada en el tratamiento mediante ICP de pacientes con IAM. La selección de los centros se efectuó según los datos del Registro Anual de la Sección de Hemodinámica y Cardiología Intervencionista9 del año 2001, y se invitó a participar a todos los centros que habían realizado ≥ 25 procedimientos de ICP/año en la fase aguda del IAM. En el subregistro TRIANA 1 se incluyó a todos los pacientes en los que se efectuó un procedimiento de ICP en la fase aguda (≤ de 12 h) del IAM con elevación del segmento ST o bloqueo completo de rama izquierda, de forma consecutiva, independientemente de la edad, en los hospitales seleccionados y durante el período de estudio. Se incluyó tanto a los pacientes con angioplastia primaria como con angioplastia de rescate, sin que hubiera criterios de exclusión. El criterio para la realización de angioplastia de rescate no fue preespecificado. Los pacientes en los que se realizó una coronariografía diagnóstica con la intención de realizar un procedimiento de ICP primario, pero en los que la anatomía coronaria desaconsejaba su realización, fueron también incluidos.
Los parámetros que se analizaron fueron la mortalidad hospitalaria y la mortalidad a 1 mes. Una serie de variables fueron prospectivamente identificadas y registradas en un cuaderno estándar de recogida de datos (variables demográficas, factores de riesgo, antecedentes de enfermedad coronaria, enfermedades concomitantes, características del IAM, tiempos de llegada y actuación, tipo de ICP, tratamientos coadyuvantes, variables angiográficas y de procedimiento, aparición y tipo de complicación, necesidad de procedimientos adicionales intrahospitalarios y eventos durante la hospitalización). Se consideró que el ICP se había realizado con éxito cuando se obtenía un flujo TIMI 3 en la arteria causante del IAM, con una estenosis residual < 50% y en ausencia de complicaciones mayores. Un investigador local de cada centro remitía periódicamente los cuadernos de recogida al centro coordinador para la entrada de datos. Se realizó una evaluación de éstos mediante una auditoría externa. Los datos fueron analizados de forma individualizada y, en caso de inconsistencias, fueron remitidos al investigador local para su revaluación. El control clínico al mes de seguimiento fue efectuado mediante contacto telefónico.
Análisis estadístico
En el Registro TRIANA 1 se planteó la inclusión de 350-400 pacientes. Datos obtenidos del Registro Anual de la Sección de Hemodinámica y Cardiología Intervencionista del año 20019 indicaban que potencialmente podrían participar entre 25 y 30 hospitales. Con una inclusión media de 3-4 pacientes/mes podrían registrarse entre 90 y 120 pacientes/mes. El período de inclusión con estas previsiones se programó durante 4 meses. Se consideró que dicha muestra aportaría información suficiente relacionada con las estrategias de tratamiento con ICP primario en los diferentes centros y respecto del porcentaje y las características específicas de la población ≥ 75 años tratada con ICP.
Todos los datos fueron analizados con el programa SPSS versión 11.0 (SPSS, Inc., 2001). Las variables cuantitativas se expresaron en forma de media ± desviación estándar (DE) o mediana y percentiles 25-75, y fueron comparadas mediante el test de la t de Student. Las variables cualitativas se expresaron como valor absoluto y porcentaje; en caso necesario se analizaron con el test de la χ² o el test exacto de Fisher. La identificación de factores independientes asociados con la mortalidad fue realizada mediante un análisis multivariable de regresión logística con un modelo (saturado) en el que inicialmente se introdujeron todas las variables relacionadas con la mortalidad de manera estadísticamente significativa y las que, sin serlo, se consideró que tenían relevancia clínica. De manera escalonada se fueron retirando las variables que no aportaban información predictiva hasta conseguir el modelo con el número más reducido de variables sin disminuir el valor predictivo. Debido al gran peso que tiene el shock cardiogénico en el ingreso sobre la mortalidad, el análisis multivariable se repitió con y sin la inclusión de dicho predictor en el modelo. Se especificó la realización de un subanálisis en los pacientes de ≥ 75 años. El nivel de significación estadística se estableció para una p < 0,05.
RESULTADOS
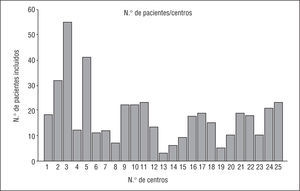
El Registro TRIANA 1 fue iniciado el 18 de marzo de 2002 y participaron 25 hospitales (anexo). De los centros seleccionados, un único hospital declinó la invitación para participar. El período de inclusión se finalizó prematuramente, el 15 de junio de 2002, un mes antes de la fecha prevista, debido a que el tamaño calculado de la muestra ya había sido alcanzado. Durante dicho período se incluyó a 459 pacientes (fig. 1). En la tabla 1 se muestran las características basales, la localización del IAM y la clase Killip en la presentación de los pacientes incluidos. La indicación del ICP fue primaria en el 76,2% de los pacientes y de rescate en el 23,7%. En el 15% de los pacientes se indicó un ICP primario por la presencia de alguna contraindicación para la trombólisis.
Fig. 1. Distribución individualizada del número de pacientes incluidos por centro en los 25 hospitales participantes en el Registro TRIANA 1. Se incluyó a 459 pacientes en un período de 3 meses.
En la tabla 2 se muestran los diferentes intervalos medios de actuación. En un 45,4% de los pacientes el procedimiento se realizó dentro del horario laboral. En un 67% el ICP se efectuó dentro de las primeras 6 h del inicio de los síntomas. En 3 pacientes no se pudo realizar el cateterismo cardíaco. En 15 pacientes (3,3%) no se consideró indicada la realización de ICP. En la tabla 3 se muestran los diferentes tratamientos administrados antes o durante la realización del ICP. La gran mayoría de los pacientes recibió tratamiento con aspirina, tienopiridinas y heparina. Un 55,1% recibió un inhibidor de los receptores plaquetarios IIb/IIIa, predominantemente abciximab.
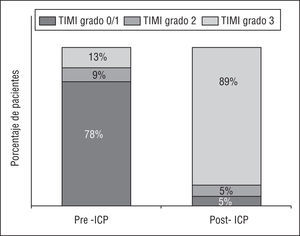
En la tabla 4 se indican las características angiográficas basales y de los procedimientos de ICP de los pacientes incluidos. Se revascularizó únicamente la arteria causante del IAM en el 87% de los pacientes, en un 9% se revascularizaron 2 arterias, y en el 1%, 3 arterias. Se consideró que el procedimiento se había realizado con éxito en el 83% de los casos. En la figura 2 se muestra el cambio producido en el flujo TIMI de la arteria causante del IAM con el ICP. Respecto a las complicaciones asociadas con el procedimiento, en un 4% de los pacientes se observó la pérdida de una rama lateral importante, y en un 7%, fenómenos transitorios o permanentes de reducción del flujo en la arteria causante en ausencia de lesiones significativas. Inmediatamente antes del ICP, un 51% de los pacientes presentaba imágenes angiográficas compatibles con un trombo en la arteria causante, y después del procedimiento se sospechó que había un trombo en un 11% de los pacientes.
Fig. 2. Modificación en el flujo TIMI de la arteria causante del IAM mediante el ICP (derecha) respecto a la situación basal pre-ICP (izquierda). IAM: infarto agudo de miocardio; ICP: intervencionismo coronario percutáneo.
La mortalidad durante la hospitalización fue del 10,8% (tabla 5), sin que se modificara al mes de seguimiento. En la tabla 6 se muestran los diferentes factores que en el análisis de regresión logística se encontraron como asociados a la mortalidad hospitalaria. En un primer modelo, en el que se incluyó la variable shock cardiogénico en el ingreso, se identificó dicho parámetro como el principal factor predictivo de la mortalidad (odds ratio [OR] = 7,2; intervalo de confianza [IC] del 95%, 2,2-23,3; p < 0,001), junto con la edad, la elevación de la isoenzima MB de la creatincinasa (CK-MB) y la presencia de un flujo TIMI posprocedimiento < 3 en la arteria causante del IAM (tabla 7). Sin embargo, mientras que la mortalidad hospitalaria de los pacientes que ingresaron en shock cardiogénico fue del 42%, la de los que no lo presentaban fue del 7%. Al repetir el análisis con la inclusión en el modelo de todos los pacientes, pero excluyendo dicha variable, se identificaron como factores predictivos independientes de mortalidad la presencia de un flujo TIMI posprocedimiento < 3, la edad, la magnitud en la elevación de la CK-MB y la frecuencia cardíaca en el ingreso (tabla 7).
Se efectuó un análisis comparativo en relación con la indicación del ICP. En 109 pacientes (24%), éste fue indicado por rescate, mientras que en los 350 pacientes restantes la indicación fue primaria. Los pacientes con indicación de ICP de rescate mostraban intervalos de actuación más prolongados (inicio síntomas-ICP, 7 ± 4 frente a 5,3 ± 4,2 h; p < 0,001) y un mejor flujo TIMI 2/3 en la arteria causante pre-ICP (39 frente a 16%; p < 0,0001). Los intervalos de presentación, la clase Killip en el ingreso, el grado de extensión de la enfermedad coronaria y las tasas de éxito del ICP (el 91 frente al 90%; p = NS) no mostraron diferencias respecto a los pacientes en los que la indicación fue el ICP primario. La tasa de complicaciones hemorrágicas mayores tampoco mostró diferencias significativas (7,3 frente a 7,2%; p = NS). La mortalidad al mes fue también similar (ICP de rescate, 9,6%; ICP primario, 11,8%; p = NS). Al excluir a los pacientes en shock y la indicación de rescate, la mortalidad del resto de los pacientes fue del 6,6%.
De los 459 pacientes incluidos, 104 (22,6%) tenían ≥ 75 años. En la tabla 8 se muestran los datos comparativos entre los pacientes jóvenes (< 75 años) y los ancianos (≥ 75 años) incluidos en el estudio. Casi la tercera parte de los pacientes ancianos eran mujeres y la incidencia de factores de riesgo era más elevada. En comparación con los pacientes jóvenes, presentaban una situación hemodinámica inicial más comprometida y la indicación del ICP se efectuó con más frecuencia por contraindicación para la trombólisis. La mortalidad al mes y la tasa de complicaciones intrahospitalarias estaba significativamente más elevada. Al excluir del grupo de ancianos a 46 pacientes co n contraindicaciones para la trombólisis (n = 24), demencia (n = 3), shock en el ingreso (n = 8) y retraso de > 6 h (n = 11), 58 pacientes ≥ 75 años (55,7%) hubieran sido potencialmente incluibles en un estudio aleatorizado sobre estrategias de reperfusión. En este subgrupo de pacientes, la tasa de eventos combinados fue del 12,8%, con una mortalidad del 10,2%, reinfarto del 0% y accidente cerebrovascular del 2%.
DISCUSIÓN
El subregistro TRIANA 1 fue planteado para analizar a todos los pacientes con IAM tratados de manera consecutiva con ICP en una serie de centros seleccionados en España y durante un período preestablecido. Datos extrapolados de registros españoles en relación con el tratamiento del IAM transmural sugieren que en el año 2002 sólo un 10-15% de pacientes ingresados en hospitales fue reperfundido mediante angioplastia primaria10-13. Sin embargo, en el subregistro TRIANA 1, la inclusión tuvo que interrumpirse un mes antes del período previsto por haberse alcanzado el tamaño de muestra calculado. Un total de 459 pacientes fue incluido en 25 hospitales durante 3 meses. Las características basales de los pacientes son similares a las de otras poblaciones con criterios de inclusión parecidos, salvo 2 excepciones: un 11,5% de los pacientes ingresó en situación de shock cardiogénico, una proporción marcadamente elevad a en comparación con la referida en series de pacientes con IAM14-20, y la elevada incidencia de accidente cerebrovascular previo (8%), probablemente en relación con la contraindicación para fibrinólisis, que fue la indicación del ICP en un 15% de los casos. Sin embargo, el porcentaje de pacientes con insuficiencia renal o vasculopatía periférica es bajo. Estos datos sugieren que hubo una selección en los pacientes incluidos.
Intervalos de actuación y tratamientos iniciales
Los retrasos desde el inicio de los síntomas hasta la realización del ICP son similares a los tiempos observados en otros registros14,15 y ligeramente más prolongados que los recomendados en las guías recientes16,17. Un dato interesante es que, en un importante número de pacientes, el procedimiento de ICP se efectuó con el paciente en tratamiento anticoagulante con heparina de bajo peso molecular. Asimismo, cabe destacar que hasta en un 56% de los pacientes se hubieran administrado fármacos inhibidores de los receptores de la glucoproteína IIb/IIIa antes o durante la realización del ICP. Esta tasa de utilización de fármacos antiplaquetarios es marcadamente superior a la empleada en España durante los procedimientos de ICP fuera de la situación de IAM10.
Resultados del ICP
El ICP se realizó con éxito en el 83%, con mejorías en el grado de perfusión de la arteria causante del IAM similares a las descritas en otros estudios21-23. Se implantaron stents intracoronarios en el 92,9% de los pacientes. La implantación de stents en el ICP en el IAM se efectúa en la actualidad de forma sistemática debido a que facilita el resultado inicial del procedimiento y reduce de manera consistente la incidencia posterior de reestenosis24.
Un 10,8% de los pacientes falleció durante el período de ingreso hospitalario, sin que hubiera mortalidad adicional durante el mes de seguimiento. La principal causa de muerte fue el shock cardiogénico. La mortalidad de los pacientes incluidos en el Registro TRIANA 1 es moderadamente elevada en comparación con la descrita en estudios de ICP primario5, tal vez como consecuencia de un cierto grado de selección en determinados hospitales, ya que es posible que en algunos centros el ICP sólo se indique en pacientes con IAM de riesgo elevado o con contraindicación para la trombólisis. El número tan variable de pacientes incluidos en cada centro sugiere esta interpretación. Se ha observado que hay una relación entre el número de casos de ICP primario por año y la mortalidad25. El tratamiento de pacientes con IAM mediante angioplastia primaria en centros de bajo volumen (< 25 ICP primarios/año) no parece ofrecer un beneficio adicional respecto a un tratamiento con trombólisis25. La mortalidad documentada en los pacientes ≥ 75 años fue del 24,5%, tasa similar a la descrita en otros estudios26-28. Cerca de la mitad de los pacientes ≥ 75 años incluidos en el Registro TRIANA 1 hubieran sido potencialmente incluibles en un estudio aleatorizado para determinar la mejor estrategia de reperfusión en estos pacientes.
Predictores de mortalidad
Los análisis de regresión logística identifican de manera consistente 4 determinantes de la mortalidad hospitalaria: situación hemodinámica en el ingreso, edad, tamaño del infarto y resultado del ICP. Estos factores han sido documentados en estudios previos29-33. De todos ellos, la presencia de shock cardiogénico en el momento del ingreso es el principal determinante de la mortalidad. Cuando esta variable no se introduce en el modelo, un flujo TIMI < 3 en la arteria causante del IAM, es decir, la imposibilidad de obtener una reperfusión adecuada, emerge como el predictor más importante a la vez que aparece la frecuencia cardíaca en el ingreso. La angioplastia primaria fallida y la extensión del infarto han sido identificados como factores predictivos de mortalidad29,30. La edad avanzada es un factor que se asocia de manera consistente con un elevado riesgo de mortalidad en los pacientes con IAM31. Una mayor frecuencia cardíaca inicial es un marcador de la situación hemodinámica primera, lo que puede traducir una afección funcional más importante. Ambos parámetros son utilizados en escalas recientes de evaluación inicial del cálculo de riesgo en los pacientes con IAM32,33.
ICP de rescate
En un 24% de los pacientes, el procedimiento de reperfusión percutánea se indicó por rescate tras una trombólisis fallida. En un 39% de estos pacientes, la arteria causante del IAM mostraba un flujo TIMI 2/3 inmediatamente antes del ICP. Aunque determinados pacientes con flujos adecuados en la arteria epicárdica causante pueden seguir mostrando signos clínicos de ausencia de reperfusión debido a compromiso de la microcirculación34, los criterios de rescate no habían sido preespecificados en el protocolo, por lo que puede haber diferencias en los criterios clínicos de distintos centros para aplicar dicha indicación. Asimismo, no se hallaron diferencias significativas en la evolución clínica de estos pacientes comparada con la de aquellos con indicación de ICP primario. Ambos aspectos sugieren que entre los pacientes asignados a la indicación de rescate pueden estar incluidos determinados procedimientos facilitadores. La proporción de nuestros pacientes con IAM tratados únicamente con ICP en comparación con los tratados con ICP postrombólisis es similar a la proporción documentada en los pacientes europeos del registro GRACE35.
Pacientes jóvenes frente a pacientes ancianos
Los pacientes de edad más avanzada (≥ 75 años) presentaban unas características clínicas basales y de presentación del infarto indicativas de un riesgo más elevado que el de los pacientes más jóvenes. A pesar de mostrar intervalos de actuación idénticos, tasas de éxito del ICP similares y grados parecidos de extensión del IAM, la mortalidad y la incidencia de complicaciones hospitalarias mayores estuvieron significativamente aumentadas en el grupo de pacientes ancianos.
LIMITACIONES
Los resultados del procedimiento fueron evaluados por cada investigador local. No se efectuó una auditoría externa de los datos, aunque se requirieron confirmaciones individualizadas en presencia de datos discordantes. Asimismo, al tratarse de un registro de pacientes con IAM tratados con ICP puede haber un sesgo en la selección, ya que la indicación de ICP se realizó según el criterio de cada hospital. Teniendo en cuenta la variabilidad en el número de pacientes incluidos en los diferentes hospitales, es posible que en algunos centros participantes el ICP primario se indicara exclusivamente en pacientes con IAM de riesgo elevado, mientras que en otros se realizara sólo en horario de actividad laboral diurna o incluso sólo en pacientes con IAM de pocas horas de evolución. Asimismo, la falta de preespecificación de los criterios de ICP de rescate supone una limitación adicional. Los factores predictivos de mortalidad identificados en el presente registro deben ser interpretados en el contexto de una población con IAM de riesgo más elevado. La incidencia de shock cardiogénico en el ingreso y las tasas de mortalidad hospitalaria confirman esta suposición.
CONCLUSIONES
El Registro TRIANA 1 posiblemente traduce la realidad del ICP que se efectúa en la fase aguda del infarto de miocardio en España. Dicho registro se efectuó con un excelente ritmo de inclusión de pacientes, claramente superior al previsto. Algunas características basales de los enfermos y el número de pacientes incluidos por hospital sugieren un grado de selección en las indicaciones de los diferentes centros. La mortalidad de los pacientes incluidos se asoció con factores fácilmente identificables en el ingreso y con el grado de reperfusión inmediato obtenido mediante el ICP en la arteria causante. Cerca de un 50% de los pacientes ≥ 75 años analizados hubieran podido ser incluidos en un estudio aleatorizado. En este registro, además de reflejarse la realidad del tratamiento del IAM en los hospitales españoles con programa de angioplastia primaria, el elevado número de centros participantes y el buen ritmo de reclutamiento suponen una importante garantía para la viabilidad de un futuro estudio aleatorizado que compare la angioplastia primaria con la fibrinólisis en el tratamiento de los pacientes de edad avanzada con IAM.
ANEXO. Investigadores (por orden alfabético) y hospitales participantes en el Registro TRIANA 1
A. Amaro, Hospital Clínico Universitario de Santiago, Santiago; J. Ángel, Ciutat Sanitaria Vall d'Hebron, Barcelona; J. Bermejo, Hospital Clínico de Valladolid, Valladolid; A. Bethencourt, Hospital Universitario Son Dureta, Palma de Mallorca; A. Cequier, Hospital Universitario de Bellvitge, Barcelona; J. Cubero, Hospital Virgen de la Macarena, Sevilla; J.A. Diarte, Hospital Universitario Miguel Servet, Zaragoza; F. Fernández, Complejo Hospitalario de León, León; E. García, Hospital Gregorio Marañón, Madrid; J. Goicolea, Hospital do Meixoeiro, Vigo; J.M. Hernández, Hospital Virgen de La Victoria, Málaga; R. Hernández, Hospital San Carlos, Madrid; A. Iñiguez, Fundación Jiménez Díaz, Madrid; R. Lezaún, Hospital de Navarra, Pamplona; X. Mancisidor, Hospital de Cruces, Baracaldo; L. Martínez-Elbal, Hospital Universitario de La Princesa, Madrid; R. Melgares, Hospital Universitario de Las Nieves, Granada; J. Moreu, Hospital Virgen de la Salud, Toledo; C. Morís, Hospital Central de Asturias, Oviedo; J. Pey, Hospital Ramón y Cajal, Madrid; S. Romani, Hospital Clínic, Barcelona; J.C. Tascon, Hospital 12 de Octubre, Madrid; J. Valencia, Hospital General Universitario d'Alacant, Alicante; N. Vázquez, Hospital Juan Canalejo, A Coruña; J. Zueco, Hospital Marqués de Valdecilla, Santander.
Estudio elaborado conjuntamente por las Secciones de Hemodinámica y Cardiología Intervencionista y de Cardiopatía Isquémica y Unidades Coronarias. Sociedad Española de Cardiología.
*En el anexo se relacionan los investigadores y hospitales participantes en el Registro TRIANA 1.
Financiado en parte por becas no condicionadas de Medtronic, Guidant, Boston Scientific, Johnson&Johnson y Sanofi..
Correo electrónico: acequier@csub.scs.es ospital Universitario de Bellvitge.
Feixa Llarga, s/n. 08907 L'Hospitalet de Llobregat. Barcelona. España