El tratamiento del ductus arterioso persitente (DAP) en recién nacidos pretérmino (RNPT) sigue siendo un tema controvertido1,2. Hasta hace poco, la única alternativa al fracaso del tratamiento médico era la ligadura quirúrgica. Sin embargo, se ha demostrado que la toracotomía es factor independiente de riesgo de discapacidad funcional y/o motora en RNPT, lo que lleva a considerar estrategias alternativas. Publicaciones recientes indican que el cierre percutáneo es factible en RNPT de bajo peso3–5, pero faltan datos sobre la seguridad del procedimiento.
El objetivo de nuestro trabajo es caracterizar el cierre del DAP con el Amplatzer Duct Occluder II-Additional Size (ADO-II-AS) y la incidencia de eventos adversos (durante y tras el procedimiento), a través de un estudio descriptivo de una cohorte de RNPT entre enero de 2011 y diciembre de 2016.
Se incluyó a 27 pacientes, con una mediana de edad de 31 (17-87) días, una mediana de edad gestacional corregida de 31 (29-37) semanas de vida y una mediana de peso de 1.260 (1.000-1.980) g, el 75% con peso < 1,5 kg.
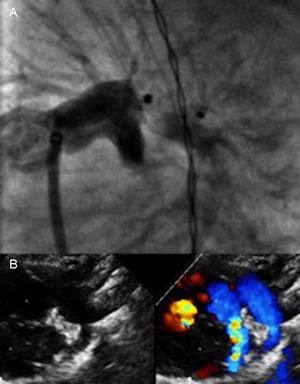
Se realizó abordaje venoso anterógrado en todos los casos. La tabla recoge los datos relativos al procedimiento. El dispositivo se implantó satisfactoriamente en todos los casos. No hubo complicaciones mayores durante el procedimiento. La oclusión completa del DAP se logró al instante en 23 pacientes; 4 pacientes tenían un pequeño cortocircuito residual observado por angiografía y ecocardiografía. En 4 pacientes (15%) se observó una ligera protrusión del dispositivo en la arteria pulmonar izquierda (API) tras la liberación (figura).
Datos angiográficos y del procedimiento
| N | Diámetro DAP (mm) | Longitud DAP (mm) | Tipo DAP* | IB i.v. | N.o de intentos | ADO-II-AS | TP (min) | Protrusión/shunt residual | Complicaciones del intervencionismo |
|---|---|---|---|---|---|---|---|---|---|
| 1 | 2,4 | 4,1 | C | No | 2 | 5/4 | 80 | No/no | No |
| 2 | 2,5 | 10,0 | C | No | 2 | 5/6 | 60 | API/shunt | No |
| 3 | 3,0 | 9,0 | C | No | 1 | 4/6 | 61 | No/no | No |
| 4 | 3,5 | 10,6 | C | Sí | 1 | 4/4 | 20 | No/shunt | No |
| 5 | 4,0 | 10,0 | C | Sí | 1 | 4/4 | 42 | No/no | No |
| 6 | 1,2 | 4,3 | A | No | 1 | 3/2 | 34 | No/no | No |
| 7 | 3,0 | 5,5 | C | No | 1 | 3/2 | 53 | API/no | Derrame pericárdico |
| 8 | 3,5 | 4,7 | A | Sí | 2 | 4/4 | 62 | API/shunt | Embolización |
| 9 | 2,5 | 6,7 | A | No | 1 | 3/4 | 23 | No/no | Sí |
| 10 | 3,5 | 10,0 | C | Sí | 1 | 4/4 | 48 | No/no | No |
| 11 | 3,0 | 5,8 | C | No | 2 | 4/2 | 78 | No/no | Embolización |
| 12 | 2,0 | 6,0 | C | No | 1 | 3/4 | 31 | No/no | No |
| 13 | 2,0 | 5,6 | E | Sí | 1 | 3/4 | 22 | No/no | No |
| 14 | 2,8 | 6,0 | E | No | 1 | 4/4 | 33 | No/no | Sí |
| 15 | 2,2 | 6,8 | E | No | 1 | 3/4 | 25 | API/no | No |
| 16 | 1,8 | 6,5 | C | No | 1 | 3/4 | 30 | No/no | No |
| 17 | 1,8 | 6,9 | E | No | 1 | 3/4 | 40 | No/no | No |
| 18 | 1,7 | 5,7 | A | No | 1 | 3/4 | 22 | No/no | Sí |
| 19 | 3,3 | 6,5 | C | Sí | 1 | 3/4 | 28 | No/no | No |
| 20 | 2,1 | 5,0 | E | No | 1 | 3/4 | 29 | No/no | No |
| 21 | 2,1 | 5,0 | A | No | 1 | 3/4 | 40 | No/no | No |
| 22 | 2,2 | 6,0 | E | No | 1 | 3/4 | 68 | No/no | No |
| 23 | 2,0 | 7,0 | C | No | 1 | 4/4 | 24 | No/no | No |
| 24 | 3,0 | 10,5 | E | Sí | 1 | 4/6 | 70 | No/sÍ | No |
| 25 | 2,0 | 7,9 | C | No | 1 | 3/4 | 35 | No/no | No |
| 26 | 2,1 | 9,0 | C | No | 1 | 3/6 | 38 | No/no | No |
| 27 | 3,7 | 7,0 | E | No | 1 | 4/6 | 57 | Sí/no | No |
ADO-II-AS: Amplatzer Duct Occluder II-Additional Size; API: arteria pulmonar izquierda; DAP: ductus arterioso persistente; IB i.v.: administración intravenosa de ibuprofeno 1–2 h antes del procedimiento; TP: tiempo de procedimiento desde la obtención de accesos hasta la retirada del introductor.
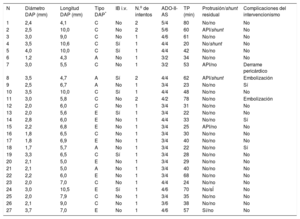
A: control angiográfico en proyección oblicua anterior izquierda tras la liberación del dispositivo Amplatzer Duct Occluder II-Additional Size 3/4 en paciente de 1.160 g, con DAP de 2,2 mm de diámetro y 6,8 mm de longitud; se observa una ligera protrusión sobre la API. B: control a los 3 meses de seguimiento; se observa crecimiento normal de la API, con ligera aceleración por Doppler-color no significativa, lo que demuestra un dispositivo en posición normal y sin cortocircuito residual. API: arteria pulmonar izquierda; DAP: ductus arterioso persistente.
La mediana de duración de ventilación mecánica tras el procedimiento fue de 2 días, y la del ingreso en UCI de neonatos, 10 días. Tres pacientes fallecieron por comorbilidad propia del RNPT, ninguno de ellos en relación con el DAP o el procedimiento.
La media de seguimiento de los supervivientes al alta fue de 35 (4,5-70,0) meses. En el último control en consulta, se observó la oclusión completa del DAP sin estenosis del arco aórtico o la API, con presiones pulmonares normales, en todos los pacientes. En los 4 pacientes con protrusión sobre la API que producía una leve estenosis, se resolvió en los siguientes controles, y en el plazo de 3-6 meses se demostró el adecuado crecimiento del vaso (figura).
El tratamiento percutáneo del DAP en RNPT es técnicamente complejo debido al tamaño del material para el cierre, el tamaño de los vasos adyacentes y el tamaño y la morfología ductal presente en la mayoría de los RNPT (DAP tubulares de tamaño moderado), y se han descrito complicaciones como cortocircuitos residuales, embolizaciones y obstrucción de la aorta y la API. Sin embargo, no se debe menospreciar los efectos secundarios de la toracotomía en los RNPT, como contusión pulmonar, obstrucción bronquial, paresia diafragmática, deformidad torácica, quilotórax o parálisis del nervio laríngeo recurrente5,6.
El dispositivo ADO-II-AS es la evolución de los dispositivos diseñados para el cierre ductal. Posee una configuración simétrica articulada para ajustarse a la anatomía del DAP, además de proporcionar un perfil de acceso más reducido (4 Fr). Aunque las recomendaciones del fabricante para su utilización son para diámetros ductales ≤ 4 mm y longitudes ≤ 8 mm, 6 pacientes de nuestra serie tenían una longitud ductal mayor (tabla) y se logró una adecuada estabilización del dispositivo, lo que demuestra que este dispositivo puede ser adecuado para ductus tubulares largos. Hay que dar mayor importancia al diámetro ductal. El mayor diámetro de la cintura disponible es 5 mm, con disco de retención solo 1,5 mm mayor. Esto deja muy poco anclaje adicional, por lo que el diámetro ductal máximo debe ser < 4 mm. Ninguno de nuestra serie tenía un diámetro > 4 mm; sin embargo, queremos destacar que en aquellos con diámetros limítrofe de 3,5-4mm, hay que ser sumamente cuidadosos, y nuestra estrategia en estos casos fue administrar una dosis de ibuprofeno intravenoso 1–2 h antes del procedimiento con la intención de conseguir una restricción en el diámetro que después permitiera un adecuado acoplamiento del dispositivo. Aun siguiendo estas recomendaciones, ocurrieron 2 embolizaciones, por lo que subrayamos la importancia de reconocer la constricción de la porción central del dispositivo demostrada por fluoroscopia, que proporciona tranquilidad a la hora de liberarlo4.
El ADO-II-AS ha mostrado menor tasa de protrusión sobre la aorta y la API comparado con sus homólogos previos4,5, y aunque en nuestra serie se describa una ligera protrusión sobre la API en 4 pacientes, en ninguno fue motivo suficiente para retirarlo.
Pese a ser una cohorte de pacientes de muy bajo peso, no se detectó ninguna complicación relativa a los accesos vasculares. En nuestra experiencia se obtuvo un óptimo control del arco aórtico en recirculación, sin necesidad de obtener un acceso arterial, lo cual limita cualquier complicación.
Como conclusión, en nuestra experiencia, el cierre percutáneo del DAP con ADO-II-AS en RNPT cuidadosamente seleccionados es una alternativa segura y eficaz a la cirugía.