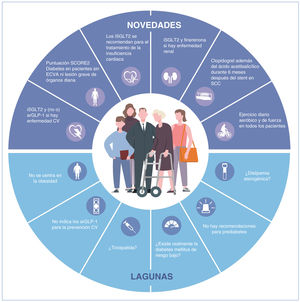
La nueva guía 2023 de la Sociedad Europea de Cardiología (ESC) sobre enfermedad cardiovascular (ECV) en pacientes con diabetes incorpora una figura central en la cual se abordan las formas de presentación de un paciente con diabetes y ECV. El primer caso es un paciente con ECV que incluye la enfermedad cardiovascular ateroesclerótica (ECVA), fibrilación auricular (FA) e insuficiencia cardiaca (IC), a quien se debe hacer el cribado de diabetes; el segundo caso sería un paciente con diabetes en el cual debe descartarse la ECV o la enfermedad renal crónica (ERC).
En el primer caso, no hay cambios en lo que respecta al diagnóstico de la diabetes mellitus tipo 2 (DMT2) según los criterios diagnósticos ya conocidos1: a) glucosa plasmática en ayunas ≥126mg/dl; b) glucohemoglobina (HbA1c) ≥6,5%; c) glucosa plasmática 2horas después de una sobrecarga oral de glucosa (75g) ≥200mg/dl, y d) glucosa plasmática ≥200mg/dl en pacientes con síntomas clásicos de hiperglucemia o con una crisis hiperglucémica.
En el segundo caso, se recomienda un examen de detección sistemática de la ECV en función de los síntomas y el electrocardiograma (ECG) del paciente. El documento no introduce el uso de los péptidos en este cribado, ni tampoco el de exploraciones de imagen o la detección de la isquemia en pacientes con diabetes asintomáticos.
Una vez establecido el diagnóstico de la DMT2, en los pacientes sin ECVA ni lesión de órganos diana (LOD) de carácter grave, se introduce una nueva escala de riesgo específica para la DMT2 (SCORE2-Diabetes). Las categorías de riesgo CV en la DMT2 se definen ahora en función de la existencia de ECVA o de una LOD grave o según el riesgo de ECV a 10 años según la escala SCORE2-Diabetes. Esta herramienta integra la información sobre los factores de riesgo convencionales de ECV con la información específica relativa a la diabetes2. Lamentablemente, la herramienta no incluye los péptidos natriuréticos en la estimación del riesgo.
Más del 90% de los pacientes con DMT2 tienen un riesgo CV alto o muy alto y la aplicación de la escala SCORE2-Diabetes para estimar el riesgo de ECV a 10 años en los pacientes sin una ECVA sintomática ni una LOD grave puede limitar el acceso de los pacientes al tratamiento con inhibidores del cotransportador de sodio-glucosa 2 (iSGLT2) y agonistas de receptores del péptido de tipo glucagón 1 (arGLP-1), lo cual puede tener repercusión en el pronóstico.
Otro punto débil que considerar es que el documento presenta unas recomendaciones terapéuticas laxas respecto a los pacientes con DMT2 que tienen un riesgo bajo o moderado.
Se recomienda aplicar un control glucémico estricto (HbA1c <7%), cuando otras sociedades respaldan un objetivo de <6,5% si se puede alcanzar con fármacos con un efecto beneficioso CV conocido que no causen hipoglucemia3,4.
Según lo indicado en la figura, el documento establece recomendaciones para el tratamiento farmacológico en función del perfil del paciente: a) iSGLT2 y arGLP-1 con recomendación específica para los pacientes con ECVA o sin ECVA, pero con una LOD grave; b) se recomiendan los iSGLT2 para el tratamiento de la IC en pacientes con diabetes en todo el espectro de valores de la fracción de eyección ventricular izquierda, y c) se recomiendan los iSGLT2 y la finerenona para los pacientes con ERC.
Estos tratamientos se recomiendan con independencia del control de la glucosa y como medicación adicional al tratamiento estándar. El resto de las recomendaciones no difieren respecto a las de las guías previas.
Insuficiencia cardiaca y diabetes mellitus tipo 2El mal pronóstico de los pacientes con DMT2 e IC es el principal motivo para recomendar el cribado sistemático de IC en todos los pacientes que permita un diagnóstico precoz y el inicio del tratamiento. Está indicada una evaluación sistemática de los signos y síntomas, seguido del algoritmo de diagnóstico de la IC, incluida la determinación del NTproBNP. El beneficio pronóstico del cribado sistemático de IC con el NTproBNP en los pacientes asintomáticos continúa siendo una laguna en la evidencia. El tratamiento de la IC en los pacientes con DMT2 concuerda con lo indicado en la guía de la ESC sobre la IC. El tratamiento de la DMT2 debe dar prioridad a los tratamientos que proporcionan efectos beneficiosos CV con seguridad demostrada. Se recomienda el empleo de iSGLT2 en todos los pacientes, con independencia del valor de la fracción de eyección ventricular izquierda, la HbA1c y la medicación antihiperglucemiante concomitante. Para un control adicional de la glucosa, debe añadirse al tratamiento arGLP-1, sitagliptina, linagliptina, insulina o metformina, aunque estos fármacos tienen un efecto neutro sobre el riesgo de hospitalización por IC. No se recomienda el uso de pioglitazona o saxagliptina.
Enfermedad renal crónica y diabetes mellitus tipo 2La ERC tiene un gran impacto en la morbilidad y la mortalidad de los pacientes con DMT2. Está indicada la determinación sistemática del filtrado glomerular estimado (FGe) y del cociente (ratio) de albúmina-creatinina en orina (CACU). El tratamiento de los pacientes con DMT2 y ERC tiene como objetivo reducir el riesgo de eventos CV y de insuficiencia renal, y debe iniciarse de forma temprana. Está indicado el control de la presión arterial y el uso de iSGLT2 (si el FGe es ≥20ml/min/1,73 m2), finerenona (si el FGe >60ml/min/1,73 m2 y CACu≥30mg/mmol o si el FGe es 25-60ml/min/1,73 m2 y RACU ≥3mg/mmol), estatinas y un inhibidor de la enzima de conversión de la angiotensina o un antagonista de los receptores de angiotensina II. Se sugiere el empleo de un objetivo de HbA1c personalizado (entre el 6,5 y el 8%), aunque se recomienda una HbA1c <7% para reducir las complicaciones microvasculares. Para un control adicional de la glucosa se recomienda el empleo de arGLP-1 (si FGe >15ml/min/1,73 m2) debido a su bajo riesgo y sus efectos CV favorables. Otras alternativas son el empleo de metformina (si el FGe >30ml/min/1,73 m2), un inhibidor de la dipeptidil-peptidasa 4 o insulina.
Cardiopatía isquémica y diabetes mellitus tipo 2En esta guía se han reforzado las recomendaciones para el uso de un tratamiento antitrombótico debido al mayor riesgo de trombosis en los pacientes con diabetes. En los síndromes coronarios crónicos (SCC) se recomienda el uso de clopidogrel asociado al ácido acetilsalicílico durante 6 meses después del implante del stent coronario, sea cual sea el tipo de stent empleado. La guía sugiere considerar la posibilidad de añadir rivaroxabán a dosis bajas al tratamiento con ácido acetilsalicílico para la prevención a largo plazo de los eventos vasculares en los pacientes con SCC o con enfermedad arterial periférica (EAP) sintomática sin riesgo alto de hemorragia (el coste de esta medicación no está reembolsado en España). En los pacientes con un síndrome coronario agudo (SCA) y diabetes a los cuales se les realice una intervención coronaria percutánea (ICP) se recomienda el empleo de ticagrelor o prasugrel, además del ácido acetilsalicílico, y mantener el tratamiento durante 12 meses. Sin embargo, puede considerarse prolongar el doble tratamiento antiagregante plaquetario más allá de los 12 meses y hasta los 3 años en los pacientes que lo han tolerado sin complicaciones hemorrágicas importantes. En los pacientes con un SCA o un SCC a los cuales se les realice ICP y que tengan indicación de anticoagulación se recomienda el tratamiento triple durante 1 semana, pero podría ampliarse hasta 1 mes o incluso 3 meses si el riesgo trombótico supera al riesgo hemorrágico. Esta estrategia no se menciona en la guía de la ESC sobre los SCA5.
La estrategia terapéutica y las técnicas de revascularización en los pacientes con diabetes no deben diferir de las empleadas en los pacientes sin diabetes: uso de stents farmacoactivos, vía de abordaje radial para la ICP y uso de la arteria mamaria interna izquierda como injerto para el bypass arterial coronario. La guía hace hincapié en la indicación de la revascularización completa en los pacientes con SCA sin shock cardiogénico y con enfermedad multivaso. Es de destacar que, según la evidencia actual, es preferible la revascularización coronaria con el empleo de injertos arteriales para las ICP complejas en pacientes con enfermedad multivaso, siempre teniendo en cuenta las comorbilidades del paciente.
CONSECUENCIAS DE LA APLICACIÓN DE LA GUÍA EN LA DIABETESProtección cardiovascular y renal. ObesidadEn esta actualización se continúa recomendando la evaluación del riesgo CV de los pacientes con diabetes mediante la valoración de los antecedentes patológicos y de la presencia de síntomas que sugieran ECVA, sin el uso de pruebas adicionales específicas.
Un avance sumamente importante es el hecho de centrarse en la protección CV y renal de los pacientes con DMT2, como se ha resaltado en el documento de consenso de la Sociedad Española de Cardiología3: en los pacientes con un riesgo CV muy alto asociado a la presencia de ECVA, se recomienda el uso de iSGLT2 y arGLP-1 con independencia del control de la glucemia o del peso del paciente y basándose en los resultados de varios ensayos clínicos con objetivos cardiovasculares. Con el mismo nivel de recomendación que los iSGLT2 en la DMT2 y la IC, se recomienda el empleo de la finerenona en los pacientes con DMT2 y ERC, basándose en la evidencia existente en el tratamiento de esta población de pacientes.
No hay ningún apartado específico en que se aborde la obesidad, que tiene una prevalencia elevada en España6, ni se hace hincapié tampoco en la reducción del peso en los pacientes con diabetes.
Diabetes mellitus tipo 1Por lo que respecta a la diabetes mellitus tipo 1 (DMT1), la guía no incluye actualizaciones importantes. No se especifica la evaluación del riesgo de ECV ni se aborda la prevención y el tratamiento de la enfermedad vascular. Se sugiere el uso de estatinas para los pacientes con DMT1 de edad >40 (o <40 años en presencia de otros factores de riesgo, lesión microvascular de órganos diana o riesgo de ECV a 10 años ≥10%) con el objeto de reducir las ECV (recomendación IIaB). Se hace especial énfasis en el control intensivo de la glucemia, en el autotratamiento por parte del paciente bajo la supervisión de un equipo multidisciplinario y en evitar las hipoglucemias, sobre todo en los pacientes con una enfermedad vascular ya establecida.
Consideraciones relativas al sexo: diabetes gestacional y diferencias según el sexoEn el contexto de la diabetes gestacional, la adopción de la prueba de tolerancia a la glucosa oral en «un solo paso», con 75 g, para el diagnóstico y la recomendación de una prueba de DMT2 tras el embarazo constituyen cambios importantes en la práctica clínica. En la guía se subraya la necesidad de un cribado anual de la diabetes en mujeres con antecedentes de diabetes gestacional, puesto que se reconoce que su riesgo es elevado. Además, el hecho de que se reconozca el aumento del riesgo CV en estas personas, incluso con unos niveles puerperales de glucemia normales, hace necesario un cribado sistemático de salud CV de forma periódica.
Respecto a las consideraciones específicas para cada sexo, la guía resalta la importancia de una elección cuidadosa de la medicación durante el embarazo para prevenir posibles efectos fetales, en especial con medicamentos como los fármacos que bloquean el sistema renina-angiotensina. Los objetivos recomendados de presión arterial durante el embarazo (110-135mmHg/80-85mmHg) pretenden mejorar los resultados clínicos del embarazo. En las personas con DMT2 y, en especial, en las mujeres, que a menudo presentan diferencias de presión arterial mayores y una prevalencia más alta de hipertensión, es esencial una asistencia personalizada. Hay un riesgo notablemente elevado de IC con fracción de eyección conservada en las mujeres, sobre todo con diabetes. En el documento no se hace referencia alguna a otros factores de riesgo específicos del sexo, como la menopausia precoz, el parto prematuro, el síndrome de ovario poliquístico o los trastornos autoinmunes e inflamatorios sistémicos. Los datos epidemiológicos sugieren que la diabetes comporta un riesgo CV superior en las mujeres, en comparación con los hombres, pero los ensayos clínicos ponen de manifiesto que la efectividad del tratamiento es similar. Sin embargo, los datos en práctica clínica real revelan una aplicación desigual del tratamiento basado en guías. Las mujeres están infrarrepresentadas en los ensayos clínicos y ello resalta la aplicación desigual del tratamiento, por lo que es necesario una inclusión equilibrada según el sexo, la realización de análisis específicos según el sexo y un acceso equitativo a la asistencia sanitaria para las mujeres que reciben tratamiento CV en relación con la diabetes.
Enfermedad aórtica y arterial periférica y diabetesSe recomienda la realización periódica de un cribado sistemático de la enfermedad arterial periférica (EAP), mediante una evaluación clínica o la determinación del índice tobillo-brazo. No se ha introducido ninguna diferencia en el abordaje de la EAP en las personas con DMT2o sin ella.
La prueba de esfuerzo en cinta sin fin es útil en los pacientes con claudicación intermitente para determinar la distancia que pueden recorrer. Los pacientes con claudicación intermitente deben participar en programas de entrenamiento de ejercicio (30-45minutos, como mínimo 3 veces por semana), ya que el ejercicio intensivo realizado de forma regular mejora la distancia que pueden recorrer, pero no se indica ningún nivel de recomendación al respecto.
Fibrilación auricularLa guía hace hincapié en la detección temprana de la FA con las siguientes recomendaciones para el cribado: se recomienda el examen de detección sistemática oportunista de la FA mediante la toma del pulso o un ECG en los pacientes de edad ≥ 65 o <65 años cuando haya otros factores de riesgo, ya que los pacientes con diabetes presentan una mayor frecuencia de FA a una edad más temprana. Además, puede considerarse el cribado mediante ECG sistemático para detectar la FA en los pacientes de ≥75 años y en los que presentan un riesgo alto de ictus.
Educación sanitaria del paciente, prescripción de ejercicio y contribución del personal de enfermeríaLa guía resalta la necesidad de un abordaje integral donde múltiples disciplinas y ámbitos de especialización trabajen conjuntamente y se centren en los pacientes con diabetes y sus familias. Además del tratamiento farmacológico, las intervenciones de educación sanitaria en el campo de la alimentación y del ejercicio pueden reducir de manera importante no solo el índice de masa corporal o la HbA1c sino también el riesgo de complicaciones microvasculares y de enfermedades cardiovasculares en estos pacientes. La dieta mediterránea es una nueva recomendación de nivel IA. Se desaconsejan los cigarrillos electrónicos, aunque sin asignar a esto un nivel de recomendación. Los programas de educación sanitaria individualizados resultan más eficaces que los programas para grupos, tanto si se llevan a cabo presencialmente como si se basan en la telemedicina.
Se recomienda implementar cualquier tipo de actividad física (p. ej., caminar 10minutos una vez al día) en todos los pacientes con DMT2 con ECV o sin ella. La actividad física óptima se define como una actividad semanal de 150minutos con una intensidad moderada o 75minutos con una intensidad alta.
Se recomienda que tanto los adultos como las personas mayores realicen ejercicio de fuerza, además del ejercicio aeróbico, como mínimo dos veces por semana. Las intervenciones de ejercicio deben adaptarse a las comorbilidades existentes, por ejemplo, a la fragilidad, la neuropatía o la retinopatía. Se recomienda introducir un entrenamiento de ejercicio estructurado en los pacientes con DMT2 y ECV establecida, con objeto de mejorar el control metabólico, la capacidad de ejercicio y la calidad de vida, a la vez que reducir los eventos CV.
Uno de los aspectos más innovadores de esta guía es el enfoque de «asistencia centrada en la persona», que fomenta la participación de los pacientes con diabetes y sus familiares o cuidadores en el proceso de la enfermedad. Los aspectos culturales, socioeconómicos y psicológicos adquieren una especial relevancia. El estado clínico inicial, incluida la fragilidad y las comorbilidades, y los factores cognitivos y emocionales individuales son de gran importancia.
Se propone el seguimiento del paciente por parte de un equipo multidisciplinario y el uso de técnicas cognitivo-conductuales. Con objeto de reducir la carga de la enfermedad y mejorar el autocuidado, se propone una estrategia de tratamiento personalizada, con una toma de decisiones compartida en la cual se tengan en cuenta las preferencias de los pacientes.
Diabetes mellitus tipo 2 en pacientes de edad avanzadaLa DMT2 es más frecuente en los adultos de edad avanzada, en quienes generalmente hay sobrepeso u obesidad. Sin embargo, esta guía aporta pocas recomendaciones específicas en lo que respecta a los pacientes de edad avanzada, que a menudo son excluidos o están infrarrepresentados en los estudios y los ensayos clínicos7. La puntuación SCORE2-Diabetes hace referencia únicamente a los pacientes entre 40 y 69 años.
Se recomienda individualizar los objetivos de HbA1c en función de las comorbilidades, el tiempo de evolución de la diabetes y la esperanza de vida. Las recomendaciones actuales incluyen un objetivo de glucemia poco estricto (HbA1c <69 mmol/mol o <8,5%) y evitar la hipoglucemia en los pacientes con una esperanza de vida breve. En los pacientes con una esperanza de vida mayor, debe darse prioridad al uso de fármacos con un efecto beneficioso CV demostrado y riesgo bajo de hipoglucemia. Se recomienda adaptar la actividad física y el ejercicio a las comorbilidades asociadas y la existencia de fragilidad.
Por último, la edad es un factor de riesgo para la aparición de una IC, que es frecuente en esos pacientes.
LAGUNAS EXISTENTESLípidos y diabetes mellitusLa guía hace escasa referencia a la dislipemia aterogénica en la DMT2, en la cual hay un desequilibrio de las lipoproteínas ricas en triglicéridos que contienen apolipoproteína (Apo)B y las que contienen ApoA1, como las lipoproteínas de alta densidad (HDL). Esto es fundamental para comprender el mecanismo fisiopatológico de esta alteración metabólica, en que la resistencia a la insulina en los pacientes diabéticos desempeña un papel fundamental.
No ha habido cambios en los objetivos lipídicos, de tal manera que las lipoproteínas de baja densidad (LDL) son el objetivo principal (riesgo cardiovascular muy alto <55mg/dl y reducción del 50%; riesgo cardiovascular alto <70mg/dl y reducción del 50%; riesgo cardiovascular moderado <100mg/dl). Aunque se menciona brevemente el objetivo de no-HDL, no se hace mención expresa de los objetivos de no-HDL o apoB8. Hay evidencia de la relación entre la ApoB y el colesterol no-HDL, con el aumento del riesgo CV. Estos parámetros se han considerado objetivos secundarios en los pacientes con diabetes y obesidad en la guía 2019 sobre el tratamiento de la dislipemia y en la guía 2021 sobre la prevención CV9,10. La dislipemia aterogénica de la DMT2 se caracteriza por unas lipoproteínas de menor densidad y más pequeñas. En consecuencia, la determinación de las LDL (mg/dl) por sí solas podría infravalorar el riesgo real, de tal manera que la ApoB o el colesterol no-HDL constituyen un marcador complementario y necesario del riesgo lipídico.
Las estatinas continúan siendo el tratamiento de referencia y se incluyen recomendaciones de nivel IB y IA para la ezetimiba y los inhibidores de PCSK9, respectivamente, pero la guía continúa recomendando un tratamiento escalonado de manera generalizada, sin hacer referencia a la posibilidad de un tratamiento hipolipemiante intensivo (combinado) ajustado en función de los valores iniciales de LDL y de los objetivos de control del riesgo CV. El documento no incluye el uso del ácido bempedoico como parte del tratamiento11, a pesar de los resultados favorables en la reducción de los eventos CV y la seguridad demostrada del fármaco en los pacientes diabéticos.
No se hace referencia alguna a las medidas que podrían adoptarse tanto en los cambios del estilo de vida como en los fármacos empleados como medicación antihiperglucemiante y que pudieran tener repercusión en la mejora de la dislipemia aterogénica como los arGLP-1.
Otras lagunas importantes en cuanto a la prevención cardiovascular y la obesidadUno de los puntos débiles de esta guía es que no incluye la prediabetes, con lo que se deja de lado a un grupo de población con un riesgo CV elevado que tiene que ser tratado de manera diferente a lo que se hace en la población con normoglucemia.
La mayor parte de los pacientes con DMT2 (90%) tiene un riesgo CV alto o muy alto, y es posible que la aplicación de la puntuación SCORE2-Diabetes para estimar el riesgo de ECV a 10 años en los pacientes sin una ECVA sintomática ni una LOD grave no refleje el riesgo real.
También echamos en falta la oportunidad de trasladar la repercusión de los resultados CV de los arGLP-1 o del tratamiento agonista dual más allá de la reducción del peso corporal.
Teniendo en cuenta los efectos beneficiosos adicionales de los arGLP-1 y los iSGLT2 en los objetivos CV en la DMT2, resulta sorprendente que no se mencionen los efectos favorables en los pacientes con DMT2 y obesidad.
RESUMENPuntos principales según la figura 1:
- -
La nueva escala SCORE2-Diabetes para estimar el riesgo de ECV a 10 años en los pacientes sin una ECVA sintomática ni una LOD grave podría limitar el acceso de los pacientes a los tratamientos recomendados de iSGLT2 y arGLP-1, con una repercusión en el pronóstico que puede ser significativa.
- -
La guía define los criterios de prediabetes, pero no hace referencia a la evaluación del riesgo cardiovascular ni a recomendaciones para su tratamiento.
- -
La ausencia de un apartado específico sobre la obesidad es una oportunidad perdida para aumentar el nivel de concienciación sobre la relación directa entre la obesidad y la DMT2, así como con la FA, las ECV y la IC.
- -
El documento no se centra en la dislipemia aterógena.
- -
Las recomendaciones principales de la guía se centran en el tratamiento de las complicaciones macrovasculares en los pacientes con ECVA, IC o ERC, más que en su prevención. En los pacientes con diabetes debe considerarse que existe la posibilidad de aparición de estas 3 complicaciones y el tratamiento debe tener como objetivo prevenirlas de entrada.
Figura central. ¿Qué novedades incluye y qué lagunas hay en la nueva guía ESC 2023 sobre la diabetes? CV, cardiovascular; ECVA, enfermedad cardiovascular ateroesclerótica; SCC, síndromes coronarios crónicos; arGLP-1, agonistas de receptores del péptido de tipo glucagón 1; iSGLT2, inhibidores del cotransportador de sodio-glucosa 2.
Los autores recomiendan al lector la consulta del texto completo de la guía ESC 2023 para profundizar en los detalles específicos y mejorar su práctica clínica cotidiana.
FINANCIACIÓNNinguna.
DECLARACIÓN SOBRE EL USO DE INTELIGENCIA ARTIFICIALNo se ha usado inteligencia artificial.
CONFLICTO DE INTERESESPueden consultarse los documentos de declaración de conflicto de intereses de todos los autores en el material adicional.
Grupo de Trabajo de la SEC para la guía ESC 2023 sobre enfermedad cardiovascular en pacientes con diabetes: Raquel Campuzano Ruiz (coordinadora), Pilar Mazón Ramos (coordinadora), Almudena Castro Conde, Belén Cid Álvarez, Concepción Cruzado Álvarez, Pablo Díez-Villanueva, Rosa Fernández Olmo, Román Freixa-Pamias, Domingo Marzal Martin, Sonia Mirabet Pérez.
Comité de Guías de la SEC: José Luis Ferreiro (presidente), Pablo Avanzas (secretario), Rut Andrea, Araceli Boraita, David Calvo, Raquel Campuzano, Victoria Delgado, Laura Dos Subirá, Juan José Gómez Doblas, María Antonia Martínez Momblan, Pilar Mazón, Domingo Pascual Figal, Juan Sanchis, José María de la Torre Hernández, David Vivas.
Autor para correspondencia.