Las redes de tratamiento del infarto agudo de miocardio con elevación del segmento ST (IAMCEST) han incrementado la tasa de reperfusión y reducido los tiempos de isquemia. Nuestro objetivo fue analizar la diferencia en el pronóstico entre géneros en pacientes con un primer IAMCEST.
MétodosSe realizó un estudio de cohorte multicéntrico de pacientes con primer IAMCEST durante 2010-2016 para determinar el efecto del género/sexo ajustado sobre la mortalidad, la combinación de mortalidad, fibrilación ventricular, shock cardiogénico o edema agudo de pulmón a 30 días, y sobre la mortalidad al año.
ResultadosEntre 2010 y 2016 se incluyeron 14.690 pacientes, un 24% fueron mujeres. En el periodo de estudio, la mediana [rango intercuartílico] de tiempo entre electrocardiograma y apertura de arteria descendió en ambos sexos (119 min [85-160] frente a 109 min [80-153] en 2010 en mujeres, y 102 min [81-133] frente a 96min [74-124] en 2016 en mujeres, ambos valores p=0,001). En el mismo periodo, el porcentaje de angioplastia primaria en <120 min aumentó (50,4% frente a 57,9% en mujeres; 67,1% frente a 72,1% en varones, ambos p=0,001). Tras ajustar por confusores desaparecieron las diferencias entre géneros en las complicaciones a los 30 días (OR=1,06; IC95%, 0,91-1,22). Las supervivientes a 30 días presentaron menor mortalidad al año (HR=0,76; IC95%, 0,62-0,95) que los varones.
ConclusionesLas mujeres con un primer IAMCEST presentan un porcentaje de muerte o complicaciones al mes similar a la de los varones y, en cambio, menos mortalidad al año tras ajustar por edad y gravedad.
Palabras clave
Aunque la mortalidad por enfermedad coronaria (EC) se ha reducido notablemente en Europa en los últimos 20 años, continúa siendo la principal causa de muerte en la mayoría de los países1. A pesar del aumento en el número de casos incidentes de infarto agudo de miocardio con elevación del segmento ST (IAMCEST) a medida que aumenta la edad de la población, el número de pacientes con IAMCEST en Europa ha disminuido y se ha estabilizado2,3.
Los datos más recientes de los registros europeos indican que los varones tienen un riesgo de IAMCEST incidente superior al de las mujeres a cualquier edad, pero el aumento en la incidencia del IAMCEST con la edad es lineal en los varones y, en cambio, exponencial en las mujeres4. Estudios recientes han puesto de manifiesto que la mejora en el pronóstico del IAMCEST se debe tanto a la aplicación de una asistencia estandarizada en los programas de reperfusión como a la universalización de los tratamientos médicos basados en la evidencia5. Las redes de IAMCEST aumentan las tasas de reperfusión, reducen la mortalidad, mejoran la supervivencia y reducen el riesgo de recurrencia de eventos isquémicos. Los registros de ámbito nacional son esenciales para la vigilancia de los tratamientos del IAMCEST y sus resultados, así como para evaluar la efectividad real de los tratamientos y valorar los cambios observados en los resultados3. Además del aumento exponencial de los IAMCEST en las mujeres, diversos estudios han mostrado que el pronóstico tras un IAMCEST es peor en ellas que en los varones, no solo porque el trastorno afecta a mujeres de edad más avanzada6 con factores de riesgo agrupados7, sino también como consecuencia del mayor tiempo transcurrido hasta que se solicita asistencia médica8,9, el menor uso de tratamientos basados en la evidencia y las mayores tasas de enfermedad renal y hemorragias10.
El objetivo de este estudio es investigar el efecto del sexo en la mortalidad y las complicaciones a los 30 días y en la mortalidad a 1 año en pacientes con un primer IAMCEST durante los primeros 7 años de aplicación de la red de asistencia del IAMCEST Codi IAM (2010-2016) en Cataluña (España).
MÉTODOSLa red de asistencia del IAMCEST de Cataluña Codi IAM se puso en marcha en 2010 en una región con 7,6 millones de habitantes. Los 3 objetivos principales de la red son aumentar la tasa del tratamiento de reperfusión en los pacientes con IAMCEST, conseguir la intervención coronaria percutánea primaria (ICPp) en un tiempo inferior a los 120 minutos tras el primer contacto con el sistema de salud5 y supervisar los resultados del programa a través de un registro. La red estuvo integrada inicialmente por 5 hospitales con servicios de ICPp disponibles de manera permanente y 5 centros con capacidad de ICPp durante el día. A partir del año 2015, la red se amplió a toda Cataluña con 9 hospitales con capacidad permanente de ICPp y 2 hospitales con capacidad de ICPp durante el día. Se ha publicado en otra parte una descripción detallada de los detalles de funcionamiento del Codi IAM11. De forma resumida, la organización del Servicio de Emergencias Médicas coordina la conexión entre pacientes, traslados de ambulancia y centros de ICPp, según el intervalo de tiempo hasta el tratamiento. El uso de fibrinolisis se considera solo si el tiempo de traslado hasta la ICPp es inaceptable y no hay contraindicaciones previas. Se realiza con carácter urgente una ICP tras fibrinolisis (ICP de rescate) a los pacientes que no presentan signos de reperfusión eficaz. A los que se trata de manera efectiva con una fibrinolisis, se les practica una ICP tras un periodo de entre 3 y 24 h, siguiendo lo establecido en la guía de la ESC5. El IAMCEST se definió según lo indicado por las guías como la elevación del segmento ST ≥ 1mm en al menos 2 derivaciones contiguas (2mm en las derivaciones precordiales) en el electrocardiograma (ECG) de calificación para la inclusión5.
El registro Codi IAM se inició en 2010 e incluye los datos demográficos, clínicos, asistenciales, terapéuticos y de alta de los pacientes con un IAMCEST iniciado 12 h antes o menos. El investigador principal del equipo del Codi IAM de cada hospital participante introdujo los datos en un formulario electrónico de recogida de datos. Se evaluó el flujo coronario epicárdico en la arteria culpable del IAMCEST según el grado de flujo Thrombolysis in Myocardial Infarction (TIMI)12 y se consideró que la reperfusión era óptima cuando se alcanzaba un flujo TIMI 3 en la lesión culpable en menos de 120min tras el primer contacto médico. La recogida de datos se amplió a nuevas variables en 2012 (edema agudo de pulmón, número de vasos afectados y flujo TIMI) y en 2015 (hipertensión, dislipemia, tabaquismo, ictus previo, tratamiento previo y tipo y número de stents). La hemorragia tan solo se incluyó en el registro cuando el paciente necesitó tratamiento de transfusión.
Se incluyó en el estudio a los pacientes del registro Codi IAM a los que se había diagnosticado un IAMCEST entre los años 2010 y 2016. Se incluyó también a los pacientes con una parada cardiaca o muerte durante el primer contacto médico si se diagnosticaba una elevación del segmento ST o la aparición de novo de un bloqueo de rama izquierda en cualquier ECG obtenido durante la asistencia inicial. Se excluyó a todos los pacientes con EC previa conocida (infarto de miocardio previo o cualquier tratamiento de revascularización).
Los datos de mortalidad de los pacientes se obtuvieron del registro de mortalidad de España. La calidad de los datos incluidos en el registro se verifica periódicamente mediante auditorías externas.
Este proyecto fue aprobado por el comité de ética del Hospital del Mar (2020/9134) y todos los datos son anónimos. Los procedimientos aplicados y la recogida de datos se llevaron a cabo según lo establecido en la Declaración de Helsinki y las leyes de protección de datos de España.
Variables de valoraciónLos objetivos primarios fueron la mortalidad por cualquier causa a los 30 días y a 1 año. Además, la variable combinada a los 30 días incluyó las complicaciones a 30 días, certificadas como muerte en los primeros 30 días o fibrilación ventricular, edema de pulmón o shock cardiogénico durante el ingreso.
Análisis estadísticoLas variables dicotómicas se presentan en forma de número y porcentaje, mientras que las continuas se muestran como media±desviación estándar o, si no tienen una distribución normal, mediana [intervalo intercuartílico]. Se compararon las características de los pacientes y los intervalos de tratamiento para cada variable evaluada: mortalidad a 30 días o complicaciones a 30 días (shock cardiogénico, edema de pulmón, fibrilación ventricular o muerte) y mortalidad en el primer año siguiente a la intervención en los pacientes que sobrevivían a los 30 días del IAMCEST. Se utilizó la prueba de la t de Student o la prueba de la U de Mann-Whitney para el análisis de las variables continuas, mientras que para las variables cualitativas se empleó la prueba de la X2 o la prueba exacta de Fisher. La asociación entre el sexo del paciente y la mortalidad o las complicaciones a 30 días se evaluó con los valores de odds ratio (OR) obtenidos mediante modelos de regresión logística, y la mortalidad a 1 año de los supervivientes a los 30 días se evaluó con los valores de hazard ratio (HR) mediante modelos de regresión de riesgos proporcionales de Cox. Los modelos se ajustaron respecto a los factores de confusión asociados con el pronóstico del IAMCEST en los que había menos del 8% de valores no disponibles (es decir, edad, diabetes mellitus, año de reclutamiento, tiempo desde el inicio de los síntomas hasta la apertura de la arteria coronaria culpable y clase de Killip). Por lo que respecta a las variables tiempo entre el inicio de los síntomas y la apertura de la arteria y tiempo entre el ECG y la apertura de la arteria, no había datos disponibles del 7,6%. Los valores no disponibles de las demás variables fueron TIMI inicial (31,1%), TIMI final (33,4%), ausencia de afección coronaria epicárdica angiográfica o afección de 3 vasos (31,2%), afección de la coronaria principal izquierda (25,0%), stent metálico sin recubrimiento (83,7%), stent farmacoactivo (82,3%), clase de Killip (1,5%), tabaquismo (54,5%), hipertensión (54,5%), dislipemia (54,5%), ictus previo (54,5%) y tratamientos previos (69,4%).
Se elaboraron curvas de supervivencia para ambos sexos y se calcularon los valores de p mediante log-rank test.
Se llevó a cabo también un análisis con emparejamiento según la edad (± 2 años) en una proporción de 2 varones por cada mujer. Este subgrupo de pacientes se utilizó para confirmar el efecto del sexo femenino en los modelos ajustados por las variables comorbilidad (diabetes) y tiempo (entre el inicio de los síntomas y la apertura de la arteria), así como respecto al año de registro y el centro de asistencia. Los pacientes fueron asignados al hospital en el que habían permanecido hospitalizados durante más tiempo. La mortalidad a 1 año se analizó hasta 2017, con objeto de obtener las tasas de mortalidad a 1 año a partir de 2016.
Los análisis se realizaron con el programa informático R versión 3.6.0 (R Foundation for Statistical Computing, Austria). Se consideró estadísticamente significativo un valor de p <0,05.
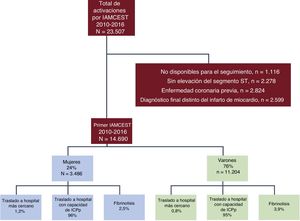
RESULTADOSEntre enero de 2010 y diciembre de 2016, se incluyó en el registro Codi IAM a un total de 23.507 pacientes con IAMCEST. En la figura 1 se presenta el diagrama de flujo de la selección de los pacientes para el estudio. La cohorte final la formaron 14.690 pacientes (el 24% mujeres) sin EC previa y con un diagnóstico de alta de infarto de miocardio y datos de seguimiento a 1 año.
La proporción de mujeres fue similar a lo largo de los 7 años del periodo de estudio (p=0,12).
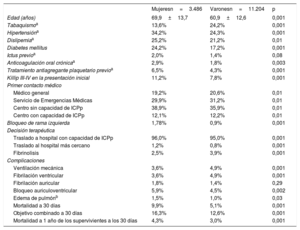
En la tabla 1 se presentan las características basales y las complicaciones observadas en la cohorte. Las mujeres eran de más edad y tenían mayores prevalencias de diabetes mellitus, hipertensión y dislipemia y tasas más altas de insuficiencia cardiaca. Las mujeres fueron atendidas con mayor frecuencia en centros sin capacidad de ICPp y con menor frecuencia por el sistema de ambulancias de emergencia (p=0,01). Las mujeres presentaron con más frecuencia un bloqueo de rama izquierda y mostraron tasas superiores de insuficiencia cardiaca y de bloqueo auriculoventricular (p<0,01). En los varones hubo tasas más altas de fibrilación ventricular y necesidad de ventilación mecánica.
Características basales de los pacientes y del primer contacto médico según el sexo, registro Codi IAM 2010-2016
| Mujeresn=3.486 | Varonesn=11.204 | p | |
|---|---|---|---|
| Edad (años) | 69,9±13,7 | 60,9±12,6 | 0,001 |
| Tabaquismoa | 13,6% | 24,2% | 0,001 |
| Hipertensióna | 34,2% | 24,3% | 0,001 |
| Dislipemiaa | 25,2% | 21,2% | 0,01 |
| Diabetes mellitus | 24,2% | 17,2% | 0,001 |
| Ictus previoa | 2,0% | 1,4% | 0,08 |
| Anticoagulación oral crónicaa | 2,9% | 1,8% | 0,003 |
| Tratamiento antiagregante plaquetario previoa | 6,5% | 4,3% | 0,001 |
| Killip III-IV en la presentación inicial | 11,2% | 7,8% | 0,001 |
| Primer contacto médico | |||
| Médico general | 19,2% | 20,6% | 0,01 |
| Servicio de Emergencias Médicas | 29,9% | 31,2% | 0,01 |
| Centro sin capacidad de ICPp | 38,9% | 35,9% | 0,01 |
| Centro con capacidad de ICPp | 12,1% | 12,2% | 0,01 |
| Bloqueo de rama izquierda | 1,78% | 0,9% | 0,001 |
| Decisión terapéutica | |||
| Traslado a hospital con capacidad de ICPp | 96,0% | 95,0% | 0,001 |
| Traslado al hospital más cercano | 1,2% | 0,8% | 0,001 |
| Fibrinolisis | 2,5% | 3,9% | 0,001 |
| Complicaciones | |||
| Ventilación mecánica | 3,6% | 4,9% | 0,001 |
| Fibrilación ventricular | 3,6% | 4,9% | 0,001 |
| Fibrilación auricular | 1,8% | 1,4% | 0,29 |
| Bloqueo auriculoventricular | 5,9% | 4,5% | 0,002 |
| Edema de pulmónb | 1,5% | 1,0% | 0,03 |
| Mortalidad a 30 días | 9,9% | 5,1% | 0,001 |
| Objetivo combinado a 30 días | 16,3% | 12,6% | 0,001 |
| Mortalidad a 1 año de los supervivientes a los 30 días | 4,3% | 3,0% | 0,001 |
ICPp: intervención coronaria percutánea primaria.
Salvo otra indicación, los valores expresan media±desviación estándar.
Las tasas de mortalidad bruta a 30 días, de eventos de la variable combinada a 30 días y de mortalidad a 1 año fueron significativamente inferiores en los varones que en las mujeres. El análisis univariante de los factores asociados con las complicaciones a 30 días y la mortalidad a 1 año se presentan en la .
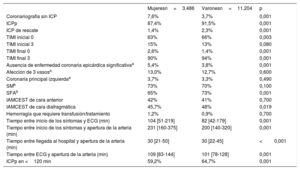
Las características del primer contacto médico y de la coronariografía y la ICPp según el sexo se muestran en la tabla 2. Los intervalos de tiempo en la asistencia del IAMCEST fueron más largos en las mujeres que en los varones. En comparación con los varones, las mujeres tratadas con una ICPp tuvieron con menor frecuencia un TIMI inicial 0 y una menor tasa de TIMI 3 en la coronariografía final. La EC significativa (estenosis <70% en los vasos epicárdicos) fue significativamente menos frecuente en las mujeres; sin embargo, la extensión y la gravedad de la EC (afección de 3 vasos o de la coronaria principal izquierda) no fueron significativamente distintas en función del sexo. En las mujeres, el tiempo de espera hasta el primer ECG fue de mediana 22min más largo que para los varones, y el tiempo entre el ECG y la reperfusión/hospitalización fue mayor en las mujeres que en ellos.
Características de la intervención de reperfusión primaria en varones y mujeres en la red Codi IAM de 2010 a 2016
| Mujeresn=3.486 | Varonesn=11.204 | p | |
|---|---|---|---|
| Coronariografía sin ICP | 7,6% | 3,7% | 0,001 |
| ICPp | 87,4% | 91,5% | 0,001 |
| ICP de rescate | 1,4% | 2,3% | 0,001 |
| TIMI inicial 0 | 63% | 66% | 0,003 |
| TIMI inicial 3 | 15% | 13% | 0,080 |
| TIMI final 0 | 2,6% | 1,4% | 0,001 |
| TIMI final 3 | 90% | 94% | 0,001 |
| Ausencia de enfermedad coronaria epicárdica significativaa | 5,4% | 3,8% | 0,001 |
| Afección de 3 vasosa | 13,0% | 12,7% | 0,600 |
| Coronaria principal izquierdaa | 3,7% | 3,3% | 0,490 |
| SMb | 73% | 70% | 0,100 |
| SFAb | 65% | 73% | 0,001 |
| IAMCEST de cara anterior | 42% | 41% | 0,700 |
| IAMCEST de cara diafragmática | 45,7% | 48% | 0,019 |
| Hemorragia que requiere transfusión/tratamiento | 1,2% | 0,9% | 0,700 |
| Tiempo entre inicio de los síntomas y ECG (min) | 104 [51-219] | 82 [42-179] | 0,001 |
| Tiempo entre inicio de los síntomas y apertura de la arteria (min) | 231 [160-375] | 200 [140-320] | 0,001 |
| Tiempo entre llegada al hospital y apertura de la arteria (min) | 30 [21-50] | 30 [22-45] | <0,001 |
| Tiempo entre ECG y apertura de la arteria (min) | 109 [83-144] | 101 [78-128] | 0,001 |
| ICPp en <120 min | 59,2% | 64,7% | 0,001 |
ECG: electrocardiograma; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; ICP: intervención coronaria percutánea; ICPp: ICP primaria; SFA: stent farmacoactivo; SM: stent metálico; TIMI: Thrombolysis in Myocardial Infarction.
Salvo otra indicación, los valores expresan mediana [intervalo intercuartílico].
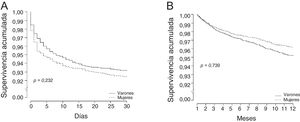
En la tabla 3 se muestran las tendencias en los intervalos de tiempo hasta el tratamiento, la mortalidad y la variable de valoración combinada a los 30 días. El tiempo transcurrido entre el ECG y la apertura de la arteria se redujo a lo largo del periodo de estudio en ambos sexos, pero el tiempo total de isquemia tan solo disminuyó en los varones. Al final del periodo de estudio, hubo una proporción de mujeres con reperfusión en menos de 120min inferior a la de varones (tabla 3). En la figura 2 se muestran las curvas de supervivencia a 30 días y a 1 año: no se observaron diferencias significativas en estas curvas de mortalidad bruta entre varones y mujeres.
Tendencias en la demora hasta diferentes niveles de asistencia y en las variables de valoración durante el periodo de 7 años de la red Codi IAM de asistencia de emergencia para pacientes con infarto agudo de miocardio con elevación del segmento ST
| Mujeres | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | ptendencia |
|---|---|---|---|---|---|---|---|---|
| De IS a primer contacto médico | 94 [42-190] | 80 [40-168] | 90 [36-206] | 90 [42-212] | 90 [41,5-180] | 85 [40-195] | 73 [36-179] | 0,276 |
| De primer contacto médico a ECG | 10 [5-20] | 8 [4-15] | 9 [4-20] | 8 [4-18] | 10 [5-20] | 9 [4-15] | 8 [3-15] | 0,029 |
| De IS a hospital | 155 [89-268] | 130 [78-254] | 114 [67-214] | 150 [84-274] | 149 [80-288] | 135 [75-280] | 129 [78-270] | 0,012 |
| De ECG a apertura de la arteria | 119 [85-160] | 113 [85-150] | 110 [83-147] | 110 [83-146] | 110 [84-146] | 104 [81-135] | 102 [81-133] | 0,001 |
| De IS a apertura de la arteria | 250 [176-374] | 227 [159-375] | 245 [160-419] | 235 [163-376] | 248 [165-392] | 220 [152-354] | 203 [148-350] | 0,279 |
| ICPp en menos de 120 min | 50,4% | 54,6% | 56,9% | 59% | 57,5% | 65,0% | 67,0% | <0,001 |
| Mortalidad a 30 días | 9,7% | 8,3% | 10,8% | 10,7% | 9,5% | 10,2% | 9,7% | 0,906 |
| Objetivo combinado a 30 días | 15,5% | 13,4% | 18,0% | 17,6% | 14,8% | 18,0% | 15,7% | 0,357 |
| Mortalidad a 1 año* | 4,2% | 4,0% | 4,0% | 4,7% | 4,9% | 4,6% | 3,6% | 0,952 |
| Varones | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | ptendencia |
|---|---|---|---|---|---|---|---|---|
| De IS a primer contacto médico | 80 [35-170] | 67 [31-150] | 65 [29-150] | 69 [29-157] | 65 [29-150] | 63 [29-160] | 69 [33-160] | 0,009 |
| De primer contacto médico a ECG | 8 [3-15] | 7 [3-15] | 7 [3-15] | 7 [4-15] | 7 [4-15] | 7 [4-15] | 7 [3-15] | 0,06 |
| De IS a hospital | 125 [73-230] | 114 [54-219] | 114 [67-214] | 115 [64-226] | 115 [66-224] | 110 [64-227] | 118 [68-230] | 0,11 |
| De ECG a apertura de la arteria | 109 [80-153] | 110 [83-150] | 105 [80-145] | 101 [76-134] | 102 [78-137] | 94 [74-125] | 96 [74-124] | 0,0001 |
| De IS a apertura de la arteria | 224 [155-344] | 210 [149-330] | 204 [145-325] | 200 [140-326] | 197 [140-313] | 190 [134-305] | 190 [136-309] | 0,006 |
| ICPp en menos de 120 min | 57,9% | 57,2% | 60,7% | 66,5% | 64,3% | 71,1% | 72,1% | <0,001 |
| Mortalidad a 30 días | 5,2% | 4,4% | 4,8% | 4,7% | 5,4% | 5,9% | 5,3% | 0,539 |
| Objetivo combinado a 30 días | 11,9% | 12,6% | 12,8% | 12,2% | 12,8% | 13,3% | 12,4% | 0,941 |
| Mortalidad a 1 año* | 2,5% | 3,2% | 2,7% | 3,6% | 3,2% | 3,3% | 3,0% | 0,668 |
ECG: electrocardiograma; ICPp: intervención coronaria percutánea primaria; IS: inicio de los síntomas.
Salvo otra indicación, los valores expresan mediana [intervalo intercuartílico].
Curvas de supervivencia para la mortalidad a 30 días de mujeres y varones con IAMCEST (A) y mortalidad a 1 año de los pacientes que sobrevivían a los 30 días de un IAMCEST (B) en la red Codi IAM entre los años 2010 y 2016. IAMCEST: infarto agudo de miocardio con elevación del segmento ST.
Los efectos del sexo femenino en la mortalidad y las complicaciones a 30 días y en la mortalidad a 1 año se evaluaron mediante análisis multivariable con un ajuste progresivo por los posibles factores de confusión: en la cohorte total (tabla 4A) y en la subcohorte emparejada por edad de varones:mujeres en proporción 2:1 (tabla 4B). En las mujeres con IAMCEST no hubo un aumento del riesgo de mortalidad o complicaciones a 30 días, pero se observó un riesgo de mortalidad a 1 año significativamente inferior tras el ajuste por diabetes mellitus, año y centro de reclutamiento, tiempo transcurrido entre el inicio de los síntomas y la apertura de la arteria coronaria culpable, edad y clase de Killip. Tiene interés señalar que el modelo no ajustado por la edad y la clase de Killip mostró un aumento del riesgo de muerte a 1 año en las mujeres, lo cual indica que la edad y la gravedad del IAMCEST son factores determinantes de la mortalidad de los supervivientes a los 30 días de un IAMCEST (tabla 4A). Los modelos correspondientes a la cohorte emparejada por edad mostraron resultados de una magnitud similar y coherentes con los obtenidos en la cohorte total, aunque sin alcanzar la significación por la menor potencia estadística.
Mujeres con IAMCEST de la red Codi IAM entre 2010 y 2016 en la cohorte total (A) y en una submuestra emparejada por edad en relación de 2 varones:1 mujer (B): riesgo ajustado de mortalidad a 30 días (modelos 1 y 2), de eventos del objetivo combinado a los 30 días (mortalidad, fibrilación ventricular, edema agudo de pulmón o shock cardiogénico) (modelos 3 y 4) y de mortalidad a 1 año de los supervivientes a los 30 días (modelos 5 y 6)
| A. Riesgo de mortalidad a los 30 días de las mujeres con IAMCEST en la cohorte total | ||
|---|---|---|
| Modelo 1, n=13.468 | OR | IC95% |
| Sexo femenino | 1,90 | 1,63-2,23 |
| Modelo 2, n=13.468 | OR | IC95% |
| Sexo femenino | 1,06 | 0,92-1,33 |
| Riesgo de eventos del objetivo combinado a los 30 días en las mujeres con IAMCEST de la cohorte total | ||
|---|---|---|
| Modelo 3, n=14.690 | OR | IC95% |
| Sexo femenino | 1,29 | 1,15-1,45 |
| Modelo 4, n=14.690 | OR | IC95% |
| Sexo femenino | 1,05 | 0,91-1,21 |
| Riesgo de mortalidad a 1 año de las mujeres supervivientes a los 30 días de un IAMCEST en la cohorte total | ||
|---|---|---|
| Modelo 5, n=13.770 | HR | IC95% |
| Sexo femenino | 1,57 | 1,28-1,93 |
| Modelo 6, n=13.770 | HR | IC95% |
| Sexo femenino | 0,78 | 0,63-0,97 |
| B. Riesgo de mortalidad a los 30 días de las mujeres con IAMCEST emparejadas con varones por edad | ||
|---|---|---|
| Modelo 1, n=8313 | OR | IC95% |
| Sexo femenino | 1,04 | 0,85-1,26 |
| Modelo 2, n=8313 | OR | IC95% |
| Sexo femenino | 0,98 | 0,79-1,22 |
| Riesgo de eventos del objetivo combinado a los 30 días en mujeres con IAMCEST emparejadas con varones por edad | ||
|---|---|---|
| Modelo 3, n=8.313 | OR | IC95% |
| Sexo femenino | 1,00 | 0,87-1,15 |
| Modelo 4, n=8.313 | OR | IC95% |
| Sexo femenino | 0,94 | 0,79-1,11 |
| Riesgo de mortalidad a 1 año de las mujeres supervivientes a los 30 días de un IAMCEST emparejadas con varones por edad | ||
|---|---|---|
| Modelo 5, n=7.724 | HR | IC95% |
| Sexo femenino | 0,85 | 0,66-1,08 |
| Modelo 6, n=7.724 | HR | IC95% |
| Sexo femenino | 0,84 | 0,65-1,08 |
HR: hazard ratio; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IC95%: intervalo de confianza del 95%; OR: odds ratio.
Los modelos 1, 3 y 5 se ajustaron por diabetes mellitus, año de reclutamiento, centro de reclutamiento y tiempo transcurrido entre el inicio de los síntomas y la apertura de la arteria coronaria culpable. Los modelos 2, 4 y 6 se ajustaron igual que los modelos 1, 2 y 3, pero con la clase de Killip y la edad.
Nuestros resultados indican que las mujeres con un primer IAMCEST son de más edad y tienen más factores de riesgo cardiovascular e intervalos de tiempo hasta el tratamiento más largos que los varones. Además, aunque la mortalidad y la combinación de mortalidad y otras complicaciones (fibrilación ventricular, edema agudo de pulmón o shock cardiogénico) a los 30 días son similares entre varones y mujeres con un primer IAMCEST, en ellas la mortalidad a 1 año es significativamente inferior.
Estudios previos han evaluado la influencia del sexo femenino en el pronóstico del IAMCEST. En general se considera que el sexo femenino es un factor pronóstico de confusión debido a sus múltiples interacciones divergentes con la edad y el perfil clínico, y a causa de los aumentos que se producen en los tiempos hasta el tratamiento en relación con el sexo del paciente8,9. Sin embargo, también es posible que la relación entre el sexo del paciente y el resultado clínico después de un IAMCEST se deba a un infratratamiento general o a diferencias del tratamiento según el sexo: aumento de los tiempos hasta el tratamiento y los tiempos de isquemia13, tasas de reperfusión inferiores e infrautilización de tratamientos basados en la evidencia en todas las fases del IAMCEST6. Así pues, la asistencia óptima es la piedra angular de un pronóstico favorable del IAMCEST y tiene una importancia capital en las mujeres. En nuestra cohorte, los tiempos hasta el tratamiento fueron más largos en las mujeres que en los varones. El mayor tiempo hasta el diagnóstico se debe a diferencias fisiopatológicas relacionadas con el sexo del paciente, como la ausencia de los síntomas típicos que se dan en los varones (dolor torácico) y la menor frecuencia de elevación del segmento ST en el primer ECG14. En nuestra cohorte, las mujeres esperaron más tiempo antes de solicitar asistencia (media, 22 min) y el ECG se realizó tras más tiempo que a los varones. El tiempo transcurrido entre el inicio de los síntomas y el primer contacto médico supuso un 38% del tiempo total de isquemia en las mujeres y un 34% en el de los varones. Los intervalos de tiempo «dependientes del paciente» son uniformes en los diversos periodos de tiempo y en toda la literatura y son difíciles de reducir15. Las reducciones de los intervalos de tiempo prehospitalarios podrían aportar enormes beneficios en cuanto al pronóstico de morbilidad y mortalidad del IAMCEST, ya que muchas de las muertes se producen en la fase más temprana a causa de arritmias malignas16 y otras complicaciones de la fase aguda, que se sabe que son específicas del sexo, como por ejemplo la insuficiencia cardiaca. A pesar de una tendencia general a la disminución de los intervalos de tiempo previos al tratamiento a lo largo del periodo del estudio, en las mujeres el tiempo previo al tratamiento fue más largo que en los varones. Es posible que esto se deba en parte a que, en comparación con los varones, las mujeres fueron atendidas en primera asistencia más frecuentemente en un centro sin capacidad de ICPp17 y con menor frecuencia por los servicios de emergencias médicas, con lo cual los tiempos hasta la aplicación del tratamiento de revascularización para el IAMCEST fueron superiores18. Datos recientes de registros europeos han puesto de manifiesto que los tiempos de tratamiento podrían reducirse con campañas en medios de comunicación hechas a medida no solo para ayudar a las mujeres a identificar los síntomas de la EC y, por lo tanto, acceder con rapidez al sistema de asistencia sanitaria19, sino también para alertar a todos los profesionales de la salud que participan en las redes de asistencia de emergencia del IAMCEST respecto a la necesidad de evitar posibles diferencias asistenciales entre uno y otro sexo. En un trabajo previo se observó que los pacientes con un infarto de miocardio previo o con una revascularización previa tenían tiempos hasta el tratamiento más cortos, lo cual subraya la importancia del conocimiento o la comprensión de la fisiopatología de la EC para promover el tratamiento del IAMCEST20.
Hay evidencias sólidas que indican que los tiempos hasta la asistencia sanitaria muestran una asociación con la mortalidad y los reingresos por insuficiencia cardiaca21. Sin embargo, a pesar de la reducción del tiempo entre el ECG y la apertura de la arteria y del aumento en la tasa de ICPp realizadas en menos de 120min durante el periodo de estudio, en nuestra cohorte no se observó una reducción significativa de la mortalidad en ambos sexos. La falta de disminución de la mortalidad entre los años 2010 y 2016 puede explicarse por la corta duración del estudio y por un ligero aumento de la media de edad, pero serán necesarios nuevos estudios más largos. Un trabajo previo de la misma década no mostró una mayor reducción de la mortalidad, lo cual refuerza la idea de una estabilización de la mortalidad tras el IAMCEST3.
En nuestra cohorte, el sexo del paciente no tuvo un efecto significativo en la mortalidad o las complicaciones a 30 días. Se obtuvieron resultados similares en un subanálisis de pacientes de ambos sexos emparejados por edad. La ausencia de una asociación significativa se mantuvo tras un ajuste por el tiempo hasta el tratamiento y el año y el centro de tratamiento.
La edad de las mujeres fue aproximadamente 9 años superior a la de los varones en la cohorte de IAMCEST. La falta de asociación entre el sexo femenino y las complicaciones a 30 días tras emparejar a varones y mujeres por edad contrasta con los resultados de algunos estudios2,22, pero es coherente con lo observado por otros23-27. Hay varios factores que pueden explicar estas discrepancias. El primero es que a la inmensa mayoría de los pacientes se les realizó un cateterismo con coronariografía durante la fase aguda (el 97,4% de las mujeres y el 96,4% de los varones), lo cual refleja la amplia aplicación de la reperfusión sistemática, con una reducción de la «diferencia entre los sexos» que se observaba hace varias décadas26,28. También es posible que refleje la distinta naturaleza de la EC subyacente que afecta a las mujeres: menos afección significativa de arterias epicárdicas que en los varones29, con más roturas de placa o disecciones coronarias30 y una EC que afecta a vasos más pequeños con menor carga isquémica31. También podría reflejar la incorporación de tratamientos basados en la evidencia para ambos sexos por lo que respecta a la prevención primaria, los factores de riesgo iniciales y los tratamientos cardiovasculares después del primer evento isquémico3,32. En nuestro estudio, la tasa de mortalidad bruta a 1 año fue mayor en las mujeres que en los varones. Esta asociación se explicaba principalmente por la mayor edad y la mayor frecuencia de comorbilidades de las mujeres, tal como refleja el análisis de regresión, que mostró que las mujeres tenían en realidad un mejor pronóstico que los varones al cabo de 1 año de un primer IAMCEST. El peor pronóstico de los varones después de un IAMCEST se ha descrito previamente y es posible que refleje la mayor carga de riesgo cardiovascular y el mayor riesgo de reinfarto25,33 a 1 año.
LimitacionesHay varias limitaciones importantes que es preciso considerar. En primer lugar, todos los datos se obtuvieron en los primeros 7 años de una red de traslado regional del IAMCEST. Por consiguiente, para algunas de las variables de tratamiento tan solo se dispone de unos pocos años de datos en el registro Codi IAM. Por ejemplo, el número de eventos de edema de pulmón no disponibles en los años 2010-2011 puede ser de hasta 60 eventos de un total de 1.979 (3%). Además, no se dispuso de registros del tratamiento médico administrado por el servicio de emergencias médicas o prescrito al alta. Estos tratamientos tienen una repercusión favorable neta en la mortalidad tanto hospitalaria como a 1 año de seguimiento3. Sin embargo, la red tiene un protocolo estandardizado para la administración de fármacos como los antitrombóticos a todos los pacientes. No se dispuso de datos relativos a la fracción de eyección del ventrículo izquierdo en el momento del estudio. Tampoco se dispuso de información sobre la causa de la muerte. Por consiguiente, no se puede establecer el peso que tuvieron las enfermedades cardiovasculares en la mortalidad total. Se consideró que la reperfusión epicárdica óptima era un flujo TIMI 3 al final de la intervención, pero no se dispuso de información sobre la resolución del segmento ST en el ECG ni sobre el grado TIMI de opacificación (blush) miocárdica para evaluar con mayor detalle la reperfusión. Además, y esto es algo que debe destacarse, el registro no dispone todavía de datos sobre el estado hormonal de las mujeres, que tiene una clara repercusión en la fisiopatología de las enfermedades cardiovasculares34. Deben tenerse en cuenta y registrarse los factores de riesgo relacionados con el sexo del paciente.
CONCLUSIONESEn la red de tratamiento de pacientes con IAMCEST Codi IAM, las mujeres fueron tratadas con ICP con lapsos superiores a los observados en los varones, pero mostraron similares tasas de mortalidad y complicaciones a 30 días y menor mortalidad a 1 año del primer IAMCEST.
FINANCIACIÓNEste proyecto recibió en 2016una subvención de investigación del Departament de Salut de la Generalitat de Catalunya.
CONFLICTO DE INTERESESNo se declara ninguno.
- –
La evidencia previa ha puesto de manifiesto que las mujeres con un IAMCEST tienen peor pronóstico que los varones.
- –
Esta diferencia entre los sexos se ha explicado en parte por la mayor edad de las mujeres, su mayor frecuencia de comorbilidades y la menor aplicación de tratamientos basados en la evidencia.
- –
La aplicación de la red de IAMCEST Codi IAM ha reducido progresivamente los tiempos hasta el tratamiento de reperfusión.
- –
A pesar de sus características de riesgo más desfavorables y de una mayor demora hasta el tratamiento, las mujeres presentaron unas complicaciones cardiacas a 30 días similares a las de los varones y menor mortalidad total a 1 año al tener en cuenta la edad y las comorbilidades.
Los autores agradecen a Carme Carrel por la preparación de los datos y el tratamiento estadístico.