La insuficiencia cardiaca es una enfermedad que precisa un tratamiento multidisciplinario, dadas la diversidad de causas y entornos clínicos implicados que las tratan y las diferentes estrategias terapéuticas que precisan la participación indispensable de diversas disciplinas. La presencia en los servicios de cardiología de unidades de insuficiencia cardiaca centradas en el tratamiento de los pacientes con esta afección y unidades de rehabilitación cardiaca que, entre sus indicaciones para la reducción de la morbimortalidad, también están implicadas en la atención de esos mismos pacientes puede causar dificultades de coordinación y pérdida de una atención integral centrada en el paciente. Por estos motivos, en el presente documento se plantea una estrategia de coordinación entre las diferentes unidades implicadas en el tratamiento de los pacientes dentro de los servicios de cardiología y la continuidad asistencial con atención primaria, tanto tras haber conseguido la estabilidad como la interrelación para una coordinación posterior más efectiva.
Palabras clave
La insuficiencia cardiaca (IC) es una enfermedad crónica que, por sus elevadas y crecientes prevalencia e incidencia, se considera una auténtica epidemia de nuestro siglo. Constituye uno de los grandes síndromes cardiovasculares cuya incidencia continúa en aumento debido al progresivo envejecimiento de la población y el mejor pronóstico de los pacientes con cardiopatía. Un 2% de la población adulta padece IC, una prevalencia que aumenta enormemente con la edad, pues es < 1% antes de los 50 años y aumenta hasta superar el 16% entre los mayores de 75 años1. La historia natural de la IC está caracterizada por las descompensaciones, que habitualmente requieren hospitalización. En España, como en otros países industrializados, la IC es la primera causa de hospitalización de los mayores de 65 años2. Las defunciones totales con un diagnóstico de IC en España en el año 2016 superaron las 17.000 (quinta causa de mortalidad), de las cuales el 73% se registraron en el hospital. Además, suponen un 15% de las muertes por causas cardiovasculares3.
En los últimos 20 años, diferentes estudios han demostrado los beneficios de los programas de rehabilitación cardiaca (RC) multidisciplinarios para mejorar la situación clínica y pronóstica de los pacientes con IC4,5. Se ha demostrado que la RC disminuye las hospitalizaciones, con una reducción del riesgo relativo del 25% en el ingreso urgente y una reducción del 39% de los eventos agudos relacionados con la IC6. Los programas de RC son una estrategia multidisciplinaria que incluye: entrenamiento físico, modificación del estilo de vida, control de factores de riesgo cardiovascular, apoyo psicológico y un programa educativo que mejore el autocuidado y la adherencia a las actividades aprendidas. Los programas de RC son seguros y efectivos para mejorar la capacidad de ejercicio y la calidad de vida, disminuyen el número de ingresos hospitalarios y consiguen una reducción de la mortalidad a largo plazo7.
Con la evidencia disponible hoy sobre los resultados clínicos, se recomienda la RC que incluya ejercicio físico como una intervención efectiva y segura, con una indicación I A8-11. Sin embargo, en Europa y Estados Unidos respectivamente, menos del 20 y el 10% de los pacientes con IC realizaron RC12,13.
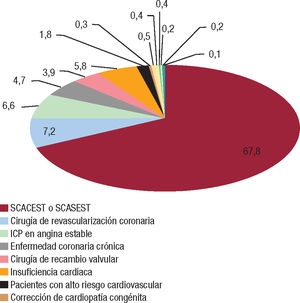
En España, según los datos del registro R-EUReCa, se rehabilitó a 10.351 pacientes en 2015, de los que solo el 5,8% tenía diagnóstico de IC, lo que correspondería a unas cifras bastante inferiores que las de otros países de nuestro entorno (figura 1).
Se debe tener en cuenta que existe una creciente prevalencia de pacientes con IC y fracción de eyección (FE) del ventrículo izquierdo conservada (IC-FEc), que presentan una elevada morbimortalidad. La mayoría de los estudios realizados en RC han incluido a pacientes con IC y FE reducida (IC-FEr). Sin embargo, la evidencia de los beneficios del ejercicio físico en estos pacientes ha ido aumentando en los últimos años14,15. Además, el tratamiento farmacológico de la IC-FEc no demuestra beneficio. Por todo ello, el beneficio potencial que un programa de RC puede aportar a estos pacientes es aún más evidente9,16.
Objetivo y métodos del documentoEl objetivo de este documento es establecer un consenso sobre la integración de los pacientes con IC (seguidos en unidades de IC) en programas de RC, definir los perfiles de los pacientes en función de su riesgo, la forma de derivación y la ruta asistencial, así como las intervenciones y el seguimiento coordinados entre ambas estructuras asistenciales, las unidades de IC y de RC.
Para ello, los presidentes de la Asociación de Insuficiencia Cardiaca y la de Riesgo Vascular y Rehabilitación Cardiaca nombraron a 20 expertos en cada uno de sus campos con 8 coordinadores para desarrollar el documento representativo de todo el país. Este documento, tras las revisiones realizadas, está avalado por las 2 asociaciones.
Criterios de inclusión y exclusión de pacientes con ic en rehabilitación cardiacaSelección de pacientesTodos los pacientes con IC, sin contraindicaciones para realizar ejercicio físico, se benefician de un programa de RC.
Las guías han recomendado clásicamente el ejercicio físico para los pacientes ambulatorios estables en clase funcional de la New York Heart Association (NYHA) I-III y con tratamiento médico óptimo17,18. En Estados Unidos, el Center for Medicare and Medicaid Services (CMS) amplió su cobertura en 2014 para incluir a los pacientes estables con IC, FE < 35% y NYHA II-IV tras un tratamiento médico óptimo en las 6 semanas previas19.
La inclusión de pacientes con IC-FEc en RC no está recogida específicamente en muchas de las guías y los documentos de posicionamiento. Reconociendo el menor nivel de evidencia, se insiste actualmente en aumentar su inclusión. Se trata de un grupo muy numeroso y heterogéneo, con diferentes etiologías, elevada comorbilidad y edad avanzada, pero que va a conseguir mejoría clínica con el entrenamiento físico y las demás actuaciones de los programas de RC16.
Se mantienen en estos pacientes las contraindicaciones absolutas y temporales para el ejercicio físico, especialmente de alta intensidad, así como cualquier comorbilidad que impida la participación en el ejercicio.
Criterios de selecciónPacientes con IC independientemente de la FE, estables, en NYHA I-IV, con tratamiento médico óptimo (incluidos los pacientes estables a los que se está completando la optimización del tratamiento), sin contraindicación ni limitaciones para realizar ejercicio físico.
Criterios de exclusiónContraindicación para el ejercicio físico:
- •
Estenosis grave en el tracto de salida del ventrículo izquierdo: estenosis aórtica grave, miocardiopatía hipertrófica obstructiva grave.
Contraindicaciones temporales:
- •
Diabetes mellitus no controlada.
- •
Hipertensión arterial no controlada.
- •
Arritmias no controladas.
- •
Miocarditis o pericarditis.
- •
Infección sistémica.
Otras:
- •
Comorbilidad significativa que implique peor pronóstico que la propia IC.
- •
Expectativa de vida < 1 año.
- •
Dependencia parcial o total con escaso apoyo familiar o cualquier incapacidad física, mental o social que impida comprometerse con la realización del programa.
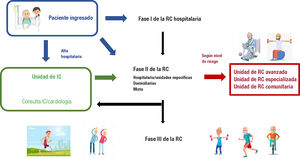
De ser posible, los pacientes ingresados por IC deberían iniciar la RC desde la hospitalización, aprovechando ese tiempo para realizar el primer contacto. En las unidades de RC que no dispongan de fase I, será necesario primero la estabilización clínica e iniciar la optimización terapéutica del paciente antes de comenzar el programa.
Clásicamente se ha propuesto una estabilidad de al menos 4-6 semanas tras un evento agudo o una descompensación que haya requerido ingreso antes de comenzar un programa de ejercicio físico estructurado. Sin embargo, la mayoría de las guías y recomendaciones sí han abogado por una movilización precoz y progresiva, junto con entrenamiento respiratorio y de fuerza muscular de baja intensidad (fase I), hasta poder iniciar la fase II ambulatoria del programa de RC18.
Tanto la estabilidad clínica como la movilización temprana se consideran requisitos importantes antes de realizar una prueba de esfuerzo limitada por síntomas e iniciar el ejercicio físico regular de la fase II.
Se han publicado algunos estudios que han demostrado la seguridad y la eficacia del inicio precoz de la RC en las primeras 2 semanas tras el alta20,21, pero los pacientes incluidos estaban muy seleccionados: NYHA II-III, media de edad en los 60 años y sin comorbilidades importantes. Tampoco se tienen datos sobre si el inicio precoz se traduce en menos ingresos por descompensación y mortalidad.
Otro aspecto para tener en cuenta son las descompensaciones que pueden ocurrir a lo largo del programa de RC. En muchos casos, se detectan y tratan precozmente. Por ello, se considera que, tras una estabilización de unos 3-5 días sin aumento del peso corporal, disminución de la tolerancia al ejercicio o aumento de la disnea, el paciente podría reiniciar el programa21.
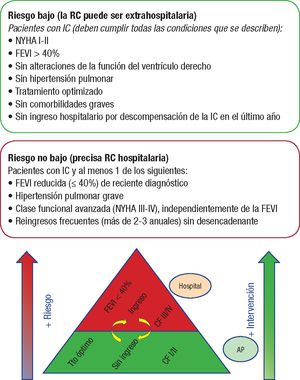
Organización: niveles de riesgoTeniendo en cuenta la heterogeneidad y los diferentes perfiles de riesgo que existen si se considera la población que padece IC en conjunto, se debe definir el tipo paciente que se debe atender en las unidades de los diferentes entornos asistenciales, con el objetivo de aplicarles el nivel de intervención más adecuado según su riesgo (figura 2).
Por definición, los pacientes con IC están en mayor riesgo que los isquémicos, pues sufren con mayor frecuencia inestabilidad hemodinámica y clínica y arritmias.
Se ha definido un grupo de pacientes considerados en menor riesgo que podrían seguir programas en unidades de RC comunitarias. Los demás pacientes deberían ser atendidos en unidades de RC especializada o avanzada.
No obstante, este documento pretende establecer unas recomendaciones generales que engloben a todos los pacientes que obtienen beneficio con un programa de RC. Posteriormente, cada área y cada centro podrán seleccionar qué pacientes se van a beneficiar más de la intervención en función de la estructura, las características y los recursos materiales y personales disponibles en cada centro.
En función del grupo de riesgo al que pertenezca el paciente, se define:
- •
El nivel asistencial donde se va a llevar a cabo la intervención de los pacientes. Ámbito hospitalario: unidades de RC avanzada y especializada para grupo de riesgo alto y unidades de RC comunitarias para bajo riesgo. Los pacientes estratificados como en riesgo alto habitualmente están incluidos en las unidades de IC. Estos pacientes tienen habitualmente mayor riesgo de complicaciones durante el ejercicio físico y descompensaciones, y precisan una vigilancia y una supervisión extremas, pero también son los pacientes que más se van a beneficiar de las actuaciones de los programas de RC. Los pacientes en riesgo bajo habitualmente están estables y tienen menos riesgo de complicaciones durante el ejercicio físico, por lo que podrían ser atendidos en unidades de RC comunitarias. Otro aspecto que tener en cuenta son los programas domiciliarios, actualmente supervisados y dirigidos en muchos casos, con nuevas tecnologías. Estos programas también se han demostrado efectivos en pacientes con IC, aunque todavía hay poca experiencia22,23. En los centros donde esté disponible y haya experiencia, los pacientes con IC de bajo riesgo podrán ser incluidos en programas domiciliarios de RC dependientes de unidades de RC estructuradas. La decisión de realizar un programa presencial o domiciliario dependerá de las características, la situación, el riesgo y la comodidad del paciente24.
- •
El responsable principal del seguimiento y la toma de decisiones para los pacientes con alto riesgo será el cardiólogo responsable de la unidad de IC. Sin embargo, esto se deberá adaptar a las características organizativas del centro donde se aplique, aunque es deseable que las decisiones se puedan consensuar entre los equipos de IC y RC a través de las vías de comunicación y coordinación establecidas. El cardiólogo de la unidad de RC podrá realizar el ajuste de la medicación (p. ej., diuréticos) y la dosificación de fármacos que aumentan la supervivencia en la IC (inhibidores de la enzima de conversión de la angiotensina, antagonistas del receptor de la angiotensina II, inhibidores de la neprilisina y los receptores de angiotensina, bloqueadores beta, antagonistas del receptor de mineralocorticoides e inhibidores de SGLT2), siempre que sean urgentes/preferentes, en consenso con el protocolo establecido por la unidad de IC. La RC debe constar como parte de la optimización del tratamiento médico y el implante de dispositivos. La decisión de implantar un DAI deberá realizarse en función de las características del paciente estableciendo los plazos que marca la guía vigente. En el caso de pacientes con riesgo bajo, se establece la responsabilidad principal del seguimiento en atención primaria (AP), con coordinación y conexiones con las unidades de IC.
- •
Las intervenciones que se aplican a cada grupo se definen en otros capítulos.
Los pacientes con IC avanzada deberían ser derivados a una unidad de RC especializada o avanzada, siguiendo el funcionamiento del programa SEC EXCELENTE25.
Idealmente la RC debería iniciarse durante el ingreso hospitalario, siempre que la unidad de RC disponga de fase I, y facilitar el inicio de la fase II en el momento que el paciente esté estabilizado. En caso de que no exista dicha fase, los pacientes serán remitidos desde la unidad de IC a una unidad de RC para realizar la fase II. La unidad de RC realizaría la estratificación del riesgo, tras la evaluación del paciente y la realización de una prueba de ejercicio, idealmente con análisis de gases. Los pacientes de bajo riesgo podrían derivarse a unidades de RC comunitarias o realizar programas domiciliarios supervisados.
El flujo de pacientes entre las unidades de IC y RC será bidireccional y coordinado, de manera que, si en algún paciente que ha iniciado el programa de RC se identifican signos o síntomas de nueva descompensación que requieran una intervención específica, los profesionales del equipo de RC contactarán con los de la unidad de IC para consensuar la intervención más adecuada y estrechar o configurar el seguimiento más apropiado.
Durante el periodo de la RC (unas 12 semanas, aproximadamente, aunque dependerá de las necesidades del paciente), el cardiólogo (IC o RC) hace los ajustes de la medicación que necesite el paciente, pero es el cardiólogo de IC quien coordina la estrategia terapéutica a largo plazo.
Se debe organizar grupos de pacientes con IC de manera diferenciada de los grupos de pacientes con cardiopatía isquémica.
Se ha de hacer hincapié en los aspectos que no se suelen abordar en la unidad de IC, como el ejercicio físico, la intervención psicológica o la terapia ocupacional. Hay que complementar los recursos y las intervenciones de las diferentes unidades.
Las formas de derivación y comunicación entre las unidades de IC y RC pueden ser variables, dependiendo de los medios disponibles en el centro que asista al paciente; se recomiendan medios ágiles que permitan un contacto fácil y rápido desde interconsulta, contacto telefónico o consultas digitales que proporcionen los sistemas informáticos del hospital. La enfermería de IC y la enfermería de RC deben coordinarse con la enfermería gestora de casos, que debe actuar de enlace con AP.
Se recomienda también que ambas unidades mantengan reuniones y sesiones periódicas para conocer y discutir la evolución de los pacientes y las posibles complicaciones durante la fase II del programa de RC.
Al alta de la fase II, se remite a los pacientes a la unidad de IC para controlar su evolución, con un informe específico. A partir del alta, el paciente iniciaría la fase III, en la que se debe facilitar la adherencia al ejercicio físico y el cambio de hábitos aprendido durante la fase II (figura 3).
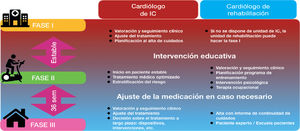
Responsabilidad de cada una de las intervenciones en el paciente con insuficiencia cardiacaEl abordaje del paciente con IC debe ser multidisciplinario; por lo tanto, todas las intervenciones deben ser complementarias entre ambas unidades y los profesionales implicados (tabla 1 y figura 4).
Intervenciones propias y compartidas de las 2 unidades
| Intervenciones de la unidad de insuficiencia cardiaca |
| Valoración y seguimiento clínico |
| Optimización del tratamiento |
| Decisión sobre las terapias avanzadas |
| Intervenciones de la unidad de rehabilitación cardiaca |
| Valoración y seguimiento clínico |
| Ajuste del tratamiento médico: IECA/ARA-II/INRA, bloqueadores beta, ARM, ivabradina, diuréticos |
| Planificación del programa de entrenamiento físico |
| Intervenciones compartidas |
| Valoración y seguimiento clínico |
| Programa educativo |
| Intervención psicológica |
| Terapia ocupacional. Consejo laboral |
ARA-II: antagonistas del receptor de la angiotensina II; ARM: antagonistas del receptor de mineralocorticoides; IECA: inhibidores de la enzima de conversión de la angiotensina; INRA: inhibidor de la neprilisina y el receptor de la angiotensina.
Necesidades mínimas para la asistencia en las unidades para la coordinación
| Recursos humanos | Programa que desarrollar |
|---|---|
| Cardiólogo (especial dedicación a IC)Cardiólogo (especial dedicación a RC) | EducativoOptimización del tratamiento |
| Enfermera con especial dedicación en ICEnfermera con especial dedicación en RCRehabilitador | FormativoOptimización del tratamientoEjercicio físicoFormativoEjercicio físico |
| Fisioterapeuta | FormativoEjercicio físico |
| Psicólogo | FormativoPsicológico |
| Es deseable contar con personal de apoyo especializado en: trabajo social, nutrición, andrología, psiquiatría, endocrinología, neumología, medicina interna y farmacología | FormativoÁmbitos según disciplinas |
IC: insuficiencia cardiaca; RC: rehabilitación cardiaca.
Según la guía ESC 2016 de IC, la indicación de realizar una ergoespirometría es de clase I C como evaluación para el trasplante cardiaco o la asistencia mecánica y IIa C para la RC o identificar la causa de la disnea9.
La medición del consumo de O2 (VO2) en la IC es fundamental. El VO2 se mide en MET (1 MET se define como 3,5 ml/kg/min, que es el consumo de oxígeno de cualquier sujeto en reposo). El VO2 depende de un factor central o gasto cardiaco y de otros periféricos, como los sistemas circulatorio, respiratorio y muscular. En el paciente con IC, todos estos factores, no solo el gasto cardiaco, están deteriorados, y la ergoespirometría permite determinar la magnitud del deterioro de cada uno de ellos. El deterioro funcional no es solo un síntoma, sino que implica mayor mortalidad y, si mejora, supervivencia. Por cada mejora de 1 ml/kg/min de VO2 en la RC, por ejemplo, se incrementa un 5% la supervivencia en la IC26.
La ergoespirometría es el patrón de referencia para la medición de la capacidad funcional y su deterioro en la IC. La clase funcional de la NYHA es subjetiva e inexacta, sobre todo entre II y III. La prueba de los 6 min de marcha es submáxima y no aporta información de los mecanismos del deterioro funcional. Además, el VO2 es un parámetro primordial de cuantificación de mejora funcional en la IC con fármacos o intervenciones e imprescindible para determinar el pronóstico del paciente.
En todos los servicios de cardiología debería promoverse la utilización de la ergoespirometría, sobre todo para los pacientes con IC o hipertensión pulmonar27.
Si es posible, se recomienda elegir ejercicio en cinta sin fin, ya que es más fisiológico. En cicloergómetro, el consumo de oxígeno es un 10% inferior. Para la cinta, hay que considerar el protocolo de Naughton en rampa o incluso otros individualizados menos exigentes. Para el cicloergómetro, se proponen protocolos incrementales de unos 5 W cada 45 s, siempre persiguiendo una prueba máxima y limitada por síntomas.
Una ergoespirometría es máxima si el paciente alcanza un cociente VCO2/VO2 (llamado RER) > 1,1, más del 85% de la frecuencia cardiaca máxima teórica o una reserva respiratoria < 20%. Sin embargo, la mayoría de los pacientes con IC no alcanzan la prueba máxima, sino una sub-máxima. En estos casos es fundamental el análisis y la utilidad pronóstica de parámetros submáximos como la pendiente VE/VCO2, el VO2 en el primer umbral o la eficiencia del consumo de oxígeno.
Se debe valorar los parámetros con implicación pronostica en la IC según la ergoespirometría. Hoy se prefiere el VO2 comparando el conseguido con lo que correspondería a una persona sana de iguales edad y sexo, lo que se denomina VO2 predicho (gráfica 3 de Wasserman).
El VO2 predicho es la mejor variable para conocer la clase funcional (aeróbica) real del paciente28:
- •
Clase aeróbica/funcional I: VO2 predicho > 100%.
- •
Clase II: VO2, 75-99%.
- •
Clase III: VO2 predicho, 50-75%.
- •
Clase IV: VO2 predicho < 50%.
La pendiente VE/VCO2 (en la gráfica 5 de Wasserman) es asimismo la mejor variable para conocer la clase ventilatoria del paciente. Mide la alteración de la relación ventilación-perfusión. Un valor por encima de 36 diagnostica hipertensión pulmonar en el paciente con IC29:
- •
Clase ventilatoria I: VE/VCO2 < 30.
- •
Clase ventilatoria II: VE/VCO2, 30-35,9.
- •
Clase ventilatoria III: VE/VCO2, 36-44,9.
- •
Clase ventilatoria IV: VE/VCO2 > 45.
En una prueba máxima, el VO2 máximo, el VO2 predicho, la pendiente VE/VCO2 y la presencia o ausencia de respuesta respiratoria oscilatoria (en la gráfica 6) son las principales variables pronósticas. Si la prueba es submáxima, como en la mayoría de los pacientes de IC, las mejores variables pronósticas son, además del VO2 predicho, la pendiente VE/VCO2 y la presencia o ausencia de respuesta respiratoria oscilatoria, el VO2 en el primer umbral, la morfología del pulso de oxígeno y la eficiencia del consumo de oxígeno.
Según el espectro de la IC, parece que alguno de estos parámetros es más o menos predictor. En todos ellos el VO2 confiere un pronóstico especialmente malo, pero en la IC-FEc es la respuesta oscilatoria y con FEVI intermedia o reducida es el deterioro de la eficiencia del consumo de oxígeno (< 1.400) el que parece más predictor30.
La ergoespirometría, además de ser la referencia para determinar la causa y el grado de deterioro funcional, debe ser la técnica de referencia para determinar la evolución de la IC o el impacto de intervenciones previas o posteriores al implante de dispositivos o la introducción de nuevos fármacos15.
Papel de las nuevas tecnologías en el abordaje integral entre unidades de IC y RCLa interacción entre los profesionales sanitarios y los pacientes es y seguirá siendo, sin duda, la esencia de la práctica médica. En las últimas décadas hemos asistido a una auténtica explosión de nuevas tecnologías de la información y la comunicación (TIC) en general y en medicina en particular.
Las nuevas tecnologías tienen múltiples utilidades en medicina, tanto para pacientes como para profesionales, pero centrándonos en la aportación al campo de la RC en la IC, destacan 3 aspectos: a) comunicación asistencial entre profesionales y niveles asistenciales; b) formación de profesionales y pacientes, y c) monitorización y seguimiento de pacientes.
En la tabla 3 se resumen las principales aplicaciones y características de las nuevas tecnologías en salud para pacientes con IC que realizan programas de RC.
Tecnologías sanitarias para pacientes con IC que realizan programas de RC
| 1. Comunicación asistencia! | Contacto entre las unidades de RC e ICConexión entre las unidades de RC e IC y AP (consulta no presencial, teléfono, videoconferencia, etc.) |
| 2a. Formación de profesionales | Herramientas de ayuda al profesional: manuales y plataformas de e-learning, herramientas de simulación clínica, calculadoras médicas, bases de datos de fármacos, guías de práctica clínica, sistemas de apoyo a la decisiónFormación online con AP: videotutoriales o presentaciones con la ruta, dosis, signos de alerta, implicaciones del ejercicio físico en IC Formularios de decisión para optimizar el tratamiento médico en las unidades de RC e IC, según control habitual de constantes (presión arterial, peso, frecuencia cardiaca) y síntomas |
| 2b. Formación del paciente | Páginas web y aplicaciones (recomendadas por profesionales) dirigidas a:• Mejorar el conocimiento sobre la enfermedad• Promover y recomendar dieta, hábitos cardiosaludables y ejercicio físico• Instrumentos para mejorar la adherencia (recordatorios de toma) |
| 3. Monitorización de pacientes y telemedicina | Dispositivos implantables:• Monitorización de la presión arterial pulmonar (CardioMEMS)• Monitorización con dispositivos intracavitarios: DAI/TRCMonitorización no invasiva:• Sistemas de monitorización domiciliaria a distancia de la frecuencia cardiaca, la presión arterial, el peso, el ECG y los síntomas• Dispositivos portátiles (wearables) para monitorización de ECG, constantes y actividad física (fase III): pulseras de actividad, relojes inteligentes, etc. |
AP: atención primaria; DAI: desfibrilador automático implantable; ECG: electrocardiograma; IC: insuficiencia cardiaca; RC: rehabilitación cardiaca; TRC: terapia de resincronización cardiaca.
La telemedicina en enfermedades crónicas como la IC está evolucionando rápidamente y tiene 2 objetivos principales: mejorar los resultados en salud y reducir los costes. Hasta ahora, la evidencia relacionada con el dispositivo de monitorización invasiva de la presión en la arteria pulmonar (CardioMEMS) es la más firme31,32, pues los resultados de otros ensayos clínicos con dispositivos invasivos y no invasivos son más divergentes. Sin embargo, es destacable, por la reciente evidencia y la recomendación de la Sociedad Europea de Cardiología33, considerar para los pacientes con IC la telemedicina mediante la monitorización domiciliaria diaria a distancia que incluya peso, presión arterial, ECG y síntomas (todo ello vinculado siempre con el tratamiento y los cuidados convencionales) para reducir los eventos cardiovasculares y la mortalidad.
Continuidad asistencial tras el alta en la insuficiencia cardiacaContinuidad de los cuidados de rehabilitación cardiaca en el proceso de insuficiencia cardiaca| Comunicación desde unidades de IC/RC a atención primaria |
| Comunicación automática posible de todos los momentos del proceso asistencial (alta y antes y después de la RC). Definición de objetivos terapéuticos, dosis que alcanzar, carga de ejercicio óptima |
| Visita presencial por MAP y DUE al centro de salud, máximo 1 semana tras el alta |
| Captación activa por enfermería de AP |
| Revisión cada 3-6 meses con analítica y ECG en su centro de salud |
| Referentes en cada centro de salud con médicos de AP con especial dedicación a la cardiología |
| Informe de alta: cardiológico, psicosocial, funcional, analítico, de ejercicio y laboral |
AP: atención primaria; DUE: diplomado universitario de enfermería; ECG: electrocardiograma; IC: insuficiencia cardiaca; MAP: médico de atención primaria; RC: rehabilitación cardiaca.
| Recomendaciones conjuntas de seguimiento y objetivos: plan de seguimiento |
| Enfermería: imprescindible y deseable enfermera de enlace |
| Seguimiento consensuado trimestral por MAP de manera programada tras el alta de la unidad de RC |
| Desde AP a unidades y especialidades hospitalarias: |
| • Interconsulta no presencial por correo electrónico, e-consulta, teléfono |
| • Agenda virtual para AP |
| • Ofrecer formación y rotación |
| • Check list de adherencia y dosis de fármacos, frecuencia cardiaca en entrenamiento |
| Papel de los recursos municipales, asociaciones de pacientes y pacientes expertos |
| Papel del farmacéutico |
AP: atención primaria; MAP: médico de atención primaria; RC: rehabilitación cardiaca.
La continuidad asistencial en la atención al paciente con IC es aún más importante que en las demás cardiopatías. Si el paciente ha realizado el programa de RC, la necesidad es doble. Los objetivos de auto-cuidado, educativos, de control de factores de riesgo, medicación, ejercicio, etc., deben ser comunes entre niveles.
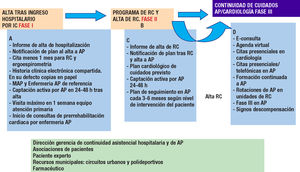
El equipo de AP es la mayor parte del tiempo el principal coordinador de cuidados del paciente. Por ello debe asegurarse una comunicación bidireccional, ágil y fluida en todo el proceso de IC entre la atención hospitalaria y la AP del paciente. Para ello deben asegurarse elementos de conexión durante todo el proceso de IC y tras la RC del paciente con IC, si bien hay momentos de especial relevancia en que esos puntos de cohesión deben quedar establecidos. Ya está descrito en SEC Primaria el procedimiento de IC (figura 5).
Comunicación desde la atención especializada en las unidades de RC e IC a atención primaria (A, B y C del diagrama)
| Momento 1. Al alta hospitalaria tras IC. Fase I (cuadro A del diagrama) |
|---|
| 1. Entregar al paciente un informe completo de alta por duplicado y especificación al paciente/familiares de acudir en las siguientes 24-48 h a su centro de AP para informar del ingreso reciente a su equipo de AP. Los cardiólogos responsables de la hospitalización e IC realizarán dicho informe |
| 2. El paciente con IC debe ser derivado activamente a RC al alta y conocer sus citas próximas al alta. Si existiesen ya protocolos con unidades de IC o AP de IC, se consensuarán los modos y tiempos de derivación que localmente sean más ágiles para incluir al mayor número de pacientes en RC que puedan beneficiarse |
| 3. Todo paciente con IC debe realizar una prueba funcional, de elección una ergoespirometría (indicación IIa), antes de la RC. Por ello, al alta se le facilitarán las citas para ergoespirometría y primera consulta de RC |
| 4. El informe de alta hospitalaria debería quedar subido inmediatamente a la plataforma común para consulta entre niveles hospitalarios: idealmente la HCE compartida. En el anexo 1 se recomienda el informe de alta del paciente con IC propuesto por SEC Primaria |
| 5. En paralelo debe darse notificación inmediata o lo más próxima posible del alta del paciente a su equipo de AP. Si no fuera posible de forma automatizada, se recomienda la gestión de las altas a través de la enfermería de enlace/de IC o de RC según las circunstancias de cada centro |
| 6. Se debe disponer de un médico y DUE referente en cada centro de salud e interlocutores directos con las unidades hospitalarias. En cada centro de AP la enfermera referente debe ocuparse de recibir las listas/notificaciones automáticas de altas hospitalarias y asegurar la captación activa de ese paciente al que se ha dado de alta |
| 7. Tras el alta por IC, el paciente debe tener un contacto médico en la primera semana o con su médico de AP o la DUE de AP o de la unidad de IC, dependiendo del protocolo de cada centro. En esa primera consulta y las sucesivas quincenales/mensuales de enfermería de AP, se insistirá en pautas previas a la RC con inicio de ejercicio paulatino, adherencia a dieta y medicación, control de peso y constantes (consulta previa a la RC) |
| 8. Se programará una revisión cada 3-6 meses según el nivel de intervención de cada paciente, con analítica y electrocardiograma, una vez concluido el programa de rehabilitación |
| Momento 2. Durante la fase II de RC del paciente con IC (cuadro B del diagrama) |
|---|
| 1. Promover el inicio de la RC lo más precozmente posible al alta tras la hospitalización, siempre que el paciente esté estable y no congestivo en los últimos 15 días. Cuanto más precoz sea la entrada en el programa, más se asegura la adherencia |
| 2. Durante los aproximadamente 2 meses que dura el programa ambulatorio en el hospital, debe haber comunicación directa a su equipo de AP, por el paciente y todos los canales posibles: correo electrónico, teléfono, e-consulta, papel, etc., de cualquier cambio en la situación, el objetivo o el tratamiento del paciente mientras acude al programa de RC |
| 3. Ello permitirá abordajes/objetivos comunes, como el cese tabáquico, la mejora en la adherencia a la dieta y farmacológica, optimización del tratamiento médico, pérdida de peso, reinserción laboral, etc. |
| Momento 3. Al alta del paciente de RC. Inicio de la fase III (cuadro C del diagrama) |
|---|
| 1. Se entregará un informe de alta completo de RC. Los cardiólogos responsables de RC realizarán dicho informe en coordinación con los responsables de IC |
| 2. Entregar copias por escrito y hacerlo visible a AP por el programa que gestione la HCE compartida |
| 3. En dicho informe deben constar claramente los resultados en el plano: |
| Cardiológico |
| Psicosocial |
| Mejoría funcional |
| Control analítico |
| Recomendaciones de ejercicio: tipo, tiempo, frecuencia cardiaca y cargas de peso |
| Recomendaciones laborales |
| Dieta y tratamiento médico. Plan de optimización terapéutica |
| Apartado final de recomendaciones conjuntas de seguimiento y objetivos: plan de seguimiento |
| 4. De igual modo que al alta hospitalaria, al alta de la RC debe notificarse al equipo de AP de la manera lo más automatizada y próxima posible al alta del paciente. Se propone comunicación semanal/quincenal desde el hospital a cada centro de AP del área de los pacientes a los que se haya dado de alta por IC |
| 5. Si no fuera posible hacerlo de manera automatizada, se recomienda gestionar las altas a través de la enfermería de enlace/de IC o de RC según las circunstancias de cada centro |
| 6. En cada centro de AP, una enfermera referente debe ocuparse de la captación activa de ese paciente al que se ha dado de alta y citarlo para una visita presencial en el plazo máximo de 1 semana tras el alta |
AP: atención primaria; IC: insuficiencia cardiaca; HCE: historia clínica electrónica; RC: rehabilitación cardiaca.
Comunicación desde atención primaria a especialidad hospitalaria (Cuadro D del diagrama)
| 1. Recomendación de puesta en marcha y generalización de interconsulta no presencial por correo electrónico, e-consulta o, en su defecto, teléfono o correo de contacto directo |
| 2. Apertura de una agenda virtual reservada en cardiología para AP con tiempo de cardiología |
| 3. E-consulta también para enfermería |
| 4. Ofrecer y establecer formación continua periódica a AP |
| 5. Ofrecer rotación de personal de AP por unidades que atienden al paciente con IC |
| 6. Check list común para consulta de enfermería de AP sobre adherencia a fármacos, frecuencia cardiaca en entrenamiento, tiempo semanal de ejercicio, control de los factores de riesgo cardiovascular y adherencia a la dieta |
| 7. Formación y repaso por enfermería de AP de signos de alarma o descompensación incipiente de la IC (incremento de la disnea, aumento rápido de peso o edema de extremidades inferiores, entre otros) y cómo tratarlos |
AP: atención primaria; IC: insuficiencia cardiaca.
Para ello se proponen reuniones periódicas entre todos los profesionales implicados en el cuidado del paciente tras la RC: médicos cardiólogos, rehabilitadores MAP, enfermería hospitalaria y de AP, fisioterapeutas de ambos niveles, psicólogos hospitalarios y de AP y gestores. Puede incorporarse según los centros a todo el personal que pueda mejorar y contribuir a la continuidad.
| Papel de los médicos de atención primaria |
|---|
| Formación/autocuidado: dieta y nutrición; ejercicio físico adecuado, signos de alarma |
| Adherencia al tratamiento |
| Evaluación de la situación clínica: capacidad funcional, edemas periféricos/signos de congestión pulmonar, efectos secundarios de la medicación, etc. |
| Control de constantes: peso —instruir en automedición diaria del peso corporal (preferible), máximo 2 veces/semana—, presión arterial y frecuencia cardiaca |
| Vacunación antigripal (anual) y antineumocócica |
| Electrocardiogramas periódicos |
| Analítica: hematimetría, función renal, Na+ y K+ |
| Seguimiento conjunto con cardiología en los casos estipulados o como referente principal para los pacientes dados de alta de la unidad de IC |
| Calendario de visitas recomendable: |
| • Menos de 24 h después del alta, contacto telefónico con una enfermera (idóneamente gestora de casos) |
| • Visita al centro de salud en menos de 1 semana |
| • Consulta de cardiología en menos de 30 días |
| • Para pacientes con IC estable, evaluación clínica cada 6 meses, que incluya una revisión de la medicación y pruebas de función renal (en AP) |
| • Para pacientes en riesgo o frágiles, se debe establecer un programa de seguimiento estructurado para la detección precoz de la descompensación y optimizar el tratamiento, en la medida de lo posible, basado en la intervención domiciliaria (gestoras de casos) |
| Indicar los motivos de derivación preferente o teleconsulta con cardiología |
| Evitar la derivación a los servicios de urgencias en las descompensaciones |
AP: atención primaria; IC: insuficiencia cardiaca.
Para el paciente con IC tras el programa de RC, además se insistirá específicamente en:
- •
Tipo de ejercicio y tiempo recomendado.
- •
Frecuencias cardiacas estimadas de entrenamiento.
- •
Consejos: actividad laboral y sexual.
- •
Adherencia terapéutica.
- •
Aspectos psicosociales.
- •
Refuerzo educativo en la fase III por parte de enfermería de AP.
La enfermería es el principal protagonista en la coordinación entre niveles en el proceso de IC y tras la RC. Se ha ido viendo su papel en todos los momentos relevantes del proceso.
| Papel de enfermería |
|---|
| Gestora de casos |
| Enfermera de enlace |
| Función coordinadora de los programas entre hospital y AP, la coordinación entre especialistas y con la enfermería especialista en IC y RC, así como establecer régimen de visitas y plan de cuidados |
| Función educativa de pacientes, cuidadores y familiares. Conocimiento de la enfermedad y signos de descompensación |
| Responsable en fase III en AP para talleres periódicos de autocuidados |
| Responsable de coordinación de atención domiciliaria |
AP: atención primaria; IC: insuficiencia cardiaca; RC: rehabilitación cardiaca.
Tanto la enfermería referente de los centros de AP para RC como los fisioterapeutas de AP deben estructurar sesiones de recuerdo similares a las de la unidad hospitalaria, de especial importancia durante el primer año tras la RC y periódicamente, que formen parte de la fase III de la RC. Pueden organizarse de forma rotativa en centros de AP y siempre en contacto con la unidad hospitalaria.
La figura del paciente experto es primordial en la continuidad asistencial de la IC. Se debe promover la formación de pacientes como expertos en la escuela SEC FEC Mimocardio. Dichos pacientes son «instrumentos potenciales» tanto en nivel hospitalario como en AP y su colaboración podría centrarse tanto en la fase II de la RC como durante la fase III en los centros de salud, en entornos municipales y asociaciones de pacientes.
El apoyo de las administraciones con recursos municipales, como los polideportivos municipales o parques o circuitos municipales, facilita la práctica de ejercicio grupal a los pacientes con IC. Así, los pacientes pueden ir en grupo a cumplir los objetivos de ejercicio, lo que fomenta la adherencia y el autocuidado.
Del mismo modo, las agrupaciones o asociaciones de pacientes son fundamentales como apoyo al autocuidado del paciente y sus familias, por lo que deben promoverse y apadrinarse conjuntamente por las unidades que atienden a los pacientes con IC (figura 6).
ConclusionesLa IC precisa un tratamiento multidisciplinario, coordinado y con una continuidad asistencial bien delimitada.
La coordinación de las unidades de RC y de IC o cardiólogos implicados en el tratamiento de pacientes con IC es una necesidad para optimizar recursos, mejorar la atención de estos pacientes y evitar los ingresos evitables y el aumento de la morbimortalidad asociada.
Este documento trata de crear unas directrices que puedan llevarse a cabo en la organización en todo el país para la coordinación de estas unidades y la continuidad asistencial de los pacientes con IC.
Conflicto de interesesLos autores declaran no tener conflictos de interés.