Full English text available from: www.revespcardiol.org/en
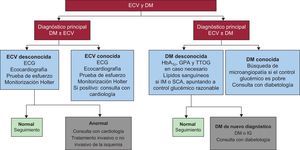
La diabetes mellitus (DM) y la enfermedad coronaria (EC) son enfermedades interrelacionadas que pueden comportarse como dos caras de una misma moneda: por un lado, entre los pacientes con EC hay alta prevalencia de DM conocida o desconocida, que llega a cifras de hasta un 45%1 y, por otro, las enfermedades cardiovasculares suponen un 65–70% de la mortalidad de los diabéticos2. La clásica afirmación de que la DM es un equivalente de riesgo coronario basada en el estudio de seguimiento de ambas poblaciones de Haffner et al3, junto con la elevada mortalidad cardiovascular de los diabéticos, es la principal razón de que la American Diabetes Association propusiera hasta 2007 cribar activamente de EC a la población con DM. Actualmente sus recomendaciones no avalan ninguna técnica de imagen para tal propósito4. Las últimas guías conjuntas de la Sociedad Europea de Cardiología y la Sociedad Europea para el Estudio de la Diabetes (2013) proponen a cardiólogos y diabetólogos de una manera ambigua una búsqueda mutua de DM y EC en sus pacientes (figura 1). Sin embargo, el nivel explícito de su recomendación para el cribado de EC en DM es bajo (grado IIb, evidencia C)5.
Algoritmo de investigación en diabetes mellitus y enfermedad coronaria propuesto en la guía europea de diabetes de 2013. Reproducido de Rydén et al5 con permiso de la editorial en nombre de la Sociedad Europea de Cardiología (www.escardio.org). DM: diabetes mellitus; ECV: enfermedad cardiovascular; GPA: glucosa plasmática en ayunas; HbA1C: glucohemoglobina; IG: intolerancia a la glucosa; IM: infarto de miocardio; SCA: síndrome coronario agudo; TTOG: test de tolerancia oral a la glucosa.
Un hecho objetivado es que hay poca concordancia entre diferentes sociedades científicas en sus recomendaciones de cribado de EC. El estudio de Ferket et al6 nos muestra que, entre 14 guías analizadas, 8 están en contra del cribado, 6 recomiendan técnicas de imagen en población de moderado-alto riesgo según escala de Framingham y solo 2 incluyen análisis de coste-eficacia. Además, el nivel de calidad (escala Appraisal of Guidelines, Research, and Evaluation [AGREE]) en la construcción de las guías era muy variable6. La reflexión a realizar es que actualmente no hay estudios sólidos que identifiquen quiénes son los pacientes en riesgo y cuáles son las técnicas diagnósticas recomendables, y eso desemboca en recomendaciones no homogéneas entre las diferentes sociedades científicas. En la tabla se resumen los requisitos que debería cumplir un programa de cribado de cualquier enfermedad. A continuación se desarrollan estos apartados en el ámbito de la EC y la DM.
Requisitos para un programa de cribado eficaz
| • Prevalencia elevada y/o alto impacto pronóstico de la enfermedad que se quiere descartar |
| • Herramientas eficaces que identifiquen a los pacientes en riesgo |
| • Definición clara de las técnicas diagnósticas y en qué secuencia realizarlas |
| • Tras la identificación del problema, intervención definida que modifique favorablemente el riesgo del paciente |
| • Idealmente debería evaluarse si la estrategia de cribado es beneficiosa en coste-eficacia |
La prevalencia reportada es muy variable (5-58%), dependiendo del tipo de estudio (aleatorizado, observacional, prospectivo o retrospectivo), el nivel de riesgo de la población diabética estudiada y la técnica diagnóstica utilizada. Estudios iniciales reportaron una prevalencia de perfusión coronaria anómala del 58% en diabéticos asintomáticos estudiados con técnicas de tomografía por emisión monofotónica (SPECT), el 18% del total con criterios de alto riesgo (> 10% de miocardio isquémico), que además se asociaron a una mortalidad anual del 5,9%7. La principal crítica a este trabajo es su naturaleza retrospectiva, con evidentes sesgos de selección de la muestra. De la misma época, pero con carácter prospectivo y aleatorizado, es el estudio DIAD8, que aleatorizó a diabéticos sin evidencia de enfermedad cardiovascular a tratamiento médico convencional o a tratamiento médico combinado con cribado de EC con SPECT. La prevalencia de SPECT anómalo resultó del 22%, pero solo 4 pacientes de los 561 estudiados tenían isquemia de alto riesgo. Los datos más recientes, realizados en estudios con tomografía computarizada coronaria, informan de que solo el 30% de la población diabética estudiada está completamente libre de EC; pero, por otro lado, la prevalencia de EC obstructiva de 3 vasos es de un 5–6%9,10.
En términos de pronóstico, debemos recordar que las poblaciones se dividen según su mortalidad anual (< 1%, riesgo bajo; 1–3%, riesgo moderado, y>3%, riesgo alto). Ya nos hemos referido al 5,9% de mortalidad anual en el subgrupo con alto grado de isquemia en la SPECT del trabajo retrospectivo de Rajagopalan et al7. Sin embargo, nuevamente el estudio DIAD aporta una menor tasa de eventos en toda la población (el 0,6% anual de muerte e infarto) y que llega al 1,5% anual en el subgrupo de alto riesgo (según la escala UKPDS) con isquemia moderada-grave11. El recientemente publicado FACTOR-64, que aleatorizó a 900 diabéticos a tomografía computarizada y tratamiento médico óptimo o solo tratamiento médico óptimo, obtuvo una tasa de mortalidad del 1% anual en toda la población9. Los autores atribuyen la baja incidencia de eventos al mágnifico tratamiento médico de su serie (presión arterial sistólica basal, 130±11mmHg; colesterol unido a lipoproteínas de baja densidad, 87±33mg/dl), mucho mejor que las series más antiguas7,8.
Los resultados actuales de prevalencia de EC y eventos cardiovasculares de la población diabética debe hacer que se replantee si la DM es hoy por hoy un equivalente de riesgo coronario. En este sentido, debe recordarse que la mortalidad por cardiopatía isquémica ha disminuido tanto por el mejor manejo de la EC como por la prevención primaria12, por lo que nuestra prioridad debería ser ofrecer a nuestros pacientes diabéticos una óptima prevención primaria y el diagnóstico temprano de la DM para iniciarla de manera precoz, ya que sería la mejor manera de disminuir su mortalidad por EC.
¿CÓMO IDENTIFICAR A LOS DIABÉTICOS DE MAYOR RIESGO?La afirmación de que la DM es un equivalente de riesgo coronario está actualmente en discusión13, por lo que la prevención primaria debe seguir ajustándose al riesgo cardiovascular global determinado por la presencia de otros factores de riesgo. En este sentido, la American Diabetes Association y la Sociedad Europea de Cardiología proponen unos criterios propios4,5. Recientemente, un estudio epidemiológico español14 ha aportado datos del riesgo cardiovascular a 10 años incluyendo población diabética en su análisis, y podría ser útil para reclasificar el riesgo del paciente diabético. Esto es necesario porque, en el estudio DIAD, la población con riesgo bajo según escala UKPDS tuvo una tasa de eventos cardiacos del 1,2 frente al 9,9% del grupo de alto riesgo, tras un seguimiento de 4,8 años11.
La conclusión de este apartado es que, aunque no existe un criterio uniforme para determinar cuál es actualmente la población diabética de alto riesgo, deberíamos esforzarnos en su identificación para centrar en ellos la búsqueda de EC subyacente. Pero probablemente esto no sea suficiente, y además deberían referir al menos clínica atípica, habitual entre los diabéticos, y/o aparición de una nueva alteración electrocardiográfica (bloqueo de rama izquierda u onda Q) para justificar el inicio de algún tipo de cribado de EC subyacente.
¿HAY TÉCNICAS DIAGNÓSTICAS CON MAYOR EFICACIA EN ESTE ÁMBITO?Todas las técnicas diagnósticas se rigen por el Teorema de Bayes para calcular el valor predictivo de la técnica, y esto es determinante a la hora de decantarnos por una:
Entre las técnicas disponibles en cardiología, se debe recordar que la ergometría convencional posee una sensibilidad del 50%; las técnicas de imagen funcionales (SPECT y ecocardiografía de estrés), un 80% en sensibilidad y especificidad, y la tomografía computarizada, una sensibilidad > 95%, pero su especificidad es del 65-80%15. A la hora de elegir, debemos pensar cuál es nuestro objetivo, y este no es descartar EC, ya que el tratamiento médico puede ser tan eficaz como la revascularización si la EC no es de alto riesgo, como nos demostró el estudio BARI 2D16; por lo tanto, no serían necesarias técnicas de elevada sensibilidad como la tomografía computarizada. Se trata de localizar una EC de alto riesgo para la cual la revascularización aporte en pronóstico un valor añadido superior al tratamiento médico aislado, y en este sentido las técnicas funcionales de imagen (ecocardiografía de estrés y SPECT) parecen ser superiores para este fin, como lo aconsejan las recientes guías de revascularización17.
¿Por qué ha fracasado la determinación de calcio coronario en diabéticos? Se ha publicado mucho sobre este tema, pero lo cierto es que gran parte de los diabéticos tienen ya incorporado algún tipo de prevención primaria por la elevada prevalencia de otras comorbilidades, y por ello, aunque es cierto que la presencia de calcio coronario aumenta el riesgo cardiovascular, el nivel de prevención ya está determinado por otros factores y no se va a modificar. En definitiva, no aporta un valor añadido4.
¿QUÉ INTERVENCIÓN PODEMOS OFRECER SEGÚN EL RESULTADO DEL CRIBADO DE ENFERMEDAD CORONARIA?Ya hemos referido que el BARI 2D mostró que el tratamiento revascularizador en población diabética no tiene por qué ser necesariamente superior16, y en este sentido debe recordarse que en una población asintomática la revascularización solo aportará mejoría pronóstica en una serie muy concreta de situaciones: EC del tronco común o de la descendente anterior proximal, enfermedad multivaso con disfunción ventricular o presencia de alta carga isquémica17. Por lo tanto, la única justificación de un programa de cribado de EC sería localizar a estos pacientes de alto riesgo a quienes la revascularización aportará un valor añadido, pero se debe pensar que la mayor parte de la disminución de la mortalidad por EC en el diabético se produce por una óptima prevención primaria12.
¿HA DEMOSTRADO BENEFICIO EN COSTE-EFICACIA EL CRIBADO DE ENFERMEDAD CORONARIA?No se trata de demostrar si la revascularización es beneficiosa para los diabéticos con EC de alto riesgo aún asintomáticos, porque esto ya es conocido17, sino evaluar si es coste-eficaz un programa de cribado sistemático en un contexto donde la prevalencia de DM está subiendo en todo el mundo y los recursos son limitados, y aunque existen pocos estudios de impacto económico, la American Diabetes Association lo desaconseja actualmente por este motivo4.
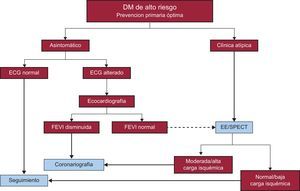
PROPUESTA DE ALGORITMO DE ACTUACIÓNCon el fin de optimizar los recursos, proponemos centrar los esfuerzos en el cribado de EC sólo en los diabéticos de alto riesgo y siempre partiendo de una prevención primaria óptima. Si el paciente refiere clínica atípica pero sospechosa, podría ser candidato a ecocardiografía de estrés/SPECT, y si se encuentra asintomático, un ECG anual sería suficiente. Si este resulta patológico, estaría indicada una ecocardiografía transtorácica, y si la función ventricular está deprimida, sería recomendable una coronariografía diagnóstica. En presencia de función ventricular normal, la realización de ecocardiografía de estrés/SPECT sería discutible (figura 2).
CONCLUSIONESActualmente, gracias a la prevención primaria, han disminuido los eventos cardiovasculares y la prevalencia de EC en la población diabética asintomática. Los últimos estudios informan de tasas del 5–6% de EC de alto riesgo, con implicaciones pronósticas. Se trataría de localizar a estos pacientes para poder ofrecerles revascularización, pero es un problema arduo y debemos gestionar los recursos. Una propuesta de algoritmo de actuación se describe en la figura 2. En cualquier caso, y como conclusión, antes de pensar en localizar candidatos a una hipotética revascularización, debemos centrar nuestros esfuerzos en la prevención primaria.
CONFLICTO DE INTERESESNinguno.