La pericarditis constrictiva (PC) suele manifestarse con congestión sistémica y, en ausencia de tratamiento específico, tiene una elevada morbimortalidad1,2. La diálisis peritoneal continua ambulatoria (DPCA) ha surgido como una alternativa terapéutica eficaz y segura en la insuficiencia cardiaca (IC) avanzada3–5. A continuación se describe la evolución de 3 pacientes con PC incluidos en un programa de DPCA. Esta consistió en 2-4 recambios/día de una solución de diálisis (del 1,36-2,27% de glucosa). Las características basales de los pacientes se presentan en la tabla.
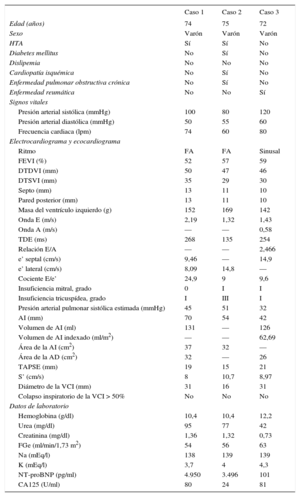
Características basales
| Caso 1 | Caso 2 | Caso 3 | |
|---|---|---|---|
| Edad (años) | 74 | 75 | 72 |
| Sexo | Varón | Varón | Varón |
| HTA | Sí | Sí | No |
| Diabetes mellitus | No | Sí | No |
| Dislipemia | No | No | No |
| Cardiopatía isquémica | No | Sí | No |
| Enfermedad pulmonar obstructiva crónica | No | Sí | No |
| Enfermedad reumática | No | No | Sí |
| Signos vitales | |||
| Presión arterial sistólica (mmHg) | 100 | 80 | 120 |
| Presión arterial diastólica (mmHg) | 50 | 55 | 60 |
| Frecuencia cardiaca (lpm) | 74 | 60 | 80 |
| Electrocardiograma y ecocardiograma | |||
| Ritmo | FA | FA | Sinusal |
| FEVI (%) | 52 | 57 | 59 |
| DTDVI (mm) | 50 | 47 | 46 |
| DTSVI (mm) | 35 | 29 | 30 |
| Septo (mm) | 13 | 11 | 10 |
| Pared posterior (mm) | 13 | 11 | 10 |
| Masa del ventrículo izquierdo (g) | 152 | 169 | 142 |
| Onda E (m/s) | 2,19 | 1,32 | 1,43 |
| Onda A (m/s) | — | — | 0,58 |
| TDE (ms) | 268 | 135 | 254 |
| Relación E/A | — | — | 2,466 |
| e’ septal (cm/s) | 9,46 | — | 14,9 |
| e’ lateral (cm/s) | 8,09 | 14,8 | — |
| Cociente E/e’ | 24,9 | 9 | 9,6 |
| Insuficiencia mitral, grado | 0 | I | I |
| Insuficiencia tricuspídea, grado | I | III | I |
| Presión arterial pulmonar sistólica estimada (mmHg) | 45 | 51 | 32 |
| AI (mm) | 70 | 54 | 42 |
| Volumen de AI (ml) | 131 | — | 126 |
| Volumen de AI indexado (ml/m2) | — | — | 62,69 |
| Área de la AI (cm2) | 37 | 32 | — |
| Área de la AD (cm2) | 32 | — | 26 |
| TAPSE (mm) | 19 | 15 | 21 |
| S’ (cm/s) | 8 | 10,7 | 8,97 |
| Diámetro de la VCI (mm) | 31 | 16 | 31 |
| Colapso inspiratorio de la VCI > 50% | No | No | No |
| Datos de laboratorio | |||
| Hemoglobina (g/dl) | 10,4 | 10,4 | 12,2 |
| Urea (mg/dl) | 95 | 77 | 42 |
| Creatinina (mg/dl) | 1,36 | 1,32 | 0,73 |
| FGe (ml/min/1,73 m2) | 54 | 56 | 63 |
| Na (mEq/l) | 138 | 139 | 139 |
| K (mEq/l) | 3,7 | 4 | 4,3 |
| NT-proBNP (pg/ml) | 4.950 | 3.496 | 101 |
| CA125 (U/ml) | 80 | 24 | 81 |
AD: aurícula derecha; AI: aurícula izquierda; CA125: antígeno carbohidrato 125; FA: fibrilación auricular; FGe: filtrado glomerular estimado; HTA: hipertensión arterial; DTDVI: diámetro telediastólico del ventrículo izquierdo; DTSVI: diámetro telesistólico del ventrículo izquierdo; FEVI: fracción de eyección del ventrículo izquierdo; NT-proBNP: fracción aminoterminal del propéptido natriurético cerebral; TAPSE: desplazamiento sistólico del plano del anillo tricuspídeo; TDE: tiempo de deceleración de la onda E; VCI: vena cava inferior.
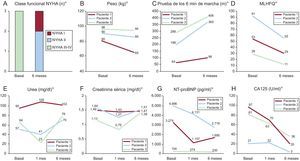
El primer caso es un varón de 74 años, portador de prótesis mitral mecánica, con enfermedad renal crónica y PC confirmada por técnicas de imagen (). Tras la pericardiectomía fallida, evolucionó a un estado de IC congestiva refractaria, por lo que se lo incluyó en programa de DPCA. Tras 1 y 6 meses de su inicio, se constató mejoría clínica y bioquímica, sin deterioro de la función renal basal (figura). El paciente no ha sufrido episodios de descompensación tras 16 meses de DPCA. Como complicaciones tuvo una infección del orificio del catéter, que se trató ambulatoriamente, y una peritonitis, que requirió ingreso y retirada temporal del catéter.
Evolución de parámetros analíticos, la capacidad funcional y la calidad de vida tras el inicio de la DPCA. CA125: antígeno carbohidrato 125; DPCA: diálisis peritoneal continua ambulatoria; MLHFQ: Minnesota Living with Heart Failure Questionnaire; NT-proBNP: fracción aminoterminal del propéptido natriurético cerebral; NYHA: clase funcional de la New York Heart Association. *p<0,05 para todas las comparaciones.
El caso 2 es un varón de 75 años con enfermedad renal crónica, cardiopatía isquémica crónica y cirugía cardiaca previa por perforación y taponamiento cardiaco tras procedimiento de ablación de taquicardia ventricular. A las pocas semanas tras la cirugía, ingresó por IC aguda con evidentes signos de congestión sistémica. La ecocardiografía y la resonancia magnética cardiaca indicaron una fase inicial de PC (). El paciente respondió lenta pero satisfactoriamente al tratamiento diurético intenso, pero sufrió una recidiva de la clínica precozmente tras el alta hospitalaria. Tras rechazarlo para pericardiectomía, se lo incluyó en DPCA. Al igual que el caso anterior, el paciente presentó una mejoría evidente las primeras semanas, a los 6 meses se constató una llamativa mejora de los parámetros analíticos, de calidad de vida y de capacidad funcional (figura). A los 36 meses del inicio, el paciente no había vuelto a ingresar, si bien sufrió 2 peritonitis, que se trataron ambulatoriamente.
El caso 3 es un varón de 72 años que ingresó por anasarca. Tenía antecedentes de artritis reumatoide y síndrome de apneas/hipopneas del sueño. Durante el ingreso se confirmó el diagnóstico de PC (). Tras el alta sufrió recurrencia clínica precoz pese al tratamiento diurético intensivo. Tras rechazar inicialmente la opción quirúrgica, se lo incluyó en DPCA. Durante la evolución se evidenció mejoría de la clase funcional, la calidad de vida y los parámetros bioquímicos relacionados con la congestión en los primeros 6 meses (figura). A los 12 meses permanecía en clase I de la New York Heart Association (NYHA), sin reingresos ni complicaciones relacionadas con la técnica.
Esta es la primera serie que muestra que la DPCA podría ser una alternativa terapéutica para pacientes con PC. Estudios observacionales indican que la DPCA es eficaz en pacientes con IC, congestión refractaria y cierto grado de disfunción renal concomitante3–5. Estos estudios han mostrado una marcada reducción de la sobrecarga hídrica, mejora de la capacidad funcional, la calidad de vida y el pronóstico, con aceptables perfil de seguridad y coste asociado3–5. Además, esta técnica presenta una serie de ventajas teóricas y logísticas adicionales que merece la pena destacar: a) técnica relativamente sencilla de ámbito ambulatorio; b) preserva la función renal residual, y c) proporciona una ultrafiltración lenta y continua, lo que se asocia a la estabilidad hemodinámica3–5.
La presente serie de casos muestra que la implementación de la DPCA en pacientes con IC debida a PC es factible, se asocia a importante reducción de los parámetros relacionados con la gravedad de la sobrecarga hídrica (peso y concentraciones plasmáticas de antígeno carbohidrato 125 y péptidos natriuréticos) y mejora de la capacidad funcional y la calidad de vida.
Con base en estos resultados preliminares, se postula que la DPCA podría ser una alternativa a la pericardiectomía para pacientes con PC de muy alto riesgo quirúrgico que rechazan la cirugía, como puente a esta o tras recidiva posquirúrgica. En nuestra serie, 2 de los pacientes presentaban el antecedente de cirugía cardiaca previa (1 de ellos sometido a una pericardiectomía fallida).
Estos resultados deben confirmarse con series más amplias y en escenarios más controlados. Como en el caso de la PC, resultaría especialmente interesante identificar cuáles son las características clínicas de los pacientes con IC avanzada que a priori más puedan beneficiarse de la utilización de esta técnica de ultrafiltración.
FINANCIACIÓNEste trabajo se financió en parte con ayudas del Instituto de Salud Carlos III y FEDER, Red de Investigación Cardiovascular, Programa 7 (RD12/0042/0010) y PIE15/00013.