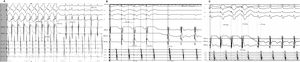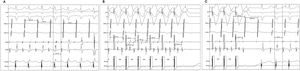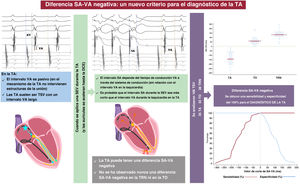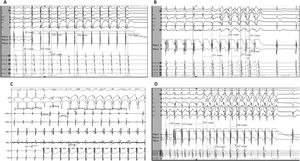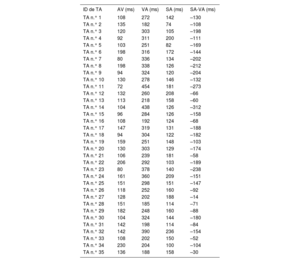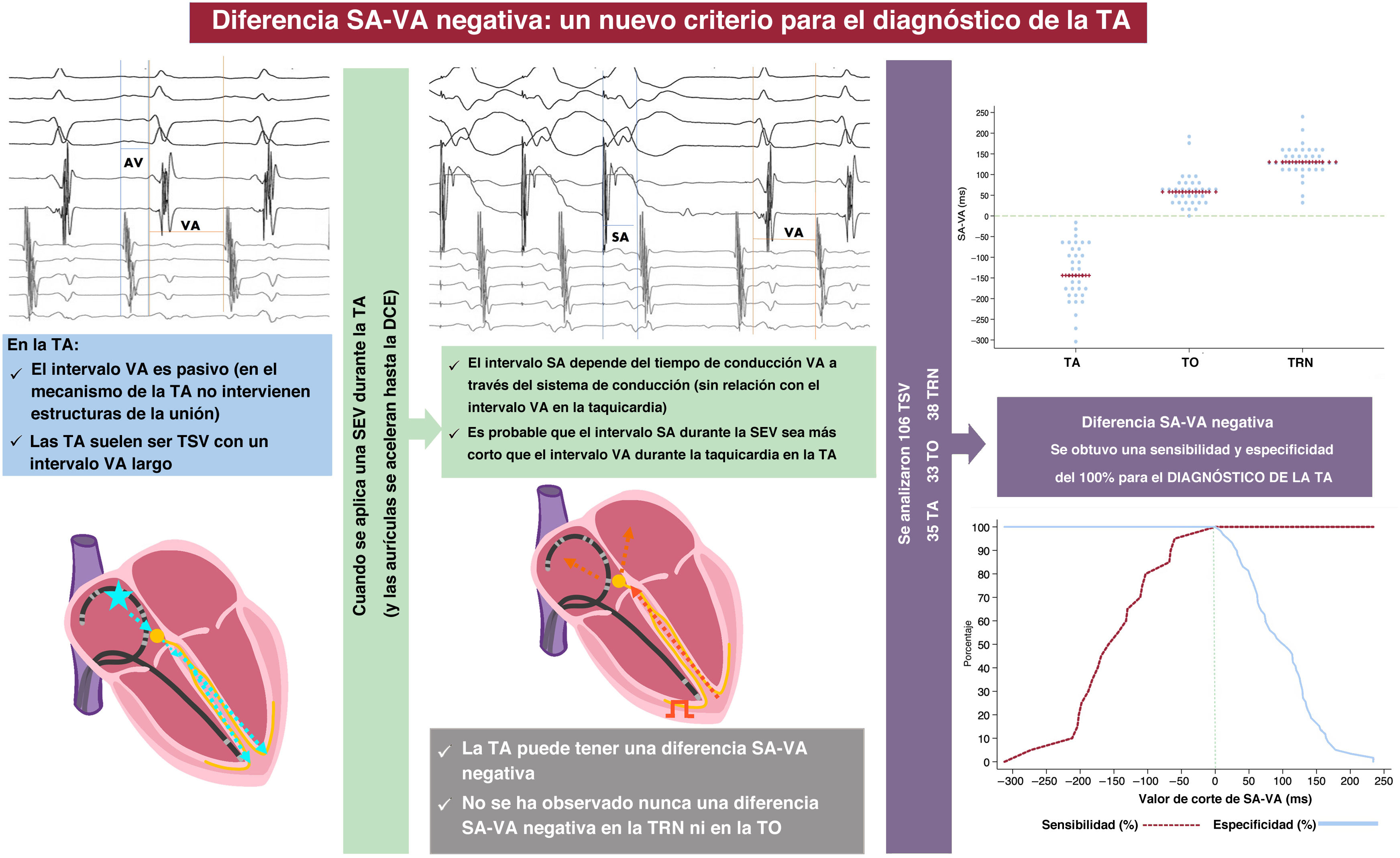
La diferencia entre el intervalo auricular durante la estimulación y el ventriculoauricular (SA-VA) durante la sobreestimulación ventricular de taquicardia supraventricular se usa para distinguir la taquicardia por reentrada auriculoventricular ortodrómica (TO) de la taquicardia por reentrada nodal (TRN), pero siempre se han descrito valores positivos. En la taquicardia auricular, la conducción SA no forma parte del mecanismo de la taquicardia, por lo que el SA-VA puede ser negativo. Se postula que un SA-VA negativo durante la sobreestimulación ventricular desde el vértice del ventrículo derecho puede ser diagnóstico de taquicardia auricular.
MétodosSe recogieron retrospectiva y consecutivamente datos multicéntricos de taquicardia auricular (6 centros), y de TO y TRN (2 centros). El diagnóstico definitivo se estableció por criterios convencionales. Se calculó la diferencia SA-VA para cada caso. Se determinó el mejor punto de corte de SA-VA para el diagnóstico de taquicardia auricular.
ResultadosDe 240 taquicardias analizadas, la sobreestimulación ventricular logró acelerar las aurículas sin terminación de la taquicardia en 106 casos: 38 (36%) TRN, 33 (31%) TO y 35 (33%) taquicardias auriculares, la totalidad de las cuales presentaba VA largo. Todos los casos de taquicardia auricular tuvieron un valor SA-VA negativo, y en todas las TRN y TO, el SA-VA fue positivo. Un valor SA-VA <0ms fue el mejor punto de corte con área bajo la curva de 1, y una sensibilidad y especificidad del 100% para el diagnóstico de taquicardia auricular.
ConclusionesUna diferencia SA-VA negativa es un criterio novedoso y preciso para el diagnóstico de taquicardias auriculares de VA largo.
Palabras clave
Identifíquese
¿Aún no es suscriptor de la revista?
Comprar el acceso al artículo
Comprando el artículo el pdf del mismo podrá ser descargado
Precio: 19,34 €
Teléfono para incidencias
De lunes a viernes de 9h a 18h (GMT+1) excepto los meses de julio y agosto que será de 9 a 15h