Hay resultados contradictorios sobre si existen diferencias de sexo en la mortalidad tras el infarto agufo de miocardio (IAM). Además, hay escasez de datos sobre el impacto del sexo en los resultados tras un infarto agudo de miocardio con elevación del segmento ST (IAMCEST) o sin elevación del segmento ST (IAMSET). El objetivo de este estudio es analizar las tendencias de diferencias de sexo en las diferencias de mortalidad relacionadas con el sexo para IAMCEST e IAMSEST.
MétodosSe ha realizado un análisis retrospectivo de 445.145 episodios de IAM (2005-2015) utilizando información del Sistema Nacional de Salud español. Las tasas de incidencia se expresan como eventos por 10.000 personas-año. Los denominadores (grupos específicos por edad) se han obtenido del censo nacional. Se ha calculado la mortalidad bruta y ajustada (regresión logística multinivel) y se ha utilizado análisis de regresión de Poisson para estudiar las tendencias temporales de la mortalidad hospitalaria.
ResultadosEl 69,8% eran varones, con una edad media de 66,1 (13,3) años, significativamente más joven que las mujeres 74,9 (12,1) (p <0,001). Un total de 272.407 (61,2%) episodios son IAMCEST y 172.738 (38,8%) IAMSEST. Las mujeres son el 28,8% de IAMCEST y el 33,9% de los IAMSEST (p <0,001). En los modelos de ajuste de riesgo de mortalidad hospitalaria el efecto del sexo femenino es opuesto en IAMCEST (OR para mujeres=1,18; IC95%, 1,14-1,22; p <0,001) y IAMSEST (OR para mujeres:=0,85; IC95%, 0,81-0,89; p <0,001). Las tasas de hospitalización por IAM son más altas en varones que en mujeres para todos los grupos de edad [20 frente a 7,7 por cada 10.000 35-94 años (p <0,001)], con una tendencia a disminuir para ambos sexos.
ConclusionesLas mujeres tienen un aumento ligero pero significativo de la mortalidad intrahospitalaria tras un IAM, pero con un efecto del sexo opuesto según el tipo de IAM, de forma que las mujeres exhiben una mayor mortalidad por IAMCEST y menor por IAMSEST.
Palabras clave
La enfermedad cardiovascular es una de las principales causas de muerte y discapacidad tanto en varones como en mujeres1,2. A lo largo de los últimos años, el pronóstico tras el infarto de miocardio (IM) ha mejorado, aunque los resultados parecen seguir siendo peores en las mujeres3,4. No obstante, se han publicado resultados contradictorios respecto a posibles diferencias entre los sexos en cuanto a la mortalidad tras un IM5–8. Además, sigue sin saberse con seguirdad si existen diferencias reales de mortalidad tras la isquemia miocárdica entre los sexos, y si existe una asociación con la mayor edad o con la mayor prevalencia de comorbilidades observada en las mujeres9. Varios estudios han presentado resultados contradictorios tras un ajuste respecto a las características demográficas y clínicas de los pacientes, y se ha observado que las diferencias basales entre los sexos solo explicaban una parte del exceso de mortalidad que suele identificarse en las mujeres1. La mayor parte de los estudios han analizado la influencia del sexo en la mortalidad en el conjunto de los IM, sin diferenciar entre el infarto agudo de miocardio con elevación del segmento ST (IAMCEST) y sin elevación del segmento ST (IAMSEST)10, a pesar de las diferencias significativas entre las 2 entidades en cuanto a la fisiopatología, el tratamiento y el pronóstico, factores que podrían ser modulados por el sexo. En una muestra de pequeño tamaño, Hochman et al.11 observaron que había diferencias en los resultados de varones y mujeres en función del tipo de síndrome coronario agudo (SCA), de modo que las mujeres presentaban tasas inferiores de eventos adversos en la angina inestable, pero tenían unos resultados similares a los de los varones en el IAMCEST y el IAMSEST. Marrugat et al.12 analizaron también las diferencias de mortalidad en función del tipo de SCA, y tras aplicar un ajuste respecto a los factores de confusión observaron que las tasas de mortalidad eran más altas en las mujeres con un primer IM con onda Q, pero no en los demás pacientes. Berger et al.13 estudiaron una muestra de datos agrupados de diversos ensayos clínicos realizados en el SCA, con un total de 136.247 pacientes, y observaron que las mujeres tenían una mortalidad total a los 30 días que era un 15% superior, pero con una mortalidad inferior en el IAMSEST y en la angina inestable, lo que podría explicarse en su mayor parte por las diferencias clínicas basales y la gravedad de la enfermedad documentada mediante coronariografía. Más recientemente, Freisinger et al.14 analizaron una base de datos de ámbito nacional de pacientes hospitalizados por SCA de Alemania y señalaron que las mujeres tenían una mayor mortalidad hospitalaria que se debía, en su mayor parte, a un perfil de riesgo desfavorable y la distribución de edades
El objetivo de este estudio es investigar la relación existente entre el sexo y la mortalidad hospitalaria según el tipo de IM (IAMCEST o IAMSEST) en una amplia población contemporánea de España, así como analizar la tendencia de las altas hospitalarias tras un IM en función del sexo y la edad en un periodo de 11 años (2005-2015).
MÉTODOSOrigen de los datos, población y diseñoSe llevó a cabo un estudio longitudinal retrospectivo con información aportada por el conjunto mínimo básico de datos (CMBD) del Servicio Nacional de Salud (SNS) de España, que incluye información sobre las características demográficas de los pacientes dados de alta de hospitales del SNS, así como variables de tipo administrativo relativas a las enfermedades del paciente y las intervenciones practicadas durante el episodio, codificadas según la Clasificación Internacional de Enfermedades, novena revision, modificación clínica (CIE-9-MC)15. Se incluyeron todos los episodios con un diagnóstico principal al alta de IAMCEST o IAMSEST entre el 1 de enero de 2005 y el 31 de diciembre de 2015. El diagnóstico principal de IAMCEST se identificó mediante los códigos de la CIE-9-MC (410.*1, excepto el 410.71) y el de IAMSEST, mediante el código 410.71. La intervención coronaria percutánea se identificó mediante los códigos de procedimientos de la CIE-9-MC 00.66, 36.01, 36.02, 36.05, 36.06 y 36.07 y la trombolisis, mediante los códigos V45.88 y 99.10.
Se adaptaron los modelos elaborados por los Medicare and Medicaid Services16 a la estructura de datos del CMBD del SNS. Los episodios que requirieron traslado de un hospital a otro se consideraron un único episodio y los resultados clínicos se asignaron al centro que dio el alta final al paciente. Las altas para traslado a otros hospitales solo se excluyeron cuando no se pudo identificar el hospital de destino. Se excluyeron también todos los episodios sin registro de datos sobre edad, sexo, fecha de ingreso o diagnóstico principal, así como a los pacientes de edad <35 o> 94 años, a los que se dio el alta con vida tras un tiempo ≤ 1 día desde el ingreso, a aquellos cuya alta no tenía un motivo claro o se produjo en contra de la recomendación médica y a los que se clasificó en la categoría diagnóstica principal 14 (embarazo, parto y puerperio) de los Grupos Relacionados con el Diagnóstico (All Patient Refined Diagnosis Related Groups)17. La calidad del CMBD del SNS para el estudio del SCA se ha validado con anterioridad18.
La cobertura del SNS alcanza al 98,5% de la población de España. Las tasas de incidencia de IAM, IAMCEST e IAMSEST se expresan mediante el número de episodios cada 10.000 personas-años. Los denominadores (grupos de edad específicos) se obtuvieron a partir del censo nacional. Los grupos de edad considerados fueron: 35-44, 45-54, 55-64, 65-74, 75-84 y 85-94 años.
Análisis estadísticoLas variables continuas se expresan como media±desviación estándar y las variables cualitativas, como número y porcentaje. La correlación entre las variables continuas se analizó con el coeficiente de correlación de rango de Spearman (p). Se utilizó la prueba de la t de Student para comparar 2 categorías y la de ANOVA con corrección de Bonferroni para comparar 3 categorías o más. Las variables cualitativas se compararon con la prueba de la χ2 o con la prueba exacta de Fisher.
Dado que la probabilidad de que un paciente fallezca deriva de una combinación de sus factores de riesgo individuales (tipos de casos incluidos) y de la calidad de la atención recibida (buen funcionamiento de la asistencia), la razón de mortalidad hospitalaria normalizada según el riesgo (RMNR) se definió como el cociente entre la mortalidad predicha (que tiene en cuenta individualmente el buen funcionamiento del hospital que atiende al paciente) y la mortalidad esperada (que tiene en cuenta el buen funcionamiento de la asistencia normalizado respecto al promedio de todos los hospitales) multiplicado por la tasa bruta de mortalidad. La RMNR se calculó con modelos multinivel elaborados por el Medicare and Medicaid Service para el ajuste del riesgo, adaptados a la estructura de la base de datos del CMBD, en el que se modelizaron los hospitales como ordenada en el origen aleatoria, teniendo en cuenta tanto la variabilidad interhospitalaria como las variables clínicas y demográficas19–21.
Los diagnósticos secundarios se incluyeron en grupos de factores de riesgo (categorías de trastornos) según lo descrito por Pope22, que la Agency for Health Research and Quality de Estados Unidos actualiza cada año. Para todos los factores incluidos en los modelos finales, se calcularon los coeficientes a partir de nuestros datos. Los niveles de significación estadística utilizados para seleccionar o eliminar factores de riesgo fueron p <0,05 y p ≥ 0,10 respectivamente. Si la RMNR de 1 hospital es superior a la tasa de mortalidad bruta, el riesgo de muerte en ese centro es mayor que el riesgo medio de todos los hospitales. La calibración de los modelos se evaluó mediante el cálculo de los terciles de riesgo de la mortalidad hospitalaria observada y esperada, obtenidos mediante el modelo logístico multinivel. Para evaluar la bondad de ajuste, se examinó si había una disminución significativa en la prueba estadística de cociente de verosimilitudes en comparación con el modelo nulo. Se utilizó la mediana de los valores de odds ratio (OR) como medida de la heterogeneidad de la RMNR entre los hospitales; si la mediana de OR fuera igual a 1, no habría ninguna diferencia entre los hospitales. La mediana de OR de los modelos de ajuste multinivel medía la magnitud de la varianza a nivel de hospital.
La capacidad de discriminación de los modelos se evaluó mediante el área bajo la curva de características operativas del receptor (AUC-ROC). Se utilizó la RMNR para comparar los resultados en relación con las diferencias entre sexos. Al analizar las diferencias de factores de riesgo entre los modelos de ajuste de riesgo de la mortalidad hospitalaria por IAMCEST y por IAMSEST, se consideró estadísticamente significativos los casos sin solapamiento del intervalo del coeficiente de OR.
Las tendencias temporales de la mortalidad hospitalaria durante el periodo observado se modelizaron con un análisis de regresión de Poisson, con el año como única variable independiente. En todos los modelos se calcularon las razones de tasas de incidencia (RTI) y sus intervalos de confianza del 95% (IC95%).
Todas las pruebas estadísticas fueron bilaterales y se estableció un nivel de significación estadística en p = 0,05. El análisis estadístico se llevó a cabo con los programas STATA 13 y SPSS 21.0.
RESULTADOSSe identificaron 522.273 episodios de IM en el CMBD durante el periodo de estudio (2005-2015). El 15% de los episodios se excluyeron por diversas razones: alta para traslado a otros hospitales (11,2%), sexo desconocido/no determinado (1,3%), edad (1,3%), alta con vida para traslado a domicilio en los 2 días siguientes al ingreso (1,3%) o alta para traslado a residencia/consulta, en contra o en ausencia de una recomendación médica clara (1,1%) (los motivos no son mutuamente excluyentes). Se seleccionó un total de 445.145 episodios. El 69,8% de los pacientes eran varones, con una media de edad de 66,1±13,3 años, que era significativamente inferior a la de las mujeres, de 74,9±12,1; p <0,001). Un total de 272.407 (61,2%) episodios fueron de IAMCEST y 172.738 (38,8%), de IAMSEST. En las mujeres se produjo el 28,8% de los episodios de IAMCEST y el 33,9% de los de IAMSEST (p <0,001).
Características inicialesEn la tabla 1 se presentan las características basales de los pacientes. Las comorbilidades fueron más frecuentes en las mujeres, excepto por los trastornos de cáncer, enfermedad pulmonar obstructiva crónica y hepatopatía crónica. Las tasas de intervenciones coronarias percutáneas sin trombolisis en el conjunto del grupo fueron del 50,1% de los varones y el 34,1% de las mujeres. Las tasas de intervenciones coronarias percutáneas sin trombolisis fueron del 48,5% de los IAMCEST y el 39,8% de los IAMSEST.
Comorbilidades más frecuentes en varones y mujeres con infarto agudo de miocardio
| Varones | Mujeres | p | |
|---|---|---|---|
| Comorbilidades | |||
| Antecedentes de angioplastia coronaria transluminal percutánea | 9,9% | 6,6% | <0,001 |
| Insuficiencia cardiaca congestiva | 22,3% | 33,1% | <0,001 |
| Insuficiencia cardiorrespiratoria o shock | 10,6% | 13,5% | <0,001 |
| Valvulopatía o cardiopatía reumática | 11,5% | 19,6% | <0,001 |
| Hipertensión | 49,9% | 62,1% | <0,001 |
| Ictus | 0,8% | 1,2% | <0,001 |
| Enfermedad cerebrovascular | 2,6% | 3,5% | <0,001 |
| Insuficiencia renal | 12,1% | 14,8% | <0,001 |
| Enfermedad pulmonar obstructiva crónica | 11,1% | 3,3% | <0,001 |
| Neumonía | 5% | 7,2% | <0,001 |
| Diabetes mellitus (DM) o complicaciones de la DM excepto la retinopatía proliferativa | 29,2% | 39,3% | <0,001 |
| Desnutrición proteico-calórica | 0,2% | 0,4% | <0,001 |
| Demencia u otros trastornos cerebrales especificados | 3% | 7% | <0,001 |
| Hemiplejía, paraplejía, parálisis, discapacidad funcional | 2,6% | 3% | <0,001 |
| Enfermedad vascular y complicaciones | 11,8% | 10,7% | <0,001 |
| Cáncer metastásico, leucemia aguda y otros cánceres graves | 1,4% | 0,8% | <0,001 |
| Trastornos psiquiátricos mayores | 0,7% | 0,6% | 0,166 |
| Hepatopatía crónica | 0,5% | 0,1% | <0,001 |
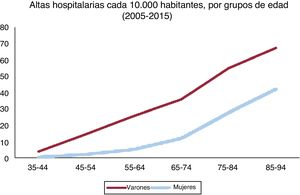
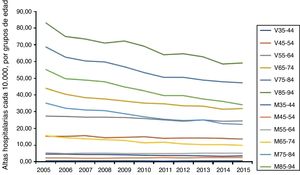
Las altas tras la hospitalización por IM cada 1.000 hab./año fueron más altas entre los varones que entre las mujeres de todos los grupos de edad (35-94 años, 20 frente a 7,7/10.000 hab.; p <0,001) (figura 1), con una tendencia a la reducción a lo largo de todo el periodo de estudio, tanto en los varones como en las mujeres de todos los grupos de edad, excepto el de mujeres de 45-54 años (figura 2). La tasa media de hospitalizaciones ponderada según la edad disminuyó a lo largo del periodo 2003-2015 (varones, RTI=0,974; IC95%, 0,970-0,977; mujeres, RTI=0,965; IC95%, 0,962-0,968; p <0,001 en ambos casos). La media de la tasa bruta de mortalidad hospitalaria se redujo también a lo largo de todo el periodo de estudio, tanto en los varones como en las mujeres (varones, RTI=0,968; mujeres, RTI=0,972; p <0,001). Sin embargo, la tasa bruta de mortalidad hospitalaria no disminuyó de manera significativa en los varones jóvenes (35-44 años) ni en las mujeres jóvenes (35-44 y 45-54 años) (tabla 2). En todos los grupos de edad, la tasa bruta de mortalidad hospitalaria fue significativamente mayor en las mujeres (p <0,001).
Altas hospitalarias cada 10.000 habitantes según el grupo de edad. Durante el periodo de estudio (2005-2015), fueron más frecuentes las altas hospitalarias de varones que las de mujeres en todos los grupos de edad analizados. La diferencia en las altas hospitalarias tendía a aumentar con la edad de los pacientes.
Tendencias en las tasas de hospitalización por IAM de varones y mujeres, por grupos de edad. Puede apreciarse una tendencia a la disminución de la tasa de hospitalizaciones por IAM en los diferentes grupos de edad, tanto de varones como de mujeres, durante el periodo de estudio. IAM: infarto agudo de miocardio; M: mujeres; V: varones.
Tendencias en la mortalidad hospitalaria bruta por sexo y grupo de edad (2005-2015)
| Varones | Mujeres | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 35-44 | 45-54 | 55-64 | 65-74 | 75-84 | 85-94 | 35-44 | 45-54 | 55-64 | 65-74 | 75-84 | 85-94 | |
| 2005 | 1,10 | 2,43 | 4,54 | 9,65 | 16,14 | 26,04 | 2,12 | 2,90 | 5,89 | 10,50 | 17,92 | 26,14 |
| 2006 | 1,04 | 2,30 | 4,06 | 8,39 | 15,58 | 23,43 | 5,76 | 3,92 | 5,87 | 9,59 | 16,72 | 26,43 |
| 2007 | 2,16 | 2,35 | 4,12 | 8,93 | 14,87 | 22,99 | 4,66 | 2,86 | 5,52 | 10,00 | 16,48 | 25,44 |
| 2008 | 1,27 | 2,18 | 3,91 | 7,54 | 14,23 | 24,53 | 2,05 | 3,28 | 4,96 | 9,01 | 16,51 | 26,25 |
| 2009 | 1,63 | 1,90 | 3,60 | 7,43 | 13,68 | 21,68 | 2,64 | 3,99 | 4,58 | 8,10 | 15,45 | 25,18 |
| 2010 | 1,01 | 2,20 | 3,60 | 7,34 | 13,88 | 22,96 | 2,92 | 2,87 | 4,45 | 7,18 | 15,22 | 25,22 |
| 2011 | 1,31 | 1,99 | 3,71 | 6,82 | 12,98 | 22,23 | 2,73 | 3,28 | 4,50 | 7,09 | 14,82 | 24,08 |
| 2012 | 1,39 | 1,93 | 3,43 | 6,72 | 11,53 | 21,76 | 1,23 | 3,80 | 4,61 | 6,62 | 13,72 | 23,63 |
| 2013 | 1,33 | 1,83 | 3,27 | 6,25 | 12,00 | 21,29 | 3,08 | 3,61 | 4,06 | 6,54 | 13,48 | 23,36 |
| 2014 | 1,95 | 1,87 | 3,59 | 6,34 | 11,23 | 20,12 | 3,11 | 2,05 | 3,10 | 6,44 | 12,97 | 23,81 |
| 2015 | 1,49 | 2,00 | 3,19 | 5,89 | 12,57 | 20,69 | 2,77 | 3,16 | 3,64 | 6,23 | 13,47 | 23,57 |
| RTI (IC95%) | 1,02 (0,97-1,07) | 0,97 (0,97-0,98) | 0,97 (0,96-0,98) | 0,95 (0,95-0,96) | 0,97 (0,96-0,98) | 0,98 (0,97-0,99) | 0,96 (0,88-1,04) | 0,99 (0,96-1,02) | 0,95 (0,93-0,96) | 0,94 (0,94-0,95) | 0,97 (0,96-0,97) | 0,99 (0,98-0,99) |
| p | 0,410 | <0,001 | <0,001 | <0,001 | <0,001 | <0,001 | 0,300 | 0,569 | <0,001 | <0,001 | <0,001 | < 0,001 |
IC95%: intervalo de confianza del 95%; RTI: razón de tasas de incidencia.
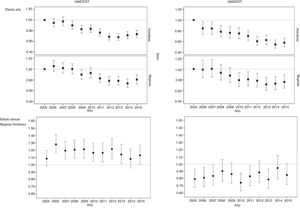
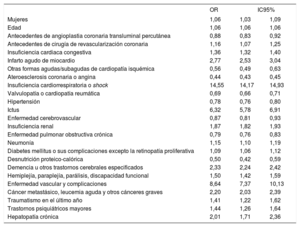
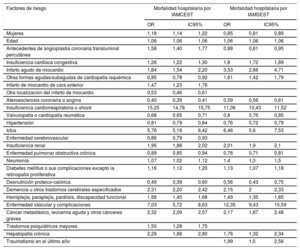
Las variables clínicas y demográficas con una asociación independiente con la mortalidad hospitalaria en el modelo de ajuste de riesgo multinivel se muestran en la tabla 3. Este modelo mostró una buena capacidad de discriminación (AUC-ROC, 0,894; IC95%, 0,893-0,896) y calibración (p <0,001), con una media de OR de 1,39, lo cual apunta a una alta variabilidad interhospitalaria. El sexo femenino mostró una asociación independiente con una mortalidad hospitalaria tras el IM ligeramente superior (OR=1,05; IC95%, 1,026-1,083; p <0,001). Sin embargo, el efecto del sexo en los modelos de ajuste de riesgo elaborados para la mortalidad hospitalaria fue diferente en el IAMCEST y el IAMSEST, de tal manera que las mujeres tuvieron una mortalidad superior en el IAMCEST (OR=1,18; IC95%, 1,14-1,22; p <0,001) y una mortalidad inferior en el IAMSEST (OR=0,85; IC95%, 0,81-0,89; p <0,001). Además, los modelos de ajuste del riesgo de mortalidad hospitalaria fueron notablemente diferentes para el IAMCEST y el IAMSEST (figura 3), tanto por la composición de factores de riesgo como por su ponderación (tabla 4). La variabilidad interhospitalaria fue mayor en el IAMSEST (mediana de OR=1,47) que en el IAMCEST (mediana de OR=1,31).
Factores de riesgo de mortalidad hospitalaria ajustada por posibles factores de confusión en el paciente con infarto agudo de miocardio, en una regresión logística multinivel en el conjunto mínimo básico de datos de España para los ingresos hospitalarios, 2005-2015
| OR | IC95% | ||
|---|---|---|---|
| Mujeres | 1,06 | 1,03 | 1,09 |
| Edad | 1,06 | 1,06 | 1,06 |
| Antecedentes de angioplastia coronaria transluminal percutánea | 0,88 | 0,83 | 0,92 |
| Antecedentes de cirugía de revascularización coronaria | 1,16 | 1,07 | 1,25 |
| Insuficiencia cardiaca congestiva | 1,36 | 1,32 | 1,40 |
| Infarto agudo de miocardio | 2,77 | 2,53 | 3,04 |
| Otras formas agudas/subagudas de cardiopatía isquémica | 0,56 | 0,49 | 0,63 |
| Ateroesclerosis coronaria o angina | 0,44 | 0,43 | 0,45 |
| Insuficiencia cardiorrespiratoria o shock | 14,55 | 14,17 | 14,93 |
| Valvulopatía o cardiopatía reumática | 0,69 | 0,66 | 0,71 |
| Hipertensión | 0,78 | 0,76 | 0,80 |
| Ictus | 6,32 | 5,78 | 6,91 |
| Enfermedad cerebrovascular | 0,87 | 0,81 | 0,93 |
| Insuficiencia renal | 1,87 | 1,82 | 1,93 |
| Enfermedad pulmonar obstructiva crónica | 0,79 | 0,76 | 0,83 |
| Neumonía | 1,15 | 1,10 | 1,19 |
| Diabetes mellitus o sus complicaciones excepto la retinopatía proliferativa | 1,09 | 1,06 | 1,12 |
| Desnutrición proteico-calórica | 0,50 | 0,42 | 0,59 |
| Demencia u otros trastornos cerebrales especificados | 2,33 | 2,24 | 2,42 |
| Hemiplejía, paraplejía, parálisis, discapacidad funcional | 1,50 | 1,42 | 1,59 |
| Enfermedad vascular y complicaciones | 8,64 | 7,37 | 10,13 |
| Cáncer metastásico, leucemia aguda y otros cánceres graves | 2,20 | 2,03 | 2,39 |
| Traumatismo en el último año | 1,41 | 1,22 | 1,62 |
| Trastornos psiquiátricos mayores | 1,44 | 1,26 | 1,64 |
| Hepatopatía crónica | 2,01 | 1,71 | 2,36 |
IC95%: intervalo de confianza del 95%; OR: odds ratio.
Diferencias en la mortalidad hospitalaria tras un IAMCEST en comparación con un IAMSEST, según el sexo. Arriba: los valores de odds ratio (OR) correspondientes a la variable año en el modelo con ajuste de la mortalidad hospitalaria para el periodo 2005-2015 muestran una tendencia decreciente año a año, tanto de varones como de mujeres, en el IAMCEST y el IAMSEST. Abajo: la OR para la variable sexo (mujeres frente a varones) en los modelos ajustados de la mortalidad hospitalaria muestran que el sexo femenino es un factor de riesgo en el IAMCEST (OR> 1) y un factor protector en el IAMSEST (OR <1) cada año en ambos casos. IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IAMSEST: infarto agudo de miocardio sin elevación del segmento ST.
Factores de riesgo de mortalidad hospitalaria ajustada por posibles factores de confusión en el paciente con IAMCEST o IAMSEST, en una regresión logística multinivel en el conjunto mínimo básico de datos de España para los ingresos hospitalarios, 2005-2015
| Factores de riesgo | Mortalidad hospitalaria por IAMCEST | Mortalidad hospitalaria por IAMSEST | ||||
|---|---|---|---|---|---|---|
| OR | IC95% | OR | IC95% | |||
| Mujeres | 1,18 | 1,14 | 1,22 | 0,85 | 0,81 | 0,89 |
| Edad | 1,06 | 1,06 | 1,06 | 1,06 | 1,06 | 1,06 |
| Antecedentes de angioplastia coronaria transluminal percutánea | 1,58 | 1,40 | 1,77 | 0,88 | 0,81 | 0,95 |
| Insuficiencia cardiaca congestiva | 1,26 | 1,22 | 1,30 | 1,8 | 1,72 | 1,89 |
| Infarto agudo de miocardio | 1,84 | 1,54 | 2,20 | 3,53 | 2,66 | 4,71 |
| Otras formas agudas/subagudas de cardiopatía isquémica | 0,85 | 0,78 | 0,92 | 1,61 | 1,42 | 1,79 |
| Infarto de miocardio de cara anterior | 1,47 | 1,23 | 1,76 | |||
| Otra localización del infarto de miocardio | 0,53 | 0,46 | 0,61 | |||
| Ateroesclerosis coronaria o angina | 0,40 | 0,39 | 0,41 | 0,59 | 0,56 | 0,61 |
| Insuficiencia cardiorrespiratoria o shock | 15,25 | 14,78 | 15,75 | 11,06 | 10,43 | 11,52 |
| Valvulopatía o cardiopatía reumática | 0,68 | 0,65 | 0,71 | 0,8 | 0,76 | 0,85 |
| Hipertensión | 0,81 | 0,79 | 0,84 | 0,76 | 0,72 | 0,79 |
| Ictus | 5,76 | 5,18 | 6,42 | 6,46 | 5,6 | 7,53 |
| Enfermedad cerebrovascular | 0,86 | 0,79 | 0,93 | |||
| Insuficiencia renal | 1,95 | 1,88 | 2,02 | 2,01 | 1,9 | 2,1 |
| Enfermedad pulmonar obstructiva crónica | 0,89 | 0,85 | 0,94 | 0,76 | 0,71 | 0,81 |
| Neumonía | 1,07 | 1,02 | 1,12 | 1,4 | 1,3 | 1,5 |
| Diabetes mellitus o sus complicaciones excepto la retinopatía proliferativa | 1,16 | 1,12 | 1,20 | 1,13 | 1,07 | 1,18 |
| Desnutrición proteico-calórica | 0,49 | 0,39 | 0,60 | 0,56 | 0,43 | 0,75 |
| Demencia u otros trastornos cerebrales especificados | 2,31 | 2,20 | 2,42 | 2,15 | 2 | 2,33 |
| Hemiplejía, paraplejía, parálisis, discapacidad funcional | 1,56 | 1,45 | 1,68 | 1,49 | 1,35 | 1,65 |
| Enfermedad vascular y complicaciones | 7,03 | 5,72 | 8,63 | 12,35 | 9,43 | 15,59 |
| Cáncer metastásico, leucemia aguda y otros cánceres graves | 2,32 | 2,09 | 2,57 | 2,17 | 1,87 | 2,48 |
| Trastornos psiquiátricos mayores | 1,50 | 1,28 | 1,75 | |||
| Hepatopatía crónica | 2,29 | 1,88 | 2,80 | 1,76 | 1,32 | 2,34 |
| Traumatismo en el último año | 1,99 | 1,5 | 2,56 | |||
IC95%: intervalo de confianza del 95%; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IAMSEST: infarto agudo de miocardio sin elevación del segmento ST;OR: odds ratio.
Este estudio muestra algunos hallazgos importantes en las poblaciones de pacientes con IM, a saber: a) las tasas de altas hospitalarias por IM son notoriamente inferiores en las mujeres que en los varones; las mujeres dadas de alta tras un IM son de más edad y presentan más comorbilidades que los varones, excepto por lo relacionado con cáncer, enfermedad pulmonar obstructiva crónica y hepatopatía crónica, y su mortalidad, tanto bruta como ajustada según el riesgo, es muy superior a la de los varones; b) el IAMSEST como diagnóstico principal tras el alta de una hospitalización por IM es más frecuente en las mujeres que en los varones; c) las tasas generales de altas tras una hospitalización por IM se redujeron de manera significativa a todo lo largo del periodo de estudio (2005-2015), de manera más rápida en las mujeres, excepto las de 45-54 años; d) en el conjunto de los IM, la mortalidad hospitalaria bruta de las mujeres de todos los grupos de edad fue significativamente mayor; aunque la tasa bruta de mortalidad hospitalaria se redujo de manera significativa durante todo el periodo de estudio, no se modificó en los varones jóvenes (35-44 años) ni en las mujeres jóvenes (35-44 y 45-54 años); d) el efecto del sexo en los modelos de ajuste del riesgo de mortalidad hospitalaria depende del tipo de IM: las mujeres tuvieron una mortalidad superior en el IAMCEST e inferior en el IAMSEST, y e) los modelos de ajuste del riesgo de mortalidad hospitalaria fueron notablemente diferentes en el IAMCEST y el IAMSEST, y ello impide realizar un análisis de la influencia de diferentes variables en la mortalidad hospitalaria sin diferenciar entre ellos.
En nuestra serie, coincidiendo con otros datos publicados anteriormente11,23,24, el IAMSEST fue el tipo de IM más frecuente en las mujeres que en los varones, probablemente por la mayor frecuencia de IM con una enfermedad coronaria no obstructiva en las mujeres, ya que en ellas son más probables los mecanismos fisiopatológicos de isquemia miocárdica menos frecuentes, como el espasmo arterial coronario, la disección arterial coronaria, la enfermedad microvascular, etc.25.
Además, en nuestra población, la mortalidad después de un IM fue mayor en las mujeres que en los varones, fuera cual fuere la edad. Otros autores han observado que las mujeres fallecían a los 5 años de un primer IM con mayor frecuencia que los varones (el 47 frente al 36%). Esta mayor mortalidad bruta a los 5 años, así como a los 10 años, se explicaba en parte por las diferencias existentes en la edad, los factores de riesgo de IM, la forma de presentación clínica y el tratamiento aplicado26. No obstante, al igual que se ha observado en nuestra serie, en la última década la mortalidad de causa cardiovascular ha disminuido notablemente en las mujeres, muy probablemente por el aumento de la concienciación, la mayor atención prestada a las mujeres y su riesgo cardiovascular y la aplicación de tratamientos basados en la evidencia25. Dado que la enfermedad cardiovascular sigue siendo una de las principales causas de muerte de las mujeres, son necesarios nuevos esfuerzos para continuar reduciendo su mortalidad por IM, en especial porque en nuestra serie no se observó una reducción de la mortalidad tras el IM en los grupos de menos edad.
En el mundo, las mujeres con IM son de más edad y tienen un perfil de riesgo más desfavorable que los varones, y ello podría explicar la mayor mortalidad observada en las mujeres por la mayoría de los autores8,27. Ello resalta la necesidad de realizar un ajuste adecuado según el riesgo en el modelo matemático empleado para diferenciar adecuadamente el efecto de cada uno de los factores involucrados en el aumento de la mortalidad hospitalaria. Aunque algunos autores han aplicado un ajuste matemático respecto a las diferencias clínicas y angiográficas basales, y ello podría reducir las diferencias en la mortalidad bruta, ninguno de ellos ha aplicado un ajuste completo respecto a las variables clínicas, lo que podría haber contribuido a que no se detectaran algunas diferencias de interés. Hochman et al.11 llevaron a cabo un análisis de los datos del ensayo GUSTO IIb y observaron que había diferencias de resultados entre mujeres y varones en función del tipo de SCA, de tal manera que las mujeres presentaban tasas de eventos adversos inferiores en la angina inestable, pero tenían resultados similares a los de los varones en el IAMCEST y el IAMSEST. Berger et al.13 estudiaron una muestra de datos agrupados de 11 ensayos clínicos del SCA, aleatorizados, internacionales e independientes, entre los que se encontraba el ensayo GUSTO IIb (1993-2006), para los que el mantenimiento de las respectivas bases de datos se encarga el Duke Clinical Research Institute, de Durham (Carolina del Norte, Estados Unidos). La muestra incluyó a 136.247 pacientes, de los que 38.048 (29%) eran mujeres: 7.857 con angina inestable, 26.032 con IAMCEST y 4.159 con IAMSEST. En las mujeres, la mortalidad total a 30 días fue un 15% superior tras el IAMCEST, mientras que fue inferior en el IAMSEST y en la angina inestable (un 23 y un 45% inferior respectivamente); esto podría explicarse en su mayor parte por las diferencias clínicas existentes en el momento de la presentación inicial y por la gravedad de la enfermedad documentada angiográficamente. Estos resultados son similares a los hallados más recientemente por Freisinger et al.14, que analizaron una base de datos de ámbito nacional de pacientes hospitalizados por SCA de Alemania, y señalaron que las mujeres tenían una mortalidad hospitalaria más alta, que se debía en su mayor parte a un perfil de riesgo desfavorable y la distribución de edades. Nuestro estudio, que incluyó un número mucho mayor de variables clínicas a las que se aplicó un ajuste en el modelo matemático, permitió poner de manifiesto la diferencia de mortalidad hospitalaria entre las mujeres con IAMSEST y aquellas con IAMCEST, y en el futuro sería muy importante evitar el análisis conjunto de todos los tipos de IM. En comparación con los varones, la mortalidad hospitalaria total tras el IM que es ligeramente superior en las mujeres puede ser consecuencia de una mortalidad menor en el IAMSEST y una mortalidad mayor en el IAMCEST.
El diseño del estudio no permite identificar los mecanismos por los que la mortalidad puede ser mayor en las mujeres con IAMCEST, si bien cabe especular con la posibilidad de que en ello la diferente fisiopatología de la enfermedad coronaria en las mujeres tenga influencia28, con una mayor tendencia a la disfunción microvascular, además de los factores clínicos por los que no se introdujo una corrección en el modelo ajustado.
Este estudio tiene ciertas limitaciones. Pese a ser un análisis retrospectivo, el uso de registros administrativos para estimar los resultados clínicos en los servicios de salud se ha validado mediante su comparación con los datos de historias clínicas29 y se ha aplicado a la investigación sobre resultados de los servicios de salud30,31. La fiabilidad de los estudios de este tipo permite la comparación pública de distintos hospitales en cuanto a sus resultados32. No se dispuso de información detallada sobre el grado de afección de la enfermedad coronaria ni sobre el tratamiento seguido por los pacientes, y ello podría haber limitado el ajuste del modelo; no obstante, la buena AUC-ROC obtenida indica que esa información habría tenido poca repercusión.
Por lo que respecta a los modelos de ajuste, hay factores de confusión que son imposibles de identificar pero pueden tener una repercusión importante. Los diagnósticos secundarios utilizados como variables para el ajuste del riesgo pueden corresponder a trastornos que estuvieran presentes en el momento del ingreso o a complicaciones que, en ocasiones, pueden reflejar un tratamiento inadecuado33. No obstante, por lo que respecta a su capacidad predictiva, los modelos empleados en este estudio pueden compararse favorablemente con los publicados en otros lugares34.
CONCLUSIONESLas mujeres presentaron un aumento leve pero significativo del riesgo de mortalidad hospitalaria tras un IM, pero el efecto del sexo depende del tipo de IM de que se trate: la mortalidad de las mujeres fue superior en el IAMCEST e inferior en el IAMSEST; también hubo diferencias en otros factores de riesgo entre el IAMSEST y el IAMCEST en cuanto a los modelos ajustados de mortalidad hospitalaria.
FINANCIACIÓNEl trabajo se realizó en parte con una subvención no condicionada del Instituto para la Mejora de la Asistencia Sanitaria.
CONFLICTO DE INTERESESNo hay conflictos de intereses.
La influencia del sexo del paciente en la mortalidad por IM se ha estudiado ya anteriormente, pero la mayor parte de los estudios han analizado la influencia del sexo en la mortalidad por IM en general, sin diferenciar entre IAMCEST e IAMSEST, a pesar de las significativas diferencias entre las 2 entidades en cuanto a la fisiopatología, el tratamiento y el pronóstico, todos ellos factores que podrían ser modulados por el sexo.
Tras analizar las diferencias entre los sexos en la mortalidad hospitalaria por IAMCEST e IAMSEST en 445.145 episodios de IM (2005-2015) según la información del Servicio Nacional de Salud de España, se observa que el efecto del sexo femenino en los modelos de ajuste del riesgo de mortalidad hospitalaria diferían entre el IAMCEST (OR=1,18; IC95%, 1,14-1,22; p <0,001) y el IAMSEST (OR=0,85; IC95%, 0,81-0,89; p <0,001).