Full English text available from: www.revespcardiol.org/en
La enorme mejora en el pronóstico del paciente con infarto en las últimas décadas se ha dado por los avances en el manejo agudo, la revascularización y la prevención secundaria con el uso de estatinas y los programas de rehabilitación1. Obviamente debemos seguir buscando mejoras del pronóstico mediante la reducción de eventos en el medio y largo plazo, aunque muy posiblemente estos beneficios nunca aportarán una reducción absoluta comparable a la conseguida en los últimos 20 años. De este modo, la búsqueda de nuevos tratamientos y las estrategias dirigidas a los pacientes de más riesgo centrarán gran parte del beneficio que se puede aportar a los pacientes con infarto.
Al fin y al cabo, los pacientes que experimentan un síndrome coronario agudo son una población a la que siempre se tendrá que considerar de riesgo. Datos del registro REACH2 muestran que, entre los pacientes de una población actual con antecedentes de síndrome coronario agudo más de 1 año antes y una adecuada prevención secundaria, la tasa de eventos graves superaba el 17% a los 4 años de seguimiento. Del mismo modo, en nuestro ámbito, un reciente estudio español3 describe que los pacientes que tras un síndrome coronario agudo no presentan eventos durante el primer año tienen un riesgo de experimentarlo en los siguientes 4 años del 20%. Es cierto que el riesgo de eventos siempre es más alto el primer año, razón de que se indique doble antiagregación plaquetaria (DAP) con ácido acetilsalicílico (AAS) y un inhibidor de P2Y12 (clopidogrel, prasugrel o ticagrelor) durante ese lapso, pero se debe saber que después hay un riesgo residual importante que hay que tener presente e identificar.
BENEFICIOS DE LA PROLONGACIÓN DE LA DOBLE ANTIAGREGACIÓN PLAQUETARIAUna de las estrategias dirigidas a mejorar el pronóstico de los pacientes con infarto más allá del año es la continuación de la DAP, aunque buscando siempre un equilibrio adecuado entre la reducción de eventos isquémicos y el riesgo de eventos hemorrágicos. Esta polémica no es nueva, si bien es cierto que la reciente publicación del estudio PEGASUS-TIMI 544 la ha puesto en todos los foros actuales como tema de discusión, debate e investigación.
Los beneficios de la DAP más allá del año para pacientes con infarto ya se atisbaron en el estudio CHARISMA; si bien fue neutral, en el subgrupo de pacientes con infarto previo, el clopidogrel añadido a AAS redujo significativamente la incidencia de muerte, infarto o ictus5. El reciente estudio PEGASUS-TIMI 54, en pacientes de más de 50 años que tuvieron un infarto entre 1 y 3 años antes de la inclusión y tenían al menos otro factor de riesgo (edad > 65 años, un segundo infarto, diabetes mellitus, enfermedad multivaso o aclaramiento de creatinina<60ml/min), valoró la eficacia y la seguridad del ticagrelor en 2 dosis (90 mg/12 h y 60 mg/12 h) añadidas al AAS frente al uso de solo AAS. Se aleatorizó a 21.162 pacientes. El objetivo primario del estudio se alcanzó con la reducción del riesgo de muerte cardiovascular, infarto o ictus entre los pacientes que recibieron ticagrelor, aunque con un aumento de los sangrados mayores pero no de las hemorragias intracraneales o las hemorragias letales4. Se obtuvo beneficio con ticagrelor en la mayoría de los subgrupos prefijados.
Esto ha llevado a que la US Food and Drug Administration y la European Medicines Agency hayan aprobado recientemente la dosis de ticagrelor de 60 mg/12 h para el uso en pacientes con infarto más allá del año, debido a un beneficio neto más favorable respecto a la dosis de 90 mg/12 h. No hay duda de que esta aprobación va a suponer un antes y un después en el uso del ticagrelor más allá del año para muchos de nuestros pacientes con infarto.
Hay que comentar también un tercer estudio que ha analizado la prolongación de la DAP más allá del año, el DAPT6. Es cierto que el estudio difiere en aspectos básicos como la población estudiada (pacientes revascularizados con stent farmacoactivo y sin eventos isquémicos o hemorrágicos el primer año) y en el fármaco de análisis, que en este caso eran tienopiridinas (clopidogrel o prasugrel) añadidos al AAS durante 30 meses frente a AAS solo. Los 2 objetivos primarios del estudio se alcanzaron con la reducción de la trombosis del stent y de la variable de resultado primaria (muerte, infarto o ictus), a expensas fundamentalmente de la reducción de los infartos. Las hemorragias moderadas y graves fueron significativamente más en el grupo de DAP. El dato negativo y que más polémica está generando es la mayor mortalidad no cardiovascular en el grupo de pacientes que recibió tienopiridinas (el 1 frente al 0,5%; p=0,002). Los pacientes diagnosticados de cáncer tras la aleatorización fueron un número similar en los grupos de tienopiridinas y placebo, si bien hubo mayor mortalidad relacionada con cáncer en el grupo de pacientes que continuaron la DAP. Pero en este mismo estudio se observa que, en el subgrupo de pacientes con infarto, el efecto positivo de continuar en DAP fue más pronunciado (interacción, p=0,003) que en otros subgrupos.
Por lo tanto, se dispone de información de 3 ensayos clínicos en los que la DAP redujo los eventos isquémicos e incrementó el riesgo de hemorragias, en todo caso sin aumentar las hemorragias intracraneales o fatales. Así pues, es de sumo interés conocer el riesgo de nuestros pacientes para poder identificar a quienes se beneficiarán de prolongar la DAP.
Esta discusión no tiene que ver con la seguridad actual de los stents farmacoactivos. En los últimos años, varios estudios han demostrado la no inferioridad del uso de regímenes cortos (3 a 6 meses) de doble antiagregación para pacientes tratados con stents farmacoactivos frente a la indicación de 12 meses7,8. Aunque este tipo de estudios se ha criticado mucho, fundamentalmente por la falta de potencia estadística9, lo importante es saber que se habla de poblaciones totalmente distintas. Mientras que en los ensayos clínicos antes mencionados predominaba el antecedente de infarto, en los estudios de DAP en pacientes con stent farmacoactivo, el porcentaje de pacientes con síndrome coronario agudo era bajo. Obviamente las aportaciones de estos estudios son muy interesantes y útiles: en determinadas situaciones, se puede reducir la DAP a 6 meses e incluso 3 meses (p. ej., en caso de complicaciones hemorrágicas, anemización del paciente, necesidad de procedimientos quirúrgicos o anticoagulación oral) sabiendo que la trombosis tardía de los stents de última generación en esta fase es mínima con el solo uso de AAS.
¿A QUÉ PACIENTES SE DEBE PROLONGAR LA DOBLE ANTIAGREGACIÓN PLAQUETARIA?Volviendo al paciente con infarto, no se debe olvidar que el equilibrio entre eficacia y eventos adversos es estrecho, por lo que es prioritaria la búsqueda de los grupos con mayor riesgo isquémico y riesgo hemorrágico aceptable, que serán para los que más sentido y beneficio tengan estas estrategias de prolongación de la DAP.
En relación con ello, el artículo de Marrugat et al10, recientemente publicado en Revista Española de Cardiología, aporta información de gran valor y no conocida hasta ahora. Tratan de responder a la pregunta: ¿cuántos pacientes como los incluidos en el PEGASUS-TIMI 54 hay en España al año? La cifra es importante y trascendente. En términos absolutos, en 2014 pudo haber más de 22.000 pacientes con infarto y edad ≥ 50 años que podrían haber sobrevivido 1 año sin eventos hemorrágicos y al menos una de las características de PEGASUS (diabetes mellitus, infarto previo o insuficiencia renal), lo que supone más del 50% de esta población.
La segunda cuestión que responden no es menos importante. El pronóstico de estos pacientes similares a los del PEGASUS es sensiblemente peor que el de los pacientes sin estas características. En un seguimiento de 4,7 años, la presencia de alguna característica de la población del estudio PEGASUS se asociaba con mayor riesgo de muerte cardiovascular (hazard ratio=3,44; intervalo de confianza del 95%, 1,22-9,74) o muerte de cualquier causa (hazard ratio=2,21; intervalo de confianza del 95%, 1,11-4,42). Esto reafirma la hipótesis de que se trata de una población de muy alto riesgo y probablemente constituye una población objetivo para la prolongación de la DAP.
Este será uno de los principales subgrupos que se beneficiarían de prolongar la DAP, los pacientes con infarto previo. Otro subgrupo de gran interés es el de diabéticos con cardiopatía isquémica en fase «estable» de la enfermedad, población en la que se está estudiando también el posible beneficio del ticagrelor en prevención secundaria en el ensayo clínico THEMIS, que en breve finalizará su reclutamiento11.
¿CUÁNDO Y CON QUÉ?El PEGASUS-TIMI 54 estudió a pacientes que tuvieron un infarto entre 1 y 3 años antes de la inclusión en el estudio y que ya no tomaban un anti-P2Y12. Lógicamente, la aplicación de los resultados del PEGASUS-TIMI 54 será hacia prolongar la DAP de los pacientes que se considere en riesgo y que no hayan experimentado eventos hemorrágicos con la DAP. Y esta estrategia —que se puede considerar de sentido común— tiene además base científica. En un subestudio del PEGASUS-TIMI 54 publicado recientemente, se analiza el beneficio del ticagrelor a largo plazo en función del tiempo de suspensión del anti-P2Y12 en el momento de la inclusión en el estudio (< 30 días; 30 días-1 año; > 1 año)12. El beneficio del ticagrelor parece más marcado en el grupo que tuvo una breve interrupción del anti-P2Y12, lo cual puede llevar a que se considere adecuado prolongar la DAP con el anti-P2Y12 a pacientes de alto riesgo sin interrupción, más que reintroducirla para pacientes que llevan un largo periodo estable. No existen datos de comparación directa entre los diferentes anti-P2Y12. Un metanálisis reciente ha intentado aclarar si el impacto de la DAP más allá de los 12 meses en la mortalidad es un efecto de clase o depende del fármaco13. Los autores concluyen que la prolongación de la DAP con ticagrelor, frente a la prolongación con tienopiridinas (clopidogrel o prasugrel), aporta un efecto más favorable en la mortalidad total por su tendencia a reducir la muerte cardiovascular y por el posible aumento de muertes no cardiovasculares en el grupo tratado con tienopiridinas. Aunque los autores señalan que el tipo de anti-P2Y12 puede tener efecto en la mortalidad más allá de los 12 meses, hay que tener en cuenta las limitaciones de estos estudios, que se trata de comparaciones indirectas (no head-to-head), que las poblaciones de los ensayos incluidos son diferentes y, finalmente, que el número de ensayos incluidos es pequeño (4 en total y solo 1 con ticagrelor).
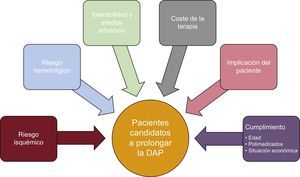
VARIABLES QUE SE DEBE CONSIDERAR A LA HORA DE PROLONGAR LA DOBLE ANTIAGREGACIÓNAl optar por prolongar la DAP, siempre se debe considerar una serie de variables añadidas a la lógica valoración del riesgo isquémico y hemorrágico (figura), como son el coste de la terapia y otras más relacionadas con el propio paciente, como la tolerabilidad y los posibles efectos adversos de la medicación, la implicación del paciente en asumir una prolongación de la terapia más allá de lo establecido hasta ahora y, por supuesto, el cumplimiento (siempre se ha de valorar la edad, que el paciente esté polimedicado y, obviamente, la situación económica familiar). Y es aquí donde la opinión del paciente, tras la exposición de ventajas e inconvenientes, va a tener su importancia. La decisión de prolongar la DAP se tomará en el seguimiento del paciente en las consultas de cardiología o unidades de rehabilitación cardiaca y tras valorar y discutir las ventajas y beneficios, sin olvidar los prejuicios que pueda generar. Deberá plantearse una prescripción dinámica, con revaluaciones del riesgo-beneficio que tengan en cuenta los posibles cambios del perfil de riesgo del paciente14. De esta manera se podrá conseguir una implicación real del paciente con su enfermedad y con los beneficios que se le pueda aportar, pasos necesarios para que la interrupción de la DAP no sea mayor de lo necesario.
Pero en la mejora del pronóstico de estos pacientes no hay que olvidar que no todo es antiagregación. Si bien la prolongación de la DAP puede aportar beneficios a pacientes de alto riesgo, muchas veces no se realiza una prevención secundaria óptima y no se logra el adecuado control de los factores de riesgo, bien por falta de adherencia de los pacientes a los tratamientos y las medidas correctoras (abandono del hábito tabáquico, necesidad de ejercicio regular, dieta cardiosaludable, etc.), bien por falta de tiempo de los médicos a la hora de insistir en la importancia de todas estas estrategias para el pronóstico.
CONCLUSIONESPor lo tanto, ¿se debe prolongar la DAP a los pacientes con infarto? Para un alto porcentaje de nuestros pacientes, probablemente sí, en esencia aquellos con alto riesgo isquémico y buena tolerancia a la DAP. El beneficio que aportó el ticagrelor en el estudio PEGASUS así lo indica4. Pero sin olvidar las demás recomendaciones y los tratamientos que sabemos que mejoran el pronóstico de base.
Quedan cuestiones sin resolver: ¿cuánto tiempo se extiende el beneficio de prolongar la DAP y qué pacientes se beneficiarán más? Marrugat et al10 proporcionan algunas respuestas de mucha utilidad en la práctica clínica. Pero la discusión sobre el «modo» y el «tiempo» persistirá indefinidamente, quizá porque nunca habrá respuestas categóricas.
CONFLICTO DE INTERESESJ.M. Ruiz-Nodar ha recibido honorarios por conferencias de Astra Zeneca, Daiichi Sankyo Inc. y Eli Lilly Co.