El shock cardiogénico (SC) tras el infarto de miocardio conlleva una elevada mortalidad1, con pocas opciones de tratamiento específico. La administración de catecolaminas puede empeorar la taquicardia relacionada con la disminución de la perfusión tisular, que disminuye la eficiencia ventricular y aumenta el consumo de oxígeno2. Los datos preliminares indican que la ivabradina podría ofrecer un beneficio en situaciones de shock y taquicardia exagerada, en probable relación tanto con el menor consumo de oxígeno como con el estrés oxidativo2, aunque sus efectos hemodinámicos en este contexto aún se desconocen. Por ello, antes de su aplicación en el terreno clínico, nos proponemos estudiar las posibles variaciones hemodinámicas inducidas con la administración de ivabradina en un modelo porcino de SC tras infarto de miocardio.
Se incluyeron 10 cerdas Yorkshire albinas (32,8 ± 2,2kg), anestesiadas con propofol y fentanilo, a las que se ocluyó la arteria descendente anterior mediante el inflado de un balón de angioplastia durante 45 min. Se administró noradrenalina, dobutamina y suero salino fisiológico para mantener una situación que simulara el SC tras el infarto, hasta alcanzar una frecuencia cardiaca (FC) tras la reperfusión ≥ 90 lpm y una presión de enclavamiento pulmonar > 18mmHg. Además, se administró amiodarona con el objetivo de evitar la frecuente aparición de fibrilación ventricular en los modelos porcinos de isquemia aguda, a la misma dosis en ambos grupos de estudio. Los parámetros hemodinámicos se evaluaron a través de catéteres insertados en aorta por vía carotídea y yugular (Swan-Ganz) para monitorizar la presión arterial, la FC, el gasto cardiaco, la presión arterial pulmonar, la presión de enclavamiento pulmonar y la presión venosa central. Tras el desinflado del balón, se estabilizó al animal durante 15 min para su posterior aleatorización abierta a grupo de control (n = 5) o grupo de ivabradina (n = 5). La ivabradina se administró por vía intravenosa en bolo lento, a una dosis de 0,3 mg/kg y diluida en agua destilada en una proporción ≥ 12 mg/ml3. El grupo placebo recibió un volumen equivalente de suero salino fisiológico. Se midieron nuevamente los parámetros hemodinámicos ya mencionados a intervalos de 15 min tras la infusión del fármaco/placebo. Los resultados del estudio se expresan en forma de media ± desviación estándar. La comparación entre medias se realizó mediante la t de Student para datos independientes en las variables de distribución normal y mediante test exacto de Fisher-Pitman para variables independientes en las variables de distribución no paramétrica.
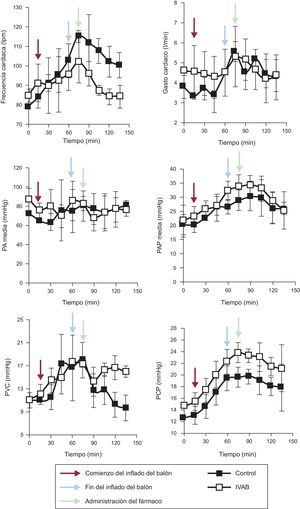
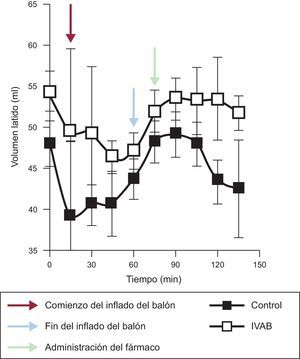
La administración de ivabradina se asoció a una reducción significativa de la FC (figura 1; reducción absoluta de la FC a los 15 min, mediana [intervalo de confianza]: 21 [21-25] frente a –1 [–5 a 0] lpm; p = 0,04), sin modificar la presión arterial, la presión arterial pulmonar o el gasto cardiaco. Se observó un incremento significativo del volumen latido en el grupo de ivabradina (figura 2) (volumen latido a los 15 min, 63,7 ± 5,7 frente a 43,7 ± 7,5ml; p < 0,01). No obstante, la reducción de la FC no se acompañó de una reducción de la presión de enclavamiento pulmonar y se observó un aumento de la presión venosa central con respecto al grupo de control (figura 1). Las diferencias numéricas registradas en ambos grupos antes de la administración del fármaco objeto del estudio no fueron en ningún caso estadísticamente significativas.
Evolución de los parámetros hemodinámicos en los grupos de ivabradina y de control. Las flechas negras representan el inicio de la oclusión coronaria; las azules, el fin del periodo de oclusión, y las rojas, el inicio de infusión de fármaco o placebo. IVAB: ivabradina; lpm: latidos por minuto; PA: presión arterial; PAP: presión arterial pulmonar; PCP: presión capilar pulmonar; PVC: presión venosa central.
Aunque se observen hallazgos que indican eficacia y seguridad de la ivabradina en la insuficiencia cardiaca aguda tras el infarto4,5, no se conoce bien las consecuencias hemodinámicas de reducir la FC en el SC. Nuestros resultados concuerdan con los obtenidos por Bakkehaug et al.6 en un modelo porcino de SC, aunque, a diferencia de nuestro modelo, en el utilizado por esos autores se practicó una esternotomía medial en un modelo más invasivo y menos trasladable a la clínica. Además y no menos importante, en ese estudio no se aleatorizó a los animales, sino que cada animal fue su propio control, lo que no permitiría descartar un efecto de mejoría espontánea que se produce tras inducir isquemia y reperfusión en el infarto.
En conclusión, la ivabradina administrada en un modelo porcino de SC inducido por isquemia/reperfusión puede reducir la FC sin comprometer significativamente el gasto cardiaco, y en consecuencia aumenta el volumen latido. Sin embargo, esta reducción de la FC no parece reducir las presiones de llenado. Antes de la realización de estudios clínicos aleatorizados, consideramos necesario ampliar nuestra observación y en especial poder establecer si esta estrategia farmacológica tiene algún valor en la reducción del estrés oxidativo y daño miocárdico en el shock tras un infarto de miocardio.
FINANCIACIÓNEste trabajo ha recibido una beca del Proyecto de la Sociedad Española de Cardiología para Investigación Básica en Cardiología 2015.
CONFLICTO DE INTERESESEl laboratorio Servier proporcionó gratuitamente el preparado de ivabradina en polvo para su administración por vía intravenosa.