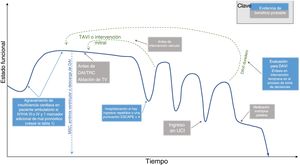
La insuficiencia cardiaca (IC) es una enfermedad con una alta mortalidad y progresivo deterioro funcional. A pesar de las recomendaciones, los cardiólogos derivan a los pacientes con IC hacia una intervención de cuidados paliativos de forma tardía y en porcentajes mucho menores que otros especialistas. Una de las razones para este retraso es la complejidad para establecer un pronóstico en la IC, lo que hace difícil establecer cuándo y cómo son más efectivos los cuidados paliativos, un recurso por otro lado escaso. Sería más prudente considerar los cuidados paliativos en ciertos momentos críticos en la historia natural de los pacientes con IC. Estos momentos críticos incluyen: a) la aparición de signos de mal pronóstico en las consultas externas; b) la necesidad de hospitalización o la necesidad de una unidad de cuidados intensivos, y c) en el momento de la evaluación de los pacientes para la indicación de ciertos procedimientos, como son la asistencia ventricular izquierda y la ablación de arritmias ventriculares refractarias, entre otros. En esta revisión narrativa se sintetiza de forma esquemática los resultados de los estudios que han evaluado las intervenciones de cuidados paliativos en este contexto.
Palabras clave
El término «cuidados paliativos» describe una práctica clínica centrada en el control de los síntomas, el afrontamiento de la enfermedad y la planificación de cuidados avanzados, así como en las inquietudes psicosociales y espirituales que se producen en relación con la enfermedad grave y el final de la vida. Los especialistas en cuidados paliativos son médicos y otros profesionales avanzados con una formación especializada en este campo que prestan «cuidados paliativos secundarios», mientras que hay una gran variedad de clínicos que pueden prestar «cuidados paliativos primarios», como médicos de atención primaria, cardiólogos, otros especialistas, enfermeras, asistentes sociales y psicólogos. Aunque los cuidados paliativos incluyen la asistencia en centros para pacientes terminales, que es la que se presta a pacientes con una supervivencia esperada <6 meses, los cuidados paliativos se centran en los síntomas y la toma de decisiones compartida para conseguir que los tratamientos se adecúen a los objetivos y valores del paciente en todo el espectro de la enfermedad grave.
La insuficiencia cardiaca (IC) es un trastorno progresivo con una mortalidad elevada y una pesada carga de síntomas. La American Heart Association1 y la Sociedad Europea de Cardiología2 han hecho públicas sendas declaraciones en las que recomiendan la integración de los cuidados paliativos en la asistencia ordinaria de los pacientes con IC. A pesar de estas recomendaciones, los cardiólogos remiten a los pacientes a cuidados paliativos con una frecuencia muy inferior a la de otras especialidades y de manera muy tardía en el curso de la enfermedad, a menudo en los últimos 3 días de vida3. Un estudio reciente ha puesto de manifiesto que las remisiones de pacientes de cardiología a cuidados paliativos se han reducido, de hecho, en los últimos años y que casi una tercera parte de los pacientes estaban ya postrados en cama en el momento en que se realizó la consulta a cuidados paliativos4.
Una de las razones de que la consulta sea tardía es que resulta difícil establecer el pronóstico de los pacientes con IC, por lo que no está claro cuándo y cómo pueden aportar un mayor beneficio los recursos limitados de cuidados paliativos especializados5,6. Mientras que en revisiones anteriores se han descrito abordajes de cuidados paliativos para hacer frente a la carga de síntomas y la toma de decisiones en la IC avanzada7–9, el objetivo de la presente revisión es identificar momentos específicos en la trayectoria de la enfermedad de la IC en los que deba considerarse la intervención de cuidados paliativos especializados. Entre estos eventos se encuentran los siguientes: a) la aparición de signos de mal pronóstico en el contexto ambulatorio; b) la hospitalización o el ingreso en unidades de cuidados intensivos (UCI), y c) en el momento de realizar una evaluación para determinadas intervenciones, como la colocación de un dispositivo de asistencia ventricular izquierda (DAVI) y la ablación de arritmias ventriculares refractarias, entre otras (figura 1). Cuando así procede, se presenta también un resumen de los resultados de los ensayos clínicos en los que se han evaluado intervenciones de cuidados paliativos en esos contextos (tabla 1).
Momentos críticos en la trayectoria de los pacientes con insuficiencia cardiaca para quienes puede considerarse una intervención de cuidados paliativos. DAI/TRC: desfibrilador automático implantable/terapia de resincronización cardiaca; DAVI: dispositivo de asistencia ventricular izquierda; MSC: muerte súbita cardiaca; NYHA: New York Heart Association; TAVI: implante percutáneo de válvula aórtica; TV: taquicardia ventricular; UCI: unidad de cuidados intensivos.
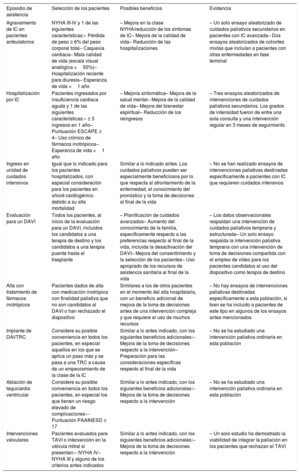
Momentos críticos para las intervenciones de cuidados paliativos en el curso de la insuficiencia cardiaca
| Episodio de asistencia | Selección de los pacientes | Posibles beneficios | Evidencia |
|---|---|---|---|
| Agravamiento de IC en pacientes ambulatorios | NYHA III-IV y 1 de las siguientes características:– Pérdida de peso ≥ 6% del peso corporal total– Caquexia cardiaca– Mala calidad de vida (escala visual analógica <50%)– Hospitalización reciente para diuresis– Esperanza de vida <1 año | – Mejora en la clase NYHA/reducción de los síntomas de IC– Mejora de la calidad de vida– Reducción de las hospitalizaciones | – Un solo ensayo aleatorizado de cuidados paliativos secundarios en pacientes con IC avanzada– Dos ensayos aleatorizados de cohortes mixtas que incluían a pacientes con otras enfermedades en fase terminal |
| Hospitalización por IC | Pacientes ingresados por insuficiencia cardiaca aguda y 1 de las siguientes características:– ≥ 3 ingresos en 1 año– Puntuación ESCAPE ≥ 4– Uso crónico de fármacos inotrópicos– Esperanza de vida <1 año | – Mejoría sintomática– Mejora de la salud mental– Mejora de la calidad de vida– Mejora del bienestar espiritual– Reducción de los reingresos | – Tres ensayos aleatorizados de intervenciones de cuidados paliativos secundarios. Los grados de intensidad fueron de entre una sola consulta y una intervención regular en 3 meses de seguimiento |
| Ingreso en unidad de cuidados intensivos | Igual que lo indicado para los pacientes hospitalizados, con especial consideración para los pacientes en shock cardiogénico debido a su alta mortalidad | Similar a lo indicado antes. Los cuidados paliativos pueden ser especialmente beneficiosos por lo que respecta al afrontamiento de la enfermedad, el conocimiento del pronóstico y la toma de decisiones al final de la vida | – No se han realizado ensayos de intervenciones paliativas destinadas específicamente a pacientes con IC que requieren cuidados intensivos |
| Evaluación para un DAVI | Todos los pacientes, al inicio de la evaluación para un DAVI, incluidos los candidatos a una terapia de destino y los candidatos a una terapia puente hasta el trasplante | – Planificación de cuidados avanzados– Aumento del conocimiento de la familia, específicamente respecto a las preferencias respecto al final de la vida, incluida la desactivación del DAVI– Mejora del consentimiento y la selección de los pacientes– Uso apropiado de los recursos de asistencia sanitaria al final de la vida | – Los datos observacionales respaldan una intervención de cuidados paliativos temprana y estructurada– Un solo ensayo respalda la intervención paliativa temprana con una intervención de toma de decisiones compartida con el empleo de vídeo para los pacientes candidatos al uso del dispositivo como terapia de destino |
| Alta con tratamiento de fármacos inotrópicos | Pacientes dados de alta con medicación inotrópica con finalidad paliativa que no son candidatos al DAVI o han rechazado el dispositivo | Similares a los de otros pacientes en el momento del alta hospitalaria, con un beneficio adicional de mejora de la toma de decisiones antes de una intervención compleja y que requiere el uso de muchos recursos | – No hay ensayos de intervenciones paliativas destinadas específicamente a esta población, si bien se ha incluido a pacientes de este tipo en algunos de los ensayos antes mencionados |
| Implante de DAI/TRC | Considere su posible conveniencia en todos los pacientes, en especial aquellos en los que se aplica un paso más y se pasa a una TRC a causa de un empeoramiento de la clase de la IC | Similar a lo antes indicado, con los siguientes beneficios adicionales:– Mejora de la toma de decisiones respecto a la intervención– Preparación para las consideraciones específicas respecto al final de la vida | – No se ha estudiado una intervención paliativa ordinaria en esta población |
| Ablación de taquicardia ventricular | Considere su posible conveniencia en todos los pacientes, en especial los que tienen un riesgo elevado de complicaciones:– Puntuación PAAINESD ≥ 17 | Similar a lo antes indicado, con los siguientes beneficios adicionales:– Mejora de la toma de decisiones respecto a la intervención | – No se ha estudiado una intervención paliativa ordinaria en esta población |
| Intervenciones valvulares | Pacientes evaluados para TAVI o intervención en la válvula mitral si presentan:– NYHA IV– NYHA III y alguno de los criterios antes indicados | Similar a lo antes indicado, con los siguientes beneficios adicionales:– Mejora de la toma de decisiones respecto a la intervención | – Un solo estudio ha demostrado la viabilidad de integrar la paliación en los pacientes que rechazan el TAVI |
DAI: desfibrilador automático implantable; DAVI: dispositivo de asistencia ventricular izquierda; IC: insuficiencia cardiaca; NYHA: New York Heart Association; TAVI: implante percutáneo de válvula aórtica; TRC: terapia de resincronización cardiaca.
En el contexto ambulatorio, resulta especialmente difícil identificar a los pacientes que es más probable que obtengan un beneficio de remitirles a cuidados paliativos especializados. Un ensayo aleatorizado evaluó específicamente el efecto de los cuidados paliativos especializados en una cohorte de pacientes ambulatorios formada por entero por pacientes con IC. Brännström y Boman10 seleccionaron a pacientes con síntomas de clase funcional de la New York Heart Association (NYHA) III-IV combinada con al menos 1 indicador adicional de mal pronóstico, como una hospitalización reciente para la administración intravenosa de diurético, una mala calidad de vida evaluada en una escala visual analógica (< 50), caquexia cardiaca o pérdida de peso ≥ 6% del peso corporal total o una esperanza de vida <1 año. En esta población con una enfermedad avanzada, la consulta a un equipo de especialistas en cuidados paliativos produjo una mejora de la calidad de vida relacionada con la salud y de la clase NYHA, así como una reducción a un tercio en el número de hospitalizaciones en un plazo de 6 meses.
Bekelman et al.11 incluyeron en un estudio aleatorizado a pacientes con una visita ambulatoria previa por IC, y tenían una carga de síntomas sustancial y un deterioro de la función y la calidad de vida (Kansas City Cardiomyopathy Questionnaire <60). La intervención consistió en una asistencia de cuidados paliativos primarios domiciliaria y mediante telemedicina, que aplicó el médico de atención primaria con la orientación de un equipo de especialistas que revisaban la historia clínica pero no atendían al paciente en persona. Los autores no observaron efecto alguno en la variable de valoración principal consistente en la calidad de vida o la hospitalización. Tiene interés señalar que sí observaron un beneficio en cuanto a la mortalidad, aunque esta era una variable de valoración secundaria con un valor de p limítrofe de 0,04. Dado que los criterios de inclusión aceptaban a cualquier paciente con una visita ambulatoria previa por IC y no por síntomas de NYHA III-IV, la mortalidad a 1 año del 9,6% en el grupo de control fue baja para una población con IC.
HOSPITALIZACIÓN Y POSHOSPITALIZACIÓNLa hospitalización por una IC aguda descompensada anuncia una enfermedad progresiva, y conlleva una mortalidad a 1 año de aproximadamente un 30-40% y una carga sintomática sustancial12. No obstante, tan solo en un 6% de los pacientes ingresados por IC se realiza una consulta de cuidados paliativos3. Tres ensayos aleatorizados han demostrado el efecto beneficioso de una intervención especializada de cuidados paliativos durante la hospitalización o en el momento del alta. En todos ellos se observó un beneficio en cuanto a la carga de síntomas, la salud mental y la calidad de vida, mientras que tan solo 1 estudio demostró una reducción de los reingresos hospitalarios.
Sidebottom et al.13 incluyeron en un estudio aleatorizado a pacientes ingresados por una IC aguda descompensada y les asignaron una consulta de cuidados paliativos en el hospital con un seguimiento según lo recomendado por el especialista en cuidados paliativos. Estos autores incluyeron a todos los pacientes ingresados por un diagnóstico de IC aguda, excepto los ingresados en la UCI o los evaluados para un DAVI o un trasplante. A pesar de que en la mayor parte de los pacientes tan solo hubo un único encuentro con los cuidados paliativos en el hospital, las mejoras en cuanto a la carga de síntomas, la depresión y la calidad de vida seguían siendo significativas a los 3 meses.
El ensayo PAL-HF14 se realizó en una cohorte de pacientes con una enfermedad más avanzada. De los pacientes ingresados por una IC aguda, se consideró aptos a los que habían tenido al menos 1 ingreso previo por IC y presentaban una puntuación ESCAPE ≥ 4, que predice una mortalidad a 6 meses> 50%, un uso crónico de fármacos inotrópicos o 3 o más ingresos en el año anterior. También podía incluirse a pacientes que tenían una puntuación ESCAPE ≥ 5 sin un ingreso previo. Se asignaba 1 punto por la edad> 70 años, el nitrógeno de urea en sangre> 40 mg/dl, el nitrógeno de urea en sangre> 90 mg/dl, una distancia recorrida en la prueba de 6min de marcha <300 pies (90 m), una concentración de sodio <130 mEq/l, una dosis de diurético> 240mg de furosemida oral o su equivalente, no estar tomando bloqueadores beta al alta y una concentración de péptido natriurético cerebral> 500 pg/mmol. Se asignaban 2 puntos si se había realizado una reanimación cardiopulmonar o ventilación mecánica y 3 puntos por una concentración de péptido natriurético cerebral> 500 pg/mmol. El estudio demostró una mejora de la calidad de vida, el bienestar espiritual, la ansiedad y la depresión. La intervención utilizada en el estudio PAL-HF fue diferente de la del estudio de Sidebottom et al.13 por cuanto incluyó un seguimiento estructurado a largo plazo (6 frente a 3 meses), y el beneficio máximo fue el observado a los 3 meses. La intervención la llevaron a cabo principalmente en un contexto ambulatorio médicos formados en cuidados paliativos y profesionales de enfermería.
Wong et al.15 estudiaron una cohorte con una enfermedad avanzada similar y aplicaron una intervención más intensiva, que inicialmente consistía en visitas domiciliarias o llamadas telefónicas semanales por parte de enfermeras de cuidados paliativos especialmente formadas para ello, y luego por voluntarios capacitados. Los autores seleccionaron una cohorte con 2 de las siguientes características: NYHA III-IV, pacientes que en opinión de los clínicos se encontraban en el último año de vida; al menos 3 ingresos en el año anterior, y síntomas persistentes a pesar del empleo del tratamiento médico máximo tolerado. Además de las mejoras en la depresión, la carga de síntomas y las medidas de calidad de vida, los autores demostraron una reducción significativa de los reingresos a las 12 semanas (el 33,6 frente al 61,0%; p=0,009), que era su objetivo primario.
Conviene señalar que los criterios de inclusión utilizados por Wong et al. eran similares a los empleados en el estudio ambulatorio de Brännström y Boman10, quienes también demostraron una reducción de los reingresos. También es de destacar que todas estas cohortes de pacientes hospitalizados obtuvieron beneficio con la intervención de cuidados paliativos, lo cual puede reflejar el estadio avanzado de la enfermedad indicado por la necesidad de hospitalización por IC.
UNIDAD DE CUIDADOS INTENSIVOSEn todos los estudios citados de pacientes hospitalizados se excluyó a los pacientes ingresados en la UCI y a los evaluados para un DAVI o un trasplante cardiaco (que se comentan más adelante). A pesar de los beneficios demostrados de la integración de los cuidados paliativos en otros contextos de UCI, no conocemos ningún ensayo de intervenciones paliativas dirigidas a los pacientes con IC que necesitan un ingreso en UCI. Es de destacar esta falta de datos, dada la elevada mortalidad y la carga de síntomas de los pacientes con IC en la UCI. Por ejemplo, los pacientes ingresados en una UCI por un shock cardiogénico tienen una mortalidad a 12 meses del 60%16, y es probable que la mortalidad sea superior en el subgrupo de pacientes en shock debido a una IC descompensada, en comparación con lo que ocurre cuando hay un diagnóstico reciente que puede ser objeto de intervención (p. ej., infarto agudo de miocardio). De todos los pacientes que mueren en la UCI cardiaca, un 27% fallece sin que haya habido una conversación respecto a sus objetivos de asistencia17. En este contexto, los posibles beneficios de las intervenciones paliativas son sustanciales, en especial por lo que respecta a la forma de abordar la enfermedad, el conocimiento del pronóstico y la toma de decisiones sobre el final de la vida18.
EVALUACIÓN PARA EL USO DE UN DISPOSITIVO DE ASISTENCIA VENTRICULAR IZQUIERDALos DAVI implantados quirúrgicamente pueden aportar un apoyo hemodinámico duradero a los pacientes con IC avanzada. Pueden aplicarse como tratamiento puente hasta el trasplante, aunque se emplean de manera creciente como terapia de destino. Los DAVI prolongan la vida, mejoran la función y reducen la carga de síntomas, pero a costa de una cirugía con una alta morbilidad y un continuo riesgo de complicaciones, como hemorragias graves e ictus, y una carga sustancial para los cuidadores. Aunque los pacientes evaluados para un DAVI fueron excluidos de los ensayos antes mencionados, para esta población puede haber beneficios similares, así como una toma de decisiones mejor informada sobre el implante del dispositivo y una mejor preparación para la experiencia de vivir y, finalmente, morir con un DAVI8.
Por estas razones, los Centers of Medicare and Medicaid Services han establecido que los equipos interdisciplinarios deben contar con un «especialista en cuidados paliativos» para todos los pacientes para los que se evalúe la posibilidad de implantar un DAVI19. Esta disposición entró en vigor en 201420. Un análisis pre-post realizado por un centro médico universitario demostró que una intervención de cuidados paliativos semiestructurada antes del DAVI aumenta el conocimiento familiar de los objetivos y deseos del paciente para el final de su vida, y concretamente las circunstancias en las que lo consideraría inaceptable19. Tan solo en el grupo de «conocimiento de la familia» hubo alguna desactivación del DAVI paliativa (5 frente a 0), con una alternativa más dignificada a un curso prolongado de complicaciones y estado crítico antes de la muerte. Este mismo centro demostró una reducción del uso de recursos de asistencia sanitaria al final de la vida tras la aplicación de la intervención obligatoria de cuidados paliativos21.
No obstante, estos datos son observacionales y la disposición de los Centers of Medicare and Medicaid Services no se aplicó de manera uniforme en todos los centros de DAVI. Otros 2 centros han estudiado también su experiencia y no han observado iguales beneficios22,23. Los autores de estos estudios señalan una disminución de la eficacia de los cuidados paliativos a causa de su aplicación tardía, la dificultad de involucrar al paciente en un contexto de enfermedad aguda crítica, el «impulso para la decisión», la «cultura del centro» y factores estructurales con incentivos perversos no pretendidos.
Algunos de estos problemas se abordaron en el ensayo DECIDE-LVAD involucrando a los pacientes más tempranamente, con una intervención estructurada de toma de decisiones compartida mediante un vídeo24. En este ensayo aleatorizado realizado en adultos evaluados para el posible uso de un DAVI como terapia de destino, se demostró una mejor concordancia entre los valores de los pacientes y la preferencia declarada respecto al DAVI. También hubo una reducción significativa de los implantes de DAVI en el grupo de intervención. Estos datos indican que una intervención paliativa más temprana, con ayudas para la toma de decisiones compartida, tiene la posibilidad de mejorar el consentimiento informado y la selección de los pacientes para este tratamiento complejo y que a menudo implica cargas importantes.
FÁRMACOS INOTRÓPICOS DOMICILIARIOSPara los pacientes con IC avanzada que no tienen indicado un DAVI ni un trasplante o que rechazan estas intervenciones, puede considerarse el empleo de infusiones domiciliarias de fármacos inotrópicos, a lo que a menudo se denomina «inotrópicos paliativos» cuando el objetivo del tratamiento es abordar la carga de síntomas y mejorar el estado funcional. Los fármacos utilizados con más frecuencia son la milrinona y la dobutamina. Aunque anteriormente se pensaba que los efectos beneficiosos se obtendrían a expensas de un aumento de la mortalidad, los datos observacionales más recientes indican que es posible que la mortalidad no se modifique25. Los pacientes a los que se prescriben fármacos inotrópicos para la paliación o que prefieren el empleo de estos medicamentos a un DAVI tienen una mortalidad a 1 año del 48%26. En este contexto, es probable que la consulta de cuidados paliativos sea beneficiosa por las mismas razones que para otras poblaciones con IC que tienen una mortalidad a 1 año similar. Además, la intervención paliativa tiene la posibilidad de hacer que se expresen los objetivos y valores antes de aplicar una forma de tratamiento que implica una inversión sustancial de tiempo y recursos, como ocurre en la población evaluada para un DAVI. Hasta donde sabemos, no se ha estudiado formalmente la intervención de especialistas en cuidados paliativos en ese contexto.
DESFIBRILADOR AUTOMÁTICO IMPLANTABLE Y TERAPIA DE RESINCRONIZACIÓN CARDIACALos desfibriladores automáticos implantables (DAI) se recomiendan para la prevención secundaria de las arritmias con peligro para la vida y para la prevención primaria en pacientes con una fracción de eyección del ventrículo izquierdo (FEVI) ≤ 35%, síntomas de NYHA II-III y una esperanza de vida superior a 1 año. Es de destacar que este grupo de pacientes tiene una IC menos avanzada que la población de pacientes que obtienen el máximo beneficio con una intervención paliativa. Uno de los ensayos recientes más grandes en pacientes tratados con implante de DAI ha mostrado una mortalidad de tan solo un 7% a los 2,4 años27.
Sin embargo, con la mejora que se ha producido en el tratamiento médico de la IC, los beneficios del implante de un DAI para prevención primaria cada vez son menos claros, y se hace más necesaria una toma de decisiones informada y compartida28,29. En este contexto, los cuidados paliativos pueden aportar un beneficio respecto a la toma de decisiones y la planificación de la preparación, de manera similar a lo que ocurre antes del implante de un DAVI. Cuando los pacientes son portadores de un DAI, la decisión de desactivar el dispositivo al aproximarse el final de la vida puede ser difícil y para ello puede ser beneficioso un comentario previo al implante, realizado de un modo formal.
La terapia de resincronización cardiaca (TRC) supone el uso de un marcapasos biventricular para mejorar la disincronía que puede darse en miocardiopatías avanzadas. Su uso está indicado en pacientes con una FEVI ≤ 35%, síntomas de NYHAII-IV ambulatoria y bloqueo de rama izquierda o algunas otras formas de retraso de la conducción. A los pacientes con síntomas de NYHA III-IV, les proporciona un beneficio adicional en cuanto a la mortalidad y la mejora de los síntomas de IC, generalmente de una magnitud de 1 clase de la NYHA30. La progresión de la IC a menudo lleva a considerar la posible conveniencia de pasar de DAI a TRC y podría ser un momento oportuno para aplicar una intervención paliativa, pero esto es algo que no se ha estudiado.
INTERVENCIONES DE ABLACIÓN PARA ARRITMIAS VENTRICULARES REFRACTARIASLos pacientes con IC avanzada tienen riesgo de arritmias ventriculares con peligro para la vida. Aun después del implante de un DAI y a pesar de un tratamiento médico óptimo, puede producirse una arritmia ventricular, que a menudo provoca descargas del DAI dolorosas y traumatizantes, así como un riesgo persistente de muerte súbita cardiaca.
La ablación por radiofrecuencia percutánea proporciona un posible medio de reducir la carga de la arritmia ventricular, y específicamente de la taquicardia ventricular (TV), en ciertos pacientes. La dificultad está en que, para los pacientes con IC avanzada, un aumento de la frecuencia de la TV puede ser un indicador de progresión de la enfermedad. La TV creciente no es solo un factor de riesgo de muerte súbita cardiaca, sino que conlleva también un riesgo asociado de muerte por fallo de bombeo o de hospitalización por IC debida a razones distintas de la arritmia, que llega a ser de un 50% a 1 año31. Este riesgo no se atenúa con la ablación de la TV32. Además, la intervención de ablación de la TV tiene de por sí un riesgo elevado de descompensación de la IC y muerte en el hospital33, y estos riesgos son máximos en los pacientes con una IC avanzada34. La puntuación PAAINESD puede ser útil para estimar el riesgo de la intervención31. En ella se asignan 3 puntos a la diabetes, la edad> 60 años y la FEVI <25%, 4 a la anestesia general, 5 a la enfermedad pulmonar obstructiva crónica y la tormenta de TV, y 6 a la miocardiopatía isquémica y las NYHA III-IV.
Como ya se ha comentado respecto a los ensayos aleatorizados, estas son características propias de una población que probablemente obtenga beneficio del empleo sistemático de una intervención de cuidados paliativos respecto a la toma de decisiones previa a la intervención, así como en cuanto al control de los síntomas, el afrontamiento de la enfermedad y la planificación de la asistencia avanzada.
INTERVENCIONES VALVULARESEl agravamiento de los síntomas de IC motiva a menudo una búsqueda de posibles lesiones valvulares susceptibles de intervención, como la estenosis aórtica y la insuficiencia mitral, que pueden contribuir a producir la fisiología de IC del paciente. La disponibilidad creciente del implante percutáneo de válvula aórtica (TAVI) y del implante percutáneo de clips en la válvula mitral (MitraClip) ha hecho que la reparación valvular sea más factible en pacientes más ancianos, más frágiles y con una enfermedad más avanzada. De manera similar a lo que ocurre con la ablación de la TV, considerar la posibilidad de estas intervenciones plantea cuestiones importantes para los pacientes con una IC avanzada, con decisiones difíciles en cuanto a la relación riesgo-beneficio.
Mientras que se ha demostrado que el TAVI reduce la mortalidad y la clase NYHA de la IC, la evidencia en pacientes con síntomas de IC avanzada es escasa. Los pacientes con síntomas de NYHA IV antes de la intervención a los que se practica un TAVI todavía tienen una mortalidad a 15 meses del 52%35. Estos datos indican la posibilidad de un beneficio con una intervención de cuidados paliativos en esa población, pero esto es algo que no se ha estudiado. Ha habido cierto interés por la integración de los cuidados paliativos en las clínicas de TAVI para los pacientes evaluados no aptos para la intervención, y estas medidas de integración de cuidados paliativos han resultado viables y aceptables36,37.
Más recientemente, las indicaciones para la reparación percutánea de la válvula mitral se han ampliado para incluir a los pacientes con IC avanzada. Este cambio fue motivado por el ensayo COAPT, que demostró una disminución de las hospitalizaciones por IC y de la mortalidad por cualquier causa38. No obstante, conviene señalar que incluso en el grupo de intervención, la tasa de mortalidad u hospitalización por IC a los 24 meses fue del 48,2%. Aunque en este estudio se incluyó a pacientes ambulatorios con síntomas de NYHA IV, su tasa de mortalidad u hospitalización por IC por paciente y año fue del 83%, lo cual no difiere significativamente de lo observado en el grupo de control. Nuevamente, es probable que en esta cohorte aportara un beneficio un estudio formal de una intervención de cuidados paliativos.
CONCLUSIONESLas intervenciones de cuidados paliativos en pacientes con IC han mostrado multitud de efectos beneficiosos. Entre ellos se encuentran las mejoras en los síntomas de IC, la salud mental, la calidad de vida y el estado funcional, así como una reducción de las hospitalizaciones, una mejora de la toma de decisiones respecto al uso de intervenciones invasivas y una disminución apropiada de la utilización de recursos de asistencia sanitaria al final de la vida. Aunque los médicos de atención primaria y los cardiólogos pueden aplicar los elementos básicos de los cuidados paliativos, los servicios de cuidados paliativos especializados son un recurso limitado que debe usarse de manera selectiva. Además, no todos los ensayos de cuidados paliativos en IC han obtenido resultados favorables, posiblemente por la selección de los pacientes. Esta dificultad se ve incrementada por la complejidad de establecer el pronóstico en la IC.
Aunque los datos sobre cuál es el momento más apropiado para una consulta de cuidados paliativos son escasos, una revisión de la literatura médica existente aporta cierta orientación. En el contexto ambulatorio y en el periodo perihospitalización, el máximo beneficio de la consulta a cuidados paliativos se observa en los pacientes con síntomas de NYHA III-IV junto con 1 marcador adicional de alta mortalidad. En el contexto periintervención, las intervenciones de cuidados paliativos estructuradas aplicadas tempranamente han mejorado la adecuación de la asistencia a los objetivos y deseos de los pacientes evaluados para un DAVI. Al extrapolar esos datos, también es probable que la intervención paliativa aporte beneficio a los pacientes con IC ingresados en la UCI o evaluados para una ablación de TV, el implante de DAI/TRC o el paso a la TRC e intervenciones valvulares, como el TAVI y la reparación percutánea de la válvula mitral. Estos pacientes tienen un riesgo de mortalidad y un uso de recursos de asistencia sanitaria al final de la vida igual de altos que los pacientes que obtienen el máximo beneficio de las intervenciones de cuidados paliativos. Aunque son necesarias nuevos estudios para definir cuándo y cómo es más beneficiosa la intervención paliativa, los datos disponibles respaldan la conveniencia de considerar las intervenciones de cuidados paliativos en estos episodios críticos de la trayectoria de la enfermedad por IC.
CONFLICTO DE INTERESESH. Warraich y S. Slavin no tienen declaraciones que hacer ni conflictos de intereses.