A medida que la epidemia de COVID-19 se extendía por el mundo, muchos países han impuesto medidas de confinamiento con restricciones de movilidad. En España, desde el 14 de marzo de 2020, la mayoría de las personas han estado confinadas en sus hogares con la prohibición absoluta de realizar actividad física al aire libre.
Si bien el número de pacientes hospitalarios con COVID-19 fue aumentando exponencialmente, hubo una reducción drástica de pacientes de urgencias no infectados por COVID-19, que fue de casi el 40% de los pacientes con infarto de miocardio con elevación del segmento ST en todo el mundo1.
Aunque el número de pacientes de urgencias no infectados por COVID-19 disminuyó, hubo un aumento del número de embolias pulmonares (EP) en pacientes no infectados por COVID-19. En esta situación, el papel de la tromboprofilaxis es incierto2.
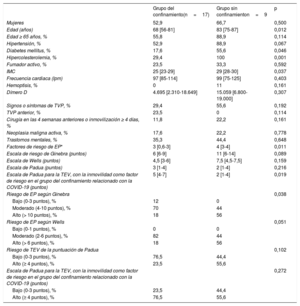
Del 14 de marzo al 18 de abril de 2020, diagnosticamos en nuestro centro 17 EP agudas con angiografía por tomografía computarizada pulmonar. El número de casos de EP aumentó claramente en comparación con los de 2019 (promedio de 8 casos de EP por mes en 2019, con 9 casos del 14 de marzo al 18 de abril de 2019). Para analizar si hubo un efecto relacionado con la cuarentena en el aumento de las EP agudas, se compararon las características de los pacientes con EP aguda del subgrupo del confinamiento (es decir, del 14 de marzo al 18 de abril de 2020) con las de aquellos del periodo sin confinamiento (es decir, del 14 de marzo al 18 de abril de 2019) (tabla 1) en un estudio observacional de series de casos de un único centro.
Características de los pacientes con embolia pulmonar aguda de los subgrupos del periodo de confinamiento (del 14 de marzo al 18 de abril de 2020) y del periodo sin confinamiento (del 14 de marzo al 18 de abril de 2019)
| Grupo del confinamiento(n=17) | Grupo sin confinamienton=9 | p | |
|---|---|---|---|
| Mujeres | 52,9 | 66,7 | 0,500 |
| Edad (años) | 68 [56-81] | 83 [75-87] | 0,012 |
| Edad ≥ 65 años, % | 55,8 | 88,9 | 0,114 |
| Hipertensión, % | 52,9 | 88,9 | 0,067 |
| Diabetes mellitus, % | 17,6 | 55,6 | 0,046 |
| Hipercolesterolemia, % | 29,4 | 100 | 0,001 |
| Fumador activo, % | 23,5 | 33,3 | 0,592 |
| IMC | 25 [23-29] | 29 [28-30] | 0,037 |
| Frecuencia cardiaca (lpm) | 97 [85-114] | 99 [75-125] | 0,403 |
| Hemoptisis, % | 0 | 11 | 0,161 |
| Dímero D | 4.695 [2.310-18.649] | 15.059 [6.800-19.000] | 0,307 |
| Signos o síntomas de TVP, % | 29,4 | 55,6 | 0,192 |
| TVP anterior, % | 23,5 | 0 | 0,114 |
| Cirugía en las 4 semanas anteriores o inmovilización ≥ 4 días, % | 11,8 | 22,2 | 0,161 |
| Neoplasia maligna activa, % | 17,6 | 22,2 | 0,778 |
| Trastornos mentales, % | 35,3 | 44,4 | 0,648 |
| Factores de riesgo de EP* | 3 [0,6-3] | 4 [3-4] | 0,011 |
| Escala de riesgo de Ginebra (puntos) | 6 [6-9] | 11 [6-14] | 0,089 |
| Escala de Wells (puntos) | 4,5 [3-6] | 7,5 [4,5-7,5] | 0,159 |
| Escala de Padua (puntos) | 3 [1-4] | 2 [1-4] | 0,216 |
| Escala de Padua para la TEV, con la inmovilidad como factor de riesgo en el grupo del confinamiento relacionado con la COVID-19 (puntos) | 5 [4-7] | 2 [1-4] | 0,019 |
| Riesgo de EP según Ginebra | 0,038 | ||
| Bajo (0-3 puntos), % | 12 | 0 | |
| Moderado (4-10 puntos), % | 70 | 44 | |
| Alto (> 10 puntos), % | 18 | 56 | |
| Riesgo de EP según Wells | 0,051 | ||
| Bajo (0-1 puntos), % | 0 | 0 | |
| Moderado (2-6 puntos), % | 82 | 44 | |
| Alto (> 6 puntos), % | 18 | 56 | |
| Riesgo de TEV de la puntuación de Padua | 0,102 | ||
| Bajo (0-3 puntos), % | 76,5 | 44,4 | |
| Alto (≥ 4 puntos), % | 23,5 | 55,6 | |
| Escala de Padua para la TEV, con la inmovilidad como factor de riesgo en el grupo del confinamiento relacionado con la COVID-19 (puntos) | 0,272 | ||
| Bajo (0-3 puntos), % | 23,5 | 44,4 | |
| Alto (≥ 4 puntos), % | 76,5 | 55,6 |
EP: embolia pulmonar; IMC: índice de masa corporal; TEV: tromboembolia venosa; TVP: trombosis venosa profunda.
Salvo otra indicación, los valores expresan n (%) o mediana [intervalo intercuartílico].
Factores de riesgo de EP. Factores de riesgo importante: fractura de extremidad inferior, hospitalización por insuficiencia cardiaca o fibrilación/aleteo auricular (durante los 3 meses previos), artroplastia de cadera o rodilla, traumatismo mayor, infarto de miocardio (durante los 3 meses previos), TEV anterior, lesión medular. Factores de riesgo moderado: cirugía artroscópica de rodilla, enfermedades autoinmunitarias, transfusión de sangre, vías venosas centrales, catéteres y electrodos intravenosos, quimioterapia, insuficiencia cardiaca congestiva o insuficiencia respiratoria, factores eritropoyéticos, hormonoterapia de reposición, fertilización in vitro, tratamiento con anticonceptivos orales, posparto, infección (específicamente neumonía, infección urinaria y virus de la inmunodeficiencia humana), enfermedad inflamatoria intestinal, cáncer (riesgo más alto en enfermedad metastásica), ictus con parálisis, trombosis venosa superficial y trombofilia. Factores de riesgo menor: reposo en cama >3 días, diabetes mellitus, hipertensión, inmovilidad por sedestación, edad avanzada, cirugía laparoscópica, obesidad, embarazo y venas varicosas.
La comparación entre los datos categóricos se llevó a cabo mediante la prueba de la χ2 o la prueba de McNemar para la comparación de datos emparejados y la prueba de la U de Mann-Whitney para las variables ordinales y continuas. El análisis estadístico se realizó con la versión 21 de SPSS (SPSS Inc., Estados Unidos) y un valor de p <0,05 se consideró el umbral de la significación estadística.
Los pacientes con EP en el periodo de confinamiento eran más jóvenes (mediana de edad, 68 [intervalo intercuartílico, 56-81] frente a 83 [75-87] años; p=0,012), con menor prevalencia de diabetes mellitus (el 17,6 frente al 55,6%; p=0,046), hipercolesterolemia (el 29,4 frente al 100%; p=0,001) e índice de masa corporal inferior (mediana, 25 [23-29] frente a 29 [28-30]; p=0,037).
Existen numerosos factores de riesgo relacionados con las características del paciente y ambientales que predisponen a la tromboembolia venosa (TEV), resumidos en la tabla 1, como se describen en la guía de práctica clínica de la Sociedad Europea de Cardiología sobre la EP aguda3.
Los pacientes del periodo de confinamiento relacionado con la COVID-19 presentaron menor número de factores de riesgo de EP (mediana, 3 [0,6-3] frente a 4 [3-4]; p = 0,011) (tabla 1). Los pacientes del periodo de confinamiento relacionado con la COVID-19 presentaron un riesgo de EP considerablemente inferior cuando se analizó con las puntuaciones de riesgo de Wells y de Ginebra como variables categóricas (de riesgo bajo, moderado y alto).
Tenían factores de riesgo de TEV 16 pacientes, además de inmovilidad prolongada debido a la cuarentena; 11 pacientes tenían factores de riesgo de EP moderado o alto (tabla 2). Solo 1 paciente con leucemia linfocítica crónica dio positivo en una muestra nasofaríngea para la detección de COVID-19 mediante reacción en cadena de la polimerasa (PCR) en el momento del diagnóstico. Un paciente con ingreso hospitalario por neumonía grave relacionada con la COVID-19 y una muestra nasofaríngea negativa en el momento del alta hospitalaria sufrió EP aguda 1 semana después del alta.
Pacientes con embolia pulmonar aguda durante el periodo del confinamiento relacionado con la infección por COVID-19 (del 14 de marzo al 18 de abril de 2020) y durante el periodo sin confinamiento (del 14 de marzo al 18 de abril de 2019)
| Año | Sexo | Edad | IMC | Fumador | HTA | Hipercolesterolemia | Diabetes | Enfermedad mental | Factores de riesgo de EP | COVID-19 | Dímero D | Disfunción del VD | TVPeco-Doppler | Signos y síntomas de TVP | Muerte |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2019 | Mujer | 73 | 34 | Sí | Sí | No | No | No | – Cáncer de pulmón activo– Sobrepeso | - | - | Sí | - | Sí | Sí |
| 2019 | Mujer | 87 | 29 | No | Sí | Sí | Sí | Ansiedad | – Movilidad reducida– Sobrepeso | - | 17.051 | No | Sí | Sí | No |
| 2019 | Varón | 44 | 28 | No | Sí | Sí | Sí | No | – Artritis reumatoide en tratamiento– Sobrepeso | - | 7.485 | No | Sí | Sí | No |
| 2019 | Mujer | 86 | 29 | No | Sí | Sí | No | No | – Sobrepeso– Edad avanzada | - | 15.059 | No | Sí | Sí | No |
| 2019 | Varón | 87 | 30 | Exfumador | Sí | Sí | No | No | – Fractura vertebral– Obesidad | - | 1.474 | No | - | No | Sí |
| 2019 | Mujer | 84 | 31 | Sí | Sí | Sí | Sí | No | – Fractura de cadera– Obesidad | - | - | Sí | - | No | |
| 2019 | Mujer | 75 | 32 | Sí | Sí | Sí | Sí | Parkinson, ansiedad | – Obesidad | - | 6.800 | No | No | No | No |
| 2019 | Varón | 76 | 30 | No | No | Sí | Sí | Trastorno bipolar | – Cáncer colorrectal no activo | - | 19.000 | Sí | Sí | No | No |
| 2019 | Mujer | 83 | 25 | No | Sí | Sí | No | Trastorno psicótico, demencia | – Cáncer colorrectal activo | - | 71.649 | No | - | Sí | No |
| 2020 | Varón | 56 | 32 | No | Sí | Sí | No | Ansiedad | – TVP en tratamiento con HBPM– Obesidad | No | 1.117 | No | Sí | Sí | No |
| 2020 | Mujer | 69 | 24 | Sí | No | No | No | No | – EP anterior con TVP | No | 2.800 | No | Sí | Sí | No |
| 2020 | Mujer | 43 | 23 | No | No | No | No | No | – Anticonceptivos orales | No | 4.695 | No | No | No | No |
| 2020 | Mujer | 34 | 25 | No | No | No | No | Trastornos psicóticos | – Brote psicótico– Encamada– Obesidad | No | 63.409 | Sí | No | No | No |
| 2020 | Varón | 56 | 33 | No | No | No | No | No | – TVP anterior– Obesidad | No | 2.639 | No | Sí | Sí | No |
| 2020 | Varón | 62 | 17 | Sí | No | No | No | No | – Orquiepididimitis– Encamado | No | - | Sí | No | No | No |
| 2020 | Varón | 83 | 21 | Exfumador | No | No | No | No | – Edad avanzada | No | 18.649 | Sí | - | No | No |
| 2020 | Mujer | 56 | 23 | Sí | No | Sí | No | Trastornos psicóticos | No | No | 27.361 | No | Sí | No | No |
| 2020 | Varón | 81 | 28 | No | No | Sí | No | – Leucemia linfocítica crónica | Positivo | 6.057 | No | - | No | No | |
| 2020 | Mujer | 70 | 29 | No | Sí | No | No | Depresión | – Obesidad | No | 3.685 | No | No | No | No |
| 2020 | Mujer | 68 | 30 | No | Sí | No | Sí | No | – Cáncer de mama activo– Obesidad | No | 2.006 | No | - | No | No |
| 2020 | Varón | 67 | 28 | No | Sí | No | No | No | – EP anterior con TVP | No | 15.252 | Sí | No | No | No |
| 2020 | Varón | 85 | 29 | No | Sí | No | No | No | – Edad avanzada– Obesidad | No | 2.310 | Sí | No | No | Sí |
| 2020 | Mujer | 70 | 17 | No | Sí | Sí | No | No | – Disfunción ventricular con insuficiencia cardiaca | No | 800 | Sí | No | No | No |
| 2020 | Mujer | 83 | 23 | No | Sí | Sí | Sí | Demencia | – Infección por COVID-19; dada de alta con PCR negativa– Edad avanzada | Infectada por COVID-19, dada de alta por 1 semana antes | 13.340 | No | - | No | No |
| 2020 | Mujer | 71 | 32 | No | No | Sí | No | Enfermedad de Parkinson, demencia | – Enfermedad de Parkinson con demencia– Obesidad | No | - | Sí | - | No | No |
| 2020 | Varón | 65 | 25 | Sí | Sí | No | No | No | Cáncer de páncreas activo en tratamiento con HBPM | No | 137.741 | No | - | No | No |
EP: embolia pulmonar; HBPM: heparina de bajo peso molecular; IMC: índice de masa corporal; PCR: reacción en cadena de la polimerasa; TVP: trombosis venosa profunda; VD: ventrículo derecho.
Cuando se les preguntó sobre la actividad diaria anterior, la mayoría de los pacientes confirmaron que antes tenían un estilo de vida activo que se siguió de un estilo de vida sedentario durante la cuarentena con inmovilidad prolongada.
Seis pacientes tenían trastornos mentales que pudieron empeorar la inmovilidad durante la cuarentena y predisponerlos a la EP4, pero no se hallaron diferencias importantes entre los grupos correspondientes al periodo de confinamiento relacionado con la COVID-19 y el periodo no relacionado con la COVID-19 en la prevalencia de trastornos mentales (el 35,3 frente al 44,4%; p=0,648).
En un intento de esclarecer si la inmovilidad secundaria al confinamiento estricto podría ser uno de los factores desencadenantes de la EP, se utilizó la escala de puntuación de Padua, que divide a los pacientes entre aquellos con riesgo alto (≥ 4 puntos) y aquellos otros con riesgo bajo (< 4 puntos) de TEV. Se consideró la cuarentena del confinamiento estricto como un factor de riesgo de «movilidad reducida»; la inmovilidad en esta escala se penaliza con 3 puntos. No hubo diferencias importantes en la puntuación basal de predicción de TEV de la escala de Padua (mediana, 3 [1-4] frente a 2 [1-4] puntos; p=0,216). El grupo de confinamiento relacionado con la infección por la COVID-19 obtuvo una puntuación considerablemente más alta en el subanálisis que incluía la inmovilidad como factor de riesgo durante el confinamiento (mediana de la escala de Padua: 5 [4-7] frente a 2 [1-4] puntos; p=0,019). Se halló un aumento considerable en pacientes con alto riesgo en el subgrupo del confinamiento al considerar este como inmovilidad (escala de Padua sin inmovilidad, el 23,5% de los pacientes con riesgo alto; escala de Padua con inmovilidad, el 76,5% de los pacientes con riesgo alto; p=0,004). Cuando se comparó la escala de Padua como una variable de riesgo categórica, no se encontraron diferencias importantes entre el grupo del periodo de confinamiento y el anterior.
Se planteó la hipótesis de que una cuarentena estricta de los pacientes con importantes factores de riesgo podría predisponerlos a EP aguda. La inmovilidad causa sextuplica el riesgo de trombosis venosa profunda (o EP en pacientes con episodios previos en comparación con pacientes sin trombosis venosa profunda o sin antecedentes de EP)5.
El número creciente de casos de EP aguda relacionados con la COVID-19 descritos hace poco indica que esta infección podría ser otro factor de riesgo de EP aguda durante la cuarentena. En nuestra serie, la baja prevalencia de infección por COVID-19 en las pruebas de PCR mediante frotis nasofaríngeo no indica relación causal alguna. No se puede excluir ningún efecto, ya sea inmovilidad por cuarentena o infección por COVID-19 no diagnosticada, y requeriría un amplio estudio con pruebas serológicas de COVID-19 con altas sensibilidad y especificidad.
En el servicio de urgencias, un dímero D elevado junto con disnea en pacientes en cuarentena por COVID-19 puede ser engañoso. Los médicos deben prestar atención a una posible EP en el contexto de una infección por COVID-19.
En los países que imponen un estricto confinamiento, todos los pacientes con factores de riesgo de TEV deberían recibir asesoramiento sobre profilaxis mecánica y para mantenerse activos en el hogar. Podría recomendarse profilaxis farmacológica a los pacientes con alto riesgo, especialmente con antecedentes de TEV y neoplasia maligna activa, que debe sopesarse frente al riesgo de hemorragia.