Desarrollar una función predictiva del riesgo cardiovascular de por vida de eventos cardiovasculares, mortales y no mortales en población laboral española.
MétodosEstudio de cohortes retrospectivo. Se seleccionó a trabajadores de entre 18 y 65 años sin antecedentes de enfermedad cardiovascular que realizaron un examen de salud entre los años 2004 y 2007. El 70% de la cohorte se utilizó para desarrollar la ecuación de riesgo y el 30%, para validar la ecuación. Se construyeron 4 modelos de riesgos proporcionales de Cox en los que se utilizaron como variables dependientes la aparición de eventos cardiovasculares y la aparición de eventos competitivos; se usaron los mismos modelos en varones y mujeres. Los eventos mortales y no mortales se evaluaron hasta el año 2014.
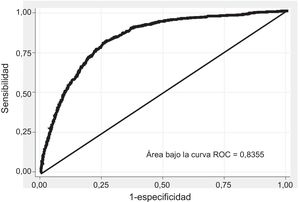
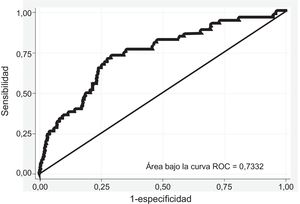
ResultadosSe incluyó a 762.054 sujetos, con una media de edad de 35,48 años (el 71,14% varones). Resultaron factores significativos en el modelo la ocupación manual, el tabaquismo, la diabetes mellitus, el tratamiento antihipertensivo, la presión arterial sistólica, el colesterol total, el colesterol unido a lipoproteínas de alta densidad y el tratamiento hipolipemiante; en varones, el consumo de alcohol, el índice de masa corporal, los antecedentes de enfermedad coronaria precoz en familiares de primer grado, la enfermedad renal y la presión arterial diastólica. El área bajo la curva c fue 0,84 (IC95%, 0,82-0,85) en varones y 0,73 (IC95%, 0,66-0,80) en mujeres. La calibración mostró una subestimación en los deciles de bajo riesgo y sobrestimación en los de alto riesgo.
ConclusionesEl modelo de riesgo cardiovascular de por vida tiene una discriminación y una calibración satisfactorias, con mejores resultados para varones que para mujeres.
Palabras clave
Palabras clave
Las enfermedades cardiovasculares continúan siendo una de las principales causas de morbimortalidad y discapacidad1.
La prevención primaria de estas enfermedades pretende reducir el riesgo de enfermedad cardiovascular combinando diferentes estrategias de abordaje. Estas actuaciones se centran en individuos considerados principalmente en riesgo alto con el objetivo de maximizar su coste-efectividad. Se suele identificar a los sujetos con mayor riesgo de padecer enfermedades cardiovasculares a partir del cálculo poblacional del riesgo cardiovascular (RCV). De esta forma, las calculadoras de RCV constituyen una herramienta fundamental para la prevención primaria, al ser instrumentos de fácil acceso y utilización rápida y una forma de cribado muy económica. Algunas guías de práctica clínica, como la guía europea de prevención cardiovascular2 y su adaptación española3 y las de la US Preventive Service Task Force4 y el NICE (National Institute for Clinical Excelence)5, ya incluyen entre sus recomendaciones para la prevención de enfermedades cardiovasculares el cálculo del RCV para implementar diferentes algoritmos en la toma de decisiones clínicas.
Se han desarrollado numerosas funciones de estimación del RCV basadas en la consideración de cierto número de factores de RCV conocidos. Entre ellas se puede destacar la función de Framingham6 a 10 años para población norteamericana, la función SCORE7 para países europeos o el algoritmo actualizado QRISK38 a partir de bases de datos de pacientes de atención primaria de Inglaterra.
En el caso de España y teniendo en cuenta que la función de Framingham original sobrestimaba el RCV, los investigadores del estudio REGICOR (REgistre GIroní del COR)9 realizaron una recalibración para la población española. De igual modo, el proyecto SCORE dispone de tablas específicas para países con baja incidencia de enfermedades cardiovasculares y también se ha hecho una adaptación en nuestro país con datos del estudio MONICA (MONItoring Trends and Determinants in CArdiovascular Disease)-Cataluña10. Recientemente, se ha publicado un estudio que evalúa la validez de ambas ecuaciones, y concluye que sobrestiman significativamente la mortalidad cardiovascular de la población española11.
El estudio ICARIA (Ibermutuamur CArdiovascular RIsk Assessment), basado en los datos obtenidos en exámenes de salud laboral, ha evidenciado altas prevalencias de factores de RCV, síndrome metabólico y sujetos con RCV elevado. Asimismo, se observó una alta incidencia de eventos cardiovasculares no mortales en sujetos con un SCORE moderado-alto12,13. Por otra parte, el RCV moderado y alto se asoció con un incremento en la duración y el coste de los episodios de incapacidad temporal (bajas por enfermedad) debidas a enfermedades de causa cardiovascular y no cardiovascular, y también se vio que la mejora del RCV se acompaña de una disminución de la incapacidad temporal en el seguimiento a 1 año14,15.
Sin embargo, todas estas tablas de cálculo de riesgo actualmente en uso estiman el riesgo a corto plazo, generalmente a 10 años, y pueden utilizarse para individuos de mediana edad, a partir de los 35-40 años. La mayoría de los adultos jóvenes considerados en bajo riesgo a los 10 años con las tablas actuales probablemente tendrían riesgo alto si se considerara el riesgo a largo plazo o en los años de vida que restan. Por este motivo, las últimas recomendaciones europeas de prevención cardiovascular recomiendan el cálculo del riesgo de por vida o la edad vascular o el riesgo relativo en adultos jóvenes2. Algunos algoritmos de prevención primaria de enfermedades cardiovasculares incluso recomiendan combinar ambas herramientas y estimar el RCV de por vida de los pacientes con RCV bajo a 10 años16. Además, se ha visto que los factores de RCV están implicados significativamente en la prevalencia y la progresión de la arterioesclerosis subclínica en individuos menores de 50 años17. En esta línea de investigación, se ha desarrollado una función para estimar el RCV a 30 años de los descendientes de la cohorte de Framingham original18, e incluso el riesgo de por vida (lifetime risk)19-23, es decir, el riesgo coronario, cerebrovascular y cardiovascular durante toda la vida a partir de los datos obtenidos de numerosos estudios de cohorte realizados en Estados Unidos durante los últimos 50 años. En Inglaterra también se ha desarrollado una función de RCV de por vida a partir de las bases de datos obtenidas por médicos de atención primaria, recientemente actualizadas24. Estas funciones atribuyen una probabilidad de padecer una enfermedad cardiovascular a largo plazo o de por vida, y son de especial interés para aplicarlas a individuos más jóvenes, que difícilmente llegan a estar en riesgo alto a corto plazo.
El objetivo del presente estudio es la elaboración de una función predictiva del RCV de por vida (IBERLIFERISK) de eventos cardiovasculares mortales y no mortales en población laboral española.
MÉTODOSEstudio de cohortes retrospectivo con un seguimiento entre 7 y 10 años. Se seleccionó para su participación en el estudio al conjunto de trabajadores y trabajadoras de empresas afiliadas a una mutua colaboradora con la Seguridad Social con amplia cobertura nacional (Ibermutuamur), con edades comprendidas entre 18 y 65 años, que no tuvieran antecedentes de enfermedad cardiovascular y que pasaron un examen de salud laboral en la Sociedad de Prevención de Ibermutuamur (actual Cualtis) entre los años 2004 y 2007. Se obtuvo el consentimiento informado de todos los participantes antes de la inclusión en el estudio, según los principios establecidos en la Declaración de Helsinki. El Comité Ético correspondiente revisó y aprobó el protocolo.
En la visita basal se registró la información general correspondiente a un examen de salud habitual: variables sociodemográficas, sector de actividad de la empresa (codificada según el Código Nacional de Actividades Empresariales, versión del año 1994) y variables clínicas como antecedentes de otras enfermedades, tratamiento farmacológico activo y valores antropométricos y analíticos.
Se evaluaron todos los episodios de incapacidad temporal de los sujetos incluidos en el estudio a partir de la fecha de inclusión hasta el 31 de diciembre de 2014, a partir del registro oficial de Ibermutuamur. De los sujetos que interrumpieron su participación en el estudio por otros motivos (cambio de mutua, desempleo del trabajador) antes de la fecha de cierre del estudio, no se dispuso de datos de eventos cardiovasculares no mortales, pero sí de la información de mortalidad, ya que se solicitó información al Instituto Nacional de Estadística de todos los sujetos incluidos en el estudio.
Para la variable principal de resultados, incidencia de evento cardiovascular fatal o no fatal, se consideraron los siguientes códigos de la CIE-9-MC (Clasificación Internacional de Enfermedades, 9.a revisión, modificación clínica) de 2002: enfermedad coronaria (códigos 410-414), insuficiencia cardiaca (código 428), enfermedades cerebrovasculares (códigos 431-438, excepto: 432.1, 437.2, 437.3, 437.7) y enfermedad arterial periférica (códigos 440-444, excepto: 442, 443.0, 443.1). Además, se incluyeron entre los eventos cardiovasculares fatales las defunciones con la causa del deceso codificada como enfermedad hipertensiva (códigos 401-405) o arritmia (códigos 426-427, excepto 427.5).
A efectos analíticos, la cohorte de estudio se distribuyó aleatoriamente en 2 grupos, en proporción 7:3. La cohorte de mayor tamaño, formada por el 70% de todos los sujetos participantes (cohorte de derivación), se utilizó para desarrollar la ecuación de RCV de por vida en la población española laboralmente activa, mientras que la otra cohorte (de validación), formada por el restante 30%, se utilizó para validar la ecuación de RCV desarrollada en la primera cohorte.
Análisis estadísticoTodo el proceso estadístico se realizó utilizando el programa STATA14. Se utilizó el método de imputación múltiple de valores de las variables principales que eran missing para maximizar la información utilizable. Se imputaron los valores de las variables presión arterial sistólica y diastólica, colesterol total y colesterol unido a lipoproteínas de alta densidad e índice de masa corporal, variables clásicas utilizadas ya en otras calculadoras de RCV. Se utilizó el procedimiento «mi impute» de STATA, que consiste en una forma estocástica iterativa de imputación, en la cual se utiliza la distribución de los datos observados para estimar múltiples valores que reflejen la incertidumbre de los valores reales. Las imputaciones se realizaron aplicando un algoritmo de aumento de datos en una forma iterativa del método de Monte Carlo de las cadenas de Markov por separado para cada una de las cohortes y estratificando por sexo25. Se generó un total de 20 imputaciones que, siguiendo las reglas de Rubin26, combinaban el efecto de las estimaciones.
Desarrollo de la ecuación del modelo de riesgoCon el objetivo de permitir la estimación de las tasas de RCV por todas las franjas de edad, desde el sujeto más joven al inicio del estudio (18 años) hasta el mayor al finalizar el estudio (75 años), se utilizó la edad como función latente. Para ello se definieron las siguientes fechas clave: la fecha de nacimiento, la fecha del reconocimiento (fecha de inicio de estudio, el individuo hasta el momento está libre de eventos y comienza el periodo de observación) y la fecha de final de seguimiento (fecha de evento cardiovascular, fatal o no fatal, fecha de pérdida de seguimiento o fecha de cierre del seguimiento, fijada el 31 de diciembre de 2014 para coincidir con los datos de mortalidad disponibles). Siguiendo los modelos clásicos de estimación de riesgo específicos de causa, se construyeron 2 modelos de regresión independientes y combinados para tener en cuenta la presencia de riesgos competitivos en la estimación del riesgo. Se construyeron 4 modelos de riesgos proporcionales de Cox, en que se reproducen 2 ecuaciones diferentes para cada sexo, que incluyen las mismas variables; en uno de ellos se utilizó como variable dependiente la aparición de eventos cardiovasculares fatales y no fatales y en el complementario, la aparición de cualquier evento competitivo, es decir, defunción por cualquier otra causa. Se comprobaron los supuestos de proporcionalidad que el modelo de riesgos proporcionales de Cox necesita para cada uno de los 4 modelos, tanto analítica como gráficamente.
Para desarrollar la función de incidencia acumulada de enfermedad cardiovascular, se multiplicó la contribución del riesgo de enfermedad cardiovascular a una edad determinada por la probabilidad de estar vivo y libre de eventos cardiovasculares a esa edad, y se sumaron esos valores a través de la franja de edad de interés27. De este modo se tiene en cuenta el efecto de la cohorte, al calcular los riesgos para todas las edades y todas las franjas de edad posibles.
Validación de la ecuación del modelo de riesgoLa fórmula obtenida para calcular el RCV en la cohorte de derivación se aplicó a todos los sujetos de la cohorte de validación, y se calcularon las puntuaciones de riesgo esperadas según el modelo. La calibración se realizó representando gráficamente por deciles de riesgo la proporción de eventos esperados y la proporción de eventos observados a los 5 años de seguimiento. La proporción de eventos observados se estimó utilizando el estimador no paramétrico de la incidencia de riesgo acumulada de Nelson-Aalen28, que tiene en cuenta la presencia de eventos competitivos (defunciones por cualquier otra causa) al considerar en el cálculo a los sujetos con datos censurados. La discriminación se evaluó calculando el área bajo la curva ROC.
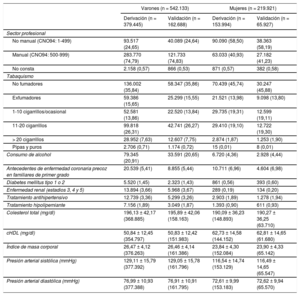
RESULTADOSCaracterísticas de la población de estudioSe seleccionó a 762.054 sujetos de 18–65 (media, 35,48 ± 10,56) años que cumplían los criterios de inclusión. El 71,14% eran varones. Formaron la cohorte de derivación 533.439 sujetos seleccionados aleatoriamente del total de participantes; se registró un total de 2.694 eventos cardiovasculares entre los varones y 266 entre las mujeres, con un seguimiento total de 2.444.546,1 y 1.025.303,3 personas-año respectivamente, y 4.706 y 610 eventos competitivos en varones y mujeres. En la cohorte de validación se registraron 1.187 eventos cardiovasculares entre los varones y 122 entre las mujeres, con un seguimiento total de 1.049.337,7 y 439.717,55 personas-año, y 1.994 y 319 eventos competitivos en varones y mujeres.
En el conjunto de ambas cohortes, la media de edad de los varones era 35,94 ± 10,87 años, mientras que la de las mujeres era 34,23 ± 9,63 años; se observó que los varones realizaban más trabajos de tipo manual (74,80%) que las mujeres (41,02%), fumaban o habían fumado en mayor proporción (el 64,15 frente al 54,22%) y eran o habían sido mayores consumidores de alcohol en cualquier grado (el 70,54 frente al 45,89%). Por lo que respecta a los antecedentes clínicos de los participantes en el estudio, 1.853 varones (0,34%) y 445 mujeres (0,20%) tenían antecedentes de diabetes mellitus tipo 1 y 5.990 varones (1,10%) y 809 mujeres (0,37%), antecedentes de diabetes mellitus tipo 2; tenían hipertensión el 5,75% de los varones y el 2,9% de las mujeres y dislipemia, el 6,55 y el 3,84%. Las 2 cohortes de estudio mostraron una distribución similar (tabla 1).
Valores basales de las cohortes de derivación y validación
| Varones (n = 542.133) | Mujeres (n = 219.921) | |||
|---|---|---|---|---|
| Derivación (n = 379.445) | Validación (n = 162.688) | Derivación (n = 153.994) | Validación (n = 65.927) | |
| Sector profesional | ||||
| No manual (CNO94: 1-499) | 93.517 (24,65) | 40.089 (24,64) | 90.090 (58,50) | 38.363 (58,19) |
| Manual (CNO94: 500-999) | 283.770 (74,79) | 121.733 (74,83) | 63.033 (40,93) | 27.182 (41,23) |
| No consta | 2.158 (0,57) | 866 (0,53) | 871 (0,57) | 382 (0,58) |
| Tabaquismo | ||||
| No fumadores | 136.002 (35,84) | 58.347 (35,86) | 70.439 (45,74) | 30.247 (45,88) |
| Exfumadores | 59.386 (15,65) | 25.299 (15,55) | 21.521 (13,98) | 9.098 (13,80) |
| 1-10 cigarrillos/ocasional | 52.581 (13,86) | 22.520 (13,84) | 29.735 (19,31) | 12.599 (19,11) |
| 11-20 cigarrillos | 99.818 (26,31) | 42.741 (26,27) | 29.410 (19,10) | 12.722 (19,30) |
| > 20 cigarrillos | 28.952 (7,63) | 12.607 (7,75) | 2.874 (1,87) | 1.253 (1,90) |
| Pipas y puros | 2.706 (0,71) | 1.174 (0,72) | 15 (0,01) | 8 (0,01) |
| Consumo de alcohol | 79.345 (20,91) | 33.591 (20,65) | 6.720 (4,36) | 2.928 (4,44) |
| Antecedentes de enfermedad coronaria precoz en familiares de primer grado | 20.539 (5,41) | 8.855 (5,44) | 10.711 (6,96) | 4.604 (6,98) |
| Diabetes mellitus tipo 1 o 2 | 5.520 (1,45) | 2.323 (1,43) | 861 (0,56) | 393 (0,60) |
| Enfermedad renal (estadios 3, 4 y 5) | 13.894 (3,66) | 5.968 (3,67) | 289 (0,19) | 134 (0,20) |
| Tratamiento antihipertensivo | 12.739 (3,36) | 5.299 (3,26) | 2.903 (1,89) | 1.278 (1,94) |
| Tratamiento hipolipemiante | 7.156 (1,89) | 3.049 (1,87) | 1.393 (0,90) | 611 (0,93) |
| Colesterol total (mg/dl) | 196,13 ± 42,17 (368.885) | 195,89 ± 42,06 (158.163) | 190,09 ± 36,23 (148.893) | 190,27 ± 36,25 (63.710) |
| cHDL (mg/dl) | 50,84 ± 12,45 (354.797) | 50,83 ± 12,42 (151.983) | 62,73 ± 14,58 (144.152) | 62,81 ± 14,65 (61.680) |
| Índice de masa corporal | 26,47 ± 4,12 (376.263) | 26,46 ± 4,14 (161.386) | 23,84 ± 4,30 (152.084) | 23,90 ± 4,33 (65.142) |
| Presión arterial sistólica (mmHg) | 129,11 ± 15,79 (377.392) | 129,05 ± 15,78 (161.796) | 116,54 ± 14,74 (153.129) | 116,49 ± 14,65 (65.547) |
| Presión arterial diastólica (mmHg) | 76,99 ± 10,93 (377.388) | 76,91 ± 10,91 (161.795) | 72,61 ± 9,99 (153.183) | 72,62 ± 9,94 (65.570) |
cHDL: colesterol unido a lipoproteínas de alta densidad; CNO: Clasificación Nacional de Ocupaciones.
Los valores expresan n (%) o media ± desviación estándar.
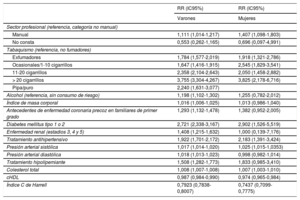
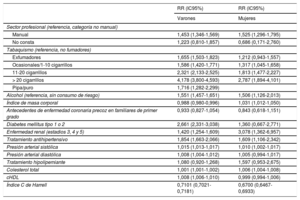
En el modelo de RCV desarrollado, se revelaron como factores de RCV significativos desempeñar una ocupación manual, fumar o haber fumado en algún momento, los antecedentes de diabetes mellitus, recibir tratamiento antihipertensivo, los valores de la presión arterial sistólica, recibir tratamiento hipolipemiante y los valores de colesterol total; en los varones, además, el consumo de alcohol, el índice de masa corporal, los antecedentes de enfermedad coronaria en familiares de primer grado, la enfermedad renal y los valores de la presión arterial diastólica. Los valores de colesterol unido a lipoproteínas de alta densidad se mostraron como factor protector tanto para varones como para mujeres (tabla 2). En la tabla 3 se muestran los predictores de riesgo para el modelo de riesgos competitivos.
Razones de riesgo de enfermedad cardiovascular ajustadas por las variables predictoras individuales en la cohorte de derivación
| RR (IC95%) | RR (IC95%) | |
|---|---|---|
| Varones | Mujeres | |
| Sector profesional (referencia, categoría no manual) | ||
| Manual | 1,111 (1,014-1,217) | 1,407 (1,098-1,803) |
| No consta | 0,553 (0,262-1,165) | 0,696 (0,097-4,991) |
| Tabaquismo (referencia, no fumadores) | ||
| Exfumadores | 1,784 (1,577-2,019) | 1,918 (1,321-2,786) |
| Ocasionales/1-10 cigarrillos | 1,647 (1,416-1,915) | 2,545 (1,829-3,541) |
| 11-20 cigarrillos | 2,358 (2,104-2,643) | 2,050 (1,458-2,882) |
| > 20 cigarrillos | 3,755 (3,304-4,267) | 3,825 (2,178-6,716) |
| Pipa/puro | 2,240 (1,631-3,077) | |
| Alcohol (referencia, sin consumo de riesgo) | 1,198 (1,102-1,302) | 1,255 (0,782-2,012) |
| Índice de masa corporal | 1,016 (1,006-1,025) | 1,013 (0,986-1,040) |
| Antecedentes de enfermedad coronaria precoz en familiares de primer grado | 1,293 (1,132-1,478) | 1,382 (0,952-2,005) |
| Diabetes mellitus tipo 1 o 2 | 2,721 (2,338-3,167) | 2,902 (1,526-5,519) |
| Enfermedad renal (estadios 3, 4 y 5) | 1,408 (1,215-1,632) | 1,000 (0,139-7,176) |
| Tratamiento antihipertensivo | 1,922 (1,701-2,172) | 2,183 (1,391-3,424) |
| Presión arterial sistólica | 1,017 (1,014-1,020) | 1,025 (1,015-1,0353) |
| Presión arterial diastólica | 1,018 (1,013-1,023) | 0,998 (0,982-1,014) |
| Tratamiento hipolipemiante | 1,508 (1,282-1,773) | 1,833 (0,985-3,410) |
| Colesterol total | 1,008 (1,007-1,008) | 1,007 (1,003-1,010) |
| cHDL | 0,987 (0,984-0,990) | 0,974 (0,965-0,984) |
| Índice C de Harrell | 0,7923 (0,7838-0,8007) | 0,7437 (0,7099-0,7775) |
cHDL: colesterol unido a lipoproteínas de alta densidad; IC95%: intervalo de confianza del 95%; RR: razón de riesgos.
Razones de riesgos de mortalidad por eventos competitivos ajustadas por las variables predictoras individuales en la cohorte de derivación
| RR (IC95%) | RR (IC95%) | |
|---|---|---|
| Varones | Mujeres | |
| Sector profesional (referencia, categoría no manual) | ||
| Manual | 1,453 (1,346-1,569) | 1,525 (1,296-1,795) |
| No consta | 1,223 (0,810-1,857) | 0,686 (0,171-2,760) |
| Tabaquismo (referencia, no fumadores) | ||
| Exfumadores | 1,655 (1,503-1,823) | 1,212 (0,943-1,557) |
| Ocasionales/1-10 cigarrillos | 1,586 (1,420-1,771) | 1,317 (1,045-1,658) |
| 11-20 cigarrillos | 2,321 (2,133-2,525) | 1,813 (1,477-2,227) |
| > 20 cigarrillos | 4,178 (3,800-4,593) | 2,787 (1,894-4,101) |
| Pipa/puro | 1,716 (1,282-2,299) | |
| Alcohol (referencia, sin consumo de riesgo) | 1,551 (1,457-1,651) | 1,506 (1,126-2,013) |
| Índice de masa corporal | 0,988 (0,980-0,996) | 1,031 (1,012-1,050) |
| Antecedentes de enfermedad coronaria precoz en familiares de primer grado | 0,933 (0,827-1,054) | 0,843 (0,618-1,151) |
| Diabetes mellitus tipo 1 o 2 | 2,661 (2,331-3,038) | 1,360 (0,667-2,771) |
| Enfermedad renal (estadios 3, 4 y 5) | 1,420 (1,254-1,609) | 3,078 (1,362-6,957) |
| Tratamiento antihipertensivo | 1,854 (1,663-2,066) | 1,609 (1,106-2,342) |
| Presión arterial sistólica | 1,015 (1,013-1,017) | 1,010 (1,002-1,017) |
| Presión arterial diastólica | 1,008 (1,004-1,012) | 1,005 (0,994-1,017) |
| Tratamiento hipolipemiante | 1,080 (0,920-1,268) | 1,597 (0,953-2,675) |
| Colesterol total | 1,001 (1,001-1,002) | 1,006 (1,004-1,008) |
| cHDL | 1,008 (1,006-1,010) | 0,999 (0,994-1,006) |
| Índice C de Harrell | 0,7101 (0,7021-0,7181) | 0,6700 (0,6467-0,6933) |
cHDL: colesterol unido a lipoproteínas de alta densidad; IC95%: intervalo de confianza del 95%; RR: razón de riesgos.
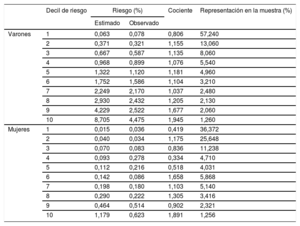
La discriminación del modelo se realizó calculando el área bajo la curva ROC (receiver operating characteristics) en la cohorte de validación, evaluada a los 5 años de seguimiento; se obtuvieron valores > 0,84 (intervalo de confianza del 95% [IC95%], 0,82-0,85) en varones (figura 1) y > 0,73 (IC95%, 0,66-0,80) en mujeres (figura 2). La calibración se muestra en la tabla 4, en forma de riesgos predichos y observados a los 5 años de seguimiento, y la razón de los riesgos predichos respecto a los observados, teniendo en cuenta la muerte por causas no cardiovasculares como evento competitivo y estratificando por deciles de riesgo. Se registró una ligera subestimación en los varones del primer decil de riesgo y en mujeres del primero, el cuarto y el quinto decil y de sobrestimación en varones de los últimos deciles de riesgo y las mujeres del sexto y el último decil. El primer decil de riesgo concentra el 57% de los varones y el 36% de las mujeres, mientras que el último decil agrupa al 1,26% de varones y mujeres.
Riesgo cardiovascular estimado frente a observado a 5 años, por deciles de riesgo en la cohorte de validación
| Decil de riesgo | Riesgo (%) | Cociente | Representación en la muestra (%) | ||
|---|---|---|---|---|---|
| Estimado | Observado | ||||
| Varones | 1 | 0,063 | 0,078 | 0,806 | 57,240 |
| 2 | 0,371 | 0,321 | 1,155 | 13,060 | |
| 3 | 0,667 | 0,587 | 1,135 | 8,060 | |
| 4 | 0,968 | 0,899 | 1,076 | 5,540 | |
| 5 | 1,322 | 1,120 | 1,181 | 4,960 | |
| 6 | 1,752 | 1,586 | 1,104 | 3,210 | |
| 7 | 2,249 | 2,170 | 1,037 | 2,480 | |
| 8 | 2,930 | 2,432 | 1,205 | 2,130 | |
| 9 | 4,229 | 2,522 | 1,677 | 2,060 | |
| 10 | 8,705 | 4,475 | 1,945 | 1,260 | |
| Mujeres | 1 | 0,015 | 0,036 | 0,419 | 36,372 |
| 2 | 0,040 | 0,034 | 1,175 | 25,648 | |
| 3 | 0,070 | 0,083 | 0,836 | 11,238 | |
| 4 | 0,093 | 0,278 | 0,334 | 4,710 | |
| 5 | 0,112 | 0,216 | 0,518 | 4,031 | |
| 6 | 0,142 | 0,086 | 1,658 | 5,868 | |
| 7 | 0,198 | 0,180 | 1,103 | 5,140 | |
| 8 | 0,290 | 0,222 | 1,305 | 3,416 | |
| 9 | 0,464 | 0,514 | 0,902 | 2,321 | |
| 10 | 1,179 | 0,623 | 1,891 | 1,256 | |
En el presente estudio se ha obtenido un modelo para el cálculo del RCV de por vida (IBERLIFERISK), desde los 18 hasta los 75 años de edad, en población laboral española.
Se ha visto que la aplicación del riesgo de por vida identifica a más pacientes en riesgo alto y reclasifica a otros de moderado a alto riesgo. En un estudio que comparó la utilización del riesgo de por vida a partir del modelo del American College of Cardiology/American Heart Association y del QRISK, se observó que la tasa de pacientes reclasificados de riesgo moderado a alto según el QRISK era del 1,61% (IC95%, 1,55-1,66), mientras que según el de la American College of Cardiology/American Heart Association era del 27,1% (IC95%, 27,11-27,70)29. En otro estudio que aplicó el modelo de Framingham a 30 años, se observó una reclasificación a alto riesgo de alrededor de un 70%, y discriminó entre sujetos con y sin evidencia de placas carotídeas30.
Siguiendo el modelo QRISK de riesgo de por vida, nuestro modelo también es flexible y permite calcular el riesgo en diferentes franjas de edad, no necesariamente de por vida (en nuestro caso, hasta los 75 años), sino que también es posible calcular el RCV a 5, 10, 15 años o cualquier número entero desde la edad del sujeto evaluado hasta los 75 años como máximo.
La discriminación obtenida del modelo resultó satisfactoria, con un área bajo la curva ROC de 0,84 (IC95%, 0,82-0,85) en varones y 0,73 (IC95%, 0,66-0,80) en mujeres. En el modelo del QRISK se observó un área bajo la curva ROC de 0,842 (IC95%, 0,840-0,844) en mujeres y 0,828 (IC95%, 0,826-0,830) en varones.
La calibración resultó mejor para los varones que para las mujeres. La validación se hizo utilizando los datos hasta los 5 años de seguimiento, por ser el periodo en que se siguió a un mayor porcentaje de la muestra. Se repitió la calibración con los datos registrados a los 8 años de seguimiento (mediana de seguimiento) y se obtuvieron resultados similares a los obtenidos a los 5 años (datos no presentados). Uno de los motivos de estas diferencias en la calibración puede ser el pequeño número de eventos cardiovasculares, sobre todo en las mujeres. Los datos de mortalidad se obtuvieron del Instituto Nacional de Estadística, por lo que es poco probable que se hayan perdido eventos mortales. En cambio, no se puede descartar que se perdieran eventos cardiovasculares no mortales. Aunque este tipo de eventos se recoge de manera habitual y los análisis realizados tuvieron en cuenta la posible pérdida de sujetos durante el seguimiento, se podría haber perdido información acerca de los eventos no mortales de los sujetos que cambiaron de mutua o pasaron a una situación de desempleo. En el presente estudio se ha registrado únicamente el 0,56% de eventos cardiovasculares y el 1% de eventos competitivos en la cohorte de derivación, frente al 5,19 y el 6,34% registrados en el cálculo del riesgo de por vida de la calculadora QRISK24. Las diferencias entre nuestros resultados y los obtenidos por el QRISK se podría explicar, al menos parcialmente, porque nuestra población es mucho más joven, con una media de edad de 35 años, mientras que en el QRISK la media era de 48 años. Por otra parte, el tiempo de seguimiento en el presente estudio (6,5 años de media) fue muy parecido al del QRISK (7 años). Algunos autores consideran que es necesario observar 40–50 eventos por variable incluida en el modelo predictivo para que su estimación sean válida y fiable31.
Los resultados de nuestro estudio indican que se sobrestima el riesgo de los varones, específicamente en los deciles de riesgo alto. En las mujeres se observa un comportamiento más errático en los deciles de bajo riesgo y un mejor ajuste en los de alto riesgo, a excepción del último decil, en que el modelo sobrestima el riesgo. La función QRISK24 subestima ligeramente el riesgo en los niveles de bajo riesgo, pero muestra una calibración satisfactoria a mayor riesgo.
El modelo de RCV de por vida desarrollado para población española, como los desarrollados en Reino Unido (QRISK) y Estados Unidos (American College of Cardiology/American Heart Association), todavía plantean interrogantes que deben resolverse antes de que se pueda recomendarlo en la práctica clínica. No hay evidencia de cuál es el umbral para considerar a un paciente en riesgo alto según el riesgo de por vida, aunque algunos autores24 recomiendan utilizar el valor del percentil 90, que correspondería a un umbral > 50%.
Tampoco hay evidencia de los beneficios a muy largo plazo (más de lo observado en ensayos clínicos) con antihipertensivos o hipolipemiantes en los pacientes jóvenes con RCV de por vida alto, aunque es cierto que se han hecho estudios de seguimiento tras el ensayo que indican un beneficio a largo plazo, como es el caso, por ejemplo, del Heart Protection Study con estatinas32.
Al igual que en el caso de la utilización del riesgo relativo o la edad vascular, el RCV de por vida puede ser una herramienta útil para mejorar la comunicación con los pacientes con riesgo absoluto bajo o moderado a 10 años, para que sean más conscientes de la importancia del RCV, y así promover los cambios necesarios en los hábitos saludables. Aunque el modelo de riesgo de por vida se derivó de una muestra diferente que la utilizada después para validarlo, siempre es deseable hacer una validación en una muestra totalmente externa a la del estudio. Está previsto que tal validación externa se realice en 2 muestras distintas: una de ellas sería una cohorte de trabajadores de Ibermutuamur que pasen un examen de salud durante los años 2008 y 2009 y otra, una muestra de pacientes de atención primaria. También se realizará una comparación con las otras escalas de riesgo de por vida (QRISK y American Heart Association), para valorar su aplicabilidad. Asimismo se está trabajando en el desarrollo de una plataforma que permita calcular el riesgo de por vida individualmente, al igual que hicieron los investigadores del QRISK, ya que no es viable hacer una tabla que incluya todas las combinaciones de los factores de riesgo incluidos en el modelo y, además, calcular el riesgo desde la edad del individuo hasta cualquier edad superior.
CONCLUSIONESEn el presente estudio se ha obtenido un modelo para el cálculo del RCV de por vida (IBERLIFERISK), desde los 18 hasta los 75 años, en población laboral española, con una discriminación y calibración satisfactorias, mejor para varones que para mujeres.
FINANCIACIÓNProyecto coordinado y financiado por el Fondo de Investigación Sanitaria (PI14/01177), Instituto de Salud Carlos III, Ministerio de Economía y Competitividad.
CONFLICTO DE INTERESESNo se declara ninguno.
- –
El RCV de por vida puede ser una herramienta útil para los pacientes con un RCV moderado a 10 años.
- –
Hay 2 métodos para el cálculo del RCV de por vida, uno desarrollado en Reino Unido (QRISK) y otro en Estados Unidos (American College of Cardiology/American Heart Association).
- –
Se ha desarrollado una ecuación de RCV de por vida en población laboral española que puede ser de utilidad para los pacientes con un RCV absoluto bajo o moderado a corto plazo pero alto de por vida, sobre todo para intensificar los cambios en los estilos de vida.
Agradecemos al Dr. Joan Vila del IMIM (Institut Hospital del Mar d’Investigacions Mèdiques) la revisión de la metodología del estudio.