La estimulación cardiaca con marcapasos ha mejorado radicalmente en las últimas 2 décadas, con tratamientos complejos y tecnologías orientadas principalmente a la resincronización. En el caso de las bradiarritmias, han sido menos los avances en la terapia de estimulación por marcapasos y, en consecuencia, la estimulación apical y la septal representan la práctica diaria en la mayoría de los laboratorios de electrofisiología. Con el tiempo se hizo evidente que la conducción anómala de los impulsos llevaba a una asincronía «iatrogénica», que tiene un impacto significativo en la función ventricular, tanto en lo que respecta a la intensidad como a largo plazo. La estimulación del haz de His por marcapasos (His bundle pacing [HBP]) es la forma más fisiológica de regular el ritmo cardiaco, ya que reproduce la activación ventricular que se difunde a través del sistema específico de conducción y evita la asincronía, la disfunción ventricular y la insuficiencia cardiaca (IC). Varios estudios unicéntricos han demostrado la viabilidad, la seguridad y los resultados clínicos positivos de la HBP. En experiencias multicéntricas, se están obteniendo datos sobre el rendimiento a largo plazo. Nuestro grupo ha contribuido al desarrollo de la técnica de la HBP con una amplia experiencia desde 2004. Aparecen contextos interesantes sobre la HBP en la terapia de resincronización cardiaca (TRC), tanto sola como combinada con estimulación del ventrículo izquierdo (VI). Una alternativa interesante, llamada estimulación de la rama izquierda del haz de His (ERIHH) intraseptal, amplía las posibilidades de la estimulación fisiológica. Actualmente es seguro considerar la HBP para las alteraciones generales del ritmo cardiaco. Este artículo pretende orientar al lector en la trayectoria de la HBP que comienza con una fase de entusiasmo inicial, seguida de otra de desilusión respecto a sus posibilidades, y finalmente se alcanza una amplia aceptación y se acerca a los estándares de atención.
FUNDAMENTOSLa mayor parte de la evidencia indica que no solo la estimulación apical se relaciona con efectos hemodinámicos perjudiciales, sino en cualquier parte del miocardio del ventrículo derecho (VD). La propagación lenta a través del miocardio ordinario produce asincronía y disfunción del VI, en particular en pacientes que requieren un porcentaje elevado de estimulación, lo que aumenta así el riesgo de IC, fibrilación auricular y muerte. Como consecuencia, se plantearon sitios de estimulación alternativos que permitieran un patrón de activación más fisiológico y una mejor hemodinámica. En este contexto, se ha propuesto la HBP porque produce una activación ventricular rápida a través del sistema específico de conducción, lo que reduce la asincronía radicalmente. Varios estudios han mostrado la viabilidad, la seguridad y los resultados clínicos positivos de la HBP frente a la estimulación apical estándar del VD. Una revisión sistemática y un metanálisis recientes de estudios unicéntricos realizados en China, Estados Unidos y Europa han mostrado que la HBP es práctica y viable, con umbrales de estimulación aceptables, y con un reducido número de complicaciones en la práctica clínica habitual1. La HBP no solo mantiene la sincronía, sino que puede revertir la miocardiopatía inducida por estimulación. En una experiencia multicéntrica, la actualización a HBP tras un periodo medio de 6 años de estimulación apical del VD redujo de manera significativa la duración del QRS (114±20ms durante la HBP frente a 177 ± 17ms durante la estimulación del VD; p < 0,001) y mejoró la fracción de eyección (del 48,2 ± 9,8% durante la HBP frente al 34,3 ± 9,6% durante la estimulación del VD; p < 0,001)2. Otro estudio informó de una mejor función de la aurícula izquierda durante la HBP comparada con la estimulación apical y septal del VD, con una menor incidencia de fibrilación auricular persistente o permanente3. En una comparación directa con estimulación apical del VD, la HBP mostró mejores resultados clínicos: se redujeron significativamente los ingresos por IC (el 2 frente al 15%; p = 0,02) de los pacientes con una estimulación ventricular > 40%4.
¿LA ESTIMULACIÓN DEL HAZ DE HIS POR MARCAPASOS DEBERÍA SUSTITUIR TODA ESTIMULACIÓN DEL VD?Las ventajas clínicas de la HBP son evidentes. No obstante, para implementar la HBP en la práctica clínica regular, hay que facilitar su aplicación. La experiencia inicial con un electrodo y estilete estándares5 prolongó el procedimiento, y la experiencia del operador no fue positiva. Zanon et al.6 fueron los primeros en describir la viabilidad de la HBP mediante un sistema de introducción dirigible y un electrodo con una hélice fijada, con el que obtuvieron una tasa de éxito del implante del 92% en 26 pacientes con conducción conservada. Sharma et al.7 informaron de una tasa de éxito del implante del 80% en 94 pacientes. Inicialmente se propuso para pacientes con conducción del haz de His-Purkinje conservada; actualmente la HBP está indicada para todo tipo de alteraciones de la conducción, tales como bloqueo infranodular, bloqueo infrahisiano y bloqueo de rama del haz de His (figura 1 y figura 2). Al aumentar la experiencia en el procedimiento, la viabilidad de la HBP en todo el mundo supera el 90%. Aunque las ventajas clínicas de la HBP son evidentes, queda por definir la selección de los pacientes adecuados.
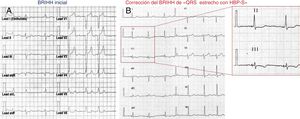
Observación clínica: mujer de 54 años con miocardiopatía no isquémica, con reducción leve de la fracción de eyección e indicación de marcapasos debido a bloqueo auriculoventricular paroxístico de primer y segundo grado. A: ECG inicial y morfología de BRIHH. B: ECG a los 10 meses de seguimiento; el diagrama ampliado muestra el QRS estrecho (84 ms). BRIHH: bloqueo de rama izquierda del haz de His; HBP-S: estimulación selectiva del haz de His.
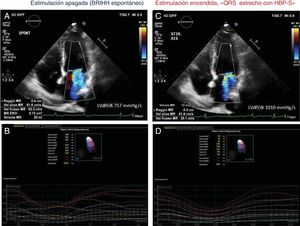
Análisis ecocardiográfico del mismo caso de la Figura 1, a los 10 meses de seguimiento. Las imágenes A y B se registraron con la «Estimulación apagada», es decir, poniendo el marcapasos en modo VVI a 40 lpm. C y D se registraron con la «Estimulación encendida», es decir, durante la estimulación selectiva del haz de His con normalización del QRS y del BRIHH. La estimulación del haz de His redujo la insuficiencia mitral, aumentando la dP/dt del ventrículo izquierdo, y redujo radicalmente los índices de asincronía. BRIHH: bloqueo de rama izquierda del haz de His; HBP-S: estimulación selectiva del haz de His.
La HBP puede producir varios patrones distintos en el ECG, lo que refleja la posición anatómica del electrodo en relación con el haz de His y la amplitud de salida. Recientemente, un grupo de trabajo colaborativo de diversos centros precisó la definición de HBP8. La HBP selectiva (HBP-S) es solo la captación del haz de His, que produce un QRS idéntico al QRS nativo, con el retraso característico en la espiga del QRS, expresión del intervalo HV. La HBP no selectiva (HBP-NS) se define como la activación simultánea del haz de His y el tabique ventricular del miocardio, que origina 2 frentes de activación. El resultado anterior es más fácil de ejecutar y está relacionado con efectos favorables similares a los de la HBP-S por la propagación temprana a través del sistema de conducción rápida His-Purkinje sin afectar al tiempo de activación total del VI. Kronborg et al.9 estudiaron a 37 pacientes con bloqueo auriculoventricular (BAV) de alto grado, QRS estrecho y fracción de eyección normal. Durante la HBP-NS el QRS se acercó al valor inicial y la hemodinámica mejoró significativamente. Occhetta et al.10 mostraron una mejora significativa en los resultados clínicos con HBP-S y HBP-NS durante un promedio de 27 meses; además, la duración del QRS y el umbral de estimulación no mostraron ninguna variación significativa durante el seguimiento.
PROCEDIMIENTO DEL IMPLANTE: CAMBIOS A LO LARGO DE LOS AÑOSEl reducido tamaño del haz de His y el tejido fibroso que lo rodea dificultan localizarlo y fijarle el electrodo. En el año 2000, Deshmukh et al.5 informaron por primera vez de la HBP permanente en pacientes con IC y fibrilación auricular rápida. Durante los 42 meses de seguimiento, la fracción de eyección aumentó del 23 ± 11% al 33 ± 15% y la clase funcional de la New York Heart Association mejoró de 3,5 a 2,2. Este estudio pionero allanó el camino de varias investigaciones en todo el mundo, desde experiencias pequeñas en un único centro hasta estudios aleatorizados. Dados los resultados positivos, la HBP se ha implementado recientemente en la guía estadounidense con una indicación de clase II11. La creación de un cable de estimulación especializado (SelectSecure 3830 Medtronic, Estados Unidos) y de catéteres (C304 dirigible y con punta desviable y SelectSite C315 de curva fija, Medtronic, Estados Unidos) han hecho viable la HBP en la práctica clínica habitual, con una mejora notable de las tasas de satisfacción del implante (> 90%), así como una colocación del electrodo y tiempos de radioscopia muy aceptables6. En la experiencia inicial se utilizó el catéter de mapeo electrofisiológico para localizar la mayor desviación del haz de His. El sistema (introductor más cable) se situó cerca del dipolo distal del catéter de diagnóstico; se confirmó la posición correcta mediante proyecciones radioscópicas. Este abordaje técnicamente difícil y largo fue un paso necesario para mejorar los conocimientos sobre la nueva técnica. El catéter de mapeo se fue abandonando gradualmente en favor de un mapeo unipolar desde la punta del electrodo o cable de estimulación. Después se pasó del catéter dirigible con punta desviable al catéter curvado, utilizando los puntos distales de la curva perpendicularmente al tabique, lo que aseguró una fijación más segura y precisa del electrodo12. Desde el comienzo quedó patente la importancia de la monitorización continua con ECG de 12 derivaciones junto con las señales unipolares del electrodo (velocidad de barrido, 100mm/s; ganancia, 0,05mV/mm) durante el implante de la HBP para verificar que se capta el sistema de conducción y comparar la morfología del QRS estimulado durante las maniobras de salida. Una vez se obtuvo una señal aceptable del haz de His (cociente electrograma auricular:ventricular ≥ 1:2), se probó la estimulación unipolar empezando con un voltaje alto (10 V/1 ms), documentando cambios en las morfologías del QRS, llamados umbrales de captura de His y del VD, junto con umbrales de corrección del bloqueo de rama izquierda del haz de His, con el objetivo de programar los ajustes de la salida final y el seguimiento. En los casos en que los parámetros no eran adecuados, se pasaba a probar una nueva posición. En pacientes seleccionados, puede implantarse un electrodo adicional de retroceso en el vértice o tabique del VD por razones de seguridad (el bloqueo puede expandirse y abarcar el electrodo) para superar los problemas de poca sensibilidad y reducir la salida del margen de seguridad del haz de His en caso de umbrales elevados. En algunos casos se han utilizado algoritmos para evitar la estimulación ventricular, pero nunca para la captación automática en el electrodo hisiano.
¿SE PUEDE UTILIZAR LA HBP EN LA TRC?La TRC es ciertamente un avance importante en el tratamiento de la IC, ya que reduce la morbilidad y la mortalidad de los pacientes con bloqueo de la rama izquierda del haz de His (BRIHH) y disfunción grave del VI13. No obstante, su éxito depende de la selección adecuada de los pacientes y de la posición de los electrodos en el VI. Sin embargo, el 30% de los pacientes no responden al tratamiento. Algunos estudios indican que la HBP podría representar una alternativa interesante para los candidatos a TRC. Puede recuperar el tejido fascicular izquierdo y superar la disociación longitudinal. Narula et al.14 ya habían mostrado en la década de los años setenta que la estimulación distal al bloqueo lleva a la normalización del QRS en el BRIHH. Un estudio con grupos cruzados llevado a cabo por Lustgarten et al.15 comparó la HBP-NS con la TRC en pacientes con indicación normal de TRC y BRIHH. En aquel estudio, un adaptador en Y conectaba los electrodos del haz de His y del VI al puerto del VI. Los autores fueron capaces de normalizar el QRS en el 72% de los casos. Las respuestas clínicas y ecocardiográficas fueron similares a las de los pacientes sometidos a estimulación biventricular, lo que indica que la HBP-NS es como mínimo igual de eficaz que la TRC. Al cabo de 6 meses, la fracción de eyección del VI pasó del 26% al 32 y el 31% en la HBP-NS y la TRC estándar respectivamente. Un estudio español16 mostró sincronía mecánica ventricular, además de resincronización eléctrica y respuesta clínica óptima. Los autores subrayan la abolición inmediata del retraso entre la pared septal y la posterior durante la HBP en la ecocardiografía tisular con Doppler color en modo M y el acortamiento del tiempo de conducción isovolumétrico en el Doppler tisular de onda pulsada. Padeletti et al.17 demostraron que la HBP más estimulación del VI mejora la función sistólica y la sincronía del VI, independientemente de los ajustes del retraso auriculoventricular. También se comprobó la hipótesis de que la HBP permanente podía combinarse con estimulación epicárdica del VI en pacientes con indicación de TRC para obtener una resincronización más fisiológica18. En 24 pacientes con indicación de TRC-P, se añadió el electrodo hisiano (puerto VD) al electrodo del VI (puerto del VI). Curiosamente, tras un periodo medio de 5,3 años de seguimiento, los pacientes mostraban persistencia del QRS estrecho (media, 128ms) y mejora significativa de la fracción de eyección (media, 45%), y solo 8 pacientes (33%) fueron hospitalizados por IC. La longevidad media del dispositivo fue de 4,3 años. No se informó de aumentos significativos en el umbral del electrodo hisiano. Esta primera experiencia pionera reproduce el algoritmo «TRC adaptable» con la ventaja de la estimulación estable independiente de las variaciones en el intervalo PR por aumento de la frecuencia cardiaca durante el esfuerzo. Observaciones recientes de Upadhyay et al.19 proporcionan nuevos conocimientos sobre la electrofisiología del BRIHH. De 72 pacientes estudiados, los autores hallaron bloqueo completo de la conducción en 46 (64%) (el 46% con bloqueo infrahisiano izquierdo; el 18% con BRIHH) y en el 94 y el 62%, respectivamente, obtuvieron corrección/estrechamiento del QRS con la HBP. Un total de 26 pacientes (36%) presentaban activación intacta de Purkinje sin corrección del QRS con la HBP. La HBP no puede vencer a la enfermedad distal. En esos casos, la mejor estrategia probablemente sea una integrada con sitios de estimulación multiárea para captar una zona más amplia y restaurar la sincronicidad. Esta es la idea detrás de la estimulación secuencial del VI optimizada para el haz de His (HOT-CRT). En pacientes con solo un estrechamiento parcial del BRIHH o retraso en la conducción intraventricular, pudo optimizarse la TRC mediante HBP secuencial seguida de estimulación del VI para maximizar la resincronización eléctrica. Se comprobó la fracción de eyección de 25 pacientes durante un seguimiento medio de 14 meses, y pasó del 24 ± 7% al 38 ± 10% (p < 0,0001) y la clase de la New York Heart Association mejoró de 3,3 a 2,2. Un 84% correspondía a respondedores clínicos y un 92%, a respondedores ecocardiográficos20.
ESTIMULACIÓN DE LA RAMA IZQUIERDA DEL HAZ DE HIS: CONCEPTO EN EVOLUCIÓN DE LA ESTIMULACIÓN CON MARCAPASOS DEL SISTEMA DE CONDUCCIÓNEl haz de His penetra en el tabique ventricular y a continuación se divide en dos ramas, derecha e izquierda. Siguiendo esta vía anatómica, Huang et al.21 propusieron estimular directamente el haz de His izquierdo fijando un electrodo en la profundidad del tabique ventricular. El electrodo se fija 1 o 2 cm por debajo del haz de His desde el lado derecho del tabique hasta alcanzar el lado izquierdo, capturando el haz izquierdo de forma selectiva o no selectiva. Este abordaje amplió las posibilidades de la estimulación fisiológica y evolucionó a un nuevo concepto de estimulación del sistema de conducción cardiaca. La estimulación de la rama izquierda del haz de His (RIHH) mantiene la activación fisiológica del VI y, según informes preliminares prometedores, mejores parámetros eléctricos (umbrales bajos y mejores valores de detección). En un trabajo en 100 pacientes se describió un 3% de desplazamiento del electrodo. Puesto que se trata de una técnica nueva y prometedora, se requieren más estudios de viabilidad con un seguimiento más largo.
SEGUIMIENTO A LARGO PLAZOLa mayoría de los estudios publicados dan cuenta de un reducido número de pacientes y con un seguimiento corto. Tres estudios —un estudio unicéntrico realizado en China con más de 300 pacientes22, un estudio multicéntrico del Reino Unido con más de 500 pacientes23 y un estudio multicéntrico realizado en Italia-Estados Unidos con más de 800 pacientes12— han comunicado la viabilidad y la fiabilidad de la HBP en el seguimiento a largo plazo. Recientemente, se ha publicado una experiencia en 2 centros sobre objetivos de valoración técnicos y de seguridad a largo plazo en una gran cohorte de pacientes con indicación de marcapasos tratados con HBP. Zanon et al.24 informaron del resultado de 307 pacientes tratados con HBP con un seguimiento medio de 20±10 meses, y mostraron que los parámetros eléctricos se mantuvieron estables con el paso del tiempo. La incidencia de episodios fue del 5,7%, todos debidos a un umbral de estimulación alto (> 5 V), y fue necesario sustituir los electrodos de 2 pacientes. En un grupo minoritario de pacientes, los problemas de umbral se solucionaron cambiando a estimulación apical del VD. El principal problema es el posible aumento de umbral según pase el tiempo debido a un desplazamiento o a la fibrosis local. Los umbrales de corta duración pueden ser más altos que la estimulación apical del VD, pero los umbrales crónicos se mantienen estables durante un seguimiento de 2 años. Algunos autores apuntan que la corriente de lesión en el momento del implante en el haz de His se relaciona con umbrales de estimulación considerablemente inferiores en el implante y durante el seguimiento. En este sentido, Dandamudi et al.25 no reportaron casos de síncope por pérdida de captura en casi 7 años de seguimiento. Fue necesario revisar hasta el 5% de los electrodos debido a la pérdida intermitente de captura o al aumento significativo del umbral, y menos del 1% de las revisiones de electrodos se debieron a cuestiones de detección.
CONSIDERACIONES FINALESLa estimulación miocárdica convencional puede alterar la fisiología y el funcionamiento cardiacos. La estimulación del sistema de conducción tiene por objetivo mantener o restaurar la conducción fisiológica. Hay datos sobre su fiabilidad y su viabilidad. Cada vez hay más evidencia que refuerza el buen rendimiento técnico y los resultados clínicos, incluso en el seguimiento a largo plazo. Tanto la HBP-S como la HBP-NS pueden considerarse modalidades de estimulación fisiológica. La HBP requiere su propia curva de aprendizaje y en los primeros casos se suele requerir más tiempo para realizar el implante y umbrales de estimulación más altos. La mejora de los instrumentos, los dispositivos y los algoritmos del implante podría solucionar algunos problemas. La estimulación de la RIHH emerge como una técnica nueva y prometedora para ampliar la estimulación del sistema de conducción, aunque sigue estando limitada por la falta de datos a largo plazo. Se requieren ensayos clínicos multicéntricos, aleatorizados y de gran tamaño para demostrar definitivamente las ventajas en mortalidad. Siguen faltando análisis de coste-efectividad. Las guías de práctica clínica ya están abriendo camino para considerar la HBP como una estrategia de primera línea para pacientes que requieren una estimulación de alta frecuencia.
CONFLICTO DE INTERESESF. Zanon notifica haber recibido honorarios como conferenciante de Abbott, Biotronik, Boston Scientific, Medtronic y Microport. G. Pastore y L. Marcantoni no tienen ningún conflicto que declarar.