La evolución tras una primera hospitalización por insuficiencia cardiaca (IC), en particular la interacción entre supervivencia y rehospitalizaciones, no está bien establecida.
MétodosSe estudió a todos los pacientes con una primera hospitalización y diagnóstico principal de IC en el periodo 2009-2013, mediante el análisis del Conjunto Mínimo Básico de Datos en la Región de Murcia. Se diferenció entre pacientes nuevos o incidentes y recurrentes, y se calcularon tasas poblacionales y tendencias mediante regresión de joinpoint. Se realizó un seguimiento por tarjeta sanitaria individual hasta el fin de 2015, y se registraron la mortalidad y los reingresos, sus causas y la cronología de los reingresos respecto al fallecimiento.
ResultadosSe identificó a 8.258 incidentes, con una tendencia creciente de la tasa anual (+2,3%; p <0,05) hasta 1,24/1.000 habitantes; esto supuso el 71% de los hospitalizados por IC y el 57% del total de altas por IC. En el primer año, el 22% reingresó por IC, el 31% por causa cardiovascular y el 54% por cualquier causa. La supervivencia a los 5 años fue del 40%, significativamente inferior a la de la población general ajustada por edad y sexo (76%) (p <0,001). Entre los fallecidos en el seguimiento, las rehospitalizaciones (1,5/paciente/año; 0,4 debidas a IC) mostraron un patrón en J, donde el 48% de reingresos se acumularon en los últimos 3 deciles de tiempo de supervivencia antes del fallecimiento.
ConclusionesLa primera hospitalización por IC mantiene tasas en aumento, con elevada mortalidad y reingresos en el seguimiento, que se acumulan principalmente en el periodo previo al fallecimiento.
Palabras clave
La hospitalización por insuficiencia cardiaca (IC) es un problema sanitario de gran magnitud, asociado con el comportamiento epidémico de la enfermedad debido al envejecimiento progresivo de la población y al aumento de las comorbilidades1. Con frecuencia, es la forma de inicio de la enfermedad, pero también forma parte de su progresión y causa hospitalizaciones recurrentes. Su importancia queda reflejada en que los ingresos no programados suponen dos terceras partes del gasto sanitario ocasionado por la IC (un 2-5% del presupuesto sanitario anual)2,3, y se asocian con una elevada mortalidad hospitalaria, cercana al 10%, reingresos urgentes a 30 días, entorno al 20%4, y alta mortalidad a medio plazo comparable a la de las neoplasias más prevalentes5.
La hospitalización por IC puede deberse tanto a pacientes incidentes (primer ingreso) como a pacientes recurrentes (con ingresos previos), dada la elevada tasa de rehospitalización6. Esta diferenciación es muy relevante, dado que los criterios de actuación son distintos. Por otro lado, tras una primera hospitalización se ha señalado que aproximadamente el 50% de los pacientes con un primer diagnóstico de IC fallecen en los 5 años posteriores2. La cronología de las hospitalizaciones y su relación con la mortalidad es trascendente pues afecta al tipo de cuidados y qué medidas preventivas implementar. En este sentido, los datos son escasos y solo un trabajo canadiense indica que las rehospitalizaciones se concentran sobre todo en el periodo previo al fallecimiento7.
El objetivo de este trabajo es describir, en nuestro entorno sanitario, la evolución de la enfermedad de los pacientes incidentes tras su primera hospitalización por IC, y se abordan tanto sus tasas y tendencias como sus características, su perfil de reingresos y su interacción con la mortalidad.
MÉTODOSPoblación del estudioEstudio observacional de cohortes retrospectivas basado en el Registro del Conjunto Mínimo Básico de Datos al Alta Hospitalaria de la Consejería de Salud de la Región de Murcia, base de datos clínico-administrativa que incluye la totalidad de los hospitales (públicos y privados) y dispone de más del 97% de las altas hospitalarias con el diagnóstico codificado. Se obtuvieron todas las altas con diagnóstico principal de IC entre los años 2003 y 2013 (residentes en la Región de Murcia, financiadas por el Sistema Nacional de Salud en los hospitales públicos del Servicio Murciano de Salud o en los hospitales concertados). Se definió insuficiencia cardiaca mediante los códigos de la Clasificación Internacional de Enfermedades, Novena Revisión, Modificación Clínica8 (398.91, 402.01, 402.11, 402.91, 404.01, 404.03, 404.11, 404.13, 404.91, 404.93 y 428.XX). Se excluyeron los ingresos programados (en hospitales públicos) y altas de hospitales de media-larga estancia. Se identificó a los pacientes por medio del código de su tarjeta sanitaria individual. En todo el periodo, un 91,5% de las altas hospitalarias se asignaron a una única persona con base en la tarjeta sanitaria, tras su búsqueda en la base de datos de personas de la Consejería de Salud (PERSAN, base de datos que recoge a todos los usuarios del Sistema Sanitario), lo que permitió su seguimiento en todos los hospitales de la red y a lo largo de todos los años. En el 8,5% restante no se pudo identificar a la persona por carencia o error en la tarjeta, por lo que el seguimiento solo se realizó en el hospital de asistencia1. De esta manera se construyeron los «episodios asistenciales» únicos para cada persona (unión de altas vinculadas, traslado entre hospitales). El marco geográfico del estudio fue la Región de Murcia, que tenía una población de 1.472.049 habitantes según el padrón oficial del año 20139. Dispone de 9 hospitales generales públicos con buena accesibilidad.
Paciente incidente y primera hospitalización por insuficiencia cardiacaSe definió como paciente incidente a aquel con una primera hospitalización por IC en el periodo 2009-2013 y sin hospitalizaciones en el periodo 2003-2008, lo que suponía al menos los 6 años anteriores. Esta definición se estableció tras valorar los criterios de publicaciones previas que han utilizado periodos de 510,11, 412 y 2 años anteriores7 para la definición de paciente incidente y su primera hospitalización por IC. Además, se realizó un análisis interno mediante regresión de joinpoint (versión 4.2.0.213) del porcentaje de pacientes nuevos sobre el total de pacientes asistidos cada año; este porcentaje presentaba un descenso hasta 2009, donde había un punto de inflexión y la pendiente dejaba de tener significación estadística (). En consecuencia, el año 2009 se consideró el primero en que la identificación de paciente incidente como aquel sin hospitalizaciones previas era consistente. Se consideró recurrentes a los pacientes con hospitalizaciones previas en el periodo 2003-2008 y una nueva hospitalización en el periodo estudiado 2009-2013. En ambos casos, paciente incidente o recurrente, la primera hospitalización en el periodo de estudio 2009-2013 fue el episodio índice. La información contenida en el periodo 2009-2013 se agrupó para hacer más robusto el cálculo de la supervivencia y el tiempo hasta el primer reingreso.
Variables de estudioDel episodio índice por IC, en 2009-2013, se obtuvieron todas las variables demográficas y clínicas disponibles en la fuente de información: sexo y edad, duración de la estancia y mortalidad hospitalaria, diagnóstico principal (motivo del ingreso). Los factores de riesgo cardiovascular (diabetes mellitus, hipertensión arterial, dislipemia) y los necesarios para el cálculo del índice de comorbilidad de Elixhauser14 se extrajeron de los diagnósticos secundarios.
Los reingresos se estudiaron dentro de toda el área geográfica, independientemente del hospital en que se produjo el episodio índice, y se clasificaron según su diagnóstico principal en reingreso por IC, por causa cardiovascular (categoría diagnóstica mayor 5 de los Grupos Relacionados por el Diagnóstico, v.2315) y reingreso por cualquier causa. El seguimiento fue hasta el 31 de diciembre de 2015. Se utilizó como fuente de información de la mortalidad el registro PERSAN, que se obtiene de las bajas en asistencia sanitaria por fallecimiento, y el Índice Nacional de Defunciones16, y para las rehospitalizaciones, el Registro Regional del Conjunto Mínimo Básico de Datos al Alta Hospitalaria, consultado en marzo de 2017. La información sobre la población de la Región de Murcia y su mortalidad se extrajo del Centro Regional de Estadística de Murcia9,17. Las tasas estandarizadas se calcularon con base en la población europea estándar18.
Análisis estadísticoLa tendencia de las tasas de hospitalización (2009-2013) se elaboró por medio de una regresión de joinpoint, tras estandarizar las tasas (método directo) para eliminar el efecto de las variaciones de la estructura de la población (edad y sexo). Se consideró el valor del porcentaje de cambio anual estadísticamente significativo si difería de 0 con un valor de p <0,05. La estimación de la supervivencia de la población general (con iguales edad y sexo que el grupo de pacientes incidentes) se realizó con base en la mortalidad observada en la Región de Murcia en 201117. La supervivencia se analizó por medio de curvas de Kaplan-Meier y regresión de Cox, mientras que para el tiempo hasta el primer reingreso se utilizó la función de incidencia acumulada y la regresión de Fine-Gray considerando la muerte como riesgo competitivo; en ambos casos solo se incluyó a los pacientes dados de alta con vida en el episodio índice. Para cada paciente que falleció en el seguimiento, el tiempo de supervivencia desde el alta del episodio índice hasta el fallecimiento se dividió en 10 intervalos iguales (deciles de supervivencia) y se estableció el decil en el que ocurrió cada reingreso. Este análisis permitió establecer la cronología de reingresos respecto al tiempo de supervivencia7. El análisis estadístico se realizó con los programas SPSS (versión 21.0) y R (versión 3.4.3); en este último caso, se utlizaron los paquetes cmprsk y riskRegression para el análisis de riesgos competitivos. El nivel de significación se fijó en 0,05.
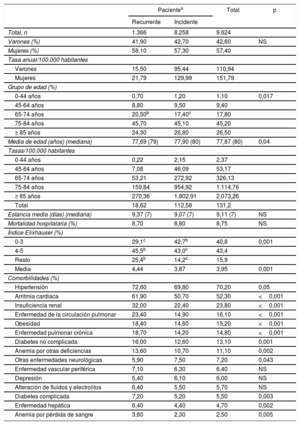
RESULTADOSPrimera hospitalización por insuficiencia cardiacaDesde 2009 hasta 2013, se identificó a 9.624 pacientes con un ingreso por IC, de los que 8.258 eran pacientes nuevos o incidentes, sin hospitalizaciones previas, y 1.366 eran recurrentes, con ingresos previos a 2009. La tabla 1 muestra las características de los pacientes incidentes y recurrentes en el episodio índice del periodo 2009-2013. Los pacientes incidentes difirieron en una menor comorbilidad (índice de Elixhauser bajo, <4 puntos; el 43 frente al 29%; p <0,001), y una menor prevalencia de hipertensión arterial, diabetes mellitus, anemia, enfermedad hepática y otras enfermedades neurológicas.
Características de la cohorte (pacientes incidentes y con ingresos previos)
| Pacientea | Total | p | ||
|---|---|---|---|---|
| Recurrente | Incidente | |||
| Total, n | 1.366 | 8.258 | 9.624 | |
| Varones (%) | 41,90 | 42,70 | 42,60 | NS |
| Mujeres (%) | 58,10 | 57,30 | 57,40 | |
| Tasa anual/100.000 habitantes | ||||
| Varones | 15,50 | 95,44 | 110,94 | |
| Mujeres | 21,79 | 129,99 | 151,79 | |
| Grupo de edad (%) | ||||
| 0-44 años | 0,70 | 1,20 | 1,10 | 0,017 |
| 45-64 años | 8,80 | 9,50 | 9,40 | |
| 65-74 años | 20,50b | 17,40c | 17,80 | |
| 75-84 años | 45,70 | 45,10 | 45,20 | |
| ≥ 85 años | 24,30 | 26,80 | 26,50 | |
| Media de edad (años) (mediana) | 77,69 (79) | 77,90 (80) | 77,87 (80) | 0,04 |
| Tasas/100.000 habitantes | ||||
| 0-44 años | 0,22 | 2,15 | 2,37 | |
| 45-64 años | 7,08 | 46,09 | 53,17 | |
| 65-74 años | 53,21 | 272,92 | 326,13 | |
| 75-84 años | 159,84 | 954,92 | 1.114,76 | |
| ≥ 85 años | 270,36 | 1.802,91 | 2.073,26 | |
| Total | 18,62 | 112,58 | 131,2 | |
| Estancia media (días) (mediana) | 9,37 (7) | 9,07 (7) | 9,11 (7) | NS |
| Mortalidad hospitalaria (%) | 8,70 | 8,80 | 8,75 | NS |
| Índice Elixhauser (%) | ||||
| 0-3 | 29,1c | 42,7b | 40,8 | 0,001 |
| 4-5 | 45,5b | 43,0c | 43,4 | |
| Resto | 25,4b | 14,2c | 15,9 | |
| Media | 4,44 | 3,87 | 3,95 | 0,001 |
| Comorbilidades (%) | ||||
| Hipertensión | 72,60 | 69,80 | 70,20 | 0,05 |
| Arritmia cardiaca | 61,90 | 50,70 | 52,30 | <0,001 |
| Insuficiencia renal | 32,00 | 22,40 | 23,80 | <0,001 |
| Enfermedad de la circulación pulmonar | 23,40 | 14,90 | 16,10 | <0,001 |
| Obesidad | 18,40 | 14,60 | 15,20 | <0,001 |
| Enfermedad pulmonar crónica | 18,70 | 14,20 | 14,80 | <0,001 |
| Diabetes no complicada | 16,00 | 12,60 | 13,10 | 0,001 |
| Anemia por otras deficiencias | 13,60 | 10,70 | 11,10 | 0,002 |
| Otras enfermedades neurológicas | 5,90 | 7,50 | 7,20 | 0,043 |
| Enfermedad vascular periférica | 7,10 | 6,30 | 6,40 | NS |
| Depresión | 5,40 | 6,10 | 6,00 | NS |
| Alteración de fluidos y electrolitos | 6,40 | 5,50 | 5,70 | NS |
| Diabetes complicada | 7,20 | 5,20 | 5,50 | 0,003 |
| Enfermedad hepática | 6,40 | 4,40 | 4,70 | 0,002 |
| Anemia por pérdida de sangre | 3,60 | 2,30 | 2,50 | 0,005 |
NS: no significativo.
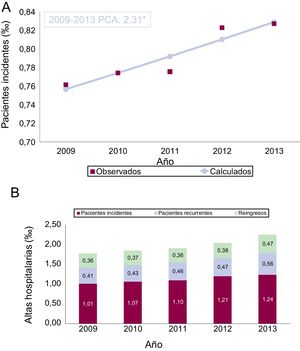
Los pacientes incidentes supusieron una tasa de 1,01/1.000 habitantes en 2009, que se incrementó hasta 1,24 en 2013. El análisis de regresión de joinpoint de las tasas estandarizadas mostró una tendencia creciente y estadísticamente significativa (p <0,05), con un porcentaje de cambio anual del 2,3% (figura 1A). De media, cada año 1,59 personas/1.000 habitantes ingresaron por IC, de las que 1,13 fueron pacientes incidentes (71%). En el análisis por sexo, en los pacientes incidentes se observó un predominio de las mujeres a partir de los 74 años (). En cuanto a las hospitalizaciones, la figura 1B muestra que el incremento de las hospitalizaciones en el periodo se debió tanto a las tasas del primer ingreso de pacientes nuevos o incidentes como al primer ingreso de pacientes recurrentes y a los reingresos por IC de ambos grupos. Cada año se producen una media de 1,97 episodios de hospitalización por IC/1.000 habitantes, de los que el 57% son primeras hospitalizaciones de pacientes nuevos o incidentes y el otro 43% son rehospitalizaciones.
A: tasas estandarizadas de pacientes incidentes con una primera hospitalización por insuficiencia cardiaca (/1.000 habitantes). B: tasas brutas de hospitalizaciones por IC debidas al primer ingreso de pacientes incidentes y recurrentes, y los reingresos de ambos grupos (/1.000 habitantes). PCA: porcentaje de cambio anual (regresión de joinpoint). *Estadísticamente significativo (p <0,05).
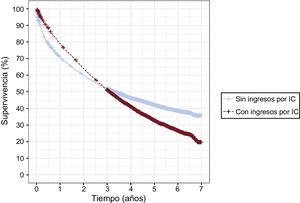
Se siguió a todos los pacientes al menos 2 años, con un seguimiento máximo de 7 años, con una mediana de 3,2 [intervalo intercuartílico, 1,0-4,8] años. La figura 2 muestra la evolución tras la primera hospitalización por IC. A los 7 años, la supervivencia acumulada de los pacientes incidentes era del 33%, significativamente inferior al 67% esperable en la población general de iguales edad y sexo, pero superior al 14% de los pacientes recurrentes (figura 2A) (test de log rank, p <0,001); al año, la supervivencia era del 75, el 94 y el 68% y a los 5 años, del 40, el 76 y el 25% respectivamente. Considerando la muerte como evento competitivo, la probabilidad acumulada de reingreso a los 7 años de la primera hospitalización de los pacientes incidentes (figura 2B) era del 37% por IC, el 49% por causa cardiovascular y el 78% por cualquier causa; y el 22, el 31 y el 54% al finalizar el primer año. El mejor modelo de regresión de Cox para definir el riesgo de muerte incluyó las variables sexo, edad, índice de Elixhauser y estancia media (p <0,005), mientras que para el riesgo de reingreso, la regresión de Fine-Gray incluyó la edad y el índice de Elixhauser ( y ). Como muestra la figura 3, los pacientes incidentes que no tuvieron reingresos hospitalarios por IC presentaron una supervivencia mayor al final del seguimiento; sin embargo, en el periodo inicial la mortalidad fue mayor que la del grupo con reingresos, y luego las trayectorias se entrecruzan. De hecho, el 58% de los fallecimientos en el grupo sin reingresos ocurrió en los primeros 6 meses tras el alta.
Un total de 4.368 pacientes incidentes fallecieron en el periodo de seguimiento, con un total de 7.726 años de seguimiento (media, 1,8 años/persona). La tabla 2 muestra las características de esta cohorte según la necesidad de reingresos. Un 84% de los pacientes tuvieron 1 o más reingresos, lo que supuso un total de 11.867 reingresos: media, 3,2 reingresos/paciente que reingresa; 1,5 reingresos por año de seguimiento en el conjunto (0,4 debidos a IC); 26,6 días de estancia hospitalaria por persona (15 días por año de seguimiento, 4 de ellos debidos a IC). Un 29% de los reingresos se debieron a IC; un 13%, a otras causas cardiovasculares y el 58% restante, a otros motivos ().
Pacientes fallecidos durante el seguimiento tras una primera hospitalización por insuficiencia cardiaca: características según tuvieran reingresos hospitalarios o no
| Reingresos | Total | p | ||
|---|---|---|---|---|
| No | Sí | |||
| Episodio índice | ||||
| Pacientes, n (%) | 690 (15,8) | 3.678 (84,2) | 4.368 | |
| Mujeres % | 58,3 | 57,3 | 57,4 | NS |
| Grupos etarios (%) | <0,001 | |||
| 0-44 años | 0,3 | 0,3 | 0,3 | |
| 45-64 años | 3,9 | 5,4 | 5,1 | |
| 65-74 años | 9,1a | 14,0b | 13,2 | |
| 75-84 años | 40,4a | 49,4b | 48,0 | |
| ≥ 85 años | 46,2b | 30,9a | 33,3 | |
| Media (mediana) | 82,6 (84) | 80,1 (82) | 80,5 (82) | |
| Estancia hospitalaria (días) | <0,001 | |||
| 0-5 | 28,1 | 31,0 | 30,6 | |
| 6-9 | 30,9a | 36,3b | 35,5 | |
| Resto | 41,0b | 32,6a | 34,0 | |
| Media (mediana) | 10,3 (8) | 9,2 (7) | 9,4 (7) | |
| Índice de Elixhauser (%) | <0,001 | |||
| 0-3 | 44,2b | 36,6a | 37,8 | |
| 4-5 | 42,8 | 45,4 | 45,0 | |
| Resto | 13,0a | 18,1b | 17,3 | |
| Media (mediana) | 3,8 (4) | 4,1 (4) | 4,1 (4) | |
| Comorbilidadc(%) | ||||
| Arritmia cardiaca | 49,7 | 54,1 | 53,4 | 0,041 |
| Diabetes sin complicaciones crónicas | 10,3 | 15,0 | 14,2 | 0,001 |
| Diabetes con complicaciones crónicas | 4,3 | 6,4 | 6,1 | 0,042 |
| Obesidad | 8,8 | 13,1 | 12,4 | 0,011 |
| Enfermedad hepática | 2,6 | 4,9 | 4,5 | 0,012 |
| Seguimiento | ||||
| Seguimiento total (años) | 622 | 7.104 | 7.726 | |
| Seguimiento años/persona (mediana) | 0,9 (0,3) | 1,9 (1,6) | 1,8 (1,4) | |
| Tiempo de seguimiento (n) | ||||
| ≤ 6 meses (27,9%) | 400 | 724 | 1.220 | |
| 7 meses a 1 año (14,3%) | 86 | 633 | 623 | |
| 2 años (20,1%) | 88 | 787 | 876 | |
| 3 años (19,4%) | 52 | 660 | 849 | |
| 4 años (7,5%) | 40 | 425 | 327 | |
| 5 años (6,4%) | 15 | 263 | 279 | |
| ≥ 6 años (4,4%) | 9 | 186 | 194 | |
| Número de reingresos | 11.867 | 11.867 | ||
| Reingresos/persona (intervalo) | 3,2 (1-38) | 2,7 (0-38) | ||
| Reingresos/año seguimiento | 1,7 | 1,5 | ||
| Estancia hospitalaria (días) | 116.056 | 116.056 | ||
| Estancia hospitalaria (días)/persona (intervalo) | 31,6 (1-304) | 26,6 (1-304) | ||
| Estancia hospitalaria (días)/año de seguimiento | 16,3 | 15,0 | ||
NS: no significativo.
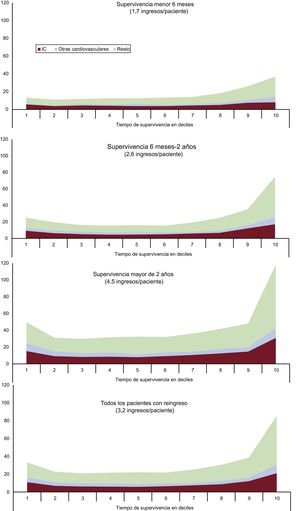
Para cada persona, el tiempo de supervivencia entre el alta de la primera hospitalización y el fallecimiento se dividió en 10 periodos iguales o deciles de tiempo de supervivencia. La figura 4 muestra la cronología de los reingresos según el decil de tiempo de supervivencia en el que ocurre el reingreso. En los pacientes con supervivencia <6 meses (el 20%, cada decil dura hasta 18 días), el 48% de los reingresos se acumularon en los últimos 3 deciles antes del fallecimiento; en los pacientes con supervivencia entre 6 meses y 2 años (el 38%, cada decil dura entre 19 y 72 días), fue del 51%, y en los pacientes con supervivencia >2 años (el 42%, cada decil dura entre 73 y 255 días), del 46%. En conjunto, el 48% de los reingresos ocurrieron en los últimos 3 deciles de tiempo de supervivencia. Las respectivas tasas para los primeros 2 deciles fueron del 14,8, el 17,1 y el 17,9%; en conjunto, el 17,4% de reingresos ocurrieron en los primeros 2 deciles de tiempo de supervivencia. El patrón fue similar para los reingresos por IC y por otras causas cardiovasculares, aunque menos visible por el número de casos. Por lo tanto, el patrón de reingresos presenta un patrón en J, en el que predominan las rehospitalizaciones en el periodo previo al fallecimiento (figura 4).
DISCUSIÓNEste trabajo, basado en el análisis de una población bien definida, muestra que la tasa estandarizada de pacientes incidentes por IC presenta una tendencia ascendente y supone un elevado porcentaje del total de las personas que ingresan por IC (2/3), aunque su peso en el total de las altas hospitalarias es menor (1/2). La primera hospitalización por IC no solo identifica una mayor mortalidad en el seguimiento respecto a la población general, sino que a la vez el patrón de reingresos se determina por el tiempo de supervivencia y muestra una morfología en J, de modo que la mayoría de los reingresos se acumulan en el periodo previo al fallecimiento.
En la mayoría de los pacientes el diagnóstico de IC comienza con una hospitalización, dado que esta es la forma más frecuente de inicio19. En los últimos años se han publicado una serie de estudios que indican una tendencia descendente de las hospitalizaciones por IC10,20,21. En este sentido, este estudio trata de aportar nuevos datos poblacionales de nuestro medio, centrándose en el conocimiento de la evolución de los pacientes tras su primer ingreso hospitalario por IC. Para ello, resulta fundamental centrarse en el análisis de las personas, y no en la frecuentación hospitalaria, ya que una misma persona puede contribuir a múltiples hospitalizaciones22.
Hasta ahora la mayoría de los trabajos publicados abordan las hospitalizaciones sin diferenciar entre pacientes incidentes y recurrentes. Los únicos estudios poblacionales de tendencias en primeras hospitalizaciones se refieren a Escocia, Italia (Lombardia) y Dinamarca, y todos muestran una reducción de las tasas en el periodo estudiado de 1990-199623, 1995-200312, 2005-201224 y 1995-201211, respectivamente, datos que contrastan con los nuestros. La tasa que se observa es menor que la publicada; posibles explicaciones podrían ser diferencias socioeconómicas, en la oferta y uso de los servicios sanitarios24,25, así como la inclusión del diagnóstico secundario además del principal10,23. En el presente trabajo solamente se incluyó el diagnóstico principal, por ser la opción más restrictiva para no incurrir en problemas de clasificación errónea que pudieran enmascarar la verdadera tendencia. Se evaluó a pacientes tanto incidentes como recurrentes en el mismo periodo, lo que permite conocer la contribución relativa al total de hospitalizaciones por IC. Solo el estudio de Lombardia10 aporta datos en este sentido y refleja que los incidentes supusieron el 59% de los pacientes y el 27% de las hospitalizaciones, pero la metodología de ese estudio fue diferente e incluyó a pacientes con miocardiopatías, sin IC y con diagnósticos secundarios. El hecho de que nuestras cifras sean superiores (el 71 frente al 57%) refleja diferencias metodológicas y sociosanitarias, pero no es óbice para constatar que en nuestro medio hay que abordar ambos problemas, las hospitalizaciones incidentes y recurrentes. Por otro lado, la elevada mortalidad de los pacientes, en particular de los recurrentes, hace que la contribución relativa se mantenga en el tiempo. En cualquier caso, los pacientes recurrentes deben ser un objetivo asistencial, dado que suponen aproximadamente la mitad de la carga de todas las hospitalizaciones.
El siguiente aspecto relevante de nuestro trabajo es la descripción de la evolución tras la primera hospitalización por IC. La supervivencia a los 5 años fue del 40%, la mitad de la esperable en la población general, lo que muestra que la primera hospitalización por IC identifica un mal pronóstico, máxime si se tiene en cuenta que la mortalidad intrahospitalaria ya fue de un 8,8%. Aunque la mortalidad no se deba exclusivamente a la IC, indudablemente la edad y el resto de las comorbilidades también juegan su papel, este mal pronóstico puede equipararse al de algunas neoplasias (pulmón, colorrectal, próstata y mama), como ya se ha señalado5,26.
Numerosos trabajos muestran que el riesgo de reingreso de estos pacientes es elevado: un 67% reingresará en el primer año tras el alta7,27. En nuestro caso, tras el análisis considerando la muerte como riesgo competitivo, también es elevado (el 54% en el primer año), pero la rehospitalización se debería interpretar desde la perspectiva de la trayectoria de la supervivencia del paciente, para que ayude a implantar estrategias que permitan abordar este problema, como han apuntado algunos autores28. En 2012, Chun et al.7 abordaron la evolución tras una primera hospitalización, y mostraron que la mayoría de los reingresos hospitalarios ocurren en 2 periodos, el inicial tras el alta e inmediatamente antes del final de la vida. En el editorial referido a ese trabajo28, Desai propone una curva «bimodal» en la que las readmisiones tienen 3 fases: una primera de reingresos precoces, una segunda de meseta y otra final de reingresos antes del fallecimiento. En nuestro trabajo, usando una metodología similar, se encontró que casi la mitad de los reingresos se acumulan antes del momento del fallecimiento, y en la medida en que aumenta el tiempo de supervivencia por encima de 2 años, y por lo tanto disminuye la gravedad del paciente, la curva adopta una forma de J en la que los reingresos se concentran en el periodo inicial tras el alta y, de manera más acusada, en el periodo previo al fallecimiento. Este fenómeno fue similar para todas las causas de reingreso. Por otro lado, cuando se considera solo a los pacientes sin reingresos, más de la mitad de los fallecimientos se concentran en los primeros 6 meses tras el alta, lo que indica que entre ellos hay una población cuyo primer ingreso también refleja un riesgo de mortalidad precoz tras el alta. En conjunto, estos hallazgos tienen trascendencia para la gestión de la enfermedad, dado que ponen de relevancia la importancia de la estratificación del riesgo al alta y la planificación de la continuidad de cuidados. Tras el alta, los pacientes más graves fallecen precozmente sin necesidad de reingresos, pero la inmensa mayoría consume recursos hospitalarios por reingresos, tanto precoces como, especialmente, por cuidados al final de la vida, lo que lleva a la necesidad de potenciar que esos cuidados sean ambulatorios y domiciliarios. Otro aspecto de interés es que, de los 15 días de reingreso por persona/año, solo 4 se debieron a IC. Por lo tanto, desde un punto de vista poblacional, la mayoría de las estancias hospitalarias (2/3) se deben a causas no directamente relacionadas con la IC, lo que de nuevo apoya los programas multidisciplinarios de atención a la enfermedad.
LimitacionesEntre las limitaciones del estudio se encuentran las propias de utilizar una base de datos clínico-administrativa; en nuestro caso tiene una alta exhaustividad (más del 97% de las altas con diagnóstico codificado), aunque supeditada a la bondad de la información clínica recogida y la correcta asignación del código diagnóstico. Otros estudios incluyen a pacientes con diagnóstico secundario de IC, pero nuestro trabajo solo consideró diagnósticos principales para primar la estimación de la incidencia de ingresos realmente debidos a IC, sobre otros diagnósticos secundarios menos fiables. La determinación del periodo para definir al paciente incidente es una decisión crítica que se llevó a cabo a través de una regresión de joinpoint, mientras que en otros estudios se realizó por conveniencia y basado en periodos más cortos. En cuanto a la cronología de los reingresos, hay que tener en cuenta que no todos los pacientes han fallecido en los 7 años de seguimiento, por lo que los resultados pueden tener cierto grado de sobrestimación, ya que los supervivientes tendrían menos gravedad y riesgo de reingreso.
CONCLUSIONESLa primera hospitalización por IC mantiene una tendencia creciente y supone una elevada carga asistencial. En su evolución, su mortalidad duplica a la de la población general ajustada por edad y sexo y conlleva una elevada necesidad de rehospitalizaciones, entre las que predominan las no relacionadas con IC, que se acumulan principalmente antes del fallecimiento. Este estudio confirma la necesidad de cuidados multidisciplinarios ambulatorios, que incluyan cuidados al final de la vida.
CONFLICTO DE INTERESESNo se declara ninguno.
- –
La hospitalización por IC supone una elevada carga asistencial y sociosanitaria, pero la evolución de los pacientes incidentes con una primera hospitalización por IC no está establecida en nuestro entorno, en particular la interacción entre supervivencia y rehospitalizaciones.
- –
La primera hospitalización por IC mantiene una tendencia creciente en nuestro entorno sanitario (1,24/1.000 habitantes) y supone una elevada carga asistencial (el 71% de los pacientes y el 57% de la hospitalizaciones).
- –
Tras una primera hospitalización por IC, la supervivencia (el 40% a los 5 años) es la mitad que la de la población general ajustada por edad y sexo, con una elevada necesidad de rehospitalizaciones (en el primer año el 54% precisó reingreso por cualquier causa y el 22% por IC).
- –
El patrón de reingresos muestra una forma en J en relación con el tiempo de supervivencia, de modo que casi la mitad de los reingresos se acumulan en los últimos 3 deciles de supervivencia antes del fallecimiento.
El presente trabajo pudo realizarse gracias al trabajo de los profesionales de la salud que, al realizar su labor, han permitido la obtención de la información.