El uso de sistemas de predicción del riesgo comienza a ser una práctica sistemática en muchos procedimientos de la atención médica, especialmente en cirugía cardiaca, lo que permite realizar una evaluación adecuada de resultados de la práctica clínica real. Después de demostrar que la cirugía coronaria mejora la supervivencia, el estado sintomático y la calidad de vida mediante ensayos clínicos aleatorizados1,2, el interés sobre los determinantes de su efectividad ha ido creciendo progresivamente. Asimismo, los instrumentos de predicción del riesgo de mortalidad hospitalaria son una buena herramienta para la evaluación del riesgo/beneficio y de la calidad asistencial, como lo demuestran la gran proliferación de modelos y su uso generalizado3-6.
En la sanidad pública catalana, la cirugía coronaria se realiza sobre todo en centros de gestión pública, pero una proporción considerable de los pacientes se remite a centros de gestión privada. El estudio CIRCORCA7,8, realizado en el año 1997, permitió conocer que la mortalidad asociada con esta intervención era entonces alta y significativamente superior en la sanidad financiada con recursos públicos que en la sanidad de financiación privada. Sin embargo, no podía descartarse que esta diferencia fuera atribuible a las distintas características basales de la población atendida en ambos sistemas de financiación sanitaria. Cuando se analizaba por separado a los pacientes procedentes de la sanidad pública y se comparaban los resultados entre centros de gestión pública y privada, la diferencia era menor y no significativa, en consonancia con otro estudio realizado por la Agència d'Avaluació de Tecnologia i Recerca Mèdiques (AATRM)9. Sin embargo, al no ser objetivo del estudio la comparación según el tipo de gestión, no había una muestra suficiente ni se aplicó una metodología específica para el ajuste del riesgo.
El presente estudio tiene como objetivo comparar las tasas de mortalidad hospitalaria ajustadas por el riesgo quirúrgico y las características de riesgo preoperatorio de pacientes, atendidos en la sanidad pública catalana, operados por primera vez de bypass aortocoronario aislado en hospitales de gestión pública o privada.
MÉTODOS
Recogida de datos
Se recogieron de forma prospectiva los datos de todos los pacientes procedentes de la sanidad pública en los que se indicaba una primera intervención de injerto aortocoronario sin otras intervenciones asociadas, desde octubre de 2001 hasta octubre de 2003, en 3 hospitales de gestión pública (los otros 2 hospitales de Cataluña donde se realiza cirugía de revascularización coronaria no se incluyeron por razones logísticas) y 2 hospitales de gestión privada de Cataluña (los 2 únicos centros privados en Cataluña en los que se opera a pacientes de la sanidad pública). Las características estructurales de los 5 centros participantes se presentan en la tabla 1. Cabe destacar que tan sólo uno de los cirujanos correspondientes a los hospitales privados forma también parte del equipo de un centro público.
En cada centro, un miembro del equipo quirúrgico o del servicio de cardiología era el encargado de revisar las programaciones para cirugía coronaria y de rellenar el cuestionario de recogida de datos mediante entrevista con el paciente, revisión de la historia clínica e informes de alta.
Se realizaron controles de calidad de la recogida de datos mediante revisión de una selección aleatoria del 10% de las historias clínicas por un investigador externo y mediante comparación con la base de datos del Conjunto Mínimo Básico de Datos al alta hospitalaria.
Evaluación del riesgo quirúrgico
Se evaluó el riesgo quirúrgico mediante 2 modelos predictivos desarrollados y validados en distintos ámbitos a partir de modelos de regresión logística. La descripción de ambos modelos se presenta en la tabla 2, junto con las puntuaciones asignadas a cada factor predictor del riesgo. El modelo de la AATRM se desarrolló en Cataluña en el año 199410 para la predicción de la mortalidad de la cirugía cardiaca, incluida la cirugía valvular, coronaria y mixta. De las 11 variables que contempla se recogió la información de las 9 que son aplicables a una primera cirugía coronaria aislada: la edad, el antecedente reciente (menos de 4 semanas) de infarto de miocardio, el grado funcional III o IV según la clasificación de la Canadian Cardiovascular Society, la presencia de enfermedad hepática, aneurisma ventricular izquierdo, insuficiencia renal con valor de creatinina ≥1,5 mg/dl y shock cardiogénico, la necesidad de ventilación mecánica prequirúrgica y la indicación urgente o emergente. La presencia de cada uno de estos factores interviene de forma aditiva en la puntuación de riesgo resultante, que puede estratificarse en 5 niveles de riesgo: bajo cuando la puntuación es entre 0 y 10, moderado entre 11 y 15, alto entre 16 y 20, muy alto entre 21 y 30 y extremo cuando es ≥ 31.
El EuroSCORE se desarrolló y validó6,11 en el ámbito europeo. Igual que la anterior, se desarrolló para predecir el riesgo quirúrgico de la cirugía cardiaca y es una escala aditiva, en la cual intervienen las siguientes variables (una vez excluidas las que se refieren a la reintervención o a las intervenciones valvulares o mixtas): la edad, el sexo, la enfermedad pulmonar crónica, la presencia de arteriopatía extracardiaca y disfunción neurológica, la creatinina > 200 µmol/l, angina inestable (necesidad de nitratos intravenosos antes de la anestesia), la disfunción ventricular izquierda moderada o severa, el antecedente reciente (< 90 días) de infarto de miocardio, la hipertensión pulmonar sistólica, la indicación emergente y el estado preoperatorio crítico. La puntuación resultante puede estratificarse en 3 niveles de riesgo: bajo (0-2), moderado (3-5) y alto (≥ 6).
Se definió la mortalidad hospitalaria como la muerte por cualquier causa durante o después de la intervención y hasta el alta hospitalaria, o dentro de un período de 30 días después de la intervención.
Se compararon las características basales de los pacientes, las características del proceso quirúrgico y la mortalidad hospitalaria estratificada según los niveles de riesgo definidos mediante ambos modelos entre los centros agrupados según el tipo de gestión pública o privada. El ajuste de la tasa de mortalidad según el riesgo se hizo mediante el cálculo de la razón de mortalidad estandarizada (RME), que es el cociente entre las muertes observadas y las muertes esperadas. Para obtener las muertes esperadas, se ajustó la ecuación logística a las características de riesgo de la población de estudio. La ecuación logística para el EuroSCORE puede obtenerse de Roques et al12, y la ecuación del modelo de la AATRM10 se obtuvo de los autores (JMVP y VM).
Se analizaron los predictores basales de mortalidad hospitalaria mediante un modelo de regresión logística. Para la construcción del modelo se seleccionaron las variables que presentaban una asociación con la mortalidad hospitalaria con un nivel de significación < 0,1 y, de entre las variables independientes que presentaban un alto nivel de colinealidad, se seleccionaron aquellas de las que podía suponerse mayor objetividad en la recogida de datos.
Además, las prevalencias de los factores de riesgo y la tasa de mortalidad hospitalaria de los hospitales que participaron en el presente estudio se compararon con los de un estudio anterior7,8 para valorar los cambios que se han producido en el perfil de riesgo y en la mortalidad quirúrgica en Cataluña.
RESULTADOS
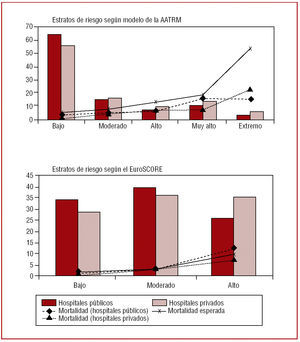
De los 1.640 pacientes programados para cirugía en el período de estudio, 1.605 fueron operados; 1.267 en los centros de gestión pública y 338 en los de gestión privada. La mediana del tiempo de espera de los 751 pacientes con indicación electiva fue de 43 días (percentil 25, 22 días; percentil 75, 69 días). En la tabla 3 se presentan las características basales de los pacientes en el momento de la intervención según se operaran en centros de gestión pública o privada. No se hallaron diferencias entre ambos tipos de centro en las características demográficas, en los factores de riesgo cardiovascular ni en los antecedentes de enfermedad cardiovascular. De forma significativa, en los centros públicos se realizó un mayor número de intervenciones de múltiples injertos arteriales y sin circulación extracorpórea. Sin embargo (tabla 4), en los centros de gestión privada se operó con mayor frecuencia a los pacientes en situación urgente, con angina inestable, peor grado funcional y disfunción renal. La puntuación de riesgo según ambas escalas fue superior en los centros de gestión privada (fig. 1).
Fig. 1. Porcentaje de pacientes y mortalidad hospitalaria en cada uno de los estratos de riesgo definidos según ambas escalas de ajuste, en hospitales de gestión pública y privada. AATRM: Agència d'Avaluació de Tecnologia i Recerca Mèdiques.
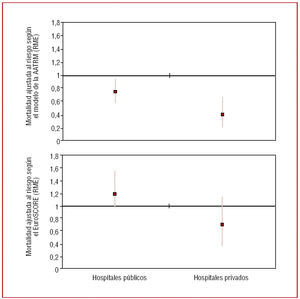
No se hallaron diferencias estadísticamente significativas en las tasas crudas de mortalidad hospitalaria (tabla 5): 5,13% (intervalo de confianza [IC] del 95%, 3,9-6,63) en centros públicos y 3,55% (IC del 95%, 1,7-5,5) en los privados (odds ratio [OR] bruta = 0,68; IC del 95%, 0,36-1,28). La OR ajustada por los niveles de riesgo definidos según el EuroSCORE fue de 0,56 (IC del 95%, 0,29-1,06) y según la escala de la AATRM de 0,56 (IC del 95%, 0,29-1,07). Como puede observarse en la figura 2, aunque la RME fue inferior en los 2 centros de gestión privada, la diferencia con la RME de los 3 hospitales públicos no fue estadísticamente significativa. Al utilizar la escala de la AATRM para ajustar el riesgo, todas las estimaciones y sus intervalos de confianza estaban por debajo de 1, lo que indica una mortalidad observada significativamente inferior que la esperada.
Fig. 2. Mortalidad observada, esperada y ajustada (observada/esperada) según ambas escalas de ajuste en hospitales de gestión pública y privada. AATRM: Agència d'Avaluació de Tecnologia i Recerca Mèdiques.
Los predictores independientes de mortalidad hospitalaria en la población de estudio (tabla 6) fueron la edad, la depresión severa de la función ventricular, el estado crítico preoperatorio, la insuficiencia renal, el antecedente reciente de infarto agudo de miocardio, la presencia de enfermedad pulmonar obstructiva crónica, la presencia de arteriopatía periférica y la presencia de angina (tanto si se definía como la necesidad de nitratos intravenosos en el momento de la intervención como si se valoraba según la presencia de crisis de angina de reposo en las 72 h previas a la intervención). Al ajustar por estas variables de riesgo, el tipo de gestión del hospital tuvo una influencia significativa sobre la mortalidad hospitalaria, mientras que el carácter de gestión privada fue predictor de mayor supervivencia (OR = 0,43; IC del 95%, 0,21-0,87). Al introducir en el modelo una variable indicadora de la actividad del cirujano (número de intervenciones realizadas por cada cirujano en los pacientes del estudio), ésta aparecía también asociada con una mayor supervivencia cuando mayor era el número de intervenciones (OR por cada 10 intervenciones = 0,95; IC del 95%, 0,90-1) y no modificaba significativamente la estimación de los parámetros de las otras variables incluidas en el modelo. La OR para el carácter de gestión privada aumentaba de 0,43 a 0,49 (IC del 95%, 0,24-1).
Los resultados de la comparación entre los 4 hospitales participantes en este estudio que participaron también en un estudio anterior (tabla 7) mostraron que, mientras que la prevalencia de la mayoría de indicadores de riesgo era similar en ambos períodos de estudio (p. ej., 65 frente a 63 años de edad, tasa de indicaciones urgentes del 55 frente al 56%; el 14 frente al 16% de pacientes con enfermedad pulmonar obstructiva crónica), la tasa cruda de mortalidad hospitalaria se ha reducido a casi la mitad, del 10 al 4,9%.
DISCUSION
El objetivo del presente estudio fue analizar específicamente si el tipo de gestión hospitalaria (pública o privada) se asocia en Cataluña con tasas de mortalidad hospitalaria distintas. Nos formulamos esta pregunta a partir de un estudio previo7,8 en el que surgía la hipótesis de dicha diferencia. La existencia de este estudio previo realizado sobre la misma base poblacional y con definiciones comparables de las características de riesgo nos permitió, además, analizar los cambios en el perfil de riesgo y la mortalidad hospitalaria en un período de 7 años.
El hallazgo fundamental de este estudio es la ausencia de diferencias en la tasa de mortalidad observada entre los 2 grupos de hospitales, aunque sí hay diferencias en algunas características de riesgo, el cual es algo mayor en los pacientes operados en los hospitales privados. Las diferencias no estaban relacionadas con los factores de riesgo basales como serían, por ejemplo, la edad, los antecedentes de enfermedad cardiovascular o la presencia de otras enfermedades concomitantes, por lo que cabe suponer que los pacientes de la sanidad pública que son derivados a los hospitales de gestión privada para la intervención no son seleccionados en función de su situación de riesgo basal ni de sus características sociodemográficas.
A pesar de que en los centros públicos se operó a pacientes con enfermedad coronaria más grave (mayor porcentaje de pacientes con enfermedad de 3 vasos o de la descendente anterior proximal), los factores que más contribuyeron a la diferencia de riesgo fueron el peor grado funcional, la mayor necesidad de nitratos intravenosos y la mayor frecuencia de crisis de angina de reposo en las 72 h previas a la intervención en los pacientes que se derivan a los centros de gestión privada, con indicación urge nte o emergente en el 66% de los casos. Todos estos factores son indicadores de una situación de mayor inestabilidad en el momento de la intervención y, a diferencia de los factores relacionados con la anatomía coronaria (enfermedad de 3 vasos, tronco común o descendente anterior proximal), aparecen en la mayoría de escalas de riesgo como predictores de mortalidad hospitalaria.
Es poco probable que estas diferencias (ya comprobadas en el estudio CIRCORCA) se deban al azar, sino que probablemente obedecen a características del proceso asistencial más que a diferencias en la situación basal de los pacientes: cabe suponer que, en los hospitales privados analizados, la política asistencial permite o conduce a una operación más precoz de los pacientes inestables, lo que a su vez determina un menor tiempo desde la última crisis de angina y la necesidad más frecuente de nitratos intravenosos. Si bien puede argumentarse que las diferencias en el uso de nitratos podrían reflejar distintos hábitos terapéuticos más que una auténtica diferencia en el riesgo, es bien aceptado que una operación más próxima en el tiempo a la fase de inestabilidad (crisis de angina de reposo) conlleva un mayor riesgo quirúrgico6,10. Este riesgo más elevado queda bien ilustrado por el hallazgo de que, independientemente del tipo de gestión del centro, la operación de los pacientes con necesidad de nitratos intravenosos fue predictor de mayor mortalidad (con una OR ajustada = 2,9, tal como aparece en la tabla 4).
Debido a esta diferencia en el perfil de riesgo, la mortalidad ajustada fue mayor (aunque sin alcanzar significación estadística) en los hospitales públicos que en los de gestión privada, y la variable definida como gestión privada del centro apareció como predictor de mejor supervivencia al ajustar por las características basales que influyen en la mortalidad hospitalaria. Esta diferencia, aunque pequeña, es consistente con lo observado en nuestro anterior estudio e indica un proceso asistencial distinto en ambos tipos de hospitales.
Globalmente, la tasa de mortalidad observada fue baja (4,7%) y no distinta de la que cabría esperar al aplicar la ecuación de riesgo del EuroSCORE, tanto en los hospitales de gestión pública como en los de gestión privada. Al estimar la mortalidad esperada mediante la ecuación de la AATRM, ésta fue marcadamente superior a la observada en todos los centros.
Un hallazgo importante es la constatación de una aparente mejora de los resultados de la cirugía coronaria en los últimos años, en consonancia con las tendencias en otras comunidades autónomas13. Los datos muestran que 4 hospitales (2 públicos y 2 privados) que participaron en ambos estudios, el primero en 1997, han reducido su tasa de mortalidad quirúrgica a pesar de que la población operada tenía prevalencias similares (o superiores) de los indicadores de riesgo más importantes. Este hallazgo sería difícil de interpretar sin suponer una importante mejora en la calidad del proceso asistencial, mejora que puede relacionarse, en parte, tanto con las intervenciones de gestión sanitaria como con la diseminación de resultados de estudios como éste.
La estimación de la mortalidad mediante modelos de riesgo depende, además de los factores de riesgo considerados, de los resultados de la cirugía en la cohorte que se utilizó para derivar el modelo de riesgo. El EuroSCORE se desarrolló a partir de los datos recogidos en 128 centros de participación voluntaria de 8 países europeos en el año 1995. La mortalidad hospitalaria observada para la cirugía coronaria en los hospitales españoles que participaron fue del 6,8%, mientras que en el resto de países fue entre el 1,5% en Finlandia y el 3,7% en el Reino Unido14.
La escala de riesgo de la AATRM, en cambio, se desarrolló a partir de los datos recogidos en todos los centros (públicos y privados) de Cataluña que realizaron más de 150 intervenciones de cirugía cardiaca en el año 1993. En este período se observó una mortalidad hospitalaria (a los 30 días) del 8,1% para la cirugía coronaria aislada. Ante una igualdad de riesgo, la escala catalana estima una mortalidad esperada similar a los resultados que se obtenían en la Comunidad Autónoma de Cataluña en 1994 y, por tanto, sobrestima el riesgo actual de la cirugía. Este hallazgo indica la necesidad de actualizar los modelos de ajuste15 y la utilidad de los modelos locales para realizar comparaciones históricas, y la de los modelos globales para las comparaciones internacionales o entre sistemas de salud16.
A pesar de las limitaciones que puedan tener los sistemas de ajuste del riesgo17, la gran consistencia entre los resultados obtenidos mediante 3 estrategias distintas para el cálculo de la asociación entre el tipo de gestión y la mortalidad hospitalaria (el uso de dos modelos de riesgo, uno de ámbito local y otro de ámbito europeo, y el ajuste por las características basales de la población de estudio) indica que debe haber una asociación real entre el tipo de gestión y la mortalidad hospitalaria de una magnitud incierta pero que ha sido estimada en una OR de aproximadamente 0,50. Ésta es una magnitud no despreciable pero que debe interpretarse a la luz de las limitaciones relativas a la población de estudio que se comentan a continuación. Cabe señalar ante todo que este estudio no pretende investigar con detalle la naturaleza de dicha asociación, que probablemente debería ser objeto de estudios más específicos.
En primer lugar, aunque los centros de gestión privada participantes constituyen la totalidad de centros de este tipo donde se opera, por concierto con el Instituto Catalán de la Salud, a pacientes públicos, son tan sólo 2 hospitales. No puede excluirse que su tipo de gestión sea un carácter más en las diferencias de proceso asistencial.
En segundo lugar, por razones logísticas sólo fue posible incluir a 3 de los 5 hospitales públicos catalanes que realizan cirugía coronaria. No ha habido modificaciones en la infraestructura de los 2 restantes desde nuestro anterior estudio, en el que sí participaron.
En tercer lugar, la muestra del estudio, a pesar de ser suficiente para el objetivo fundamental, no permite excluir que, con la inclusión de más centros o mayor período de observación, se pusieran de manifiesto diferencias ahora no patentes. Asimismo, debería tenerse en cuenta la naturaleza jerárquica de los datos (pacientes operados en distintos centros con distintas características asistenciales), pero el reducido número de centros no permitía realizar un modelo multinivel y ajustar así por el efecto del centro18. Sin embargo, se realizó un análisis previo en el que se introducía la variable categórica «centro» y ésta no mostró un efecto significativo en la mortalidad hospitalaria.
Otras circunstancias podrían ciertamente explicar los hallazgos de este estudio, como el distinto número de intervenciones por cirujano (tabla 1) o las distintas prácticas en los cuidados postoperatorios, pero hay que tener en cuenta que éstas no son necesariamente ajenas al modelo de gestión. Por ejemplo, ya en un estudio previo7,8 se halló una distribución más eficiente de cirujanos por paciente en los centros privados, hecho que a menudo se asocia con los resultados del procedimiento19. También en este estudio, el volumen de pacientes operados por cada cirujano se asocia con una mayor supervivencia, además de reducir ligeramente la asociación entre el tipo de gestión y la mortalidad hospitalaria. Este hecho indica que la actividad del cirujano puede ser, entre muchos otros, uno de los factores que explique la diferencia entre centros públicos y privados.
De forma similar, la condición docente de los centros públicos puede hacerlos más proclives a desigualdades de calidad asistencial20,21, tanto por la participación de profesionales menos experimentados como por la mayor tendencia a utilizar procedimientos más novedosos y técnicamente más complejos. Por el contrario, como se observa en la tabla 2, es en los centros de gestión pública donde se realizan más intervenciones con múltiples injertos arteriales y sin circulación extracorpórea que, por su parte, podrían ser indicadoras de mayor calidad asistencial. Además, la decisión, ya discutida con anterioridad, de operar a los pacientes en situación más inestable en hospitales privados es otro ejemplo de que el proceso asistencial depende tanto de criterios profesionales como del tipo de gestión. Las diferencias en la estructura o en el proceso asistencial entre hospitales públicos y privados que podrían explicar diferencias en el resultado deberían ser, sin embargo, objeto de otros estudios diseñados para este propósito.
El interés en demostrar una asociación entre las distintas modalidades de gestión (determinantes tanto de las características de la población atendida como del proceso asistencial) y las diferencias en el resultado no es nuevo. En otros contextos y en relación con otros procedimientos22,23, hay algunos ejemplos de este tipo de comparación, pero todavía no se ha desarrollado un marco conceptual en el que interpretar estos hallazgos de manera consistente, y menos en el campo de la revascularización miocárdica, en el que se han producido importantes cambios en los últimos años. Cabe mencionar un estudio reciente en el que se comparaban los resultados de procedimientos de revascularización cardiaca entre centros especializados y los resultados generales en una amplísima muestra de pacientes24. El 80% de los centros especializados era privado con ánimo de lucro, mientras que el 70% de los hospitales generales era sin ánimo de lucro y la OR para mortalidad después de cirugía coronaria favorecía a los primeros, aunque el efecto se reducía cuando se tenía en cuenta el volumen de procedimientos, hecho que se ha asociado con el resultado en otros estudios25.
CONCLUSIONES
El estudio Avaluació del Risc de la Cirurgia coronària a cAtalunya (ARCA) permite llegar a las conclusiones siguientes: a) la mortalidad hospitalaria de un primer injerto aortocoronario en los pacientes de la sanidad pública en Cataluña es, tanto en centros públicos como privados, equivalente o inferior a la esperada según 2 instrumentos de ajuste de riesgo; b) sin embargo, el ajuste según las características de los pacientes indica una diferencia favorable a los centros de gestión privada y compatible con diferencias en el proceso asistencial, y c) la disminución de la mortalidad hospitalaria con respecto a un estudio previo permite constatar una tendencia general de mejora del proceso asistencial en la cirugía coronaria en Cataluña en los últimos años.
AGRADECIMIENTO
Los autores desean expresar su agradecimiento a Josep Ramon Marsal por la revisión de la metodología estadística para la versión final del manuscrito.
Investigadores del estudio ARCA
M. Murtra: Servicio de Cirugía Cardiaca. Hospital Universitario Vall d'Hebron. Barcelona. C. Sureda, M.A. Castro, X. Ruyra: Servicio de Cirugía Cardiaca. Hospital Germans Trias i Pujol. Badalona. B. Romero, F. Callejo, A. Arís: Hospital de la Santa Creu i Sant Pau. Barcelona. C. Martínez-Useros, J. Mulet: Hospital General de Catalunya. Sant Cugat del Vallès. M. Sanz, O. Solé. Centre Cardiovascular Sant Jordi. Barcelona.
Véase editorial en págs. 414-7
Al final de artículo se relacionan los investigadores del estudio ARCA.
Este estudio ha sido financiado por la Agencia de Evaluación de Tecnología e Investigación Médicas de Cataluña (AATRM: 061/22/2000) y parcialmente por el Instituto de Salud Carlos III (Red IRYSS: G03/202).
Correspondencia: Dr. C. Permanyer-Miralda.
Unidad de Epidemiología. Servicio de Cardiología.
Hospital Universitario Vall d'Hebron.
P.o Vall d'Hebron, 119-129. 08035 Barcelona. España.
Correo electrónico: gpermany@vhebron.net
Recibido el 7 de octubre de 2005. Aceptado para su publicación el 2 de marzo de 2006.