Un 4% de los pacientes con dolor torácico agudo y troponinas y electrocardiograma normales presentan eventos cardiacos adversos como consecuencia del síndrome coronario agudo no diagnosticado. El presente estudio compara la utilidad diagnóstica de la tomografía cardiaca y el ecocardiograma de ejercicio en pacientes con probabilidad baja-intermedia de enfermedad coronaria.
MétodosSe incluyó prospectivamente a 69 sujetos con dolor torácico agudo y troponinas y electrocardiograma normales a los que se realizó una tomografía cardiaca y un ecocardiograma de ejercicio. Los pacientes con al menos una lesión ≥ 50% o una puntuación de calcio de Agatston ≥ 400 en la tomografía cardiaca, ecocardiograma de ejercicio positivo o con resultados no concluyentes ingresaron para completar estudio.
ResultadosEl síndrome coronario agudo se confirmó en 17 casos (24,6%), cifra inferior al 42% sospechado según los hallazgos de la tomografía cardiaca (p<0,05) y no significativamente diferente del 29% sospechado por el ecocardiograma de ejercicio (p=0,56). El ecocardiograma de ejercicio fue normal en el 37% de los casos con tomografía cardiaca patológica. La tomografía cardiaca proporcionó una sensibilidad superior (el 100 frente al 82,3%; p=0,21) pero una especificidad inferior (el 76,9 frente al 88,4%; p=0,12) que el ecocardiograma de ejercicio, aunque sin significación estadística. Un valor de corte de estenosis coronaria del 70% mejoró la especificidad de la tomografía cardiaca al 88,4% manteniendo la sensibilidad del 100%.
ConclusionesLa tomografía cardiaca es una alternativa válida al ecocardiograma de ejercicio para el diagnóstico de síndrome coronario agudo en pacientes con probabilidad baja-intermedia de enfermedad coronaria. La combinación de ambas técnicas podría mejorar el diagnóstico.
Palabras clave
La ausencia de signos electrocardiográficos de isquemia o marcadores de necrosis miocárdica es frecuente en pacientes que consultan por dolor torácico y presentan un síndrome coronario agudo (SCA). La estratificación basada en parámetros clínicos tiene escasa utilidad para el diagnóstico y el pronóstico de estos pacientes1,2. Hasta un 60% de los pacientes ingresados para estudio finalmente no tienen un SCA3. Además, no se identifica correctamente hasta un 4% de los pacientes con SCA y se les da el alta de manera inadecuada4. En este grupo de pacientes, la tasa de muerte o infarto puede ser de un 3% al mes y hasta un 4,8% a los 6 meses5. Por este motivo, se han implementado las unidades de dolor torácico, con protocolos para agilizar el diagnóstico de estos pacientes6. Estos protocolos incluyen la realización de técnicas no invasivas como la prueba de esfuerzo, el ecocardiograma de ejercicio o la gammagrafía de perfusión miocárdica, que detectan lesiones hemodinámicamente significativas mediante la demostración de isquemia inducible por el estrés7,8. Sin embargo, estas técnicas adolecen de una baja sensibilidad diagnóstica que limita su utilidad clínica, lo que dificulta descartar con certeza la existencia de SCA en el servicio de urgencias9,10. La angiografía coronaria no invasiva mediante tomografía computarizada multidetectores (TCMD) también se ha utilizado para excluir el SCA en el ámbito de urgencias11–14. La información que proporciona la TCMD es esencialmente anatómica, pues delimita la presencia y la extensión de la enfermedad coronaria (EC). En cambio, la información proporcionada por las pruebas de detección de isquemia es funcional. En el presente estudio, se compara la utilidad diagnóstica de la TCMD con la de la ecocardiografía de ejercicio en pacientes con sospecha de SCA y probabilidad baja-intermedia de EC.
MÉTODOSSujetos en estudioLas características de la unidad de dolor torácico del hospital se han descrito previamente3. En ella se utiliza un protocolo diagnóstico en pacientes con dolor torácico no traumático acorde con la guía de la Sociedad Española de Cardiología15.
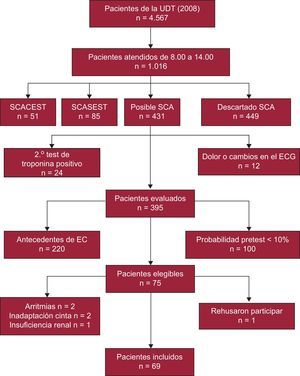
Para este estudio se incluyó a pacientes consecutivos sin antecedentes cardiológicos que consultaron a urgencias por angina típica o atípica en horario laborable de martes a viernes durante el año 2008. Los candidatos debían tener a las 6h una curva enzimática negativa y ausencia de signos electrocardiográficos de isquemia, típicamente considerados candidatos para la prueba de esfuerzo. Además, se incluyó a pacientes con edad mayor de 35 años y una probabilidad pretest de EC > 10% según los nomogramas de Pryor et al16. La figura 1 detalla la selección de pacientes para la estudio. Se excluyó a los pacientes con contraindicaciones para la TCMD como el ritmo cardiaco irregular, insuficiencia renal (creatinina > 1,3mg/dl), alergia al contraste yodado y contraindicaciones para los bloqueadores beta y para la prueba de esfuerzo.
Diagrama que detalla la selección de pacientes para el estudio. EC: enfermedad coronaria; ECG: electrocardiograma; SCA: síndrome coronario agudo; SCACEST: síndrome coronario agudo con elevación del segmento ST; SCASEST: síndrome coronario agudo sin elevación del segmento ST; UDT: unidad de dolor torácico.
Tras confirmar la elegibilidad de los pacientes, se realizó una TCMD y un ecocardiograma de ejercicio. Con el fin de evitar la incompetencia cronotrópica secundaria a los bloqueadores beta necesarios para la TCMD, en el 90% de los casos se realizó primero el ecocardiograma de ejercicio. Se dio el alta a los pacientes con resultados negativos, excepto en algunos casos en que, por las características y la persistencia del dolor torácico, el cardiólogo consultor decidió el ingreso y la práctica de cateterismo. En los pacientes con TCMD patológica, definida como la presencia de al menos una lesión coronaria con estenosis ≥ 50% o una puntuación de Agatston ≥ 400, y en los sujetos con ecocardiograma de ejercicio positiva, se estableció el diagnóstico de presunción de SCA y se los ingresó para estudio y tratamiento. Durante el ingreso, se realizó un cateterismo cardiaco a todos estos sujetos, excepto en 3 casos, según el criterio del médico tratante. Los casos de TCMD o ecocardiograma de ejercicio no concluyente se consideraron patológicos para el análisis estadístico. El estudio fue aprobado por el comité ético del hospital y todos los pacientes firmaron el consentimiento informado para el estudio.
Angiografía con tomografía computarizada multidetectoresSe utilizó un escáner de 64 detectores (Sensation 64, Siemens Medical Solutions; Forchheim, Alemania). A los pacientes con frecuencia cardiaca > 65 lpm se los trató con bloqueadores beta. Primero se realizó una adquisición sin contraste de baja resolución con un grosor de corte de 3mm para el cálculo de la puntuación de calcio de Agatston. Debido a la dificultad para interpretar el lumen coronario y la alta prevalencia de isquemia miocárdica en los pacientes con dolor torácico y puntuación de Agatston > 400 documentada17, en estos casos no se realizó la angiografía. A los demás se les administró 400μg de nitroglicerina sublingual. Tras administrar un bolo de 80±10ml de contraste (Iomeron 400®, Rovi), se realizó la angiografía al alcanzar una intensidad de señal de 120 UH en la aorta ascendente. Los parámetros de adquisición fueron los siguientes: colimación, 64×0,6mm; tiempo de rotación, 370ms (equivalente a una resolución temporal de 185ms); voltaje del tubo, 120kV, y corriente efectiva del tubo, 550–850mA. Se emplearon los mecanismos de modulación de dosis, optimizando la adquisición entre el 30 y el 70% del intervalo RR.
Posteriormente, se reconstruyó el volumen cardiaco con un grosor de corte de 0,75mm y un incremento de 0,4mm entre cortes al 60, el 65, el 70 y el 75% del intervalo RR. Para la interpretación se utilizó el programa Circulation® (Siemens; Erlangen, Alemania), que permite realizar reconstrucciones multiplanares y volumétricas y proyecciones de máxima intensidad.
Cada estudio fue evaluado conjuntamente por un radiólogo y un cardiólogo experimentados que determinaron la presencia de estenosis del área luminal<50% o ≥ 50%, así como los segmentos no evaluables y la razón que impedía la evaluación (artefacto de movimiento o calcificación intensa). Un tercer observador resolvió las diferencias de opinión. El tiempo medio de interpretación fue de 18±8min.
Ecocardiografía de ejercicioLos estudios se llevaron a cabo en cinta sin fin, siguiendo el protocolo de Bruce limitado por síntomas, con monitorización electrocardiográfica mediante un ecocardiógrafo Vivid 7 (General Electric), equipado con un protocolo de ejercicio. Se tomaron imágenes en situación basal, inmediatamente tras el ejercicio y en recuperación, en los planos de eje largo y eje corto paraesternal y en las vistas de dos y cuatro cámaras. Solo se utilizó ecopotenciador (Sonovue®, Rovi, Madrid, España) para mejorar la delineación del borde endocárdico en un caso con ventana acústica subóptima. Un ecocardiografista experimentado sin acceso a los resultados de las otras pruebas realizadas evaluó los estudios de acuerdo con el modelo de 17 segmentos propuesto por la American Heart Association. Se consideró positivo el estudio de motilidad miocárdica ante alteraciones segmentarias de la motilidad en situación basal o inducida por ejercicio en al menos dos segmentos contiguos18.
Debido a la naturaleza exploratoria de este estudio, se consideró positivo el resultado general del ecocardiograma de ejercicio ante la positividad de al menos uno de los 3 componentes (clínica compatible, cambios en el electrocardiograma y alteración de la motilidad). Se consideró no concluyente cuando la evaluación de la motilidad no lo fue y cuando no se alcanzaron 6 equivalentes metabólicos o el 85% de la frecuencia cardiaca máxima teórica.
Definición de síndrome coronario agudoPara la confirmación de SCA se exigía la presencia de angina típica o atípica más una de las siguientes características: presencia de lesiones coronarias con estenosis > 70% en el cateterismo cardiaco, inducción de isquemia en una prueba diagnóstica distinta de la ecocardiografía de ejercicio o muerte de origen cardiaco, infarto agudo de miocardio o necesidad de revascularización a los 6 meses de seguimiento.
Análisis estadísticoLas variables continuas se describen como valores de media±desviación estándar. Las comparaciones entre grupos se realizaron usando la prueba de la t de Student para las variables continuas y la prueba de la χ2 para las variables categóricas, empleando la corrección de Yates cuando fue necesario. Se consideró estadísticamente significativo un valor de p<0,05.
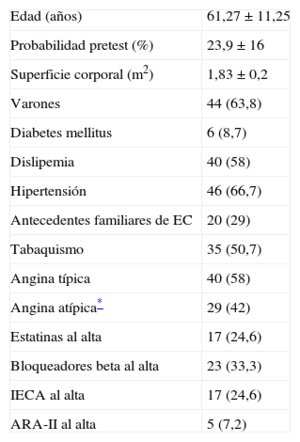
RESULTADOSLas características de los 69 pacientes se describen en la tabla 1. La probabilidad pretest media de EC fue del 24±16%, un 26±15% de los varones y un 20±17% de las mujeres (p<0,05). El diagnóstico final de SCA se estableció en 17 casos (24,6%), en 16 de ellos por la presencia de angina típica o atípica y estenosis coronarias > 70% en el cateterismo. Además, en el seguimiento se registró un caso de muerte súbita de un paciente con lesión de un 60% en el cateterismo.
Características clínicas de la población estudiada (n=69)
| Edad (años) | 61,27±11,25 |
| Probabilidad pretest (%) | 23,9±16 |
| Superficie corporal (m2) | 1,83±0,2 |
| Varones | 44 (63,8) |
| Diabetes mellitus | 6 (8,7) |
| Dislipemia | 40 (58) |
| Hipertensión | 46 (66,7) |
| Antecedentes familiares de EC | 20 (29) |
| Tabaquismo | 35 (50,7) |
| Angina típica | 40 (58) |
| Angina atípica* | 29 (42) |
| Estatinas al alta | 17 (24,6) |
| Bloqueadores beta al alta | 23 (33,3) |
| IECA al alta | 17 (24,6) |
| ARA-II al alta | 5 (7,2) |
ARA-II: antagonistas del receptor de la angiotensina II; EC: enfermedad coronaria; IECA: inhibidores de la enzima de conversión de la angiotensina.
Los valores expresan n (%) o media ± desviación estándar.
En 40 casos (58%) la TCMD fue normal o mostró lesiones no significativas (estenosis<50%). La TCMD fue patológica en 27 (39,1%) casos, 22 con estenosis > 50% y 5 con puntuación de Agatston > 400. En 2 casos (2,9%), al menos un segmento proximal o medio de las coronarias no fue evaluable por artefactos de movimiento. Por lo tanto, se estableció por TCMD el diagnóstico de presunción de SCA en 29 (42%) casos. Todos los pacientes con estenosis ≥ 50% en la TCMD tenían puntuación de Agatston > 0. Además, 4 de los 5 pacientes con puntuación de Agatston > 400 tenían un SCA con estenosis coronarias > 70% en el cateterismo. Un paciente con puntuación de calcio 0 y un segmento coronario no interpretable tenía una lesión grave en dicho segmento en el cateterismo.
Hallazgos del ecocardiograma de ejercicioEl ecocardiograma de ejercicio fue negativo en 49 (71%), positivo en 17 (24,6%) y no concluyente en 3 (4,3%) casos, bien por pobre calidad de imagen, bien por frecuencia cardiaca inferior a la submáxima. En la tabla 2 se detallan las características del ecocardiograma de ejercicio. Con base en los resultados de la ecocardiograma de ejercicio, se estableció la sospecha de SCA en 20 (29%) casos.
Características del ecocardiograma de ejercicio
| Intensidad del ejercicio (MET) | 8,4±2,2 |
| FC máxima (lpm), % | 91±12 |
| Tratamiento previo con bloqueadores beta | 7 (10,1) |
| Doble producto | 25.555±5.401 |
| Pruebas con < 6 MET | 5 (7,2) |
| Pruebas con FC submáxima (< 85 lpm) | 3 (4,3) |
| ECG basal con alteraciones en ST-T | 4 (5,8) |
| Ecocardiograma basal con alteraciones | 1 (1,4) |
| Final limitado por síntomas o fatiga | 68 (98,6) |
| Inadaptación a la cinta sin fin | 1 (1,4) |
| Resultados | |
| Electrocardiográficamente positivos | 17 (24,6) |
| Clínicamente positivos | 8 (11,6) |
| Ecocardiográficamente positivos | 8 (11,6) |
| Pruebas no concluyentes | 3 (4,3) |
ECG: electrocardiograma; FC: frecuencia cardiaca; MET: equivalente metabólico.
Los valores expresan n (%) o media ± desviación estándar.
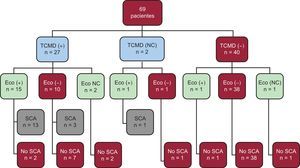
La relación entre las pruebas diagnósticas y el diagnóstico de SCA se muestra en la figura 2. En todos los casos con TCMD, normal se descartó un SCA correctamente. De ellos, uno presentaba un ecocardiograma de ejercicio positivo y otro, no concluyente. En cambio, de los 29 pacientes con TCMD patológica o no concluyente, 16 (55,2%) tenían ecocardiograma de ejercicio positivo, 11 (37,9%) tenían resultado negativo y 2 fueron no concluyentes. El diagnóstico final de SCA se confirmó en el 58,6% de los casos sospechados por TCMD y en el 66,7% de los sospechados por el ecocardiograma de ejercicio (p=0,56). El SCA se confirmó en 14 de los 17 casos con ecocardiograma de ejercicio positivo y en ninguno de los 3 casos no concluyentes. En 3 casos con SCA, el ecocardiograma de ejercicio fue negativo. Las figuras 3 y 4 ilustran dos ejemplos de concordancia en los hallazgos de la TCMD y el cateterismo con ecocardiograma de ejercicio negativo y positivo respectivamente.
Diagrama que relaciona los resultados de la tomografía computarizada multidetectores, el ecocardiograma de ejercicio y el síndrome coronario agudo. +: positiva; -: negativa; Eco: ecocardiograma; NC: no concluyente; SCA: síndrome coronario agudo; TCMD: tomografía computarizada multidetectores.
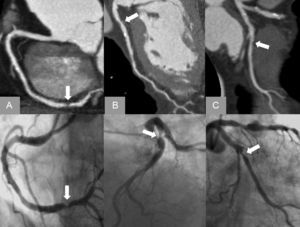
Reconstrucciones curvas multiplanares de la tomografía computarizada multidetectores de la coronaria derecha (A), la descendente anterior (B) y la arteria circunfleja (C), que muestran lesiones coronarias significativas de los tres vasos confirmadas en el cateterismo cardiaco (línea inferior) en un paciente con ecocardiograma de ejercicio negativo.
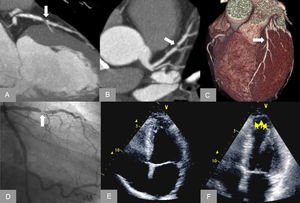
Reconstrucciones curvas multiplanares (A y B) y volumétrica (C) en un paciente con lesión mixta con estenosis grave de la arteria descendente anterior confirmada en el cateterismo cardiaco (D). Se muestran imágenes estáticas telesistólicas del ecocardiograma de ejercicio que muestran un zona discinética en el ápex (flechas) inducible con el ejercicio (E) que no está presente en reposo (F).
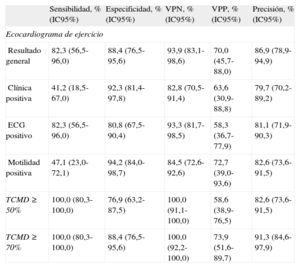
La TCMD con el punto de corte ≥ 50% fue más sensible que el ecocardiograma de ejercicio para la detección de SCA en esta población (el 100 frente al 82,3%; p>0,05), pero menos específica (el 76,9 frente al 88,4%; p>0,05) (tabla 3). Es destacable que el análisis retrospectivo subiendo el valor de corte de la TCMD patológica a ≥ 70% de estenosis mostró una mejora de la especificidad para el nivel del ecocardiograma de ejercicio (el 88,4% en ambas técnicas), manteniendo una sensibilidad del 100%. El análisis por separado de los tres componentes del ecocardiograma de ejercicio pone de manifiesto baja sensibilidad pero alta especificidad de la clínica y las alteraciones inducibles de la motilidad ventricular en la detección del SCA. La evaluación aislada de las alteraciones electrocardiográficas durante el ejercicio proporcionó valores aceptables de sensibilidad y especificidad (el 82,3 y el 80,8% respectivamente), aunque con un valor predictivo positivo bajo (58,3%). La precisión diagnóstica del ecocardiograma de ejercicio fue ligeramente superior que la de la TCMD con el valor de corte del 50% de estenosis (tabla 3).
Valor diagnóstico del ecocardiograma de ejercicio y la tomografía computarizada multidetectores
| Sensibilidad, % (IC95%) | Especificidad, % (IC95%) | VPN, % (IC95%) | VPP, % (IC95%) | Precisión, % (IC95%) | |
| Ecocardiograma de ejercicio | |||||
| Resultado general | 82,3 (56,5-96,0) | 88,4 (76,5-95,6) | 93,9 (83,1-98,6) | 70,0 (45,7-88,0) | 86,9 (78,9-94,9) |
| Clínica positiva | 41,2 (18,5-67,0) | 92,3 (81,4-97,8) | 82,8 (70,5-91,4) | 63,6 (30,9-88,8) | 79,7 (70,2-89,2) |
| ECG positivo | 82,3 (56,5-96,0) | 80,8 (67,5-90,4) | 93,3 (81,7-98,5) | 58,3 (36,7-77,9) | 81,1 (71,9-90,3) |
| Motilidad positiva | 47,1 (23,0-72,1) | 94,2 (84,0-98,7) | 84,5 (72,6-92,6) | 72,7 (39,0-93,6) | 82,6 (73,6-91,5) |
| TCMD ≥ 50% | 100,0 (80,3-100,0) | 76,9 (63,2-87,5) | 100,0 (91,1-100,0) | 58,6 (38,9-76,5) | 82,6 (73,6-91,5) |
| TCMD ≥ 70% | 100,0 (80,3-100,0) | 88,4 (76,5-95,6) | 100,0 (92,2-100,0) | 73,9 (51,6-89,7) | 91,3 (84,6-97,9) |
ECG: electrocardiograma; IC95%: intervalo de confianza 95%; TCMD: tomografía computarizada multidetectores; VPN: valor predictivo negativo; VPP: valor predictivo positivo.
Diferencias no significativas (p>0,05) para todas las comparaciones entre los resultados generales de la ecocardiografía de ejercicio y el tomografía computarizada multidetectores con valor de corte al 50% o al 70%.
Se realizó un cateterismo durante el ingreso a 29 pacientes, en 26 casos a la vista de un resultado patológico en al menos una de las dos pruebas, ecocardiograma de ejercicio o TCMD. El cardiólogo clínico tratante ordenó además 3 cateterismos en casos con ambas pruebas normales, debido a la reaparición del dolor torácico, y rechazó la realización del cateterismo en 3 casos con lesiones ≥ 50% en la TCMD y ecocardiograma de ejercicio normal.
Durante el ingreso, se revascularizó a 12 pacientes, todos ellos con un resultado patológico de la TCMD y 11 de ellos con un ecocardiograma de ejercicio patológico y uno negativo. Se registró a los 5 meses la muerte súbita de un paciente con una lesión > 70% por TCMD, ecocardiograma de ejercicio negativo y estenosis del 60% en el cateterismo. Además, se registraron dos revascularizaciones urgentes en sendos pacientes con diagnóstico inicial de SCA, de los que uno inicialmente había recibido tratamiento médico. El otro paciente se sometió, a los 4 años de seguimiento, a angioplastia de una lesión grave, inicialmente cuantificada del 50% en la TCMD, que no era la causa del SCA inicial.
DISCUSIÓNEste estudio revela diversos hallazgos destacables. Una TCMD normal o con estenosis coronarias < 50% permite excluir un SCA en una población con una prevalencia de EC no despreciable (24,6%). La alta sensibilidad de la TCMD contrasta con la moderada especificidad del 76,9%, sensiblemente inferior al 88,4% proporcionado por el ecocardiograma de ejercicio. Como se esperaba, hubo gran discordancia entre una y otra prueba. Hasta un 37% de los casos con TCMD patológica tuvieron un ecocardiograma de ejercicio normal, y solo una minoría de estos pacientes (3 casos en este estudio) presentaban SCA. Por el contrario, la mayoría de los 17 pacientes con ecocardiograma de ejercicio positiva tenían lesiones significativas en la TCMD (15 casos), 13 de ellos confirmados en el cateterismo y con diagnóstico final de SCA.
La TCMD permite detectar la presencia de EC significativa en individuos de riesgo incluso antes de la aparición de los síntomas19,20. Recientemente, varios estudios multicéntricos han evaluado la TCMD frente a las estrategias de diagnóstico convencional en pacientes con probabilidad intermedia-baja de SCA12–14. En general, los resultados indican que la TCMD es una alternativa más rápida que el manejo clínico convencional e igualmente segura. Un TCMD normal confiere una probabilidad de eventos cardiacos adversos prácticamente despreciable. No obstante, cabe señalar que la prevalencia de SCA o EC significativa en dichos estudios fue muy baja, entre el 3,5 y el 8%. En estas condiciones, el valor predictivo negativo de las técnicas es muy alto. En este estudio, en cambio, la prevalencia de SCA alcanzó el 24,6% y, aun así, la TCMD mantuvo un alto valor predictivo negativo. Hay controversia en cuanto al beneficio de la técnica en términos de coste-efectividad. El estudio de Goldstein et al14 mostró un beneficio neto de la TCMD respecto al uso de gammagrafía cardiaca. En cambio, el estudio de Hoffman et al13 no mostró diferencias significativas entre la TCMD y una estrategia convencional en la que el médico decidía qué prueba realizar. Todos los estudios han demostrado un mayor porcentaje de altas precoces y una disminución de la estancia en urgencias con el uso de la TCMD, lo cual puede reducir costes. Sin embargo, tal y como ocurrió en el presente estudio estudio, la TCMD adolece de baja especificidad diagnóstica, que ocasiona un aumento en el número de pruebas funcionales realizadas posteriormente13. En este sentido, en el estudio influyó el valor de corte de estenosis coronaria al 50% para sospechar un SCA, < 70% requerido en la angiografía coronaria, aunque estudios previos muestran que una estenosis del 50% del área luminal en la TCMD es equivalente a una estenosis del 70% del diámetro luminal en el cateterismo. Otro factor determinante de la baja especificidad es la alta proporción de calcificación coronaria extensa, que se asocia con la sobrestimación de la estenosis luminal y en esta serie ocurrió en el 13% de los casos21. Algunos de esos factores son corregibles, como lo demuestra que al subir el valor de corte en la TCMD a ≥ 70% para establecer la sospecha de SCA se mejora la especificidad hasta el 88% conservando la sensibilidad del 100%.
Además de su valor pronóstico añadido22, el ecocardiograma de ejercicio también se ha propuesto como una herramienta útil en urgencias para descartar la presencia de un SCA23. Al igual que ocurrió en los estudios realizados con gammagrafía de perfusión miocárdica, una proporción de pacientes no despreciable (10 de 49; el 20%) con ecocardiograma de ejercicio negativo mostraba EC significativa en la TCMD, aunque solo 3 de los 49 (6,1%) tenían finalmente un SCA. En esta serie solo 1 paciente con TCMD negativa y sin diagnóstico final de SCA presentó ecocardiograma de ejercicio positivo, lo cual refleja la alta especificidad de un resultado positivo, que es superior a la obtenida con las técnicas de perfusión isotópicas24. Sin embargo, en el presente estudio estudio la inducción de alteraciones de la motilidad en la ecocardiografía de ejercicio adolece de escasa sensibilidad, que es inferior a la descrita previamente. Entre los factores que pueden haber influido en esa diferencia, está la alta proporción de pacientes con enfermedad de un único vaso, casos en los que está reconocida la escasa sensibilidad de la técnica. Finalmente, en este estudio no se evaluó la motilidad en el pico de ejercicio, que también se ha demostrado que mejora la sensibilidad diagnóstica de la técnica25.
En pacientes con dolor torácico agudo, se debe imponer una estrategia equilibrada lo bastante robusta para evitar los errores en la detección del SCA, sin que se aumente la complejidad y los costes del cribado. En este sentido, es razonable el uso combinado de ambas técnicas. La alta sensibilidad proporcionada por la TCMD es una buena razón para realizarla en primera instancia, mientras que el ecocardiograma podría estar reservada a los casos con resultados de la TCMD anómalos o no concluyentes, en un intento de limitar los diagnósticos falsos positivos. Esta estrategia conllevaría un aumento significativo en el número de exploraciones totales realizadas (el 30% según este estudio) que podría encarecer la estrategia diagnóstica, a expensas de perder la detección de SCA en un pequeño porcentaje de pacientes (el 4,3% en este estudio). Está por ver si esta estrategia puede aportar beneficios clínicos y ventajas en términos de coste-efectividad en la práctica clínica. Además, la TCMD no parece una prueba adecuada para pacientes con EC conocida o con contraindicaciones clásicas como insuficiencia renal o fibrilación auricular, situaciones frecuentes en la práctica clínica que limitan la aplicabilidad real de la técnica. La TCMD tampoco parece una prueba ideal para pacientes con muy baja probabilidad de EC, como ocurre especialmente en mujeres muy jóvenes, casos en que los riesgos derivados de la radiación superan la probabilidad real de un SCA.
Un hallazgo relevante del estudio ROMICAT (Rule Out Myocardial Infarction Using Computer Assisted Tomography), poco enfatizado por los autores, es que solo 1 de los 31 pacientes con diagnóstico final de SCA tenía una placa no calcificada. En un estudio reciente, que comparó la puntuación de Agatston en 225 pacientes con dolor torácico en urgencias, con una prevalencia de EC significativa del 9% en la TCMD, se observó una puntuación de calcio igual a 0 en 133 pacientes (59%), y se observó EC significativa solo en 2 casos (1,5%)26. También hay evidencia del alto valor predictivo negativo de eventos cardiacos adversos en el seguimiento que confiere un Agatston=027. En esta serie, con la excepción de un paciente, todos los casos de SCA presentaban Agatston > 0 en la TCMD. La excepción fue un varón de 74 años con una lesión grave en la circunfleja media, no evaluable en la TCMD por la presencia de artefacto de movimiento. Con base en los estudios publicados, diversas sociedades científicas han propuesto que una puntuación de Agatston=0 podría ser suficiente para excluir la presencia de SCA, particularmente en pacientes con baja probabilidad pretest. Si bien la ausencia de calcificación coronaria hace altamente improbable la presencia de un SCA como causa del dolor torácico, como se ha demostrado en ocasiones, un resultado de la puntuación de Agatston=0 no es un dato infalible para excluir un SCA en un paciente con alta probabilidad de EC.
LimitacionesEste estudio tiene importantes limitaciones. En primer lugar, se trata de una población pequeña, y no se realizó cateterismo a todos los pacientes. Por ello, los valores de sensibilidad y especificidad descritos deben interpretarse con prudencia. Se trata, además, de una población muy seleccionada (figura 1), ya que se realizó en una franja horaria muy estrecha y se excluyó a los pacientes con antecedentes de cardiopatía conocida y contraindicaciones para cualquiera de las dos pruebas, lo que indudablemente introduce un importante sesgo de selección. Este estudio piloto inicial se diseñó para poner de manifiesto las diferencias en la información proporcionada por la TCMD y el ecocardiograma de ejercicio. Por lo tanto, se necesitan estudios aleatorizados más grandes para comparar la seguridad y la eficiencia de ambas técnicas. Por otro lado, se comunicó al equipo médico responsable los resultados tanto de la TCMD como del ecocardiograma de ejercicio, con lo que se introduce un sesgo de referencia que influye indudablemente en el diagnóstico de SCA, ya que ambas técnicas se utilizaron para valorar la realización de un cateterismo. Finalmente, en el presente estudio no se obtuvo imagen de pico de ejercicio, de lo cual se ha demostrado que mejora la sensibilidad diagnóstica de la técnica25.
CONCLUSIONESEn pacientes que consultan a urgencias con dolor torácico y electrocardiograma normal, troponinas negativas y probabilidad intermedia-baja de EC, la TCMD ofrece una sensibilidad mejor que el ecocardiograma de ejercicio, pero una especificidad inferior, aunque las diferencias no son estadísticamente significativas. Por lo tanto, la TCMD puede ser una alternativa válida al ecocardiograma de ejercicio en el diagnóstico de SCA en esta población. A la vista de la disparidad de información proporcionada por una y otra técnica, se precisan más estudios prospectivos para determinar si estas pruebas por separado o la combinación de ambas ofrecen beneficios clínicos.
FINANCIACIÓNEste proyecto fue financiado por el Fondo de Investigación Sanitaria para Evaluación de Tecnologías Sanitarias 2009 (PI 09/90513). J. Ortiz-Pérez recibió una beca en investigación clínica 2008 de la Sociedad Española de Cardiología para este estudio. El grupo de investigación «Urgencias: procesos y patologías» cuenta con financiación de la Generalitat de Catalunya (SGR 2009/1385).
CONFLICTO DE INTERESESNinguno.