La cirugía cardiaca mínimamente invasiva (CCMI) ha surgido hace relativamente poco para la reparación quirúrgica de la cardiopatía congénita (CC)1–6. Se han publicado nuestros excelentes resultados desde el punto de vista quirúrgico cuando se usa un enfoque de CCMI y nuestra experiencia de 20 años comprende actualmente más de 1.000 casos1. Incluye diferentes enfoques quirúrgicos, que van desde miniesternotomías (ME) inferiores mínimamente invasivas hasta minitoracotomías anteriores derechas y minitoracotomías laterales derechas (MTLD).
El proceso de transición que llevó desde una esternotomía completa hasta estrategias quirúrgicas menos invasivas requirió mejoras en el instrumental quirúrgico y las estrategias de perfusión para mejorar la exposición quirúrgica mientras se mantenía una pequeña incisión, con lo que se ampliaba la implementación desde casos simples, como el cierre de la comunicación interauricular (CIA), hasta casos más complejos, como el cierre de la comunicación interventricular (CIV), la reparación parcial de la comunicación auriculoventricular y la reparación parcial del retorno venoso pulmonar.
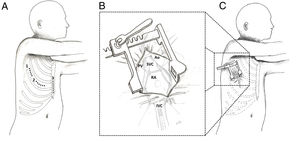
Nuestro protocolo actual incluye un enfoque personalizado basado en el sexo del paciente y la enfermedad preexistente. Utilizamos el enfoque de la ME, sobre todo al comienzo de nuestra experiencia, y ahora lo reservamos principalmente para los lactantes más pequeños con CIV. Posteriormente se introdujo la minitoracotomía anterior derecha para el tratamiento de la CC simple (principalmente CIA) de las niñas, para evitar una incisión en la línea media. Más recientemente, hemos desplazado la incisión todavía más lateralmente y hemos introducido la MTLD (figura 1A). Esta se ha convertido en nuestro enfoque preferido, ya que se puede aplicar para la reparación quirúrgica de varias CC al tiempo que ofrece excelentes resultados tanto estéticos como en satisfacción del paciente3.
Diferentes accesos para la cirugía cardiaca pediátrica mínimamente invasiva. A: representación gráfica de los 3 diferentes tipos de acceso de la cirugía cardiaca mínimamente invasiva utilizados en la Universidad de Padua; 1, minitoracotomía lateral derecha; 2, minitoracotomía anterior derecha. 3, miniesternotomía inferior de la línea media. B: primer plano. C: representación gráfica de una minitoracotomía lateral derecha con las estructuras anatómicas a las cuales se puede acceder por este acceso. AD: aurícula derecha; Ao: aorta; VCI: vena cava inferior; VCS: vena cava superior; VP: venas pulmonares.
En el enfoque MTLD, se crea una toracotomía derecha de 3 a 4cm en el cuarto o el quinto espacio intercostal, dependiendo de la afección principal de que se trate (figura 1B,C). La incisión se extiende desde la línea axilar media hasta la anterior. La canulación periférica que permite la derivación cardiopulmonar se ha adoptado como una práctica estándar en los casos de CCMI y actualmente nuestro protocolo institucional permite una canulación arteriofemoral segura en pacientes de peso ≥ 15kg y la canulación venosa femoral en si el peso es ≥ 7kg. La canulación de la vena cava superior puede realizarse directamente o vía percutánea mediante la canulación de la vena yugular interna.
Hasta ahora en nuestro centro se ha realizado reparación quirúrgica de CC con MTLD a un total de 219 pacientes (110 mujeres y 109 varones). La mediana de edad fue 7,7 [intervalo intercuartílico, 4,9-13,2] años y el peso promedio, 26,4 [17,3-49,7] kg. Los diagnósticos que requirieron reparación quirúrgica fueron CIA en el 49% (107/219), retorno venoso pulmonar parcial en el 25% (55/219), comunicación auriculoventricular parcial en el 12% (27/219) y CIV en el 8% (16/219) de la población. Entre otros diagnósticos (6%; 14/219), se encuentran estenosis aórtica u obstrucción del tracto de salida del ventrículo izquierdo (n=6), CIA del seno venoso inferior (n=6) y estenosis de la válvula mitral (n=2). La canulación periférica se utilizó en el 94,9% de los casos de MTLD (208/219). Para lograr la reparación intracardiaca, se practicó pinzamiento a 103 pacientes (47%) y a los demás, 116 pacientes (53%), fibrilación ventricular inducida. La mediana de tiempo de derivación cardiopulmonar, pinzamiento y fibrilación ventricular inducida fueron 47 [33-69], 40 [33-55] y 17 [13-25] min. Las medianas de estancias en la unidad de cuidados intensivos (UCI) y hospitalaria fueron 1 [1-1] y 4 [4-5,5] días. Fue necesaria transfusión sanguínea en el 8% (18/219) de los pacientes. La tasa de complicaciones importantes fue del 2,7% (6/219) e incluían hemorragia posoperatoria que requirió reintervención (3/6) y complicaciones del acceso vascular (3/6). Ninguno de los pacientes de este grupo requirió cambio a esternotomía media tradicional.
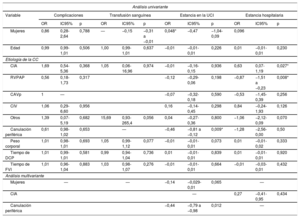
Se utilizaron modelos de regresión logística y lineal para identificar factores de riesgo de complicaciones posoperatorias, necesidad de transfusión sanguínea y estancia en la UCI u hospitalización. La canulación periférica se asoció considerablemente con una estancia más corta en la UCI en el análisis multivariante (coeficiente = −0,44; intervalo de confianza del 95% [IC95%], −0,79 a −0,98; p=0,012) (tabla 1). Ninguna de las CC preexistentes tratadas se asoció con mayor riesgo de complicaciones posoperatorias.
Análisis de regresión univariante y multivariante de factores pronósticos de complicaciones, necesidad de transfusión, UCI y duración de la estancia
| Análisis univariante | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Variable | Complicaciones | Transfusión sanguínea | Estancia en la UCI | Estancia hospitalaria | ||||||||
| OR | IC95% | p | OR | IC95% | p | OR | IC95% | p | OR | IC95% | p | |
| Mujeres | 0,86 | 0,28-2,64 | 0,788 | — | −0,15 | −0,31 a −0,01 | 0,048* | −0,47 | −1,04-0,09 | 0,096 | ||
| Edad | 0,99 | 0,99-1,01 | 0,506 | 1,00 | 0,99-1,01 | 0,637 | −0,01 | −0,01-0,01 | 0,226 | 0,01 | −0,01-0,01 | 0,230 |
| Etiología de la CC | ||||||||||||
| CIA | 1,69 | 0,54-5,36 | 0,368 | 1,05 | 0,06-16,96 | 0,974 | −0,01 | −0,16-0,15 | 0,936 | 0,63 | 0,07-1,19 | 0,027* |
| RVPAP | 0,56 | 0,18-1,73 | 0,317 | −0,12 | −0,29-0,06 | 0,198 | −0,87 | −1,51 a −0,23 | 0,008* | |||
| CAVp | 1 | — | −0,07 | −0,32-0,18 | 0,590 | −0,53 | −1,45-0,39 | 0,256 | ||||
| CIV | 1,06 | 0,29-6,60 | 0,956 | 0,16 | −0,14-0,45 | 0,298 | 0,84 | −0,24-1,93 | 0,126 | |||
| Otros | 1,39 | 0,07-5,19 | 0,682 | 15,69 | 0,93-265,4 | 0,056 | 0,04 | −0,27-0,36 | 0,800 | −1,06 | −2,12-0,09 | 0,070 |
| Canulación periférica | 0,61 | 0,98-1,02 | 0,653 | — | −0,46 | −0,81 a −0,12 | 0,009* | −1,28 | −2,56-0,00 | 0,50 | ||
| Peso corporal | 1,01 | 0,98-1,01 | 0,693 | 1,05 | 0,99-1,12 | 0,077 | −0,01 | −0,01-0,01 | 0,073 | 0,01 | −0,01-0,02 | 0,333 |
| Tiempo de DCP | 1,01 | 0,99-1,01 | 0,581 | 0,99 | 0,94-1,04 | 0,736 | 0,01 | −0,01-0,01 | 0,839 | 0,01 | −0,01-0,01 | 0,920 |
| Tiempo de FVI | 1,01 | 0,96-1,04 | 0,883 | 1,03 | 0,98-1,07 | 0,276 | −0,01 | −0,01-0,01 | 0,664 | −0,01 | −0,03-0,01 | 0,432 |
| Análisis multivariante | ||||||||||||
| Mujeres | — | — | −0,14 | −0,029-0,01 | 0,065 | — | ||||||
| CIA | — | 0,27 | −0,41-0,95 | 0,434 | ||||||||
| Canulación periférica | −0,44 | −0,79 a −0,98 | 0,012 | — | ||||||||
CAVp: comunicación auriculoventricular parcial; CC: cardiopatía congénita; CIA: comunicación interauricular; CIV: comunicación interventricular; DCP: derivación cardiopulmonar; FVI: fibrilación ventricular inducida; IC95%: intervalo de confianza del 95%; OR: odds ratio; RVPAP: retorno venoso pulmonar anómalo parcial; UCI: unidad de cuidados intensivos.
Comenzamos a utilizar regularmente la MTLD como una estrategia CCMI en 2013. Además de los resultados comparables con los de la esternotomía media y otros enfoques, también hemos demostrado que, en el seguimiento a largo plazo, una amplia mayoría de los pacientes tratados con CCMI estaban satisfechos con el resultado estético y la satisfacción de los pacientes tratados con MTLD o minitoracotomía anterior derecha era mayor que la de los pacientes con ME. Mientras que otros centros han incorporado el uso de la MTLD para la reparación quirúrgica de la CIA3,5, nosotros hemos ampliado con éxito la aplicación de esta estrategia a numerosos diagnósticos de complejidad variable sin sacrificar los resultados clínicos1. En consecuencia, el proceso de lateralización de nuestro enfoque quirúrgico ha evolucionado de manera satisfactoria.
La canulación periférica se asoció con una estancia más corta en la UCI. Al principio de nuestra experiencia con la CCMI, la canulación periférica se utilizaba de manera selectiva para pacientes con un peso corporal > 30kg, en gran parte debido a las limitaciones anatómicas de los vasos femorales de los pacientes más pequeños. Desde entonces, hemos ampliado el uso de la canalización periférica, como ya se ha mencionado.
Si bien la CCMI puede reducir la morbilidad posoperatoria, esto no sería posible sin un enfoque multidisciplinario coordinado entre todos los miembros del equipo quirúrgico y posquirúrgico2. Los resultados quirúrgicos de las CC mejoran continuamente y la CCMI está surgiendo actualmente como la próxima fase de desarrollo para confirmar excelentes resultados al mismo tiempo que reduce el trauma psicológico y físico de la cirugía, aspectos que son muy importantes para los pacientes pediátricos. La morbilidad y la mortalidad continuarán siendo los resultados más importantes para los pacientes con CC. Sin embargo, el potencial de las estrategias que están surgiendo, como la CCMI, con una MTLD para reducir el trauma posoperatorio y mejorar los aspectos secundarios, como los resultados estéticos, a la par que se mantienen los niveles de calidad, será cada vez más importante en la implementación de la cirugía cardiaca del futuro.