El shock cardiogénico (SC) continúa siendo una entidad de elevada morbimortalidad1. En los últimos años, la idea del «código shock», una organización asistencial que preste una atención precoz y completa que abarque todo el espectro del SC, ha adquirido gran relevancia. En este sentido, la centralización de este tipo de pacientes en centros de referencia podría mejorar los resultados. Esta afirmación se fundamenta en la complejidad del tratamiento que requieren estos pacientes, la necesidad de personal con entrenamiento especializado y el tipo de tecnología sanitaria utilizada para su tratamiento, que aumenta de forma importante el gasto sanitario y se asocia con gran número de complicaciones2. Uno de los caballos de batalla más complejos en esta organización es el traslado interhospitalario de pacientes inestables. La implementación dentro del código shock de equipos móviles, capaces de desplazarse a otros centros e implantar un dispositivo de asistencia circulatoria del tipo oxigenador extracorpóreo de membrana (ECMO) y el posterior traslado al centro de referencia, ha demostrado beneficio en la supervivencia de estos pacientes3.
Dentro de la atención integral al SC, nuestro hospital implementó en marzo de 2019 un programa de ECMO móvil que fuese capaz de dar cobertura al resto de centros de nuestra comunidad autónoma. El contacto del centro derivador se establece a través del busca de insuficiencia cardiaca y trasplante, con una disponibilidad ininterrumpida; la estrategia se establece individualizadamente en función de la situación clínica del paciente y las posibles contraindicaciones. El equipo está formado por 2 cardiólogos que se desplazan a otros centros para implantar un ECMO venoarterial (ECMO-VA). Ellos se encargan del purgado y el implante del dispositivo y el posterior tratamiento clínico del paciente. El personal de enfermería y el técnico de la ambulancia dependen de los servicios de emergencia extrahospitalarios. El desplazamiento se realiza en UVI-móvil. El dispositivo utilizado es el CARDIOHELP-system (MAQUET-Cardiopulmonary-AG, Alemania). El control del implante se realiza mediante ecocardiograma transesofágico en la propia cama del paciente. Se transporta al paciente sedoanalgesiado y conectado a ventilación mecánica.
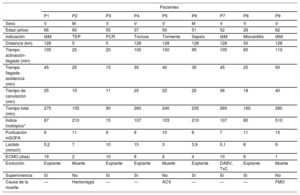
De marzo de 2019 a noviembre de 2020, 9 pacientes en situación de SC profundo (7 varones y 2 mujeres), con una media de edad de 51,0±12,6 años y una mediana de 52,0 [intervalo intercuartílico, 17,5] años, requirieron la activación del equipo «ECMO móvil». Las características demográficas y las causas que generaron la necesidad de la asistencia circulatoria se resumen en la tabla 1. La indicación más frecuente fue SC por infarto de miocardio en 3 casos (33,3%). En 1 paciente se implantó por parada cardiorrespiratoria refractaria. La distancia recorrida fue una media de 92±55km y una mediana de 128 [100] km. El tiempo desde la activación hasta la llegada al centro de implante fue una media de 80±36min y una mediana de 100 [62] min; el tiempo desde la llegada hasta el comienzo de la asistencia, una media de 35±11min y una mediana de 35 [20], y el de canulación, una media de 24±9min y una mediana de 25 [14] min. En 8 pacientes la canulación fue percutánea y 1 precisó la exposición abierta del vaso por la presencia de un seudoaneurisma femoral. Todos los pacientes se encontraban en sedación profunda y conectados a ventilación mecánica debido a la gravedad del shock. El lactato arterial antes del implante fue una media de 7,4±3,7 mmol/l y una mediana de 7,0 [5,0]; la puntuación en la escala modified Sequential Organ Failure Assessment4 (mSOFA) obtuvo una media de 10±2 y una mediana de 9 [3] y el índice inotrópico Wernovsky, 159±145; mediana, 107 [127]. El tiempo desde la activación hasta la llegada del paciente en asistencia con ECMO a nuestro centro fue una media de 212±74min y una mediana de 240 [135] min. Los pacientes no sufrieron complicaciones ni morbimortalidad relacionada con el transporte ni hubo complicaciones logísticas o técnicas relacionadas con el dispositivo. El tiempo en asistencia fue una media de 7,5 (intervalo, 1-19) días. Se consiguió el destete del ECMO en el 55,6% (5/9) de los casos; 3 pacientes fallecieron durante la asistencia y 1 precisó un trasplante cardiaco (previo implante de asistencia biventricular tipo Centrimag tras 10 días en ECMO). La supervivencia hospitalaria fue del 66,7% (6/9), y todos continúan vivos actualmente. Dos pacientes fallecieron de complicaciones hemorrágicas (una por hemorragia en la canulación arterial femoral y otro por una hemorragia cerebral) y el otro paciente falleció de fallo multiorgánico durante la asistencia.
Características demográficas e indicaciones de ECMO
| Pacientes | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| P1 | P2 | P3 | P4 | P5 | P6 | P7 | P8 | P9 | |
| Sexo | V | M | V | V | V | M | V | V | V |
| Edad (años) | 66 | 60 | 55 | 37 | 50 | 51 | 52 | 26 | 62 |
| Indicación | IAM | TEP | PCR | Tóxicos | Tormenta | Sepsis | IAM | Miocarditis | IAM |
| Distancia (km) | 128 | 5 | 5 | 128 | 128 | 128 | 128 | 50 | 128 |
| Tiempo activación-llegada (min) | 105 | 20 | 20 | 100 | 100 | 95 | 105 | 65 | 110 |
| Tiempo llegada-asistencia (min) | 45 | 25 | 15 | 35 | 40 | 35 | 45 | 25 | 50 |
| Tiempo de canulación (min) | 25 | 15 | 11 | 25 | 22 | 25 | 36 | 18 | 40 |
| Tiempo total (min) | 275 | 105 | 90 | 260 | 240 | 235 | 260 | 160 | 280 |
| Índice inotrópico* | 87 | 210 | 15 | 107 | 103 | 210 | 107 | 80 | 510 |
| Puntuación mSOFA | 9 | 11 | 9 | 8 | 10 | 8 | 7 | 11 | 15 |
| Lactato (mmol/l) | 5,2 | 7 | 10 | 15 | 3 | 3,9 | 5,1 | 8 | 9 |
| ECMO (días) | 19 | 2 | 10 | 8 | 6 | 4 | 10 | 8 | 1 |
| Evolución | Explante | Muerte | Explante | Explante | Muerte | Explante | DABV, TxC | Explante | Muerte |
| Supervivencia | Sí | No | Sí | Sí | No | Sí | Sí | Sí | No |
| Causa de la muerte | — | Hemorragia | — | — | ACV | — | — | — | FMO |
ACV: accidente cerebrovascular; DABV: dispositivo de asistencia biventricular; ECMO: oxigenador extracorpóreo de membrana; FMO: fallo multiorgánico; IAM: infarto agudo de miocardio; M: mujer; mSOFA: escala modified Sequential Organ Failure Assessment; P: paciente; PCR: parada cardiorrespiratoria refractaria; TEP: tromboembolia pulmonar; TxC: trasplante cardiaco; V: varón.
En nuestro país hay poca experiencia de un programa de rescate interhospitalario en ECMO-VA5. La mayoría de los traslados interhospitalarios con esta asistencia se han reservado para pacientes a los que se había implantado el dispositivo en su centro y se trasladaban al hospital de referencia para valorar un trasplante cardiaco. Nuestros datos muestran la factibilidad de la creación de un programa de rescate en ECMO focalizado en el acceso percutáneo y dependiente de un servicio de cardiología. Para ello, es fundamental el entrenamiento del personal, no solo en la técnica de implante, sino también en el control del dispositivo y el tratamiento clínico del paciente. La creación de este tipo de equipos es fundamental para la centralización de experiencia y recursos que optimicen el tratamiento del SC en red.