INTRODUCCIÓN Y OBJETIVOS: Conocer las variables pre y perioperatorias responsables de la morbimortalidad precoz en pacientes mayores de 75 años sometidos a cirugía cardíaca.
PACIENTES Y MÉTODOS: Se realizó un análisis retrospectivo de 252 enfermos consecutivos mayores de 75 años de los 2.043 pacientes operados entre el 1 de enero de 1994 y el 30 de noviembre de 1997. En 128 se realizó recambio valvular aórtico aislado, en 78 revascularización miocárdica con injertos aortocoronarios y en 46 se llevó a cabo cirugía combinada valvular mitral y/u otros procedimientos. La edad media del grupo total fue de 77,8 años (rango, 75-89 años) y se incluyeron 129 (51,1%) mujeres y 123 (48,8%) varones.
RESULTADOS: La mortalidad hospitalaria fue del 15,1%, del 13,2% en los aórticos, del 12,8% en los coronarios y de 23,9% en el grupo de cirugía combinada. La morbilidad global se presentó en el 38,6% de los pacientes, en el 25,8% de los aórticos y en el 34,2% de los coronarios. Las variables preoperatorias con valor pronóstico fueron la cirugía previa (p < 0,0004) y la cirugía de urgencia (p < 0,04). En el grupo aórtico fue también significativo el grado funcional-IV (p < 0,05). Las variables perioperatorias que influyeron en la mortalidad fueron: los tiempos de oclusión aórtica > 60 min (p < 0,02) y de circulación extracorpórea > 90 min (p < 0,002), la necesidad de fármacos inotrópicos (p < 0,005) y las complicaciones postoperatorias (p < 0,00001). La estancia media hospitalaria fue de 12,8 ± 8,5 días.
CONCLUSIÓN: A pesar de la mayor tasa de morbimortalidad precoz, creemos que la cirugía cardíaca en pacientes mayores de 75 años puede realizarse si se evita la cirugía de urgencia, el grado funcional IV y los tiempos quirúrgicos prolongados.
Palabras clave
Circulación extracorpórea
Geriatría
Morbilidad
INTRODUCCIÓN
La edad de los pacientes sometidos a cirugía cardíaca con circulación extracorpórea (CEC) ha aumentado en los últimos años 1,2. La longevidad creciente de la población, el incremento de la enfermedad cardíaca coronaria y de la estenosis aórtica de tipo degenerativo nos enfrentan a una cirugía de mayor riesgo, dado que estos pacientes suelen presentar a menudo un deterioro clínico más acusado.
La introducción de nuevas técnicas de protección miocárdica y de cuidados postoperatorios ha permitido reducir la mortalidad perioperatoria en grupos de edad avanzada por lo que, en la actualidad, la edad no se considera una contraindicación para este tipo de procedimientos quirúrgicos 2-8. De acuerdo con la Sociedad de Cirujanos Torácicos de los EE.UU., entre 1988 y 1992 el 3,2% de los 62.473 enfermos coronarios operados bajo CEC eran mayores de 80 años, y si se incluían los mayores de 70 años, la cifra ascendía al 29,7% 9. Las cifras de mortalidad perioperatoria varían entre el 0 y el 29% 10, aunque llegaron al 38% en otra serie de cirugía combinada, valvular y coronaria 11. En el informe citado se encontró que la edad era un factor de riesgo para la mortalidad temprana, pero la tasa de mortalidad en cirugía coronaria fue menor del 5%.
Con el fin de conocer las tasas de morbilidad y mortalidad en nuestro medio, realizamos un estudio retrospectivo en el que analizamos todos los casos intervenidos con una edad de 75 años o superior. El objetivo principal fue conocer los marcadores pre y perioperatorios de la mortalidad antes del alta hospitalaria. PACIENTES Y MÉTODOS
En el período comprendido entre el 1 de enero de 1994 y el 30 de noviembre de 1997 se realizaron en nuestro hospital 2.043 operaciones a corazón abierto, de las cuales 252 (12,3%) se realizaron a pacientes que tenían 75 años o más. La edad media del grupo fue de 77,8 ± 2 años (rango, 75-89 años), y 129 eran mujeres (51,1%) y 123 varones (48,8%).
La distribución según la enfermedad de los pacientes fue: 128 enfermos a los que se practicó recambio valvular aórtico, 78 pacientes sometidos a revascularización miocárdica mediante injertos aortocoronarios, 46 enfermos con cirugía combinada (tabla 1) y que, por ser subgrupos muy reducidos, no se analizan por separado, sino dentro del grupo global. Se incluyeron recambio valvular mitral, aislado o asociado y otros procedimientos.
El grupo con enfermedad aórtica aislada estaba compuesto por 75 mujeres (58,6%) y 53 varones (41,4%) y el grupo coronario por 25 mujeres (32%) y 53 varones (68%).
La metodología anestésica y quirúrgica utilizada fue la habitual en enfermedad cardíaca. La circulación extracorpórea se realizó con bomba centrífuga, oxigenador de membrana y protección miocárdica hemática con solución cardiopléjica Benson Roe a 4 ¡C y reperfusión a 37 ¡C antes de proceder al desclampaje aórtico. La presión de perfusión se mantuvo en cifras superiores a 70 mmHg. Al 90% de los pacientes se les realizó bypass cardiopulmonar con hipotermia.
Las variables preoperatorias estudiadas fueron: diabetes mellitus, hipertensión arterial sistémica (HTA), hipertensión arterial pulmonar (HAP), tabaquismo, hipercolesterolemia, accidente cerebrovascular (ACV) previo, infarto de miocardio (IAM) antiguo, historia de angina inestable reciente, ritmo cardíaco, grado funcional clínico según la NYHA, cirugía previa, insuficiencia cardíaca severa, función ventricular valorada mediante la fracción de eyección (FE) determinada mediante ecocardiografía y ventriculografía, y la cirugía de urgencia (tabla 2).
Los factores perioperatorios analizados fueron: el tiempo de oclusión aórtica > 60 min y el tiempo de CEC > 90 min, necesidad del uso de fármacos inotrópicos, las complicaciones al salir de la CEC y las complicaciones postoperatorias fuera de quirófano. Se definieron como complicaciones postoperatorias aquellas situaciones patológicas que agravaban el curso normal después de la intervención quirúrgica y que ocasionaban la muerte del enfermo, un incremento de la estancia postoperatoria o que precisaban tratamiento médico o quirúrgico no previsible antes de la operación.
Análisis estadístico
Las variables cuantitativas se describieron mediante la media y la desviación estándar cuando se ajustaron a la distribución normal y las cualitativas según la distribución de frecuencias en cada grupo. La variable cirugía urgente/electiva se analizó mediante el test de la c<+f$>2 con la corrección de Yates. Se analizaron las variables asociadas con la mortalidad precoz, antes del alta hospitalaria mediante el cálculo de la odds ratio y de su intervalo de confianza (IC) del 95%, por el método de máxima verosimilitud; el valor de p se estimó por el test de la χ 2 de Mantel-Haenszel. El análisis estadístico se realizó mediante el programa Epi-Info versión 6.04 de los Centers for Disease Control 12. RESULTADOS
Las enfermedades sistémicas analizadas no influyeron sobre la mortalidad precoz.
La mortalidad hospitalaria para el grupo global fue del 15,1% (38/252), en el grupo aórtico fue de 13,28% (17/128), en el grupo coronario del 12,8% (10/78) y en el grupo de miscelánea alcanzó el 23,9% (11/46). La mortalidad se elevó considerablemente con la cirugía de urgencia. La mortalidad hospitalaria para los pacientes intervenidos de manera electiva fue del 12,1, 9,7 y 12,2% en los grupos global, coronario y aórtico, respectivamente; este valor fue del 34,1, 21,4 y 38,5%, respectivamente, cuando los enfermos fueron operados de urgencia. El análisis estadístico univariado demostró una p = 0,009 en el grupo global, una p no significativa en el grupo coronario y p = 0,04 en el grupo aórtico.
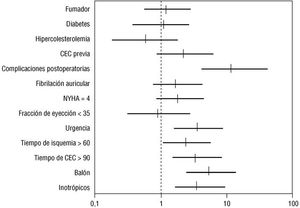
El valor estadístico de las variables preoperatorias para predecir la mortalidad postoperatoria precoz en el grupo global se presenta en la tabla 3. Las variables significativas fueron el antecedente de cirugía cardíaca previa (p < 0,0004) y la cirugía de urgencia (p < 0,04). Las variables perioperatorias con significación estadística fueron el tiempo de oclusión aórtica > 60 min (p < 0,02), el tiempo de CEC > de 90 min (p < 0,002), la salida de bomba complicada con necesidad de apoyo inotrópico-positivo (p < 0,005) y las complicaciones postoperatorias (p < 0,00001) (tabla 4).
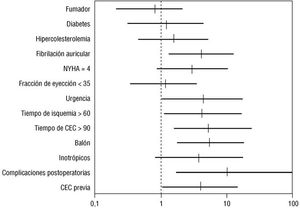
En el grupo aórtico, las enfermedades sistémicas asociadas a esta enfermedad tampoco tuvieron significación estadística. Las variables preoperatorias con significación estadística fueron la cirugía cardíaca previa (p < 0,01) y la cirugía de urgencia (p < 0,01), observándose una tendencia hacia la significación en el grado funcional IV (p < 0,08) (tabla 5).
Las variables perioperatorias independientes con valor predictivo en la mortalidad fueron el tiempo de oclusión aórtica > 60 min (p < 0,02), el tiempo de CEC > 90 min (p < 0,002), dificultad para salir de bomba (necesidad de inotrópicos positivos y/o balón de contrapulsación) (p < 0,05) y las complicaciones quirúrgicas en el postoperatorio (p < 0,001) (tabla 5).
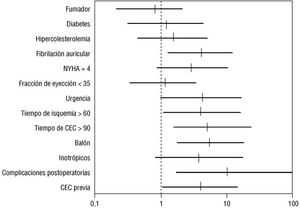
En el grupo coronario (tabla 6) no influyeron en la mortalidad la historia de angina inestable, la fracción de eyección < 0,35% ni la afectación del tronco coronario izquierdo. Un total de 26 enfermos (33%) presentaron lesiones significativas del tronco, de los cuales 2 fallecieron (7,7%).
Las variables perioperatorias (tabla 6) con significación estadística fueron la dificultad para salir de la CEC (p < 0,05), la necesidad de apoyo inotrópico y/o de balón de contrapulsación (p < 0,01) y las complicaciones postoperatorias (p < 0,0001).
Las complicaciones postoperatorias aumentaron la morbimortalidad en el 35% de los pacientes del grupo global, en el 18% del grupo aórtico y en el 30% del grupo coronario. La reintervención por sangrado y el infarto de miocardio perioperatorio fueron más frecuentes en los enfermos coronarios, mientras que en los aórticos predominaron las complicaciones renales y los bloqueos auriculoventriculares (tabla 7).
Las odds ratio y los intervalos de confianza (IC) del 95% para las variables pre y perioperatorias, con significación estadística en el análisis univariado se expresan en la figura 1 para el grupo global, en la figura 2 para el grupo aórtico y en la figura 3 para el grupo de pacientes coronarios.
Fig. 1. Grupo global. Odds ratio e IC del 95% en el análisis univariado de las variables pre y perioperatorias. CEC: circulación extracorpórea.
Fig. 2. Grupo de recambio valvular aórtico. Odds ratio e IC del 95% en el análisis univariado de las variables pre y perioperatorias. CEC: circulación extracorpórea.
Fig. 3. Grupo de enfermos sometidos a cirugía de revascularización miocárdica. Odds ratio e IC del 95% en el análisis univariado de las variables pre y perioperatorias. CEC: circulación extracorpórea.
El tiempo medio de estancia hospitalaria desde la intervención quirúrgica hasta el alta fue de 12,8 ± 8,5 días. DISCUSIÓN
La cirugía cardíaca bajo CEC conlleva una determinada mortalidad, que es mayor cuanto más compleja es la enfermedad, especialmente cuando se asocian procedimientos de pontaje aortocoronario y de recambio valvular mitral. Las variables pre y perioperatorias que indican mal pronóstico han sido fruto de numerosas publicaciones y guardan relación con la clase funcional, infarto de miocardio reciente, el grado de disfunción ventricular, el recambio valvular múltiple, la cirugía de urgencia y con la necesidad de inotrópicos positivos, medidas de asistencia mecánica circulatoria o complicaciones a la salida de circulación extracorpórea. Durante mucho tiempo se creyó que el factor edad por sí mismo ocasionaba tasas de mortalidad intolerables. Sin embargo, la introducción de mejores medidas de protección miocárdica ha permitido reducir las cifras de morbimortalidad en este grupo de población a valores muy parecidos a los obtenidos en grupos de pacientes más jóvenes 2,9. La mortalidad inmediata global ha descendido considerablemente, aunque las cifras oscilan entre el 0 y el 38% 9,11,13. La mortalidad total en nuestro grupo fue del 15,1%, menor que en otras series 11,13,15,16 pero más elevada que la comunicada en publicaciones más recientes 17-20. Se puede considerar que en nuestro medio, las cifras de mortalidad temprana son aún algo elevadas, aunque no existen publicaciones sobre la mortalidad en los equipos quirúrgicos en nuestro país, ya que en el grupo de enfermos por debajo de 75 años la mortalidad global inmediata fue de 6,4%. Pero, como se señala en el apartado «Pacientes y métodos», el grupo global incluyó pacientes de cirugía más compleja, que en cualquier serie publicada presentan las mayores cifras de mortalidad. Otro hecho destacado comparado con la bibliografía es que la mortalidad en el grupo de enfermos coronarios, que oscila en otros hospitales entre 4,5 y 8,3,%, referida a los años 1994-1998, en nuestra serie ascendió al 12,8% (9,7% si la cirugía fue electiva), indudablemente debido a la mayor tasa de complicaciones. La mortalidad en la cirugía cardíaca asociada, que en las series publicadas se sitúa entre el 20 y el 30% 3,11,14,15,17, en nuestro grupo se situó en cifras similares (23,9%), por lo que debe ponderarse mucho el recurso a esta opción.
El análisis de los factores preoperatorios que influyeron en la mortalidad precoz en la cirugía cardíaca en pacientes mayores de 75 años fueron el grado funcional IV, las operaciones previas y la cirugía de urgencia. La cirugía coronaria aislada cursó con mayor mortalidad cuando existió angina inestable en el preoperatorio pues, aunque no se observó significación estadística, la odds ratio fue imposible de determinar, al no existir muertes entre los enfermos con angina estable. La disfunción ventricular tampoco resultó determinante, aunque pudo deberse al tamaño reducido de la muestra, ya que en general se acepta como uno de los factores preoperatorios de riesgo 15,18,20,22. Los mismos comentarios sirven para la insuficiencia cardíaca, que por resultar muy escasa en nuestra serie no sirvió para extraer conclusiones.
La prevalencia de enfermedades sistémicas, alteraciones metabólicas o determinados hábitos, no influyeron para nada en la mortalidad global o por grupos. La diabetes mellitus ha demostrado ser un factor preoperatorio con alto riesgo de mortalidad en enfermos coronarios 5,20,21. El grado funcional IV y la insuficiencia cardíaca preoperatorios son señaladas en general como variables con valor pronóstico sobre la mortalidad 15-19,21 al igual que lo observado en nuestra serie. El antecedente de hipertensión arterial sistémica, muy elevado en nuestro grupo, no tuvo un valor predictivo, a diferencia de lo señalado por otros autores 22,23. La cirugía de urgencia se asocia con altas cifras de mortalidad a cualquier edad, más marcada en el grupo de ancianos 15-19,21,22, dato concordante con lo observado en nuestra serie.
Las variables perioperatorias asociadas con una mayor mortalidad fueron los tiempos de clampaje aórtico y de CEC, la dificultad para salir de bomba, el uso de fármacos inotrópicos y las complicaciones postoperatorias inmediatas, que obligan a la reintervención en muchos casos 11,15,19,21. De nuestros resultados se deduce que el grupo aórtico fue el que presentó una mayor mortalidad en relación con la mayor duración de los tiempos quirúrgicos, aunque en la bibliografía se reflejan tiempos más prolongados ligados al aumento de mortalidad. Las dificultades para salir de bomba fueron determinantes de la mayor mortalidad en el grupo coronario, requiriendo el 5% balón de contrapulsación y cerca del 40% el apoyo de fármacos inotrópico-positivos, de los cuales fallecieron el 22,6%. Sin embargo, la lesión del tronco principal izquierdo no se asoció con una mayor mortalidad, como se ha señalado 15. Las complicaciones postoperatorias fueron responsables del aumento de la morbimortalidad en todos y cada uno de los grupos, como se señala en otras publicaciones 16,22. La incidencia de complicaciones renales fue similar en los grupos analizados, pero las neurológicas, infecciosas y respiratorias predominaron en los enfermos coronarios.
Limitaciones del estudio
Aunque se trata de un grupo de pacientes correlativo y no seleccionado, el análisis retrospectivo impide conocer con precisión los detalles de algunas variables, en cuanto a su antigüedad y severidad, como en el caso de la insuficiencia cardíaca, la hipertensión arterial, el infarto de miocardio previo o la angina inestable. Tampoco es posible aclarar las causas de la cirugía de urgencia, cuyas cifras fueron muy elevadas en esta población, especialmente en el grupo coronario. El grado funcional IV, que en todas las series se asocia con altas tasas de morbimortalidad, se observó también en nuestro estudio, pero no resultó estadísticamente significativo, dato que puede estar sesgado al incluir en la base de datos sólo información previa a la cirugía sin tener en cuenta si el enfermo estuvo antes en grado funcional IV. Tampoco es posible saber cuántos enfermos con una edad mayor de 75 años fueron rechazados para la cirugía cardíaca debido a su mala situación, mala función ventricular o cirugía combinada muy compleja.
De todos modos, los resultados obtenidos coinciden con la amplia experiencia publicada en centros europeos y norteamericanos. CONCLUSIÓN
1. Las variables preoperatorias con valor predictivo de la mortalidad en pacientes > de 75 años fueron el grado funcional IV, la cirugía de urgencia y la cirugía previa.
2. Las variables preoperatorias en el grupo aórtico fueron la cirugía de urgencia y el grado funcional alto, mientras en el grupo coronario tan sólo fue significativa la cirugía de urgencia.
3. Las variables perioperatorias de mal pronóstico fueron el tiempo de clampaje aórtico > de 60 min y el de CEC > de 90 min. Igualmente, fueron de mal pronóstico en los tres grupos la salida de bomba complicada que precisaba inotrópicos y las complicaciones postoperatorias.
4. La tasa de complicaciones postoperatorias fue muy alta en los tres grupos, siendo las hemorragias y el infarto de miocardio perioperatorio en los coronarios las más significativas, mientras en el grupo aórtico destacaron las complicaciones renales y el bloqueo auriculoventricular.
La edad de los pacientes sometidos a cirugía cardíaca con circulación extracorpórea (CEC) ha aumentado en los últimos años 1,2. La longevidad creciente de la población, el incremento de la enfermedad cardíaca coronaria y de la estenosis aórtica de tipo degenerativo nos enfrentan a una cirugía de mayor riesgo, dado que estos pacientes suelen presentar a menudo un deterioro clínico más acusado.
La introducción de nuevas técnicas de protección miocárdica y de cuidados postoperatorios ha permitido reducir la mortalidad perioperatoria en grupos de edad avanzada por lo que, en la actualidad, la edad no se considera una contraindicación para este tipo de procedimientos quirúrgicos 2-8. De acuerdo con la Sociedad de Cirujanos Torácicos de los EE.UU., entre 1988 y 1992 el 3,2% de los 62.473 enfermos coronarios operados bajo CEC eran mayores de 80 años, y si se incluían los mayores de 70 años, la cifra ascendía al 29,7% 9. Las cifras de mortalidad perioperatoria varían entre el 0 y el 29% 10, aunque llegaron al 38% en otra serie de cirugía combinada, valvular y coronaria 11. En el informe citado se encontró que la edad era un factor de riesgo para la mortalidad temprana, pero la tasa de mortalidad en cirugía coronaria fue menor del 5%.
Con el fin de conocer las tasas de morbilidad y mortalidad en nuestro medio, realizamos un estudio retrospectivo en el que analizamos todos los casos intervenidos con una edad de 75 años o superior. El objetivo principal fue conocer los marcadores pre y perioperatorios de la mortalidad antes del alta hospitalaria. PACIENTES Y MÉTODOS
En el período comprendido entre el 1 de enero de 1994 y el 30 de noviembre de 1997 se realizaron en nuestro hospital 2.043 operaciones a corazón abierto, de las cuales 252 (12,3%) se realizaron a pacientes que tenían 75 años o más. La edad media del grupo fue de 77,8 ± 2 años (rango, 75-89 años), y 129 eran mujeres (51,1%) y 123 varones (48,8%).
La distribución según la enfermedad de los pacientes fue: 128 enfermos a los que se practicó recambio valvular aórtico, 78 pacientes sometidos a revascularización miocárdica mediante injertos aortocoronarios, 46 enfermos con cirugía combinada (tabla 1) y que, por ser subgrupos muy reducidos, no se analizan por separado, sino dentro del grupo global. Se incluyeron recambio valvular mitral, aislado o asociado y otros procedimientos.
El grupo con enfermedad aórtica aislada estaba compuesto por 75 mujeres (58,6%) y 53 varones (41,4%) y el grupo coronario por 25 mujeres (32%) y 53 varones (68%).
La metodología anestésica y quirúrgica utilizada fue la habitual en enfermedad cardíaca. La circulación extracorpórea se realizó con bomba centrífuga, oxigenador de membrana y protección miocárdica hemática con solución cardiopléjica Benson Roe a 4 ¡C y reperfusión a 37 ¡C antes de proceder al desclampaje aórtico. La presión de perfusión se mantuvo en cifras superiores a 70 mmHg. Al 90% de los pacientes se les realizó bypass cardiopulmonar con hipotermia.
Las variables preoperatorias estudiadas fueron: diabetes mellitus, hipertensión arterial sistémica (HTA), hipertensión arterial pulmonar (HAP), tabaquismo, hipercolesterolemia, accidente cerebrovascular (ACV) previo, infarto de miocardio (IAM) antiguo, historia de angina inestable reciente, ritmo cardíaco, grado funcional clínico según la NYHA, cirugía previa, insuficiencia cardíaca severa, función ventricular valorada mediante la fracción de eyección (FE) determinada mediante ecocardiografía y ventriculografía, y la cirugía de urgencia (tabla 2).
Los factores perioperatorios analizados fueron: el tiempo de oclusión aórtica > 60 min y el tiempo de CEC > 90 min, necesidad del uso de fármacos inotrópicos, las complicaciones al salir de la CEC y las complicaciones postoperatorias fuera de quirófano. Se definieron como complicaciones postoperatorias aquellas situaciones patológicas que agravaban el curso normal después de la intervención quirúrgica y que ocasionaban la muerte del enfermo, un incremento de la estancia postoperatoria o que precisaban tratamiento médico o quirúrgico no previsible antes de la operación.
Análisis estadístico
Las variables cuantitativas se describieron mediante la media y la desviación estándar cuando se ajustaron a la distribución normal y las cualitativas según la distribución de frecuencias en cada grupo. La variable cirugía urgente/electiva se analizó mediante el test de la c<+f$>2 con la corrección de Yates. Se analizaron las variables asociadas con la mortalidad precoz, antes del alta hospitalaria mediante el cálculo de la odds ratio y de su intervalo de confianza (IC) del 95%, por el método de máxima verosimilitud; el valor de p se estimó por el test de la χ 2 de Mantel-Haenszel. El análisis estadístico se realizó mediante el programa Epi-Info versión 6.04 de los Centers for Disease Control 12. RESULTADOS
Las enfermedades sistémicas analizadas no influyeron sobre la mortalidad precoz.
La mortalidad hospitalaria para el grupo global fue del 15,1% (38/252), en el grupo aórtico fue de 13,28% (17/128), en el grupo coronario del 12,8% (10/78) y en el grupo de miscelánea alcanzó el 23,9% (11/46). La mortalidad se elevó considerablemente con la cirugía de urgencia. La mortalidad hospitalaria para los pacientes intervenidos de manera electiva fue del 12,1, 9,7 y 12,2% en los grupos global, coronario y aórtico, respectivamente; este valor fue del 34,1, 21,4 y 38,5%, respectivamente, cuando los enfermos fueron operados de urgencia. El análisis estadístico univariado demostró una p = 0,009 en el grupo global, una p no significativa en el grupo coronario y p = 0,04 en el grupo aórtico.
El valor estadístico de las variables preoperatorias para predecir la mortalidad postoperatoria precoz en el grupo global se presenta en la tabla 3. Las variables significativas fueron el antecedente de cirugía cardíaca previa (p < 0,0004) y la cirugía de urgencia (p < 0,04). Las variables perioperatorias con significación estadística fueron el tiempo de oclusión aórtica > 60 min (p < 0,02), el tiempo de CEC > de 90 min (p < 0,002), la salida de bomba complicada con necesidad de apoyo inotrópico-positivo (p < 0,005) y las complicaciones postoperatorias (p < 0,00001) (tabla 4).
En el grupo aórtico, las enfermedades sistémicas asociadas a esta enfermedad tampoco tuvieron significación estadística. Las variables preoperatorias con significación estadística fueron la cirugía cardíaca previa (p < 0,01) y la cirugía de urgencia (p < 0,01), observándose una tendencia hacia la significación en el grado funcional IV (p < 0,08) (tabla 5).
Las variables perioperatorias independientes con valor predictivo en la mortalidad fueron el tiempo de oclusión aórtica > 60 min (p < 0,02), el tiempo de CEC > 90 min (p < 0,002), dificultad para salir de bomba (necesidad de inotrópicos positivos y/o balón de contrapulsación) (p < 0,05) y las complicaciones quirúrgicas en el postoperatorio (p < 0,001) (tabla 5).
En el grupo coronario (tabla 6) no influyeron en la mortalidad la historia de angina inestable, la fracción de eyección < 0,35% ni la afectación del tronco coronario izquierdo. Un total de 26 enfermos (33%) presentaron lesiones significativas del tronco, de los cuales 2 fallecieron (7,7%).
Las variables perioperatorias (tabla 6) con significación estadística fueron la dificultad para salir de la CEC (p < 0,05), la necesidad de apoyo inotrópico y/o de balón de contrapulsación (p < 0,01) y las complicaciones postoperatorias (p < 0,0001).
Las complicaciones postoperatorias aumentaron la morbimortalidad en el 35% de los pacientes del grupo global, en el 18% del grupo aórtico y en el 30% del grupo coronario. La reintervención por sangrado y el infarto de miocardio perioperatorio fueron más frecuentes en los enfermos coronarios, mientras que en los aórticos predominaron las complicaciones renales y los bloqueos auriculoventriculares (tabla 7).
Las odds ratio y los intervalos de confianza (IC) del 95% para las variables pre y perioperatorias, con significación estadística en el análisis univariado se expresan en la figura 1 para el grupo global, en la figura 2 para el grupo aórtico y en la figura 3 para el grupo de pacientes coronarios.
Fig. 1. Grupo global. Odds ratio e IC del 95% en el análisis univariado de las variables pre y perioperatorias. CEC: circulación extracorpórea.
Fig. 2. Grupo de recambio valvular aórtico. Odds ratio e IC del 95% en el análisis univariado de las variables pre y perioperatorias. CEC: circulación extracorpórea.
Fig. 3. Grupo de enfermos sometidos a cirugía de revascularización miocárdica. Odds ratio e IC del 95% en el análisis univariado de las variables pre y perioperatorias. CEC: circulación extracorpórea.
El tiempo medio de estancia hospitalaria desde la intervención quirúrgica hasta el alta fue de 12,8 ± 8,5 días. DISCUSIÓN
La cirugía cardíaca bajo CEC conlleva una determinada mortalidad, que es mayor cuanto más compleja es la enfermedad, especialmente cuando se asocian procedimientos de pontaje aortocoronario y de recambio valvular mitral. Las variables pre y perioperatorias que indican mal pronóstico han sido fruto de numerosas publicaciones y guardan relación con la clase funcional, infarto de miocardio reciente, el grado de disfunción ventricular, el recambio valvular múltiple, la cirugía de urgencia y con la necesidad de inotrópicos positivos, medidas de asistencia mecánica circulatoria o complicaciones a la salida de circulación extracorpórea. Durante mucho tiempo se creyó que el factor edad por sí mismo ocasionaba tasas de mortalidad intolerables. Sin embargo, la introducción de mejores medidas de protección miocárdica ha permitido reducir las cifras de morbimortalidad en este grupo de población a valores muy parecidos a los obtenidos en grupos de pacientes más jóvenes 2,9. La mortalidad inmediata global ha descendido considerablemente, aunque las cifras oscilan entre el 0 y el 38% 9,11,13. La mortalidad total en nuestro grupo fue del 15,1%, menor que en otras series 11,13,15,16 pero más elevada que la comunicada en publicaciones más recientes 17-20. Se puede considerar que en nuestro medio, las cifras de mortalidad temprana son aún algo elevadas, aunque no existen publicaciones sobre la mortalidad en los equipos quirúrgicos en nuestro país, ya que en el grupo de enfermos por debajo de 75 años la mortalidad global inmediata fue de 6,4%. Pero, como se señala en el apartado «Pacientes y métodos», el grupo global incluyó pacientes de cirugía más compleja, que en cualquier serie publicada presentan las mayores cifras de mortalidad. Otro hecho destacado comparado con la bibliografía es que la mortalidad en el grupo de enfermos coronarios, que oscila en otros hospitales entre 4,5 y 8,3,%, referida a los años 1994-1998, en nuestra serie ascendió al 12,8% (9,7% si la cirugía fue electiva), indudablemente debido a la mayor tasa de complicaciones. La mortalidad en la cirugía cardíaca asociada, que en las series publicadas se sitúa entre el 20 y el 30% 3,11,14,15,17, en nuestro grupo se situó en cifras similares (23,9%), por lo que debe ponderarse mucho el recurso a esta opción.
El análisis de los factores preoperatorios que influyeron en la mortalidad precoz en la cirugía cardíaca en pacientes mayores de 75 años fueron el grado funcional IV, las operaciones previas y la cirugía de urgencia. La cirugía coronaria aislada cursó con mayor mortalidad cuando existió angina inestable en el preoperatorio pues, aunque no se observó significación estadística, la odds ratio fue imposible de determinar, al no existir muertes entre los enfermos con angina estable. La disfunción ventricular tampoco resultó determinante, aunque pudo deberse al tamaño reducido de la muestra, ya que en general se acepta como uno de los factores preoperatorios de riesgo 15,18,20,22. Los mismos comentarios sirven para la insuficiencia cardíaca, que por resultar muy escasa en nuestra serie no sirvió para extraer conclusiones.
La prevalencia de enfermedades sistémicas, alteraciones metabólicas o determinados hábitos, no influyeron para nada en la mortalidad global o por grupos. La diabetes mellitus ha demostrado ser un factor preoperatorio con alto riesgo de mortalidad en enfermos coronarios 5,20,21. El grado funcional IV y la insuficiencia cardíaca preoperatorios son señaladas en general como variables con valor pronóstico sobre la mortalidad 15-19,21 al igual que lo observado en nuestra serie. El antecedente de hipertensión arterial sistémica, muy elevado en nuestro grupo, no tuvo un valor predictivo, a diferencia de lo señalado por otros autores 22,23. La cirugía de urgencia se asocia con altas cifras de mortalidad a cualquier edad, más marcada en el grupo de ancianos 15-19,21,22, dato concordante con lo observado en nuestra serie.
Las variables perioperatorias asociadas con una mayor mortalidad fueron los tiempos de clampaje aórtico y de CEC, la dificultad para salir de bomba, el uso de fármacos inotrópicos y las complicaciones postoperatorias inmediatas, que obligan a la reintervención en muchos casos 11,15,19,21. De nuestros resultados se deduce que el grupo aórtico fue el que presentó una mayor mortalidad en relación con la mayor duración de los tiempos quirúrgicos, aunque en la bibliografía se reflejan tiempos más prolongados ligados al aumento de mortalidad. Las dificultades para salir de bomba fueron determinantes de la mayor mortalidad en el grupo coronario, requiriendo el 5% balón de contrapulsación y cerca del 40% el apoyo de fármacos inotrópico-positivos, de los cuales fallecieron el 22,6%. Sin embargo, la lesión del tronco principal izquierdo no se asoció con una mayor mortalidad, como se ha señalado 15. Las complicaciones postoperatorias fueron responsables del aumento de la morbimortalidad en todos y cada uno de los grupos, como se señala en otras publicaciones 16,22. La incidencia de complicaciones renales fue similar en los grupos analizados, pero las neurológicas, infecciosas y respiratorias predominaron en los enfermos coronarios.
Limitaciones del estudio
Aunque se trata de un grupo de pacientes correlativo y no seleccionado, el análisis retrospectivo impide conocer con precisión los detalles de algunas variables, en cuanto a su antigüedad y severidad, como en el caso de la insuficiencia cardíaca, la hipertensión arterial, el infarto de miocardio previo o la angina inestable. Tampoco es posible aclarar las causas de la cirugía de urgencia, cuyas cifras fueron muy elevadas en esta población, especialmente en el grupo coronario. El grado funcional IV, que en todas las series se asocia con altas tasas de morbimortalidad, se observó también en nuestro estudio, pero no resultó estadísticamente significativo, dato que puede estar sesgado al incluir en la base de datos sólo información previa a la cirugía sin tener en cuenta si el enfermo estuvo antes en grado funcional IV. Tampoco es posible saber cuántos enfermos con una edad mayor de 75 años fueron rechazados para la cirugía cardíaca debido a su mala situación, mala función ventricular o cirugía combinada muy compleja.
De todos modos, los resultados obtenidos coinciden con la amplia experiencia publicada en centros europeos y norteamericanos. CONCLUSIÓN
1. Las variables preoperatorias con valor predictivo de la mortalidad en pacientes > de 75 años fueron el grado funcional IV, la cirugía de urgencia y la cirugía previa.
2. Las variables preoperatorias en el grupo aórtico fueron la cirugía de urgencia y el grado funcional alto, mientras en el grupo coronario tan sólo fue significativa la cirugía de urgencia.
3. Las variables perioperatorias de mal pronóstico fueron el tiempo de clampaje aórtico > de 60 min y el de CEC > de 90 min. Igualmente, fueron de mal pronóstico en los tres grupos la salida de bomba complicada que precisaba inotrópicos y las complicaciones postoperatorias.
4. La tasa de complicaciones postoperatorias fue muy alta en los tres grupos, siendo las hemorragias y el infarto de miocardio perioperatorio en los coronarios las más significativas, mientras en el grupo aórtico destacaron las complicaciones renales y el bloqueo auriculoventricular.
Bibliografía
[1]
). Washington D.C.: US Bureau of the Census, 1991; 81.
[2]
Actividad y morbimortalidad de la cirugía coronaria en España. Rev Esp Cardiol 1998; 51 (Supl 3): 114-129.
[3]
Morbidity and mortality after coronary artery bypass in octogenarians. Ann Thorac Surg 1991; 51: 983-986.
[4]
Aortic valve replacement for aortic stenosis in persons aged 80 years and over. Am J Cardiol 1991; 67: 1256-1260.
[5]
Coronary artery surgery in octogenarians. Am J Cardiol 1991; 68: 1530-1534.
[6]
Aortic valve replacement in octogenarians. J Heart Valve Dis 1992; 1: 196-200.
[7]
Cirugía cardíaca en mayores de 70 años. Incidencia y tendencia en nuestro medio. Rev Esp Cardiol 1994; 47: 678-681.
[8]
Cirugía coronaria en pacientes de edad avanzada. Rev Esp Cardiol 1998; 51 (Supl 3): 24-29.
[9]
The Society of Thoracic Surgeons National Database Status Report. Ann Thorac Surg 1994; 57: 20-26.
[10]
Open heart surgery in octogenarians: a review. Am J Geriatric Cardiol 1995; 4: 14-16.
[11]
Combined valve and coronary artery bypass procedures in septuagenarians and octogenarians: results in 120 patiens. Ann Thorac Surg 1986; 42: 681-684.
[12]
EPI-INFO versión 6: Aword processing, data base and statistics program for epidemiology on microcomputer. Atlanta, Georgia: Centers for Disease control and Prevention, 1994.
[13]
Cirugía coronaria en mayores de 70 años (experiencia con 40 casos). Rev Esp Cardiol 1987; 40: 256-260.
[14]
Cardiac surgery and noncardiac surgery in elderly patients with heart disease. J Am Coll Cardiol 1987; 10: A35-A37.
[15]
Cardiac surgery in the octogenarian: perioperative outcome and clinical follow-up. J Am Coll Cardiol 1991; 18: 29-35.
[16]
Open-heart surgery in octogenarians. N Engl J Med 1988; 319: 131-136.
[17]
Ten-year experience of cardiac surgery in patients aged 80 years and over. Ann Thorac Surg 1994; 58: 445-451.
[18]
Heart surgery in patients aged eighty years and above: determinants of morbidity and mortality. Thorac Cardiovasc Surg 1997; 45: 119-126.
[19]
Perioperative determinants of morbidity and mortality in elderly patients undergoing cardiac surgery. Crit Care Med 1998; 26: 225-235.
[20]
Fifteen-year trends in risk severity operation mortality in elderly patients undergoing coronary artery bypass graft surgery. Circulation 1998; 97: 673-680.
[21]
Aortocoronary bypass in septuagenarians and octogenarians. J Cardiovasc Surg 1989; 30: 364-368.
[22]
Severe aortic stenosis in octogenarians: is operation an acceptable alternative? Ann Thorac Surg 1990; 50: 226-229.
[23]
Interaction of age and preoperative risk factors in predicting operative mortality for coronary bypass surgery. Circulation 1992; 86 (Supl II): 186-190.