En los pacientes con síndrome coronario agudo (SCA) a los que se practica una intervención coronaria percutánea (ICP), no persistir con el tratamiento antiagregante plaquetario prescrito al alta puede implicar peores resultados1. Aparte del abandono de la medicación, la falta de persistencia con el tratamiento puede adoptar la forma del cambio de un fármaco por otro, lo cual es frecuente en la práctica clínica diaria2. Se presenta la perspectiva del GReek AntiPlatelet rEgistry (GRAPE) sobre la falta de persistencia al año del tratamiento prescrito al alta.
El GRAPE es un estudio de cohorte prospectivo, observacional y multicéntrico, en el que se incluyó consecutivamente a pacientes con SCA de riesgo moderado a alto a los que se practica una ICP. La elección inicial del antagonista del receptor P2Y12 y la posterior administración del fármaco antiagregante plaquetario en el hospital y después del alta quedaron a criterio del clínico responsable del tratamiento. Se realizó un seguimiento al cabo de 1, 6 y 12 meses mediante entrevistas telefónicas o personalmente. La persistencia con los antagonistas del receptor P2Y12 se definió por atenerse a la recomendación de continuar con el mismo antagonista del receptor P2Y12 que se prescribió al alta. El cambio de tratamiento se definió como el paso a un antagonista del receptor P2Y12 diferente del prescrito al alta y el cese del tratamiento, como no recibir ningún antagonista del receptor P2Y12.
Para evaluar los posibles factores predictivos del cese y el cambio de tratamiento, se utilizó un modelo de regresión logística y un ajuste respecto a los siguientes factores: tipo de antagonista del receptor P2Y12, anticoagulantes orales, sexo masculino, edad (por década), índice de masa corporal (cada 5 puntos), diabetes mellitus, hipertensión, tabaquismo, motivo de ingreso, hemorragia previa, aclaramiento de creatinina (calculado con la fórmula de Cockroft-Gault) < 60 ml/min e ICP sin implante de stents o con stents metálicos. Se evaluó la capacidad de discriminación del modelo mediante el estadístico C. Se obtuvo el consentimiento informado de cada uno de los pacientes y el protocolo fue aprobado por el comité de investigación humana de cada uno de los centros. El estudio GRAPE se ha registrado como ensayo clínico (NCT01774955).
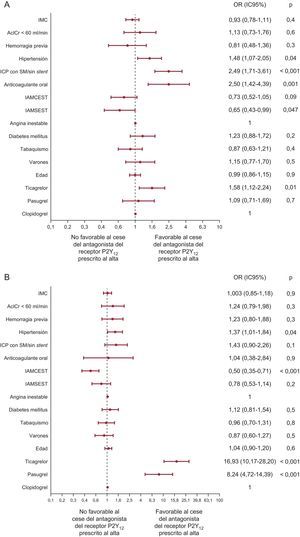
Al año, se perdió para el seguimiento a 101 pacientes (5%), mientras que al año se disponía de datos analizables sobre la medicación con antagonistas del receptor P2Y12 de 2.005 pacientes. La tasa de falta de persistencia fue del 24,2% (485 de 2.005), con el 55,5% (269 de 485) de pacientes sin persistencia que habían cambiado a un antagonista del receptor P2Y12 diferente, mientras que el 44,5% (216 de 485) había abandonado el tratamiento con antagonista del receptor P2Y12. La tasa de falta de persistencia fue mayor con prasugrel (21,5%) y ticagrelor (37,3%) que con clopidogrel (13,3%) (p < 0,001 en ambos casos) y fue mayor con ticagrelor que con prasugrel (p < 0,001). Las diferencias se debieron principalmente a la tasa de cambio de tratamiento más alta en los pacientes dados de alta con antagonistas del receptor P2Y12 de introducción más reciente (el 2,5, el 13,2 y el 25,0% con clopidogrel, prasugrel y ticagrelor respectivamente), mientras que la tasa de cese del tratamiento no mostró diferencias entre los grupos (el 10,9, el 8,3 y el 12,3%). De los 269 pacientes del grupo con cambio de tratamiento, 191 (71,0%) pasaron de un fármaco de desarrollo reciente (prasugrel o ticagrelor) a clopidogrel, 19 (7,1%) pasaron de clopidogrel a un fármaco de desarrollo reciente y 59 (21,9%) cambiaron de un fármaco de desarrollo reciente a otro. Las características demográficas y clínicas de los pacientes se recogen en la tabla. Los modelos predictivos multivalentes para el cese (estadístico C = 0,64; intervalo de confianza del 95% [IC95%], 0,59-0,68; p < 0,001) y para el cambio (figura) (C = 0,77; IC95%, 0,74-0,79; p < 0,001) mostraron buena capacidad de discriminación. Los motivos de la falta de persistencia y los resultados a 1 año se presentan en el material suplementario.
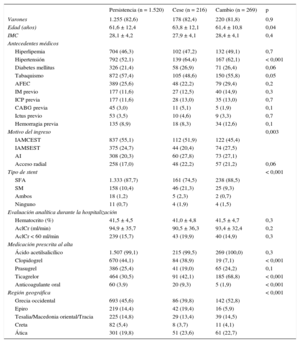
Características demográficas y clínicas de los pacientes según la persistencia a 1 año en el tratamiento con el antagonista del receptor P2Y12 prescrito al alta
| Persistencia (n = 1.520) | Cese (n = 216) | Cambio (n = 269) | p | |
|---|---|---|---|---|
| Varones | 1.255 (82,6) | 178 (82,4) | 220 (81,8) | 0,9 |
| Edad (años) | 61,6 ± 12,4 | 63,8 ± 12,1 | 61,4 ± 10,8 | 0,04 |
| IMC | 28,1 ± 4,2 | 27,9 ± 4,1 | 28,4 ± 4,1 | 0,4 |
| Antecedentes médicos | ||||
| Hiperlipemia | 704 (46,3) | 102 (47,2) | 132 (49,1) | 0,7 |
| Hipertensión | 792 (52,1) | 139 (64,4) | 167 (62,1) | < 0,001 |
| Diabetes mellitus | 326 (21,4) | 58 (26,9) | 71 (26,4) | 0,06 |
| Tabaquismo | 872 (57,4) | 105 (48,6) | 150 (55,8) | 0,05 |
| AFEC | 389 (25,6) | 48 (22,2) | 79 (29,4) | 0,2 |
| IM previo | 177 (11,6) | 27 (12,5) | 40 (14,9) | 0,3 |
| ICP previa | 177 (11,6) | 28 (13,0) | 35 (13,0) | 0,7 |
| CABG previa | 45 (3,0) | 11 (5,1) | 5 (1,9) | 0,1 |
| Ictus previo | 53 (3,5) | 10 (4,6) | 9 (3,3) | 0,7 |
| Hemorragia previa | 135 (8,9) | 18 (8,3) | 34 (12,6) | 0,1 |
| Motivo del ingreso | 0,003 | |||
| IAMCEST | 837 (55,1) | 112 (51,9) | 122 (45,4) | |
| IAMSEST | 375 (24,7) | 44 (20,4) | 74 (27,5) | |
| AI | 308 (20,3) | 60 (27,8) | 73 (27,1) | |
| Acceso radial | 258 (17,0) | 48 (22,2) | 57 (21,2) | 0,06 |
| Tipo de stent | < 0,001 | |||
| SFA | 1.333 (87,7) | 161 (74,5) | 238 (88,5) | |
| SM | 158 (10,4) | 46 (21,3) | 25 (9,3) | |
| Ambos | 18 (1,2) | 5 (2,3) | 2 (0,7) | |
| Ninguno | 11 (0,7) | 4 (1,9) | 4 (1,5) | |
| Evaluación analítica durante la hospitalización | ||||
| Hematocrito (%) | 41,5 ± 4,5 | 41,0 ± 4,8 | 41,5 ± 4,7 | 0,3 |
| AclCr (ml/min) | 94,9 ± 35,7 | 90,5 ± 36,3 | 93,4 ± 32,4 | 0,2 |
| AclCr < 60 ml/min | 239 (15,7) | 43 (19,9) | 40 (14,9) | 0,3 |
| Medicación prescrita al alta | ||||
| Ácido acetilsalicílico | 1.507 (99,1) | 215 (99,5) | 269 (100,0) | 0,3 |
| Clopidogrel | 670 (44,1) | 84 (38,9) | 19 (7,1) | < 0,001 |
| Prasugrel | 386 (25,4) | 41 (19,0) | 65 (24,2) | 0,1 |
| Ticagrelor | 464 (30,5) | 91 (42,1) | 185 (68,8) | < 0,001 |
| Anticoagulante oral | 60 (3,9) | 20 (9,3) | 5 (1,9) | < 0,001 |
| Región geográfica | < 0,001 | |||
| Grecia occidental | 693 (45,6) | 86 (39,8) | 142 (52,8) | |
| Epiro | 219 (14,4) | 42 (19,4) | 16 (5,9) | |
| Tesalia/Macedonia oriental/Tracia | 225 (14,8) | 29 (13,4) | 39 (14,5) | |
| Creta | 82 (5,4) | 8 (3,7) | 11 (4,1) | |
| Ática | 301 (19,8) | 51 (23,6) | 61 (22,7) | |
AclCr: aclaramiento de creatinina; AFEC: antecedentes familiares de enfermedad coronaria; AI: angina inestable; CABG: cirugía de revascularización aortocoronaria; IAMCEST: infarto de miocardio con elevación del ST; IAMSEST: infarto agudo de miocardio sin elevación del ST; ICP: intervención coronaria percutánea; IM: infarto de miocardio; IMC: índice de masa corporal; SFA: stent farmacoactivo; SM: stent metálico.
Los valores expresan n (%) o media ± desviación estándar.
Análisis multivariable de los factores que afectan al cese (A) y el cambio (B) de tratamiento evaluados al año. AclCr: aclaramiento de creatinina; IAMCEST: infarto de miocardio con elevación del ST; IAMSEST: infarto agudo de miocardio sin elevación del ST; IC95%: intervalo de confianza del 95%; ICP: intervención coronaria percutánea; IMC: índice de masa corporal; OR: odds ratio; SM: stent metálico.
En el estudio GRAPE, al año se observó una tasa de cambio respecto a la medicación de alta diferente para los tres antagonistas del receptor P2Y12, y la más baja fue la de clopidogrel. Hasta donde se sabe, lo más importante es que este trabajo describe por primera vez que los pacientes a los que se prescribe ticagrelor son los que muestran peor comportamiento en la persistencia con el antagonista del receptor P2Y12 prescrito al alta, lo cual se debe principalmente a la alta tasa de cambio de tratamiento. El ticagrelor es el antagonista del receptor P2Y12 introducido más recientemente en la práctica clínica y es el menos estudiado fuera del contexto de los ensayos clínicos, aunque su uso es cada vez mayor3. El hecho de que los médicos no estén familiarizados con el fármaco, la falta de formación sobre el beneficio que aporta el ticagrelor respecto al clopidogrel o su aumento con el tiempo, el mayor coste, la administración dos veces al día y los efectos adversos pueden ser otros factores que contribuyan a ello4. La mayor frecuencia de episodios hemorrágicos o la preocupación por un mayor potencial hemorrágico de los fármacos de desarrollo más reciente en comparación con el clopidogrel pueden explicar en parte la mejor persistencia con este que con los dos fármacos más recientes. Se han identificado factores clínicos (p. ej., la hipertensión) y características del tratamiento (como el uso de anticoagulantes orales, la ICP con solo stents metálicos o sin implante de stents y la prescripción de ticagrelor al alta) como factores que favorecen el cese del tratamiento con los antagonistas del receptor P2Y12 prescritos al alta. Además, el estudio GRAPE aporta nuevos datos sobre los factores que favorecen o desalientan el cambio de tratamiento después del alta: el uso de ticagrelor o prasugrel al alta y la forma de presentación con infarto de miocardio con elevación del ST respectivamente.
Aunque actualmente no hay ningún método generalmente aceptado para definir y medir la persistencia, se utilizó un método indirecto (la persistencia indicada por el propio paciente) que, sin embargo, se utiliza con frecuencia, puesto que es sencillo y poco costoso5. No se introdujo ningún ajuste respecto al efecto del paciente sano con adherencia. Otros factores —como por ejemplo el nivel de estudios, la posición socioeconómica o la estabilidad del entorno familiar— que no se incluyeron en nuestro modelo predictivo pueden influir también en la falta de persistencia con el antagonista del receptor P2Y12 prescrito al alta y siguen sin identificar.
En los pacientes con SCA sometidos a ICP en el contexto actual del tratamiento antiagregante plaquetario sistemático, las tasas de falta de persistencia a 1 año difieren según el antagonista del receptor P2Y12 concreto que se ha prescrito al alta, y las más desfavorables son las del ticagrelor. Las características clínicas y del tratamiento inicial pueden predecir el cese y el cambio de tratamiento con los antagonistas del receptor P2Y12.
CONFLICTO DE INTERESESJ. Goudevenos recibe pagos por conferencias de AstraZeneca y D. Alexopoulos recibe pagos por conferencias de AstraZeneca, Boehringer Ingelheim, Bayer y The Medicines Company.