El tratamiento de la hipertensión pulmonar tromboembólica crónica (HTPTEC) ha evolucionado en la última década. Sin embargo, apenas se dispone de información sobre el impacto de estos logros en la población general a escala nacional. Este estudio se diseñó para describir las características de los pacientes con HTPTEC en España en la última década.
MétodosSe recogieron prospectivamente datos epidemiológicos, clínicos y pronósticos de los pacientes con HTPTEC consecutivos incluidos en el registro español REHAP desde el 1 de enero de 2007 al 31 de diciembre de 2018. Se evaluaron las diferencias entre diferentes periodos de tiempo, estableciendo 2013 como fecha de referencia para el análisis. Se calculó la puntuación de propensión para la intervención mediante un modelo multivariable de regresión logística.
ResultadosSe incluyó a 1.019 pacientes; se remitió a 659 (64,4%) a un centro nacional de referencia en HTPTEC. Del total, se seleccionó a 350 (34,3%) para cirugía y a 97 (9,6%) para tratamiento percutáneo. Entre los pacientes diagnosticados entre 2007 y 2012 hubo más frecuencia de muerte que entre los diagnosticados de 2013 en adelante (HR=1,83; IC95%, 1,07-3,15; p=0,027). En el grupo de pacientes ajustado por el modelo de puntuación de propensión, las resistencias vasculares pulmonares basales y la distancia recorrida en el test de 6 min de marcha también fueron determinantes del pronóstico (respectivamente, HR=1,24; IC95%, 1,15-1,33; p=0,011, y HR=0,93; IC95%, 0,90-0,97; p=0,001). Las tasas de supervivencia de los pacientes que se sometieron a un procedimiento intervencionista (trombendarterectomía pulmonar o angioplastia con balón de arterias pulmonares) resultaron llamativamente altas.
ConclusionesDurante la última década, el diagnóstico y el pronóstico de la HTPTEC han mejorado de manera considerable. La gravedad de la enfermedad al diagnóstico determinó el perfil de riesgo. Los pacientes a los que se realizaron trombendarterectomía pulmonar o angioplastia con balón de arterias pulmonares tuvieron mejores resultados.
Palabras clave
La enfermedad tromboembólica crónica es una causa potencialmente curable de hipertensión pulmonar (HTP)1. Si bien en 2007 la trombendarterectomía pulmonar (TEP) era el único tratamiento basado en la evidencia para la hipertensión pulmonar tromboembólica crónica (HTPTEC), sin duda el panorama de la enfermedad ha cambiado en la última década, con la consecuente implementación de los programas de angioplastia con balón de arterias pulmonares (ABAP)2,3 —disponibles en España desde 20134— y las pruebas que corroboran las ventajas clínicas del tratamiento con riociguat —comercializado en España desde 2015— en la HTPTEC no operable y persistente5. Lamentablemente, los estudios epidemiológicos y clínicos siguen siendo escasos. En consecuencia, los registros específicos son particularmente útiles para profundizar en la comprensión de las enfermedades de baja prevalencia como la HTPTEC. Este registro de pacientes españoles con HTP —el registro REHAP— proporciona información útil sobre la práctica clínica real. Comprende 40 hospitales españoles y proporciona datos demográficos, clínicos y pronósticos de estos pacientes6.
Con respecto a la evaluación de los resultados de las enfermedades raras, son notorias las dificultades que conlleva el correcto desarrollo de los ensayos clínicos, basados en métodos estadísticos tradicionales. En este sentido, el análisis de la puntuación de propensión se ha descrito como particularmente útil para evitar los posibles factores de confusión y ajustar por los sesgos del tratamiento en los estudios observacionales de afecciones poco frecuentes7. No obstante, este enfoque no se ha aplicado de un modo específico al estudio del pronóstico de la HTPTEC.
En este sentido, este estudio se diseñó para explicar el perfil demográfico y clínico de los pacientes con HTPTEC en España y evaluar los resultados de estos pacientes durante la última década.
MÉTODOSContexto y población del estudioSe realizó un estudio de cohortes multicéntrico, de ámbito nacional y a largo plazo con una población con diagnóstico de HTPTEC en España. Los datos de los pacientes se incluyeron de manera prospectiva en el registro español REHAP entre el 1 de enero de 2007 y el 31 de diciembre de 2018, y se analizaron retrospectivamente. Puesto que el programa ABAP se implementó en España en el 2013, se tomaron los datos de ese año como referencia en las comparaciones.
Todos los pacientes cumplían los criterios diagnósticos de la HTPTEC: presión arterial pulmonar media (PAPm) estimada mediante cateterismo derecho > 25 mmHg, presión capilar pulmonar <15mmHg, resistencia vascular pulmonar (RVP) > 3 UW, presencia de alteraciones en la perfusión en la gammagrafía pulmonar, y signos radiológicos de enfermedad tromboembólica pulmonar en la tomografía computarizada o la angiografía pulmonar. Se excluyó a los pacientes de menos de 18 años.
Se consideró el día del primer cateterismo derecho como fecha del diagnóstico de HTPTEC. Cada hospital tenía su propio proceso para evaluar el enfoque terapéutico, incluida la posibilidad de remitir al paciente a un centro especializado en HTP. La presencia de HTP residual al menos 6 meses después de la TEP o la última ABAP se consideró significativa si la RVP final excedía las 5,2 UW o la PAPm final era > 30mmHg8,9. El seguimiento de los pacientes duró hasta su muerte o la finalización del estudio (31 de diciembre de 2018). El estudio fue aprobado por el comité de ética en investigación correspondiente.
Análisis estadísticoLas características basales se compararon con la prueba de la t de Student para variables continuas y las pruebas de la χ2 o ANOVA de proporciones para variables categóricas. Los análisis se realizaron con el software SPSS, versión 22.0 (SPSS Inc., Estados Unidos).
Se utilizó un modelo de puntuación de propensión para predecir la probabilidad de un tratamiento intervencionista (TEP o ABAP). Las puntuaciones de propensión facilitaron una distribución similar de las características basales entre los grupos de tratamiento intervencionista y de tratamiento farmacológico, minimizando el sesgo de selección de los estudios observacionales. Se seleccionaron las variables basales relacionadas de un modo significativo con la TEP/ABAP en el análisis univariante (edad, tratamiento con análogos de los prostanoides, RVP en el momento del diagnóstico, periodo del diagnóstico). Se emparejó a los pacientes sometidos a una ABAP o una TEP con los no intervenidos (1:1) en función de las puntuaciones de propensión calculadas con la técnica del vecino más cercano (diferencia estandarizada <0,05%). El error de validación interna del modelo construido fue de 0,03. Este proceso de emparejamiento seleccionó 2 cohortes de 294 pacientes. Se dividió a estos pacientes en 2 subgrupos en función de la estrategia terapéutica seleccionada (tabla 1 del material adicional) para comparar después las diferencias relacionadas con sus características y pronósticos.
En primer lugar, se describió la supervivencia en la población general. La mortalidad total se definió como la mortalidad por cualquier causa durante el periodo del estudio. En un análisis posterior, se evaluaron los datos de pronóstico de la población emparejada. El análisis de regresión de Cox y las curvas de Kaplan-Meier sirvieron para evaluar la mortalidad. El modelo de regresión multivariante final de la muestra emparejada incluía todas las variables que mostraron una relación significativa en el análisis univariable (tabla 2 del material adicional) y las que se consideraron clínicamente pertinentes (edad y sexo).
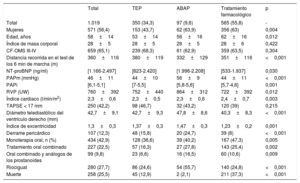
RESULTADOSCaracterísticas basalesDurante el periodo de estudio se incluyó a un total de 1.019 pacientes, 451 de ellos (44,3%) entre 2007 y 2012. La media de edad fue 61±15 años, y el 56,5% eran mujeres. En total, se seleccionó a 97 pacientes (9,6%) para el tratamiento percutáneo con ABAP y 350 (34,3%) para la cirugía (tabla 1). El seguimiento de los pacientes de este estudio fue una media de 1.095 (0-7.665) días.
Características basales de los pacientes incluidos en el registro REHAP entre 2007 y 2018
| Total | TEP | ABAP | Tratamiento farmacológico | p | |
|---|---|---|---|---|---|
| Total | 1.019 | 350 (34,3) | 97 (9,6) | 565 (55,8) | - |
| Mujeres | 571 (56,4) | 153 (43,7) | 62 (63,9) | 356 (63) | 0,004 |
| Edad, años | 58±14 | 53±14 | 56±16 | 62±16 | 0,012 |
| Índice de masa corporal | 28±5 | 28±5 | 28±5 | 28±6 | 0,422 |
| CF-OMS III-IV | 659 (65,1) | 239 (68,3) | 61 (62,9) | 359 (63,5) | 0,304 |
| Distancia recorrida en el test de los 6 min de marcha (m) | 360±116 | 380±119 | 332±129 | 351±116 | <0,001 |
| NT-proBNP (ng/ml) | [1.166-2.497] | [823-2.420] | [1.996-2.208] | [533-1.937] | 0,030 |
| PAPm (mmHg) | 46±11 | 44±10 | 56±9 | 44±11 | <0,001 |
| PAPi | [6,1-5,1] | [7-5,5] | [5,8-5,6] | [5,7-4,6] | 0,001 |
| RVP (UW) | 760±392 | 752±440 | 864±312 | 722±392 | 0,012 |
| Índice cardiaco (l/min/m2) | 2,3±0,6 | 2,3±0,5 | 2,3±0,6 | 2,4±0,7 | 0,003 |
| TAPSE < 17 mm | 250 (42,2) | 98 (46,7) | 32 (43,2) | 120 (39) | 0,215 |
| Diámetro telediastólico del ventrículo derecho (mm) | 42,7±9,1 | 42,7±9,3 | 47,8±8,6 | 40,3±8,3 | <0,001 |
| Índice de excentricidad | 1,3±0,3 | 1,37±0,3 | 1,47±0,3 | 1,23±0,2 | 0,001 |
| Derrame pericárdico | 107 (12,3) | 48 (15,8) | 20 (24,7) | 39 (8) | <0,001 |
| Monoterapia oral, n (%) | 434 (42,9) | 128 (36,6) | 39 (40,2) | 167 (47,3) | 0,005 |
| Tratamiento oral combinado | 227 (22,5) | 57 (16,3) | 27 (27,8) | 143 (25,4) | 0,002 |
| Oral combinado y análogos de los prostanoides | 99 (9,8) | 23 (6,6) | 16 (16,5) | 60 (10,6) | 0,009 |
| Riociguat | 280 (27,7) | 86 (24,6) | 54 (55,7) | 140 (24,8) | <0,001 |
| Muerte | 258 (25,5) | 45 (12,9) | 2 (2,1) | 211 (37,3) | <0,001 |
ABAP: angioplastia con balón de arterias pulmonares; CF-OMS: clase funcional de la Organización Mundial de la Salud; NT-proBNP: fracción aminoterminal del propéptido natriurético cerebral; PAPi: índice de pulsatilidad de la arteria pulmonar; PAPm: presión arterial pulmonar media; RVP: resistencia vascular pulmonar; TAPSE: excursión sistólica del anillo tricuspídeo; TEP: trombendarterectomía pulmonar.
Los valores expresan n (%), media ± desviación estándar o [intervalo intercuartílico].
La mayoría (55,8%) recibió exclusivamente tratamiento farmacológico específico para la HTP. Estos pacientes eran mayores que los seleccionados para la TEP o la ABAP (tabla 1). Los pacientes incluidos en el programa de ABAP presentaban la peor situación hemodinámica en el momento del diagnóstico. Destaca que a 7 pacientes se les realizó trasplante de pulmón, 6 de ellos diagnosticados antes de 2013.
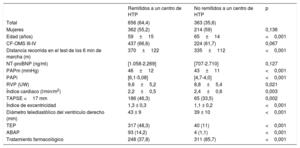
Remisión a centros nacionales de hipertensión pulmonar tromboembólica crónicaDe los 1.019 pacientes, se remitió a 656 (64,4%) a un centro especializado en HTPTEC. Se observaron diferencias significativas entre los 2 grupos (tabla 2). Los pacientes evaluados en un centro especializado en HTPTEC eran más jóvenes y la enfermedad se hallaba en un estado más avanzado (mayor RVP, signos de disfunción grave del ventrículo derecho). También se beneficiaron más del tratamiento intervencionista que los evaluados exclusivamente en un centro local.
Diferencias demográficas y clínicas entre los pacientes evaluados en un centro local o en uno especializado
| Remitidos a un centro de HTP | No remitidos a un centro de HTP | p | |
|---|---|---|---|
| Total | 656 (64,4) | 363 (35,6) | |
| Mujeres | 362 (55,2) | 214 (59) | 0,136 |
| Edad (años) | 59±15 | 65±14 | <0,001 |
| CF-OMS III-IV | 437 (66,6) | 224 (61,7) | 0,067 |
| Distancia recorrida en el test de los 6 min de marcha (m) | 370±122 | 335±112 | <0,001 |
| NT-proBNP (ng/ml) | [1.058-2.269] | [707-2.710] | 0,127 |
| PAPm (mmHg) | 46±12 | 43±11 | <0,001 |
| PAPi | [6,1-5,08] | [4,7-4,0] | <0,001 |
| RVP (UW) | 9,6±5,2 | 8,8±5,4 | 0,021 |
| Índice cardiaco (l/min/m2) | 2,2±0,5 | 2,4±0,6 | 0,003 |
| TAPSE <17 mm | 186 (46,3) | 65 (33,5) | 0,002 |
| Índice de excentricidad | 1,3 ± 0,3 | 1,1 ± 0,2 | <0,001 |
| Diámetro telediastólico del ventrículo derecho (mm) | 43 ± 9 | 39 ± 10 | <0,001 |
| TEP | 317 (48,3) | 40 (11) | <0,001 |
| ABAP | 93 (14,2) | 4 (1,1) | <0,001 |
| Tratamiento farmacológico | 248 (37,8) | 311 (85,7) | <0,001 |
ABAP: angioplastia con balón de arterias pulmonares; CF-OMS: clase funcional de la Organización Mundial de la Salud; HTP: hipertensión pulmonar; NT-proBNP: fracción aminoterminal del propéptido natriurético cerebral; PAPi: índice de pulsatilidad de la arteria pulmonar; PAPm: presión arterial pulmonar media; RVP: resistencia vascular pulmonar; TAPSE: excursión sistólica del anillo tricuspídeo; TEP: trombendarterectomía pulmonar.
Los valores expresan n (%), media ± desviación estándar o [intervalo intercuartílico].
La tasa de incidencia descrita en el presente artículo expresa el número de casos nuevos de HTPTEC notificados al registro REHAP entre la población adulta española, determinada por el censo español, dentro del periodo de tiempo seleccionado. La incidencia de HTPTEC basada en datos de la población adulta española10 fue de 0,9 casos/año/millón de habitantes en 20076 y aumentó a 1,7 casos 0en 2018. Asimismo, la prevalencia notificada de HTPTEC (basada en casos notificados al registro REHAP) pasó de 3,2 en 200710 a 22,5/millón de habitantes en 2018. Los cambios relativos al tratamiento de la HTPTEC durante el periodo del estudio se muestran en la tabla 3 del material adicional.
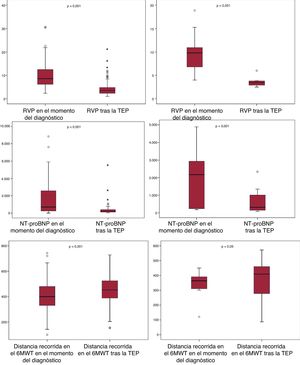
Respuestas clínicas y hemodinámicas tras la trombendarterectomía pulmonar y la angioplastia con balón de arterias pulmonaresMejoría clínica y hemodinámica tras la trombendarterectomía pulmonarLa tolerancia al ejercicio y la hemodinámica pulmonar de los 350 pacientes sometidos a TEP mejoraron de manera uniforme tras la cirugía (figura 1, tabla 4 del material adicional). El cateterismo derecho (6 meses después de la cirugía) reveló HTP significativa en 59 pacientes (16,8%). De los pacientes sometidos a TEP, más tarde se incluyó a 7 en el programa de ABAP. La mortalidad total perioperatoria fue del 3,8% (13 pacientes).
Respuesta clínica y hemodinámica tras la TEP y la ABAP. Columna derecha: TEP. Columna izquierda: ABAP. 6-MWT: test de los 6 min de marcha; ABAP: angioplastia con balón de arterias pulmonares; NT-proBNP: fracción aminoterminal del propéptido natriurético cerebral; RVP: resistencia vascular pulmonar; TEP: trombendarterectomía pulmonar.
De los 97 pacientes sometidos a ABAP, 66 (68%) habían completado las sesiones de ABAP en la fecha límite. Los pacientes sometidos a ABAP realizaron un total de 443 sesiones, con un promedio de 4,5±2,4 intervenciones por paciente. Se excluyó a 4 pacientes del programa por la ausencia de mejoría. Con respecto a la seguridad, uno de los decesos tuvo lugar durante el periodo del estudio debido a complicaciones relacionadas con el procedimiento de la ABAP.
Al comparar las características basales y tras la ABAP, entre los pacientes que habían completado el programa de ABAP se observó una mejoría significativa de los parámetros clínicos y hemodinámicos (figura 1, tabla 4 del material adicional).
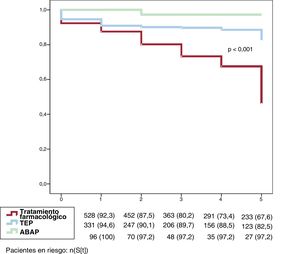
ResultadosMortalidad en la población generalDurante el seguimiento, fallecieron 259 pacientes (25,4%). Los fallecidos tenían mayor probabilidad de unas peores condiciones hemodinámicas al diagnóstico. El impacto general a largo plazo de la estrategia terapéutica elegida se muestra en la figura 2. La supervivencia de los pacientes sometidos a TEP o ABAP fue mejor que la de los tratados exclusivamente con fármacos específicos para la HTP (p < 0,0001).
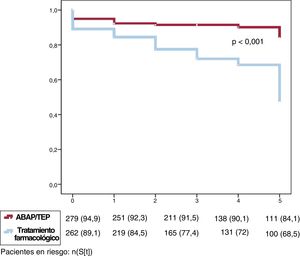
Puntuación de propensión y predictores de mortalidad en la cohorte emparejadaLas curvas de supervivencia de las 2 cohortes emparejadas por propensión fueron similares a las obtenidas para toda la muestra (figura 3). Los resultados para las variables asociadas de manera independiente con la mortalidad en el análisis univariable se resumen en la tabla 2 del material adicional.
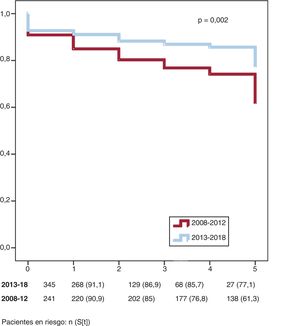
El análisis de regresión de Cox multivariable y ajustado a la cohorte emparejada reveló que el diagnóstico de los pacientes con peor pronóstico fue antes de 2013, que no eran idóneos para la intervención quirúrgica o percutánea y que su enfermedad era más grave (figura 4 y tabla 3).
Análisis de supervivencia de los pacientes dentro de la cohorte emparejada
| Análisis de regresión de Cox multivariable | ||
|---|---|---|
| N=444 | HR (IC95%) | p |
| Distancia recorrida en el test de los 6 min de marcha en el momento del diagnóstico (cada 20 m) | 0,93 (0,90-0,97) | 0,001 |
| Resistencia vascular pulmonar en el momento del diagnóstico (cada 3 UW) | 1,12 (1,02-1,22) | 0,011 |
| Tratamiento con ABAP/TEP | 0,38 (0,23-0,63) | <0,0001 |
| Fecha del diagnóstico entre 2007 y 2012 | 1,83 (1,07-3,15) | 0,027 |
ABAP: angioplastia con balón de arterias pulmonares; HR: hazard ratio; IC95%: intervalo de confianza del 95%; TEP: trombendarterectomía pulmonar.
En este artículo se describen las tendencias evolutivas del perfil demográfico y pronóstico de los pacientes con HTPTEC en España entre 2007 y 2018. Por lo que sabemos, este es el primer estudio específico que evalúa los resultados a largo plazo y se basa en un registro nacional de datos que incluye a pacientes sometidos a ABAP.
La investigación revela al menos 3 hallazgos clave con implicaciones considerables para mejorar los criterios de la atención a la HTPTEC en España. En primer lugar, se observó un aumento notable de la supervivencia en la HTPTEC a lo largo del periodo de estudio. En segundo lugar, se observó que el resultado de la HTPTEC estaba determinado en gran medida por el acceso a recursos específicos, como la ABAP o la TEP. A su vez, esto se asoció con el trabajo en red con los centros especializados en HTPTEC. Por último, y a pesar de la naturaleza observacional de la investigación, la aplicación de un modelo de emparejamiento por puntuación de propensión permitió obtener una estimación no sesgada de los efectos del tratamiento, que emula algunas de las características de un estudio aleatorizado.
Perspectiva epidemiológica de la hipertensión pulmonar tromboembólica crónica: de la experiencia del centro a los registros nacionalesSe analizaron prospectivamente datos del registro español REHAP. A diferencia de otros países11–14, en España la evaluación y la prescripción del tratamiento para la HTP no se limita estrictamente a los centros especializados en HTP, sino que puede llevarla a cabo cualquier especialista del sistema sanitario público. Así pues, el registro español REHAP está abierto a la participación voluntaria de todos los médicos que tratan a pacientes con HTP (subgrupos 1 y 4) en todo el país. Este enfoque permite una visión más exhaustiva, que refleja con precisión el panorama nacional de la HTPTEC.
Los registros observacionales son una forma accesible de profundizar en el conocimiento sobre la evolución clínica de enfermedades poco frecuentes como la HTPTEC y evaluar sus resultados a largo plazo. En consecuencia, es crucial determinar el origen de esta información, que depende de la organización del sistema sanitario propio de cada país. En este sentido, Gibbs et al.15 han explicado la función y la estructura de las redes de HTP en Francia y Reino Unido. Sus registros se basan en datos de centros especializados en HTP, que habitualmente organizan toda la asistencia médica de los pacientes. Asimismo, el registro ASPIRE16 y las series nacionales alemana13 y suiza17 comparten el mismo diseño. Una de las principales fortalezas de nuestro estudio es que también se proporciona información epidemiológica relacionada con los pacientes tratados en hospitales que no son centros de referencia.
Los registros nacionales se utilizan habitualmente para calcular la incidencia y la prevalencia de poblaciones generales18. Puesto que los datos del REHAP no tienen en cuenta todo el sistema sanitario español, se proporciona la información epidemiológica más aproximada que pudo obtenerse. Se observó una tendencia creciente de casos nuevos notificados durante el periodo de estudio. Aunque estas observaciones siguen estando lejos de los registros alemanes (incidencia comunicada, 5,7 casos/millón de habitantes en 201613), un mayor conocimiento de la enfermedad ha resultado en un crecimiento considerable de los casos notificados de HTPTEC en España durante la última década (de 0,9 en 2007 a 1,7/millón de habitantes en 2018).
Según Skride et al.19, que compararon distintos registros de HTPTEC en Europa, la menor prevalencia de HTPTEC fue la de España (2012) y la mayor, la de Suecia. No obstante, la prevalencia española actual de HTPTEC ha aumentado hasta 22,5 casos/millón de habitantes, datos que concuerdan más con la serie sueca. Este aumento radical de la prevalencia (de 3,2 casos/millón de habitantes en 2007 a 22,5 en 2018) podría explicarse por la reducción de la mortalidad específica de la enfermedad y la estandarización de los datos del registro de pacientes fomentada por el REHAP.
Centros nacionales de hipertensión pulmonar tromboembólica crónicaHay 2 centros nacionales especializados en HTPTEC en España: el Hospital 12 de Octubre de Madrid y el Hospital Clínic de Barcelona. Cada hospital local evalúa y proporciona el tratamiento de la HTP según sus propios criterios. En la serie del estudio, se remitió al 64,4% de los pacientes a centros especializados para una evaluación más exhaustiva. Aunque la tasa española de remisión para la evaluación de la TEP se halla por encima del promedio (el 44% en Europa19), este modelo de asistencia sanitaria descentralizada da como resultado una asistencia médica no homogénea: los pacientes evaluados en los centros nacionales de HTPTEC tenían una probabilidad mucho mayor de beneficiarse de las técnicas de la TEP o la ABAP (tabla 2).
Esto refuerza el argumento de que el acceso a centros especializados asegura el cuidado óptimo. Tal como han enunciado anteriormente Escribano et al.20, se seleccionó para cirugía a una menor proporción de los pacientes no evaluados en un hospital de referencia en HTPTEC. Acorde con estos resultados, un registro prospectivo internacional halló que en los centros de TEP de poco volumen (< 10 TEP/año) se notificaba una tasa considerablemente mayor de pacientes «no operables»21, lo que también indica que el acceso a los centros especializados en TEP de gran volumen podría influir en el enfoque terapéutico final.
Tendencias en la hipertensión pulmonar tromboembólica crónica en la última década: perfiles clínicos y estrategias terapéuticasEl aumento de la incidencia de HTPTEC en España se relacionó con un cambio importante del perfil clínico de estos pacientes, con una mejoría progresiva del estado hemodinámico en el momento del diagnóstico. Los pacientes diagnosticados entre 2007 y 2012 presentaban una peor situación hemodinámica y clínica cuando se los incluyó en el estudio (tabla 3 del material adicional). La fecha del diagnóstico también se relacionó con un peor pronóstico (figura 4). Los cambios en el tratamiento de la HTPTEC en la última década pueden haber influido en estos resultados. Incluso con la implementación de programas de ABAP, el número de pacientes remitidos a TEP aumentó considerablemente entre el 2007 y el 2017 (p <0,0001). Por otro lado, el tratamiento médico con análogos de la prostaciclina se redujo de manera radical entre uno y otro periodo (p <0,0001), probablemente por el mayor arsenal de recursos para tratar a estos pacientes. De un modo parecido a la serie nacional de Reino Unido12, se realizó trasplante a un reducido número de pacientes.
Hipertensión pulmonar tromboembólica crónica en España: una década de cambioTrombendarterectomía pulmonarLa TEP, en los casos indicados, sigue siendo la mejor opción para tratar la HTPTEC1. En la serie del estudio, los pacientes sometidos a cirugía eran más jóvenes, pero con una situación hemodinámica basal parecida a la de los pacientes no operables, tal como se ha descrito en estudios previos12,21.
Los pacientes sometidos a cirugía experimentaron una mejoría significativa del estado clínico y hemodinámico, lo que coincide perfectamente con los hallazgos de un metanálisis reciente con 4.868 pacientes con HTPTEC: La TEP redujo considerablemente la PAPm y la RVP y aumentó la distancia recorrida en el test de los 6 min de marcha22. También se informó de que entre el 16,7 y el 35% de los pacientes sufren HTP después de la TEP, lo que sitúa la cirugía por HTPTEC en España (con una tasa del 16,8% de HTP residual significativa) en un buen lugar.
Angioplastia con balón de arterias pulmonaresDurante los últimos 10 años se han desarrollado tratamientos prometedores para los pacientes no operables. Así, la ABAP mejora los resultados en pacientes con HTPTEC no operables2. En la serie del estudio, los pacientes seleccionados para la ABAP eran considerablemente mayores y presentaban la peor situación hemodinámica basal. Por lo que respecta a otras series, Brenot et al.9 han descrito recientemente la experiencia de implementar la ABAP en un centro francés especializado en HTPTEC (184 pacientes incluidos entre 2014 y 2017). Los pacientes de su cohorte sometidos a ABAP estaban menos sintomáticos y tenían menor RVP y mayor índice cardiaco. Notificaron 4 defunciones durante la intervención (el 2,2 frente al 1% de nuestra serie) y similares curvas de supervivencia general a 1 y 3 años.
A pesar de estas condiciones adversas, la ABAP aumentó considerablemente el índice cardiaco, con una reducción notable de la RVP y la PAPm. Estos resultados coinciden en lo que respecta a mejoría funcional y hemodinámica y seguridad con los de un metanálisis publicado recientemente23, lo que indica que la ABAP es un tratamiento complementario plausible para los pacientes con HTPTEC.
Tratamiento farmacológico de la hipertensión pulmonarLa mayoría de los pacientes (55,2%) recibieron exclusivamente tratamiento farmacológico dirigido a la HTP. El riociguat, la única opción terapéutica aprobada para pacientes no operables o con HTPTEC persistente/recurrente1,5, fue el fármaco elegido para el tratamiento de 280 pacientes (27,5%). Curiosamente, un tratamiento combinado intensivo que incluía agonistas de la vía de la prostaciclina fue la opción seleccionada para varios pacientes. En este tipo de casos, se administraba un tratamiento específico de la HTP para mejorar los resultados clínicos, según las recomendaciones del tratamiento basado en la evidencia de la HTP arterial1, aunque este programa de tratamiento no está aprobado para la HTPTEC. Los resultados de este estudio diferían de los publicados por Mueller-Mottet et al.17 en lo que respecta a los datos del registro suizo de HTP recogido entre 1998 y 2012 (sin fármacos, el 27%; 1 solo fármaco, el 65%; combinación doble, el 19%; combinación triple, el 0,4%): la administración de vasodilatadores pulmonares fue notablemente mayor entre los pacientes españoles. La serie de este estudio también refleja cuán a menudo se utilizan vasodilatadores específicos no aprobados para tratar a los pacientes con HTPTEC y también refuerza la recomendación de remitirlos a centros especializados en HTP para mejorar su diagnóstico, su tratamiento y su pronóstico.
Resultados actuales de la hipertensión pulmonar tromboembólica crónicaLa tasa de mortalidad fue ligeramente mejor que la comunicada por otros registros de HTPTEC europeos8,13,19. Comparado con un estudio nacional realizado antes de 2013, el pronóstico de la HTPTEC en España ha mejorado considerablemente20. La mortalidad del subgrupo sometido a TEP fue comparable a la comunicada por Delcroix et al.24 en los 679 pacientes incluidos en un registro europeo internacional. En el subgrupo de la ABAP, la supervivencia tras la intervención percutánea fue notablemente alta, a pesar de las condiciones hemodinámicas especialmente desfavorables en el momento del diagnóstico. Los resultados fueron parecidos a los notificados en una serie japonesa25. La seguridad y la eficacia de este procedimiento hacen de esta técnica una opción favorable para tratar la HTPTEC.
El análisis de regresión de Cox multivariable de la cohorte emparejada por puntuación de propensión mostró que, en última instancia, el pronóstico depende principalmente de la gravedad de la enfermedad y la estrategia terapéutica elegida. En los pacientes no seleccionados para alguna de las intervenciones (TEP o ABAP), el resultado fue particularmente sombrío. No puede excluirse la posibilidad de que algunos de los pacientes del subgrupo tratado con fármacos fueran candidatos idóneos para la TEP ni se puede determinar si la ABAP se consideró una alternativa en cada uno de los pacientes con HTPTEC declarados no operables. Así pues, es importante subrayar la idoneidad de los centros especializados en HTP de referencia para aumentar la calidad general de la atención y mejorar los resultados a largo plazo.
LimitacionesPuesto que el REHAP es un registro observacional voluntario, los informes incompletos pueden dar lugar a la falta de datos. No todos los pacientes terminaron el programa en la fecha de finalización. Así, los resultados son incompletos en lo que respecta a mejoría definitiva. Dado que se compararon cohortes históricas, los cambios introducidos desde 2013 tienen los resultados sesgados (fenómeno de Will Rogers). Aunque las investigaciones observacionales no son el método más apropiado para evaluar las mejoras en la supervivencia, el análisis de emparejamiento por puntuación de propensión tiene por objetivo reducir el sesgo estadístico distribuyendo las características basales de los pacientes tan uniformemente como sea posible.
CONCLUSIONESEn resumen, los resultados confirman que el tratamiento de la HTPTEC ha cambiado en la última década en España. El perfil de riesgo, que con el tiempo ha evolucionado por las mejoras en el diagnóstico y el tratamiento, resulta determinado principalmente por la gravedad de la enfermedad. Sin tratamientos intervencionistas, el pronóstico general y a largo plazo de la HTPTEC es adverso. La ABAP será en un futuro próximo un tratamiento esperanzador para los pacientes no operables.
CONFLICTO DE INTERESESP. Martínez-Santos ha recibido honorarios personales de MSD y Actelion (honorarios por los servicios de educación farmacológica). M.T. Velázquez-Martín ha recibido honorarios de MSD y Actelion (por asesoramiento y por los servicios de formación médica). M. López-Meseguer ha recibido honorarios personales de MSD y Actelion (por los servicios de formación médica y asesoramiento). J.A. Domingo-Morera ha recibido primas de MSD y Actelion (honorarios por asesoramiento y por los servicios de formación médica). I. Blanco ha recibido honorarios personales de MSD y Actelion (honorarios de asesoramiento). P. Escribano-Subías ha recibido primas de MSD, GSK y Actelion (honorarios de asesoramiento y por los servicios de formación médica). Los demás autores afirman no tener ningún conflicto de intereses.
- –
La HTPTEC es una causa de HTP potencialmente curable.
- –
Hay un interés creciente en el impacto de los tratamientos recientes en poblaciones reales.
- –
La incidencia notificada de HTPTEC ha aumentado considerablemente en España a lo largo de la última década.
- –
La estado basal en el momento del diagnóstico, la remisión a centros especializados en HTP y el acceso a la TEP y la ABAP también han mejorado entre 2007-2012 y 2013-2018.
- –
La supervivencia de los pacientes sometidos a TEP o ABAP fue notablemente mayor que la de los que solo recibieron tratamiento farmacológico.
Se reconoce con gratitud el apoyo de todos los investigadores del registro REHAP y del centro coordinador del S&H Medical Science Service.
Los investigadores del Registro Español de Hipertensión Arterial Pulmonar son: P. Escribano, I. Blanco, J. De Miguel, M. Lázaro, A. Castro, M.S. Alcasena, S. Alcolea, J.A. Barberá, E. Barrios, P. Bedate, S. Cadenas, J.M. Cifrián, J.A. Domingo, L. Dos, T. Elías, F.J. García-Hernández, J. Gaudó, J. Gil Carbonell, A. González, L. Jara, A. Lara, M. López, R. López-Reyes, M.J. López-Gude, M. López-Meseguer, A. Martínez, P. Martínez, L. Molina, T. Mombiela, R. Otero Candelera, I. Otero, F. Pastor, C.A. Quezada, A. Román, J. Rueda, E. Sala, L. Sebastián, J. Segovia y M.T. Subirana.