La puntuación de calcio arterial coronario (CAC) mejora la precisión de la estratificación del riesgo de enfermedad cardiovascular ateroesclerótica (ECVA) en comparación con los factores de riesgo cardiovascular tradicionales. Se evaluó la interacción de la carga ateroesclerótica coronaria determinada por la puntuación de CAC con el beneficio pronóstico de los tratamientos hipolipemiantes en el contexto de la prevención primaria.
MétodosSe revisaron las bases de datos MEDLINE, EMBASE y Cochrane en busca de estudios que incluyeran a individuos sin ECVA previa y con datos sobre la puntuación de CAC y el tratamiento hipolipemiante según los valores de CAC. El objetivo primario fue la aparición de ECVA. Se evaluó el efecto del tratamiento hipolipemiante agrupado y estratificado por grupos de CAC (0, 1-100 y> 100) mediante un modelo de efectos aleatorios.
ResultadosSe incluyeron 5 estudios (1 aleatorizado, 2 de cohortes prospectivas y 2 retrospectivas) que incluyeron a 35.640 individuos (el 38,1% mujeres) con medias de edad de 62,2 (rango, 49,6-68,9) años, colesterol unido a lipoproteínas de baja densidad de 128 (114-146) mg/dl y seguimiento de 4,3 (2,3-11,1) años. La aparición de la ECVA aumentó de manera constante en los estratos crecientes de CAC tanto en los pacientes con como en aquellos sin tratamiento hipolipemiante. Al comparar a los pacientes con (34,9%) y sin (65,1%) exposición al tratamiento hipolipemiante, este se asoció con menos aparición de ECVA en los pacientes con CAC> 100 (OR=0,70; IC95%, 0,53-0,92), pero no en aquellos con CAC de 1-100 o 0. Los resultados concordaron al agrupar los datos ajustados.
ConclusionesEntre los individuos sin ECVA previa, una puntuación de CAC> 100 identifica a los sujetos con mayor probabilidad de beneficiarse del tratamiento hipolipemiante, mientras que un CAC indetectable indica ausencia de beneficio.
Palabras clave
El tratamiento hipolipemiante mejora los resultados cardiovasculares en los pacientes que ya han sufrido un evento de enfermedad cardiovascular ateroesclerótica (ECVA)1. Por consiguiente, el tratamiento hipolipemiante es una recomendación universal para la prevención secundaria de la ECVA2.
En el contexto de la prevención primaria, el tratamiento hipolipemiante reduce la aparición de ECVA1,3. Sin embargo, la reducción del riesgo absoluto en el conjunto de la población puede verse contrarrestada por los efectos adversos, las consideraciones de coste-beneficio y la futilidad clínica. Identificar a los pacientes en alto riesgo, por lo tanto, es crucial para asegurar la eficacia clínica y una relación coste-efectividad favorable cuando se prescribe tratamiento hipolipemiante a personas asintomáticas.
Las matrices de factores de riesgo elaboradas a partir de estudios epidemiológicos tienen una capacidad solo moderada para predecir ECVA4,5, ya que hay una heterogeneidad sustancial entre el riesgo clínico y la carga ateroesclerótica real5,6. El calcio coronario (CAC) es un marcador muy específico de la carga ateroesclerótica7 que permite mejorar la predicción de ECVA en personas asintomáticas en comparación con lo obtenido con los factores de riesgo tradicionales6,8–10. Los pacientes sin CAC detectable tienen un riesgo de eventos de ECVA muy bajo, lo cual indica que el beneficio del tratamiento hipolipemiante puede ser trivial para ese subgrupo8. Sin embargo, continúa sin haberse caracterizado bien el impacto relativo de los tratamientos hipolipemiantes en la aparición de ECVA de novo, con una estratificación por valores de CAC crecientes. Por esta razón, las recomendaciones de la Sociedad Europea de Cardiología respecto al uso del CAC como guía para el tratamiento hipolipemiante siguen siendo débiles y se ha hecho una declaración sobre la necesidad de más estudio sobre el valor incremental de una reclasificación del riesgo cardiovascular total y una definición de los candidatos apropiados para el tratamiento hipolipemiante en función de la puntuación de CAC11.
Así pues, se llevó a cabo una revisión sistemática y metanálisis para evaluar la interacción de la carga ateroesclerótica coronaria determinada mediante la puntuación de CAC con el beneficio pronóstico de los tratamientos hipolipemiantes en el contexto de prevención primaria.
MÉTODOSDiseño del estudioEste metanálisis se presenta según lo establecido en la guía Preferred Reporting Items for Systematic reviews and Meta-Analyses (PRISMA); puede consultarse la lista de verificación PRISMA en el 12. El protocolo inicial del estudio se presentó por adelantado en el registro PROSPERO, y se ha actualizado con las enmiendas (código de registro CRD42020171930).
Se evaluaron para su posible inclusión en este metanálisis todos los estudios clínicos publicados que incluyeron a pacientes sin una ECVA previa en los que se determinó la puntuación de CAC. Se consideraron para posible inclusión los ensayos clínicos aleatorizados (ECA) y los estudios observacionales que presentaran resultados de ECVA (definidos como un objetivo combinado que incluyera al menos el infarto de miocardio o un indicador indirecto de infarto de miocardio, como la revascularización coronaria) e información sobre prescripción de tratamiento hipolipemiante estratificada según los valores de CAC. Se excluyeron los estudios que no describían con el detalle suficiente los resultados principales y los publicados en idiomas distintos del inglés. El criterio de valoración principal del estudio fue la presencia de ECVA en el último seguimiento. La definición de la ECVA utilizada en cada uno de los estudios incluidos se muestra en la tabla 1. Se clasificó a los pacientes en estratos de CAC (0, 1-100 y> 100) y según la prescripción de tratamiento hipolipemiante (sí frente a no). Se evaluó el impacto del tratamiento hipolipemiante en la aparición de ECVA con una estratificación según las categorías de CAC. Se evaluó también la capacidad de estratificación del riesgo de ECVA que mostraba la puntuación de CAC en general y estratificado según el tratamiento hipolipemiante.
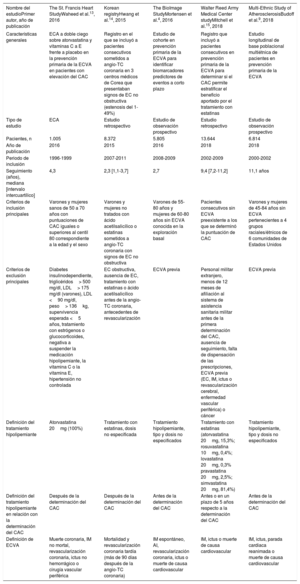
Características generales de los estudios incluidos
| Nombre del estudioPrimer autor, año de publicación | The St. Francis Heart StudyWaheed et al.13, 2016 | Korean registryHwang et al.14, 2015 | The BioImage StudyMortensen et al.4, 2016 | Walter Reed Army Medical Center studyMitchell et al.15, 2018 | Multi-Ethnic Study of AtherosclerosisBudoff et al.9, 2018 |
|---|---|---|---|---|---|
| Características generales | ECA a doble ciego sobre atorvastatina y vitaminas C a E frente a placebo en la prevención primaria de la ECVA en pacientes con elevación del CAC | Registro en el que se incluyó a pacientes consecutivos sometidos a angio-TC coronaria en 3 centros médicos de Corea que presentaban signos de EC no obstructiva (estenosis del 1-49%) | Estudio de cohorte en prevención primaria de la ECVA para identificar biomarcadores predictores de eventos a corto plazo | Registro que incluyó a pacientes consecutivos en prevención primaria de la ECVA para determinar si el CAC permite estratificar el beneficio aportado por el tratamiento con estatinas | Estudio longitudinal de base poblacional multiétnica de pacientes en prevención primaria de la ECVA |
| Tipo de estudio | ECA | Estudio retrospectivo | Estudio de observación prospectivo | Estudio retrospectivo | Estudio de observación prospectivo |
| Pacientes, n | 1.005 | 8.372 | 5.805 | 13.644 | 6.814 |
| Año de publicación | 2016 | 2015 | 2016 | 2018 | 2018 |
| Periodo de inclusión | 1996-1999 | 2007-2011 | 2008-2009 | 2002-2009 | 2000-2002 |
| Seguimiento (años), mediana [intervalo intercuartílico] | 4,3 | 2,3 [1,1-3,7] | 2,7 | 9,4 [7,2-11,2] | 11,1 años |
| Criterios de inclusión principales | Varones y mujeres sanos de 50 a 70 años con puntuaciones de CAC iguales o superiores al centil 80 correspondiente a la edad y el sexo | Varones y mujeres no tratados con ácido acetilsalicílico o estatinas sometidos a angio-TC coronaria con signos de EC no obstructiva | Varones de 55-80 años y mujeres de 60-80 años sin ECVA conocida en la exploración basal | Pacientes consecutivos sin ECVA preexistente a los que se determinó la puntuación de CAC | Varones y mujeres de 45-84 años sin ECVA pertenecientes a 4 grupos raciales/étnicos de 6 comunidades de Estados Unidos |
| Criterios de exclusión principales | Diabetes insulinodependiente, triglicéridos> 500 mg/dl, LDL> 175 mg/dl (varones), LDL <90 mg/dl, peso> 136kg, supervivencia esperada <5 años, tratamiento con estrógenos o glucocorticoides, negativa a suspender la medicación hipolipemiante, la vitamina C o la vitamina E, hipertensión no controlada | EC obstructiva, ausencia de EC, tratamiento con estatinas o ácido acetilsalicílico antes de la angio-TC coronaria, antecedentes de revascularización | ECVA previa | Personal militar extranjero, menos de 12 meses de afiliación al sistema de asistencia sanitaria militar antes de la primera determinación del CAC, ausencia de seguimiento, falta de dispensación de las prescripciones, ECVA previa (EC, IM, ictus o revascularización cerebral, enfermedad vascular periférica) o cáncer | ECVA previa |
| Definición del tratamiento hipolipemiante | Atorvastatina 20mg (100%) | Tratamiento con estatinas, dosis no especificada | Tratamiento hipolipemiante, tipo y dosis no especificados | Tratamiento con estatinas (atorvastatina 20mg, 15,3%; rosuvastatina 10mg, 0,4%; lovastatina 20mg, 0,3% pravastatina 20mg, 2,5%; simvastatina 20mg, 81,4%) | Tratamiento hipolipemiante, tipo y dosis no especificados |
| Definición del tratamiento hipolipemiante en relación con la determinación del CAC | Después de la determinación del CAC | Después de la determinación del CAC | Antes de la determinación del CAC | Antes o en un plazo de 5 años respecto a la determinación del CAC | Antes de la determinación del CAC |
| Definición de ECVA | Muerte coronaria, IM no mortal, revascularización coronaria, ictus no hemorrágico o cirugía vascular periférica | Mortalidad y revascularización coronaria tardía (más de 90 días después de la angio-TC coronaria) | IM espontáneo, AI, revascularización coronaria, ictus o muerte de causa cardiovascular | IM, ictus o muerte de causa cardiovascular | IM, ictus, parada cardiaca reanimada o muerte de causa cardiovascular |
AI: angina inestable; angio-TC coronaria: coronariografía por tomografía computarizada; CAC: calcio coronario; EC: enfermedad coronaria; ECA: ensayo controlado aleatorizado; ECVA: enfermedad cardiovascular ateroesclerótica; IM: infarto de miocardio; LDL: lipoproteínas de baja densidad.
Cinco de los autores (E. Elia, F. Bruno, F. Angelini, G. Gallone y P.P. Bocchino) llevaron a cabo de manera independiente las búsquedas en EMBASE, MEDLINE/PubMed y el Cochrane Central Register of Controlled Trials (CENTRAL) utilizando una combinación de las siguientes palabras en texto libre: “calcium artery score”, “calcium score”, “CAC”, “statin”, “lipid lowering”, “preventive therapy” (puede consultarse la estrategia de búsqueda detallada en el ) desde la creación de cada base de datos hasta el 15 de junio de 2021. Se aplicó también el método de bola de nieve retrógrado (con el que no se encontró ningún otro estudio adicional).
Todos los autores evaluaron de manera independiente los estudios identificados, para su posible inclusión. Se excluyeron los artículos no pertinentes en función del título y el resumen. Dos investigadores (U. Annone y F. Piroli) extrajeron por separado los datos relativos al diseño de los estudios, los parámetros medidos, las características de los pacientes y los resultados mediante un formulario de extracción de datos estandarizado. Las discrepancias respecto a la inclusión y la extracción de los datos se comentaron y se resolvieron con la intervención de otro investigador (l. Franchin). La obtención de datos incluyó la siguiente información, según su disponibilidad: autores, año de publicación, criterios de inclusión y exclusión, tamaño de la muestra, características clínicas basales de los pacientes, eventos adversos observados y tratamiento médico. Con objeto de mejorar la extracción de los datos, se examinaron también los datos del y los subestudios de interés.
Dos evaluadores independientes (M. Bertaina y E. Elia) evaluaron el riesgo de sesgo (bajo, intermedio o alto) de los estudios incluidos siguiendo las recomendaciones de la Agency for Healthcare Research and Quality16.
Síntesis y análisis de los datosEl análisis se hizo mediante los datos agregados. Se obtuvieron y presentaron las tasas acumuladas de eventos de los objetivos de los estudios. Se calcularon estimaciones agrupadas de los efectos para los resultados evaluados mediante la diferencia media ponderada con un modelo de efectos aleatorios y se presentan junto con los intervalos de confianza del 95% (IC95%). Se llevó a cabo un análisis por subgrupos incluyendo solo los ECA y los estudios con un ajuste multivariante. La heterogeneidad entre los diversos estudios se evaluó con el estadístico Q de Cochrane y los valores de I2. Los valores de I2 de menos del 25% indican una heterogeneidad baja; los del 25 al 50%, una heterogeneidad moderada y los> 50%, una heterogeneidad alta. Se estableció un valor de p (bilateral) <0,05 para definir la significación estadística. Los análisis estadísticos se hicieron con el programa RevMan 5.3 (The Nordic Cochrane Centre, The Cochrane Collaboration, 2014).
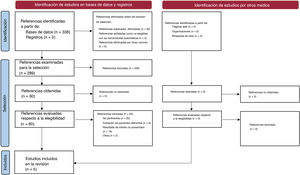
RESULTADOSUna búsqueda en las bases de datos electrónicas desde su creación hasta el 1 de marzo de 2020 permitió identificar un total de 276 referencias. De ellas, 5 estudios cumplían los criterios de inclusión, con una población total de 35.640 pacientes4,9,13–15,17 (se dispuso de datos de resultados para el 97,4% de la población del estudio). En la figura 1 se presenta el correspondiente diagrama CONSORT. Puede consultarse la lista de verificación de PRISMA en el . La evaluación del sesgo en cada uno de los ECA se presenta en la .
El resumen de los estudios incluidos se muestra en la tabla 1 y las características basales detalladas, en la tabla 2. De los estudios incluidos, 1 era un ECA, 2 eran estudios de cohorte prospectivos y 2 eran estudios retrospectivos. Los años de publicación fueron de 2015 a 2018 y el tamaño muestral de los estudios, entre 1.055 y 13.644 pacientes, con una prevalencia general del sexo femenino del 38,1%. El seguimiento de los estudios fue de entre 2,3 y 11,1 años. La mediana de edad fue de entre 49,6 y 68,9 años y la mediana de colesterol unido a lipoproteínas de baja densidad, entre 114,2 y 146,4mg/dl. Los pacientes que recibían tratamiento hipolipemiante fueron entre el 23,7 y el 50,5% (el 34,9% de la población total del estudio). Dos estudios incluyeron exclusivamente a pacientes con CAC> 0. En total, 14.612 pacientes (42,1%) tenían CAC 0; 12.166 (35,1%), CAC 1-100 y 7.909 (22,8%), CAC> 100.
Características basales de las poblaciones de los estudios, en general y estratificadas según tuvieran tratamiento hipolipemiante
| Nombre del estudio Primer autor, año de publicación | The St. Francis Heart Study Waheed et al.13, 2016 | Korean registry Hwang et al.14, 2015 | The BioImage Study Mortensen et al.4, 2016 | Walter Reed Army Medical Center study Mitchell et al.15, 2018 | Multi-Ethnic Study of Atherosclerosis Budoff et al.9, 2018 | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Todos (n=990) | Con HL (n=481) | Sin HL (n=509) | Todos (n=8.372) | Con HL (n=1.983) | Sin HL (n=6.389) | Todos (n=5.805) | Con HL (n=1.991) | Sin HL (n=3.814) | Todos (n=13.644) | Con HL (n=6.886) | Sin HL (n=6.758) | Todos (n=6.783) | Con HL (n=1.101) | Sin HL (n=5.657) | |
| Edad (años) | 58,9 | 60,0 | 58,9 | 61,4±10,9 | 62,6±10,3 | 61,0±11,1 | 68,9±6,0 | 70,1 | 68,6±6,0 | 49,6 | 51,1±8,9 | 48,1±7,6 | 62,2 | - | - |
| Mujeres | 26,2 | 26,4 | 26,1 | 29,7 | 34,1 | 28,3 | 56 | 39,1 | 65,0 | 29,4 | 24,9 | 34 | 52,4 | - | - |
| Hiperlipemia | - | - | - | - | - | - | - | - | - | 49,5 | 75,0 | 23,5 | - | - | - |
| Perfil lipídico | |||||||||||||||
| Colesterol total (mg/dl) | 225,5 | 224,3±35 | 226,6±34 | 194,2 (41,3) | 207,5 (45,0) | 189,9 (39,1) | 202,5 (38,6) | - | - | - | - | - | - | - | - |
| Triglicéridos (mg/dl) | 143,4 | 137,1±83 | 149,3±97 | 137,1 (87,2) | 133,5 (68,5) | 148,0 (88,5) | - | - | - | - | - | - | - | - | - |
| LDL (mg/dl) | 146,4 | 146,1±30 | 146,7±30 | 116,6 (30,3) | 126,0 (32,6) | 113,6 (23,9) | 114,2 (33,2) | - | - | - | - | - | 140,3 | - | - |
| HDL (mg/dl) | 50,3 | 50,7±15 | 50±14 | 50,4 (12,5) | 50,5 (12,4) | 50,4 (12,5) | 55,7 (15,3) | - | - | - | - | 51,2 | - | - | |
| Hipertensión | 31,6 | 30,6 | 32,6 | 31,3 | 47,0 | 26,4 | 62 | 70,3 | 58,0 | 34,0 | 45,1 | 22,8 | - | - | - |
| Diabetes | 7,1 | 7,3 | 7,1 | 15,2 | 24,6 | 12,3 | 15 | 24,8 | 10,0 | 6,8 | 10,0 | 3,6 | - | - | - |
| Fumador actual/consumo de tabaco | 67,2 | 67,6 | 66,8 | - | - | - | 9 | 9 | 9,0 | 7,1 | 8,9 | 5,3 | 13,1 | - | - |
| Puntuación de CAC | |||||||||||||||
| Puntuación de CAC | 374,4 | 379 [148-636] | 370 [183-671] | 94,1±221,5 | 90,4±218,0 | 106,1±232,5 | - | - | - | - | - | - | - | - | - |
| 0 | - | - | - | - | - | - | 1.852 (32,0) | 495 (24,9) | 1.352 (35,4) | 9.360 (68,6) | 3.742 (54,3) | 4.855 (83,1) | 3.400 (50,2) | 361 (32,8) | 3.029 (53,5) |
| 1-100 | 95 (9,6) | 44 (9,1) | 51 (10,2) | 5.755 (76,9) | 1.265 (74,8) | 4.490 (77,5) | 1.675 (29,0) | 582 (29,2) | 1.089 (28,6) | 2.877 (21,1) | 1.081 (28,1) | 945 (14,0) | 1.787 (26,3) | 348 (31,6) | 1.437 (25,4) |
| > 100 | 895 (90,4) | 437 (90,0) | 458 (90,3) | 1.733 (23,1) | 426 (25,2) | 1.307 (22,5) | 2.278 (39,0) | 914 (45,9) | 1.367 (35,8) | 1.407 (10,3) | 1.211 (17,6) | 196 (2,9) | 1.596 (23,5) | 390 (35,6) | 1.201 (20,1) |
| Tratamiento | |||||||||||||||
| Tratamiento hipolipemiante | 48,6 | 100 | 0 | 23,7 | 100 | 0 | 34 | 100 | 0 | 50,5 | 100 | 0 | - | 100 | 0 |
| Ácido acetilsalicílico | 100 | 100 | 100 | 44,8 | 66,1 | 35,1 | - | - | - | 16,0 | 24,8 | 7 | - | - | - |
| IECA/ARA-II | - | - | - | 17,1 | 28,1 | 13,7 | - | - | - | 15,4 | 22,9 | 7,7 | - | - | - |
| Bloqueadores beta | - | - | - | 10 | 16,1 | 8,1 | - | - | - | 6,6 | 9,3 | 3,8 | - | - | - |
| AC | - | - | - | 9,3 | 16,1 | 7,2 | - | - | - | 4,6 | 6,3 | 2,8 | - | - | - |
AC: antagonistas del calcio; ARA-II: antagonistas del receptor de la angiotensina II; CAC: calcio coronario; HDL: lipoproteínas de alta densidad; HL: hipolipemiante; IECA: inhibidores de la enzima de conversión de la angiotensina; LDL: lipoproteínas de baja densidad.
Los valores expresan n (%) o media±desviación estándar.
En la figura 2 se presentan los gráficos de bosque correspondientes al riesgo de ECVA con frente a sin tratamiento hipolipemiante en la población total y estratificado según las categorías de CAC. En la población general de prevención primaria, se observó una reducción numérica de los eventos de ECVA entre los pacientes en tratamiento hipolipemiante (hazard ratio [HR]=0,84; IC95%, 0,68-1,04; I2=54%), diferencia que pasó a ser estadísticamente significativa cuando se agruparon solo los datos ajustados (HR=0,59; IC95%, 0,38-0,91; I2=85%) (figura 3). Se observó una interacción significativa entre los subgrupos de CAC (p=0,004) (figura 2), de tal manera que el tratamiento hipolipemiante se asocia con una reducción de la aparición de ECVA en los pacientes con CAC> 100 (odds ratio [OR]=0,69; IC95%, 0,53-0,91; I2=48%), pero no con CAC 1-100 o CAC 0. Los resultados concuerdan al agrupar solo los datos ajustados (figura 3). En el se presenta una evaluación de la plausibilidad de las diferencias observadas en los subgrupos18.
Gráficos de bosque de resumen del riesgo observado de aparición de enfermedad cardiovascular ateroesclerótica con tratamiento hipolipemiante frente a sin tratamiento hipolipemiante, con estratificación según las categorías de CAC. CAC: calcio coronario; g.l.: grados de libertad; IC95%: intervalo de confianza del 95%; M-V: mujeres-varones.
Gráficos de bosque que resumen el riesgo ajustado de enfermedad cardiovascular ateroesclerótica con tratamiento hipolipemiante frente a sin tratamiento hipolipemiante estratificado según las categorías de CAC. CAC: calcio coronario; EE: error estándar; g.l.: grados de libertad; IC95%: intervalo de confianza del 95%.
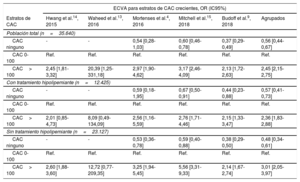
Las tasas de incidencia de ECVA de cada estudio se presentan en la . Se observó un aumento gradual de la aparición de la ECVA según aumenta el estrato de CAC (tabla 3). En comparación con los pacientes con CAC 1-100, los pacientes con CAC 0 tenían menos riesgo de ECVA (OR=0,56; IC95%, 0,44-0,67) y aquellos con CAC> 100 tenían menos riesgo (OR=2,45; IC95%, 2,15-2,75). Los resultados concuerdan en los pacientes tanto con tratamiento hipolipemiante como sin él (tabla 3) y siguieron siendo similares en un análisis de sensibilidad limitado a los pacientes en tratamiento hipolipemiante antes de la evaluación del CAC ().
Odds ratio (intervalo de confianza del 95%) de la aparición de ECVA por estratos de CAC
| ECVA para estratos de CAC crecientes, OR (IC95%) | ||||||
|---|---|---|---|---|---|---|
| Estratos de CAC | Hwang et al.14, 2015 | Waheed et al.13, 2016 | Mortenses et al.4, 2016 | Mitchell et al.15, 2018 | Budoff et al.9, 2018 | Agrupados |
| Población total (n=35.640) | ||||||
| CAC ninguno | - | - | 0,54 [0,28-1,03] | 0,60 [0,46-0,78] | 0,37 [0,29-0,49] | 0,56 [0,44-0,67] |
| CAC 0-100 | Ref. | Ref. | Ref. | Ref. | Ref. | Ref. |
| CAC> 100 | 2,45 [1,81-3,32] | 20,39 [1,25-331,18] | 2,97 [1,90-4,62] | 3,17 [2,46-4,09] | 2,13 [1,72-2,63] | 2,45 [2,15-2,75] |
| Con tratamiento hipolipemiante (n=12.425) | ||||||
| CAC ninguno | - | - | 0,59 [0,18-1,95] | 0,67 [0,50-0,91] | 0,44 [0,23-0,88] | 0,57 [0,41-0,73] |
| CAC 0-100 | Ref. | Ref. | Ref. | Ref. | Ref. | Ref. |
| CAC> 100 | 2,01 [0,85-4,73] | 8,09 [0,49-134,09] | 2,56 [1,16-5,59] | 2,76 [1,71-4,46] | 2,15 [1,33-3,47] | 2,36 [1,83-2,88] |
| Sin tratamiento hipolipemiante (n=23.127) | ||||||
| CAC ninguno | - | - | 0,53 [0,36-0,78] | 0,59 [0,40-0,88] | 0,38 [0,29-0,50] | 0,48 [0,34-0,61] |
| CAC 0-100 | Ref. | Ref. | Ref. | Ref. | Ref. | Ref. |
| CAC> 100 | 2,60 [1,88-3,60] | 12,72 [0,77-209,35] | 3,25 [1,94-5,45] | 5,56 [3,31-9,33] | 2,14 [1,67-2,74] | 3,01 [2,05-3,97] |
CAC: calcio coronario; ECVA: enfermedad cardiovascular ateroesclerótica; IC95%: intervalo de confianza del 95%; OR: odds ratio; Ref.: referencia.
Los principales resultados de esta revisión sistemática y metanálisis que evalúa la interacción entre el tratamiento hipolipemiante y la puntuación de CAC en relación con la aparición de ECVA en personas asintomáticas son los siguientes:
- •
Una puntuación de CAC> 100 identifica a los pacientes con mayor probabilidad de beneficiarse con el tratamiento hipolipemiante, mientras que no se observa una asociación de este tipo en los pacientes con CAC ≤ 100 o sin CAC detectable.
- •
La puntuación de CAC permite estratificar de manera efectiva la aparición de la ECVA, y conserva la capacidad de estratificar el riesgo de los pacientes en tratamiento hipolipemiante.
Aún no se dispone de evidencia prospectiva que respalde el posible impacto en los resultados de ECVA en personas asintomáticas con una estrategia basada en la estratificación según el CAC para orientar el tratamiento hipolipemiante. El único ECA publicado hasta la fecha que aleatorizó a los pacientes a tratamiento hipolipemiante o placebo tras la determinación de la puntuación de CAC puso de manifiesto una tendencia no significativa a la reducción de eventos de ECVA que solo alcanzó significación estadística en los pacientes con CAC> 400 (análisis post hoc)17. Sin embargo, el estudio tuvo la limitación de un tamaño muestral muy pequeño y una tasa de eventos baja, junto con altas tasas de abandono y de cambio del grupo de tratamiento.
Basándose en ello, las recomendaciones de la Sociedad Europea de Cardiología respecto al CAC como guía para el tratamiento hipolipemiante continúan siendo débiles y se ha hecho una declaración sobre la necesidad de más estudio sobre el valor incremental de una reclasificación del riesgo cardiovascular total y una definición de los candidatos apropiados para el tratamiento hipolipemiante en función de la puntuación de CAC11.
A pesar de que se han hecho declaraciones similares durante años, no se han llevado a cabo ECA sobre la prevención guiada por el CAC con una potencia estadística adecuada para evaluar objetivos «duros», probablemente por el tamaño muestral previsto, los costes y la preocupación ética generada por no aplicarse un tratamiento hipolipemiante a pacientes con una puntuación de CAC alta19.
En consecuencia, se hizo una revisión sistemática y metanálisis de los estudios de CAC en los que se presentaran los resultados de ECVA estratificados según el CAC en pacientes tratados o no tratados con medicación hipolipemiante, al objeto de obtener una mejor perspectiva de esta cuestión.
Los resultados de nuestro estudio coinciden con los de la literatura previa y muestran un aumento gradual de los eventos de ECVA según aumentan los estratos de CAC. Además, amplían este concepto al señalar una interacción del CAC con el beneficio aportado por el tratamiento hipolipemiante.
De hecho, la puntuación de CAC identifica la presencia y el grado de enfermedad coronaria ateroesclerótica subclínica (que es el sustrato para la aparición de eventos de ECVA) más que su probabilidad, igual que ocurre con las puntuaciones de riesgo clínicas. Las consecuencias clínicas de este concepto están respaldadas por gran cantidad de evidencia que pone de relieve una desconexión entre el perfil de riesgo clínico y la carga ateroesclerótica de las personas asintomáticas, con una importante capacidad de reclasificación del riesgo con el CAC frente a los estimadores del riesgo tradicionales.
Personas sin calcio coronario detectableEn las personas sin CAC detectable, que supusieron un 41-57% de los individuos aptos para el tratamiento hipolipemiante, la tasa real de eventos de ECVA a 10 años fue muy inferior a la predicha, con valores de entre el 1,5 y el 4,9%20. De manera análoga, un 35% de las personas con 3 o más factores de riesgo no tenían CAC detectable y se observó una tasa de eventos de ECVA a 7 años de alrededor de 3/1.000 personas-año21.
Nuestros resultados, que no tienen en cuenta el perfil de riesgo clínico, indican de manera uniforme que el tratamiento hipolipemiante puede no aportar beneficio en esta población. Es preciso tener precaución al trasladar estas observaciones a subgrupos específicos, como los fumadores, las personas con hipercolesterolemia familiar grave, antecedentes familiares de ECVA importantes o con un riesgo de ECVA estimado a 10 años ≥ 20%, en las que se ha demostrado un importante riesgo real de ECVA a 10 años pese a un CAC no detectable11,20,22,23.
Por lo que respecta a las personas jóvenes (menores de 45 años), la ausencia de CAC detectable tiene una prevalencia elevada (de más del 90% de manera uniforme en la literatura); en consecuencia, se ha puesto en duda su utilidad como estrategia de detección sistemática en ese subgrupo7. Cuando se dispone de una determinación de CAC 0, ello comporta un pronóstico muy benigno, con una mortalidad estimada a 10 años de un 0,4%21. No obstante, teniendo en cuenta la esperanza de vida muy prolongada de esa población y que el riesgo de eventos de ECVA depende de la exposición previa acumulada al colesterol de lipoproteínas de baja densidad24, continúa por aclararse si un inicio temprano del tratamiento hipolipemiante puede traducirse en un beneficio clínico a muy largo plazo en personas jóvenes con hipercolesterolemia.
Personas con puntuación de calcio coronario de 1-100No se observa beneficio significativo del tratamiento en los pacientes con CAC 1-100, ni siquiera en el análisis ajustado por los factores de riesgo clínicos (OR ajustada=0,64; IC95%, 0,36-1,13; p=0,12; I2=74%). Sin embargo, la tendencia numérica a un beneficio del tratamiento hipolipemiante (frente a los estudios previos que han mostrado que el riesgo real de ECVA del 10% en los pacientes con CAC 1-100 muestra una amplia variación entre el 3,8 y el 14,3% según el sexo, la edad y el origen étnico9) indica que, en esta franja de valores de CAC, está justificada la estimación del riesgo clínico de ECVA para establecer la indicación de tratamiento hipolipemiante. Este concepto se ha incluido empíricamente en la guía del American College of Cardiology y la American Heart Association, que se muestra favorable a iniciar tratamiento hipolipemiante solo para los adultos mayores de 55 años si se observan puntuaciones de CAC de 1 a 9923.
Personas con puntuación de calcio coronario> 100Una puntuación de CAC> 100 identifica a individuos situados en el extremo superior del espectro de riesgo cardiovascular aunque tengan una carga baja de los factores de riesgo tradicionales. Concretamente, su presencia se traduce en un riesgo real de ECVA a 10 años> 7,5%, con independencia del riesgo de ECVA a 10 años estimado clínicamente9. Los jóvenes (menores de 45 años) con alta carga de CAC presentaron un riesgo de mortalidad muy superior al de las personas de edad avanzada (mayores de 75 años) con CAC 025. De modo análogo, un 12% de las personas sin factores de riesgo tenían CAC> 100 y una tasa de ECVA de 9,2/1.000 personas-año21.
Nuestro estudio amplía en mayor medida estas observaciones al poner de relieve un beneficio sustancial con el tratamiento hipolipemiante en los pacientes con CAC> 100. En un Informe y Revisión Sistemática para el Grupo de Trabajo de los Servicios de Prevención de Estados Unidos, en el que se evaluaron los efectos beneficiosos y perjudiciales de la puntuación de CAC, se señaló que esa puntuación puede clasificar inadecuadamente en las categorías de mayor riesgo a personas sin ECVA, lo que puede llevar a un tratamiento innecesario26. Nuestro análisis no coincide con este concepto, puesto que se observó un beneficio uniforme del tratamiento en estos pacientes y en el análisis ajustado según los factores de riesgo clínicos.
Es de destacar que la utilidad de la estrategia de tratamiento basado en el CAC en vez de orientado por la clínica en prevención primaria parece darse también en la prescripción de ácido acetilsalicílico, del que estudios recientes basados en datos de metanálisis sobre la reducción del riesgo relativo de ECVA y el riesgo hemorrágico indicarían que, mientras que la prescripción de ácido acetilsalicílico basada en las ecuaciones de cohortes agrupadas puede traducirse en un efecto perjudicial neto en todas las clases de riesgo de ECVA, una estrategia complementada con la determinación del CAC podría identificar subgrupos de pacientes con un balance de riesgo favorable al tratamiento con ácido acetilsalicílico (es decir, los pacientes con un CAC> 100 en el contexto de un riesgo hemorrágico bajo y un riesgo de ECVA superior a bajo)27,28.
Por último, el tratamiento hipolipemiante basado en el CAC, en comparación con el basado en el riesgo clínico, parece tener un perfil de coste-efectividad favorable29. El único ECA que ha comparado una estrategia basada en el CAC con otra basada en los factores clínicos mostró de manera uniforme una mejora del control de los factores de riesgo cardiovascular sin que se produjera un aumento del posterior consumo de recursos mediante una asignación más apropiada de los recursos a los pacientes con riesgo30.
Como conclusión, se observa que la capacidad de estratificación del CAC se conserva en los pacientes en tratamiento hipolipemiante, tanto en los que estaban ya en tratamiento cuando se determinó el CAC como en los que iniciaron el tratamiento después.
Algunos autores han expresado su preocupación por la posibilidad de que el efecto de las estatinas estabilizador de la placa, que se refleja en un aumento de la puntuación de CAC, pudiera afectar a la capacidad de estratificación del riesgo según el CAC de los pacientes en tratamiento hipolipemiante30,31. En consecuencia, la guía de la Sociedad Europea de Cardiología recomienda precaución al interpretar los valores de la puntuación de CAC de los pacientes en tratamiento hipolipemiante11. Nuestros resultados son tranquilizadores en cuanto a que muestran que las consecuencias pronósticas de la puntuación de CAC siguen siendo válidas en los pacientes que ya están en tratamiento hipolipemiante. Esta observación es coherente con las de un análisis reciente del consorcio de CAC, que mostró que sigue siendo sólida la capacidad del CAC para predecir el riesgo de los pacientes tratados con estatinas, aunque con una potencia ligeramente inferior en comparación con los no tratados con estatinas. Es probable que esto se explique por la relación cambiante de la densidad de CAC en los pacientes tratados con estatinas32.
LimitacionesLos resultados de este metanálisis deben interpretarse teniendo en cuenta ciertas limitaciones. En primer lugar, se trata de un metanálisis de estudio, y los resultados proporcionan los efectos medidos en cada estudio. En segundo lugar, la tasa de cambios de grupo de tratamiento y la diversa exposición a los fármacos hipolipemiantes en cada estudio incluido en el análisis pueden complicar la interpretación de los resultados. En tercer lugar, se presentan las estimaciones del efecto agrupadas sin ajustar y ajustadas, ya que se dispuso de estas solo en 2 estudios (y en 1 estudio para el grupo de CAC 0). Además, a pesar del ajuste, este análisis no puede tener en cuenta las covariables no medidas y no elimina por completo el sesgo generador de confusión. Sin embargo, la coherencia de los resultados de los análisis respalda la validez de nuestras observaciones. En cuarto lugar, la definición de la ECVA fue diferente en cada estudio. A pesar de que la magnitud del efecto en cuanto al beneficio del tratamiento hipolipemiante fue similar en los diversos objetivos de resultados cardiovasculares (con una ligera atenuación para el ictus y la muerte de causa cardiovascular en comparación con el infarto de miocardio y la revascularización coronaria)1, las estimaciones del efecto relativo que se presentan aquí deben interpretarse en este contexto.
CONCLUSIONESEn las personas sin ECVA previa, hay asociación entre el mayor estrato de CAC creciente y el beneficio esperado del tratamiento hipolipemiante. Una puntuación de CAC> 100 identifica a las personas con más probable beneficio del tratamiento hipolipemiante, mientras que un CAC indetectable indica ausencia de beneficio con el tratamiento. Estos resultados podrían motivar debate sobre un posible cambio de paradigma en la evaluación del riesgo para pasar a centrarse en la detección de la ateroesclerosis subclínica en vez de la probabilidad de que se produzca la enfermedad.
- –
La puntuación de CAC mejora la exactitud de la estratificación del riesgo de sufrir eventos de ECVA en comparación con los factores de riesgo cardiovascular tradicionales.
- –
En prevención primaria, una puntuación de CAC> 100 identifica a las personas con mayor probabilidad de beneficio con el tratamiento hipolipemiante, mientras que un CAC indetectable indica ausencia de beneficio con el tratamiento. Será necesario explorar un posible cambio de paradigma en la evaluación del riesgo para pasar a centrarse en la detección de la ateroesclerosis subclínica en vez de la probabilidad de enfermedad.
No se requirió financiación para este estudio.
CONTRIBUCIÓN DE LOS AUTORESG. Gallone, E. Elia, F. Bruno, L. Baldetti, F. D’Ascenzo, A. Esposito, A. Depaoli, P. Fonio y G.M. De Ferrari participaron en la concepción y el diseño del estudio. G. Gallone, E. Elia, F. Angelini, L. Franchin, P.P. Bocchino, F. Piroli, U. Annone, A. Serafini, A. Montabone, M. Beratina, O. De Filippo, A. Palmisano y G. Marengo llevaron a cabo el análisis y la redacción de la versión inicial del manuscrito. Todos los autores participaron en la interpretación de los datos, revisaron críticamente el manuscrito, lo aprobaron en su forma actual y asumen la responsabilidad de todos los aspectos del trabajo.
CONFLICTO DE INTERESESLos autores no tienen conflictos de intereses que declarar.