Sra. Editora:
Los pacientes con diabetes mellitus tipo 2 (DM2) presentan una prevalencia elevada de mala respuesta al clopidogrel, lo que puede contribuir a su mayor riesgo de eventos aterotrombóticos recurrentes1. Estos resultados subrayan la necesidad de optimizar la inhibición plaquetaria en estos pacientes2. Los estudios OPTIMUS (Optimizing Antiplatelet Therapy in Diabetes Mellitus) 1 y 2 observaron que una pauta con dosis de mantenimiento altas de clopidogrel (150 mg/día)3 o un tratamiento adyuvante de cilostazol (100 mg dos veces al día)4, respectivamente, se asociaban a una inhibición del P2Y12 plaquetario superior a la obtenida con el tratamiento estándar de clopidogrel (75 mg/día) en pacientes con DM2. Sin embargo, no se sabe cuál de estos dos tratamientos es más efectivo para inhibir la señalización de P2Y12 en los pacientes con DM2 que presentan una respuesta subóptima a la posología estándar. El objetivo de este estudio fue comparar la magnitud de los efectos de inhibición de P2Y12 de las dosis de mantenimiento altas de clopidogrel y del tratamiento adyuvante de cilostazol en pacientes con DM2 que presentaban una enfermedad coronaria estable y una respuesta subóptima al clopidogrel.
En este análisis se incluye a los pacientes con respuesta subóptima al clopidogrel durante el tratamiento combinado de ácido acetilsalicílico y clopidogrel en dosis de 75 mg diarios, durante al menos 30 días, incluidos en la asignación aleatoria de los ensayos OPTIMUS 1 y 2. Se ha publicado anteriormente una descripción detallada de los criterios de inclusión/exclusión de estos ensayos3, 4. Para los fines del presente análisis, se tuvo en cuenta a los pacientes de ambos estudios que presentaron una respuesta subóptima, definida por el índice de reactividad de P2Y12 (PRI), que es el marcador más específico de la señalización a través de P2Y12. Los valores de PRI se obtuvieron con un análisis de citometría de flujo del estado de fosforilación de la fosfoproteína estimulada por vasodilatador según protocolos estándar3, 4. Se consideró que un valor de corte del PRI > 50% definía a un grupo de pacientes con respuesta subóptima, lo cual refleja una definición de consenso, puesto que esto se ha asociado a un aumento del riesgo de eventos aterotrombóticos1, 2.
La comparación estadística de los valores continuos de PRI se llevó a cabo con el empleo de un modelo lineal general, con el tratamiento como efecto fijo, el sujeto como efecto aleatorio y el valor de PRI basal como covariable. Los resultados se presentan en forma de media de mínimos cuadrados±error estándar de la media. Se utilizó la prueba de la χ2 o la prueba exacta de Fisher (según las condiciones de aplicación) para comparar el porcentaje de pacientes con respuesta a clopidogrel observado con los dos tratamientos (variable dicotómica).
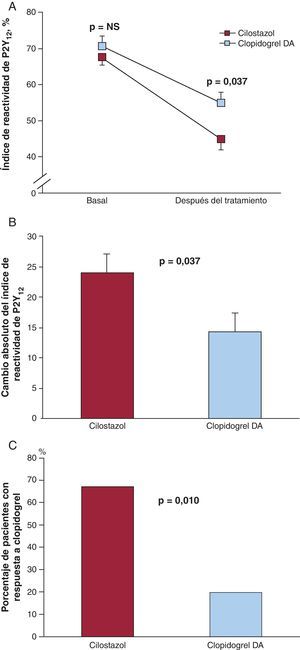
Se identificó a un total de 30 pacientes con respuesta subóptima a clopidogrel, a los que se trató con cilostazol adyuvante (n=15) o dosis de mantenimiento altas de clopidogrel (n=15). No hubo diferencias entre los grupos en cuanto a las características basales (datos no presentados). Los valores del PRI antes de la asignación del tratamiento también fueron similares (67,5±2,1 frente a 70,6±2,8; p=0,404).
Ambos tratamientos fueron eficaces para reducir el PRI (p < 0,001 en ambos casos). Sin embargo, los pacientes tratados con cilostazol presentaron un PRI inferior al observado con 150 mg de clopidogrel (45,1±3,1 frente a 54,8±3,1; p=0,037) (Figura 1A). El cambio absoluto del PRI fue de 24±3,1 con cilostazol y de 14,2±3,1 con dosis de mantenimiento altas de clopidogrel (p=0,037), con lo que había una disminución del PRI superior en un 9,7% (intervalo de confianza del 95%, 0,7-18,9%) en términos absolutos con cilostazol (Figura 1B). En consecuencia, la prevalencia de pacientes con una respuesta subóptima fue también significativamente inferior con el empleo de cilostazol (el 20 frente al 66,7%; p=0,01) (Figura 1C).
Figura 1. A: reactividad plaquetaria en situación basal y tras la intervención. B: cambio absoluto del índice de reactividad de P2Y12. C: porcentaje de pacientes con respuesta al clopidogrel después del tratamiento. Los valores del índice de reactividad de P2Y12 se expresan en forma de medias de mínimos cuadrados. Las barras de error indican valores del error estándar de la media. Granate: cilostazol 100 mg dos veces al día durante 14 días además del tratamiento antiagregante plaquetario combinado doble estándar con ácido acetilsalicílico (81mg diarios) y clopidogrel (75 mg diarios). Azul: dosis de mantenimiento altas de clopidogrel (150mg diarios) durante 30 días además de ácido acetilsalicílico (81mg diarios).
El presente estudio muestra que, en los pacientes con DM2 que presentan mala respuesta al tratamiento antiagregante plaquetario combinado doble (TAPD), el empleo adyuvante de cilostazol (en lo que se denomina también «terapia triple») se asocia a una mayor magnitud de los efectos inhibidores de P2Y12 en comparación con las dosis de mantenimiento altas de clopidogrel. Es importante señalar que los niveles de reactividad plaquetaria y la prevalencia de pacientes con respuesta subóptima son notablemente inferiores con la terapia triple. Esto puede explicar por qué el tratamiento adyuvante con cilostazol es más eficaz que el TAPD para reducir los episodios aterotrombóticos, en especial en los pacientes con DM2. En cambio, las dosis de mantenimiento altas de clopidogrel se continúan asociando a una prevalencia elevada de pacientes con mala respuesta, lo cual puede explicar también por qué esta estrategia no ha logrado mejorar los resultados2. Nuestros resultados concuerdan con los obtenidos en una cohorte no seleccionada de pacientes5.
De hecho, las estrategias que utilizan los nuevos antagonistas de receptores de P2Y12, como el prasugrel, potencian la inhibición plaquetaria en los pacientes con DM6. Esto puede explicar también el efecto beneficioso pronunciado que aporta el prasugrel en los pacientes con DM2. Sin embargo, el prasugrel se asocia a un aumento de las hemorragias, lo cual no ocurre con el uso de un tratamiento adyuvante de cilostazol1, 2. Es de destacar que muchos pacientes con DM tienen también antecedentes de un accidente cerebrovascular previo, lo cual constituye una contraindicación para el uso de prasugrel, mientras que el cilostazol ha resultado seguro y eficaz.
Reconocemos las limitaciones inherentes a este estudio por tratarse de un análisis retrospectivo post-hoc. De hecho, está justificado realizar un estudio prospectivo aleatorizado para confirmar nuestros resultados. Además, las implicaciones clínicas de un tratamiento de este tipo continúan sin haberse establecido, lo cual subraya la necesidad de nuevos estudios para evaluar su seguridad y su eficacia.
Autor para correspondencia: dominick.angiolillo@jax.ufl.edu