En la era del implante percutáneo de válvula aórtica, las válvulas sin sutura Perceval (Livanova, Reino Unido) han surgido como una nueva técnica de implante para reducir al mínimo el riesgo quirúrgico de los pacientes de edad avanzada con múltiples comorbilidades. Esta bioprótesis facilita un abordaje mínimamente invasivo, que permite un menor tiempo de pinzamiento1 y evita la discordancia entre los tamaños de paciente y prótesis, dada la ausencia de un anillo de sutura, lo cual hace posible obtener un área efectiva del orificio valvular (AEO) más grande2,3. Como resultado, recientemente se ha propuesto el empleo de válvulas sin sutura como solución ideal para los pacientes ancianos con un anillo de pequeño tamaño.
Igual que ocurre con otras bioprótesis, las válvulas sin sutura sufren una degeneración; sin embargo, se ha descrito el pliegue hacia dentro del stent con distorsión (stent creep o deformación del stent) como mecanismo de fallo de la válvula. Consiste en una deflexión de los postes del stent que provoca una reducción del AEO, lo que da lugar a gradientes altos o fugas paravalvulares.
Se ha descrito que el tratamiento de valve-in-valve (ViV) con válvulas cardiacas percutáneas (VCP) es seguro y eficaz en la mayoría de los pacientes con degeneración de válvulas protésicas. No obstante, es poco lo que se sabe sobre el empleo de ViV en válvulas sin sutura, y solamente se han descrito unos pocos casos1,3. Se presentan 5 casos ilustrativos de fallos de válvulas sin sutura Perceval que se produjeron una mediana de 3 años después de un reemplazo quirúrgico de válvula aórtica y se trataron entre diciembre de 2018 y diciembre de 2019.
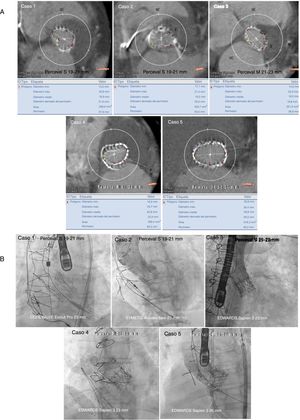
Las características basales y de la intervención se presentan en la tabla 1. La mayoría de los pacientes eran mujeres y pacientes con alto riesgo de reintervención de reparación de la válcula aórtica (EuroSCORE logístico, 38,7%; EuroSCORE II, 24,3; puntuación de la Society of Thoracic Surgeons, 13,4). Los mecanismos más frecuentes de fallo de las bioprótesis sin sutura de nuestra serie fueron la estenosis (n=2), la insuficiencia (n=1) o los casos mixtos (n=2). El mecanismo consistió en un pliegue del stent hacia dentro en 2 pacientes (figura 1), una insuficiencia aórtica grave sin signos de endocarditis en la tomografía computarizada de emisión de positrones en 1 paciente y gradientes elevados a causa de la calcificación y la degeneración de la válvula en los demás. Las válvulas tratadas eran 3 Perceval S (19-21mm), 1 Perceval M (21-23mm) y 1 Perceval XL (23-25mm).
Características basales y de la intervención y resultados
| Características basales | n=5 |
| Edad (años) | 83±3,43 |
| Mujeres | 4 (80) |
| Hipertensión | 5 (100) |
| Diabetes | 2 (40) |
| Dislipemia | 5 (100) |
| IMC | 29,18 |
| EuroSCORE logístico (%) | 38,67 |
| EuroSCORE II | 24,27 |
| Puntuación STS | 13,38 |
| Clase IV de la NYHA | 4 (80) |
| Enfermedad coronaria | 2 (40) |
| Marcapasos previo | 0 |
| Alteraciones de la conducción previas | 0 |
| Caso 1 | Caso 2 | Caso 3 | Caso 4 | Caso 5 | |
|---|---|---|---|---|---|
| Válvula sin sutura y tamaño | Perceval S19-21 mm | Perceval S19-21 mm | Perceval S19-21 mm | Perceval M21-23 mm | Perceval XL 25-27 mm |
| Tiempo desde el SAVR hasta el fallo (años) | 0,96 | 3,12 | 3,42 | 4,96 | 2,68 |
| Mecanismo de disfunción | Deformación del stent | Deformación del stent | Calcificación de cúspide/degeneración | Calcificación de cúspide/degeneración | Insuficiencia aórtica |
| Mediciones previas a la intervención | |||||
| Gradientes aórticos (mmHg) | 98/69 | 75/56 | 78/49 | 77/48 | 21/11 |
| Grado de insuficiencia aórtica (ubicación) | Leve (central) | Moderada(intraprotésica) | Moderada(intraprotésica) | Moderada(intraprotésica) | Grave (intraprotésica) |
| Diámetro del anillo (TC) (mm) | 20,7 | 19,3 | 18,5 | 20,8 | 25,4 |
| Área del anillo (TC) (mm2) | 317,9 | 303,7 | 251,9 | 356,4 | 512,4 |
| Perímetro del anillo (TC) (mm) | 64,3 | 63,5 | 58,9 | 69,3 | 82,7 |
| Altura del ostium (ACI/ACD) (mm) | 11,2/12,8 | 18,2/16,3 | 11,7/17,9 | 18,9/21,1 | 12/20 |
| VTC (mm) | 5,3 | 4,6 | 4,5 | 5,5 | 4,5 |
| FEVI (%) | 71 | 65 | 73 | 68 | 47 |
| Características de la intervención | |||||
| Válvula para TAVI y tamaño | CoreValve Evolut PRO 23 mm | Symetis ACURATE neo 23 mm | Edwards SAPIEN 3 23 mm | Edwards SAPIEN 3 23 mm | Edwards SAPIEN 326 mm |
| Vía de abordaje de ViV | Femoral | Femoral | Femoral | Femoral | Femoral |
| Predilatación | 20mm, 16 atm | 18mm, 18 atm | No | No | No |
| Posdilatación | 22mm, 14 atm | 18mm, 17 atm | No | No | No |
| Gradientes aórticos finales (mmHg) | 40/27 | 33/19 | 25/16 | 19/10 | 18/9 |
| Fuga posintervención | Ninguna | Ninguna | Niangua | Ninguna | Ninguna |
| Seguimiento de las complicaciones de la intervención | |||||
| Alteraciones de la conducción cardiaca | BAV intraintervención | BAV intraintervención | BRI-DN | BRI-DN | Ninguna |
| Marcapasos | Sí | Sí | No | No | No |
| Otras complicaciones | Ninguna | Ninguna | Ninguna | Ninguna | Ninguna |
| Seguimiento | |||||
| Gradientes aórticos en el seguimiento a 6 meses (mmHg) | 26/15 | 30/17 | 20/10 | 15/7 | 16/7 |
ACD: arteria coronaria derecha; ACI: arteria coronaria izquierda; BAV: bloqueo auriculoventricular; BRI-DN: bloqueo de rama izquierda de nueva aparición; FEVI: fracción de eyección del ventrículo izquierdo; IMC: índice de masa corporal; NYHA: clase funcionanl de la New York Heart Association; SAVR: reemplazo quirúrgico de válvula aórtica; STS: puntuación de la Society of Thoracic Surgeons; TAVI: implante percutáneo de válvula aórtica; TC: tomografía computarizada; ViV: valve-in-valve; VTC: distancia virtual de la válvula cardiaca percutánea a la coronaria.
Los valores expresan n (%), media±desviación estándar o máximo/media.
A: mediciones de tomografía computarizada (diámetros, diámetro derivado del perímetro, se especifica el área y el perímetro debajo de cada caso) de las dimensiones del anillo de la válvula aórtica sin sutura que presenta el fallo. B: resultado angiográfico final de las intervenciones de válvula en válvula con diferentes tipos de válvulas cardiacas percutáneas utilizadas en fallos de válvulas aórticas sin sutura. Esta figura se muestra a todo color solo en la versión electrónica del artículo.
Las válvulas sin sutura con invaginación del stent se predilataron y posdilataron con catéteres con balón Atlas Gold (CR Bard, Estados Unidos) con objeto de hacer que el implante fuera más predecible. Se utilizaron válvulas autoexpandibles (CoreValve Evolut PRO en 1 paciente y Symetis ACURATE neo en otro), ya que ofrecen la posibilidad de reposicionamiento y tienen un diseño supraanular. En los otros 3 pacientes (sin infraexpansión del stent de la válvula sin sutura) se implantó una válvula Edwards SAPIEN 3 y no fueron necesarias la predilatación ni la posdilatación. Todas las intervenciones se realizaron de manera segura y con buenos resultados (gradientes medios <20mmHg sin fugas residuales).
Aunque la durabilidad de las VCP parece favorable en el contexto de la estenosis de una válvula aórtica nativa, su durabilidad en implantes ViV sobre prótesis infraexpandidas sigue siendo incierto y la información respecto a sus complicaciones específicas es escasa. Se ha identificado que ciertas válvulas quirúrgicas tienen mayor riesgo de obstrucción coronaria (cuyo principal mecanismo es la oclusión de los orificios coronarios por una valva desalojada tras el despliegue de la VCP). El examen detallado mediante tomografía computarizada previa a la intervención es crucial para identificar las características de alto riesgo (como altura coronaria baja, senos de Valsalva poco profundos y corta distancia virtual de VCP a coronaria)4. Aunque se dispone de muy pocos estudios, en el presente trabajo se amplía esta experiencia con 5 pacientes, y ninguno de ellos presentó una obstrucción coronaria. Aunque el riesgo de oclusión coronaria fue bajo (altura coronaria elevada, senos amplios y distancia virtual de VCP a coronaria > 4mm), este tipo de válvula puede conllevar menos riesgo de oclusión coronaria que otras prótesis por su técnica de implante y su diseño (el stent metálico tiene unos pivotes sinusoidales que se adaptan a los senos de Valsalva). Por lo que respecta a las alteraciones de la conducción cardiaca, un reciente estudio ha descrito unas tasas más bajas de implante de marcapasos con el tratamiento ViV que con la reintervención quirúrgica para el tratamiento de los fallos de prótesis5. No hay datos sobre válvulas sin sutura, pero entre nuestros pacientes hubo 2 con válvulas Perceval con deformación del stent tratados con válvulas autoexpandibles que presentaron un bloqueo auriculoventricular que requirió el implante de un marcapasos, 2 pacientes con válvulas Perceval S y M tratados con una válvula Edwards SAPIEN 3 que presentaron un bloqueo de rama izquierda de novo que se trató de manera conservadora, y 1 paciente con una válvula Perceval XL que no mostró ninguna alteración de la conducción.
Una de las ventajas de las válvulas sin sutura es la ausencia de un anillo de sutura, lo cual proporciona un AEO más grande y reduce el riesgo de que se produzca discordancia entre el tamaño del paciente y la prótesis en comparación con lo que ocurre con otras bioprótesis. Tal como se describe en la tabla 1, se alcanzaron unos gradientes aceptables en nuestros pacientes tras la intervención y en un seguimiento a medio plazo. Las fugas paravalvulares no fueron motivo de especial preocupación en ninguno de los pacientes de nuestra serie.
Como conclusión: a) el implante percutáneo de válvula aórtica mediante ViV en válvulas sin sutura resultó viable y seguro; b) los casos difíciles como los de válvulas degeneradas de pequeño tamaño se trataron con éxito con válvulas autoexpandibles, con unos gradientes aceptables, y c) la tasa de complicaciones de la intervención fue baja y se alcanzaron buenos resultados hospitalarios y a medio plazo con diferentes tipos de válvulas aórticas percutáneas.
Actualmente no se dispone de datos sobre los resultados de la intervención o a medio plazo con las técnicas ViV aplicadas a válvulas aórticas sin sutura. Sin embargo, dado que las válvulas sin sutura se están utilizando cada vez más y el implante de ViV está aumentando, será esencial disponer de un conocimiento detallado, y las características descritas en este trabajo proporcionan una perspectiva respecto a la seguridad y la viabilidad de esas intervenciones.