Los avances diagnósticos y terapéuticos de las últimas décadas han permitido que un mayor número de pacientes con cardiopatías congénitas (CC) lleguen a la edad adulta. De hecho, en Norteamérica, y posiblemente también en España, la población adulta con CC complejas ya supera a la población pediátrica1. Con este aumento de la esperanza de vida, se ha producido un aumento en la incidencia de complicaciones que pueden no ser susceptibles de reparación quirúrgica y/o ser refractarias al tratamiento médico2-4, con lo que se incrementa de manera significativa el riesgo de sufrir insuficiencia cardiaca (IC). Este riesgo es casi del 50% para los pacientes con cirugía de Fontan y un 25-35% para los pacientes con ventrículo derecho sistémico.
Uno de los grandes retos en los pacientes adultos con CC es establecer el diagnóstico de IC. Estos pacientes, por definición, tienen una anatomía cardiaca anormal desde el nacimiento, y aunque tienen síntomas clásicos de IC, no es infrecuente que presenten signos de IC (bajo consumo máximo de oxígeno, péptido natriurético cerebral elevado, enteropatía pierdeproteínas…) en ausencia de síntomas, lo que hace muy difícil establecer una definición universal de IC en esta población. Por otro lado, el tratamiento de la IC en este grupo de pacientes supone un gran reto para el cardiólogo no solo por su heterogeneidad, sino también por las diferentes formas de presentación, que dependen tanto de la cardiopatía de base como del tipo de reparación. La ausencia de biomarcadores validados que permitan monitorizar la progresión de la enfermedad o factores de riesgo establecidos que permitan estimar el pronóstico y, por supuesto, la escasa o nula evidencia de que el tratamiento convencional de IC sea eficaz en estos pacientes suponen una dificultad añadida.
A pesar de la importante contribución de la IC a la morbimortalidad de los pacientes adultos con CC, no hay ensayos clínicos con la potencia adecuada para comprender el papel del tratamiento médico en esta población. Si bien existen algunos estudios aleatorizados, la mayoría de los datos publicados provienen de pequeños estudios observacionales que incluyen poblaciones heterogéneas, con tiempos de seguimiento cortos y bajas tasas de eventos, por lo que no permiten extraer conclusiones definitivas sobre la eficacia de estos fármacos en esta población. En los pacientes con CC con circulación biventricular y disfunción del ventrículo izquierdo (ventrículo sistémico) como mecanismo principal de la IC, parece razonable aplicar el mismo tratamiento que en la IC relacionada con cardiopatía adquirida. Sin embargo, estos fármacos pueden ser perjudiciales para algunos subgrupos de pacientes, como ocurre en los pacientes con fisiología de ventrículo único, principalmente los paliados con circulación de Fontan, en los que el uso de inhibidores de la enzima de conversión de la angiotensina o antagonistas del receptor de la angiotensina II puede conducir a una reducción de la poscarga que no se compense con un aumento del volumen latido, lo que puede producir una mayor reducción del gasto cardiaco. Otro grupo importante son los pacientes con transposición de grandes vasos corregida con un «switch auricular», cuyo volumen sistólico depende significativamente de la frecuencia cardiaca, por lo que los betabloqueantes deben usarse con precaución. Por ello, es importante conocer la fisiopatología de la cardiopatía de base a la hora de decidir el fármaco más adecuado para cada situación clínica. Por otro lado, aunque la evidencia es escasa5, algunos pacientes con CC podrían beneficiarse de la terapia de resincronización cardiaca, si bien es preciso tener en cuenta que el implante de un resincronizador en estos pacientes puede ser extremadamente complejo o inviable debido a una posición «anómala» del seno coronario. Incluso cuando la resincronización es técnicamente factible, con la evidencia existente, es difícil decidir qué pacientes se beneficiarán de esta terapia.
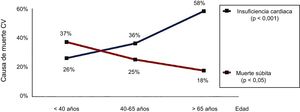
Un hecho manifiesto es que en los últimos años se ha producido un aumento significativo de la prevalencia de IC en pacientes con CC. Un estudio reciente estima que la incidencia del primer episodio de IC en pacientes adultos con CC es de aproximadamente 1,2/1.000 pacientes-año, con un incremento del riesgo de muerte 5 veces mayor entre los que requieren ingreso hospitalario6. En los últimos 5 años, en el Reino Unido se ha producido un incremento exponencial de los ingresos por IC entre los pacientes con CC mayores de 40 años (datos no publicados), lo que quizá explique que la IC ya sea la primera causa de muerte de este grupo de pacientes3,7 (figura 1). Debido a este aumento en la prevalencia de la IC, se ha producido un incremento significativo del número de pacientes con CC e IC refractaria cuya única opción terapéutica es el trasplante cardiaco. Aunque algunos estudios indican un ligero incremento en el número de trasplantes cardiacos en pacientes con CC y circulación biventricular, el número de trasplantes en pacientes con circulación univentricular no ha variado en los últimos años8. Según datos del Registro Internacional de Trasplante Cardiaco y Pulmonar9, solo el 3% de los trasplantes cardiacos realizados en el mundo corresponden a pacientes con CC. Es difícil saber con exactitud cuáles son las causas de que el número de trasplantes de pacientes con CC sea significativamente menor que en otras poblaciones de pacientes trasplantados. Probablemente la ausencia de cardiólogos y cirujanos con experiencia en CC en las unidades de trasplante cardiaco disminuye la posibilidad de que se incluya en las listas de espera a estos pacientes. Por otro lado, este grupo tiene una gran mortalidad peritrasplante, siendo el sangrado y el fallo primario del injerto las causas más frecuentes de mortalidad precoz, lo que los hace menos «atractivos» a la hora de considerarlos candidatos a trasplante cardiaco. A pesar de ello, datos recientes apuntan un aumento significativo de la supervivencia en estos pacientes cuando cardiólogos con experiencia en CC se integran en los grupos de trasplante y el trasplante es realizado por un cirujano cardiaco con experiencia en CC10. De estos datos se puede concluir que se necesita una estrecha colaboación entre la Unidades de CC y las Unidades de Trasplante Cardiaco, para mejorar tanto las opciones de trasplante como el pronóstico del mismo en estos pacientes.
Mortalidad por insuficiencia cardiaca y muerte súbita de los pacientes con cardiopatías congénitas. Reproducido con permiso de Oliver et al.7. CV: cardiovascular.
Es importante reconocer que la ausencia de criterios específicos de indicación de trasplante para estos pacientes pone a esta población en clara desventaja, respecto a aquellos con cardiopatías adquiridas, a la hora de ser considerados candidatos a trasplante cardiaco. Es primordial que cada caso se evalúe de manera individualizada, principalmente los pacientes con CC complejas, y siempre en presencia de un cardiólogo con experiencia en CC. Una vez que estos pacientes están incluidos en lista de espera de trasplante cardiaco, se debe tener en cuenta que, pese a tener una mayor mortalidad en lista de espera2 y una mayor morbimortalidad peritrasplante, la supervivencia postrasplante es superior que la de los pacientes con cardiopatías adquiridas. En el último informe de la Sociedad Internacional de Trasplante Cardiaco y Pulmonar9, la supervivencia media de los pacientes con CC que sobrevivieron al primer año tras el trasplante cardiaco fue de 15 años, en comparación con los 10 años de los pacientes trasplantados por cardiopatía isquémica o los 12 años de aquellos con cardiopatía no isquémica. La circulación de Fontan, una anatomía compleja, múltiples esternotomías previas y la hipertensión pulmonar son factores de riesgo reconocidos que aumentan la mortalidad del trasplante cardiaco en estos pacientes.
La mayor prevalencia de anticuerpos HLA (human leukocyte antigen), una anatomía cardiaca alterada debido a las intervenciones previas, la presencia de anomalías anatómicas como la transposición de grandes vasos o una dextrocardia, así como las múltiples cirugías cardiacas previas que pueden añadir más riesgo al trasplante, son factores que se debe tener en cuenta al evaluar la posibilidad/indicación del trasplante en estos pacientes. Una de las decisiones más complejas de abordar es el momento de derivar a un paciente con CC a valoración para trasplante cardiaco, sobre todo los pacientes con circulación de Fontan. Como normal general, se recomienda referirlos precozmente, ya que muchos van a sufrir un «fallo multiorgánico». En estos pacientes es frecuente la presencia de un síndrome cardiorrenal con daño renal intrínseco, incluso en presencia de valores normales de creatinina. Asimismo, la elevación crónica de la presión venosa causa congestión hepática y el consiguiente desarrollo de fibrosis hepática y/o cirrosis cardiaca11. Por ello, al evaluar a estos pacientes para trasplante cardiaco, debe hacerse una evaluación hepática exhaustiva que debe realizarse conjuntamente por hepatólogos y cardiólogos con experiencia en CC. Tanto la insuficiencia renal como la cirrosis hepática avanzada pueden ser contraindicaciones para considerar a un paciente candidato a trasplante cardiaco, por lo que es importante referir a estos pacientes antes de que se produzca un deterioro significativo de estos órganos que contraindique el trasplante cardiaco aislado. Por otro lado, a la hora de decidir en qué momento se ha de referir al paciente a una unidad de trasplante, es importante tener en cuenta que los criterios utilizados para los pacientes con cardiopatía adquirida pueden no ser aplicables a esta población. En los pacientes con CC se produce un deterioro progresivo de la capacidad de ejercicio que condiciona una adaptación gradual de su actividad física, lo que hace extremadamente difícil la evaluación de su capacidad funcional. El trasplante debe formar parte del arsenal terapéutico inicial y debe ser considerado pacientes con IC y deterioro progresivo de la capacidad funcional sin otras opciones terapéuticas, a pesar de que es frecuente que estos pacientes refieran encontrarse bien y, por lo tanto, no entiendan el beneficio de un trasplante cardiaco.
Uno de los grandes avances en el tratamiento de la IC avanzada de pacientes con cardiopatía adquirida es la aparición de los dispositivos de asistencia ventricular (DAV), que normalmente se usan como soporte del ventrículo izquierdo12. Los pacientes con CC tienen una mayor probabilidad de sufrir IC derecha, hipertensión pulmonar o tener cortocircuitos residuales, lo que hace que sean candidatos menos atractivos para estos disposivos13. Aunque el uso de DAV en pacientes con cardiopatías adquiridas ha aumentado exponencialmente en los últimos años, su utilización en los pacientes con CC sigue siendo minoritaria. Datos recientes del registro INTERMACS14 muestran que, de 16.182 pacientes a los que se implantó un DAV en Estados Unidos entre 2006 y 2015, solo 126 (menos del 1%) tenían CC. De estos, 45 pacientes tenían un ventrículo derecho sistémico y 17, un corazón univentricular. Al contrario de lo que ocurre con los pacientes con cardiopatías adquiridas, para quienes en la mayoría de los casos el implante se hizo como terapia de destino, para los pacientes con CC la indicación más frecuente fue como puente al trasplante. En ese estudio, un mayor número de pacientes con CC necesitaron asistencia biventricular o un corazón artificial total, lo que se asoció con mayor riesgo de complicaciones. Lo más interesante del estudio es que la supervivencia de los pacientes con CC con circulación biventricular en los que se implantó un DAV en el ventrículo sistémico (incluidos aquellos con ventrículo derecho sistémico) fue igual que la de los pacientes con cardiopatía adquirida. Estos resultados son muy estimulantes y abren la puerta al uso de estos dispositivos en nuestros pacientes, sobre todo como puente al trasplante cardiaco.
Un grupo que realmente puede beneficiarse de los avances en los DAV son los pacientes con ventrículo derecho sistémico. La reducción del tamaño estos dispositivos hace que su implante en un ventrículo trabeculado ya no sea un problema. Pequeñas series de casos han demostrado buenos resultados a corto y medio plazo, con las mismas complicaciones que en pacientes con cardiopatía adquirida. En pacientes con fisiología de ventrículo único y circulación de Fontan, el uso de DAV es más complicado. Si bien se han propuesto opciones quirúrgicas que permiten implantar un DAV Berlin Heart (Berlin-Heart AG; Berlín, Alemania) en el circuito del Fontan, lo cierto es que, si estos pacientes necesitan una asistencia ventricular, particularmente aquellos con función ventricular conservada, la única opción disponible sería el corazón artificial total (SynCardia Systems, Inc.; Tucson, Arizona, Estados Unidos), que según datos del registro INTERMACS se asocia con mayor riesgo de complicaciones y mayor mortalidad para estos pacientes. En el caso de los pacientes con fallo de la circulación de Fontan, el dispositivo ideal sería una bomba implantada en el circuito del Fontan que aumente el flujo pulmonar. En esta línea hay varios estudios en marcha con diferentes dispositivos, y es posible que en un futuro no muy lejano sea posible utilizarlos en nuestros pacientes.
Una población especial son los pacientes con CC que se presentan en shock cardiogénico. Estos pacientes pueden beneficiarse de asistencia con oxigenador extracorpóreo de membrana (ECMO) o bombas de flujo continuo, estas en los casos en que la oxigenación y la ventilación no están afectadas. En esta situación, es importante que alguien con experiencia en CC, que entienda perfectamente la anatomía y circulación del paciente, sea quien lleve a cabo el implante del dispositivo de circulación extracorpórea, ya que la canulación estándar puede estar contraindicada para algunos pacientes, sobre todo aquellos con corazón univentricular.
Como conclusión, se puede decir que la IC en pacientes con CC es cada vez más frecuente y no solo en las consultas de CC, sino también en las plantas de hospitalización de cardiología. En los próximos 10 años, se espera un incremento exponencial del número de pacientes que necesiten un trasplante cardiaco y/o un DAV. La selección adecuada de candidatos óptimos para trasplante cardiaco continúa siendo un reto, pero somos nosotros, los cardiólogos especialistas en CC del adulto, en estrecha colaboración con las unidades de trasplante cardiaco, quienes debemos establecer los criterios de trasplante en esta población.
Es probable que, en este grupo de pacientes, la función ventricular y/o la clase funcional no sean los únicos factores que tener en cuenta al decidir en qué momento referir a un paciente a valoración para trasplante cardiaco, y haya que prestar más atención al fallo de otros órganos, como el riñón o el hígado. Por ello, se debe promover la creación de unidades multidisciplinarias especializadas en el tratamiento de la IC avanzada en pacientes con CC, que incluyan al menos un cardiólogo con experiencia en CC, un cardiólogo con experiencia en trasplante cardiaco y manejo de DAV, un hepatólogo y un cirujano cardiaco con experiencia en CC, sin olvidar además el apoyo psicológico, y que todo ello debería de ser coordinado desde la Unidad de Cardiopatías Congénitas.
CONFLICTO DE INTERESESNo se declara ninguno.