Palabras clave
INTRODUCCION
Las malformaciones congénitas representan la principal causa de mortalidad entre los recién nacidos. Entre todas las malformaciones congénitas que se pueden manifestar en el período prenatal, las que afectan al corazón son las que se presentan con más frecuencia, y en Estados Unidos constituyen sin duda el defecto más común al nacer1,2. Cuando hay una alteración de la anatomía fetal, hay que tener presente que la probabilidad de que esta anomalía se asocie a una cardiopatía congénita es de alrededor del 26%. Además, conviene tener en cuenta que las anomalías cromosómicas, a su vez, se asocian en un 50-80% de los casos a defectos congénitos del corazón. Actualmente se calcula que 1 de cada 100 nacimientos estará afectado por algún tipo de afección cardiaca congénita. En este contexto, los avances en la evaluación ecocardiográfica durante el período fetal se perfilan como un instrumento extremadamente valioso para el diagnóstico precoz de estas malformaciones, y para la correcta planificación del manejo del recién nacido. El conocimiento de las implicaciones fisiopatológicas de la enfermedad cardiaca congénita aumenta la probabilidad de poder proporcionar un tratamiento eficaz al recién nacido inmediatamente después del parto en los casos en que sea necesaria una actuación precoz, y establecer el momento y la forma del parto más adecuados3. De esta forma, la ecocardiografía prenatal tiene el potencial de mejorar la supervivencia de los recién nacidos con ciertos defectos cardiacos graves.
Con los nuevos avances, la ecocardiografía fetal ha evolucionado desde la simple evaluación del ritmo cardiaco fetal, que ya se realizaba en la década de los sesenta, hasta la posibilidad de diagnosticar malformaciones congénitas de forma muy temprana (antes del segundo trimestre de gestación en algunos casos) y poder ofrecer un tratamiento adecuado en el caso de que se tenga esa posibilidad. Estudios recientes demuestran que es posible realizar un estudio detallado de la anatomía cardiaca fetal en el primer trimestre de gestación mediante ultrasonidos, tanto por vía transvaginal como por vía transabdominal, y que se trata de un procedimiento relativamente seguro. No obstante, el momento óptimo para obtener una buena imagen de las 4 cámaras cardiacas y de las grandes arterias está entre las semanas 13 y 144. Además, durante este período la imagen del corazón fetal no se encuentra obstruida por el aire de los pulmones ni por las costillas u otras estructuras del feto, como ocurre en las etapas más avanzadas de la vida. Entre las semanas 18 y 22 de gestación las válvulas cardiacas se encuentran plenamente desarrolladas, y es el mejor momento para su evaluación.
Aunque no está justificado realizar una evaluación ecocardiográfica fetal en todos los casos, sí que se trata de una técnica útil que puede ofrecerse a las familias consideradas «en riesgo» de defectos cardiacos, sin que por ello deba olvidarse la alta prevalencia de anomalías extracardiacas que pueden asociarse a esta condición de riesgo5. De hecho, se ha estimado que cuando hay anomalías cardiacas, en un 12-35% de los casos hay también anomalías cromosómicas. Por todo ello, es importante tener presente las consecuencias fisiopatológicas de las anomalías en el cariotipo a la hora de hacer un diagnóstico cardiaco ecocardiográfico.
La decisión del manejo del feto desde el momento en que se reconoce que tiene un defecto cardiaco congénito debe tomarla un equipo multidisciplinar que incluya ginecólogo, neonatólogo, pediatra, cirujano cardiovascular y cardiólogo pediátrico. Con la información obtenida, se puede decidir el lugar y la forma del parto (si es vaginal o por cesárea) y, además, se puede conocer detalles de la afección útiles para la actuación coordinada después del parto como, por ejemplo, monitorizar una arritmia cardiaca o planificar una cirugía cardiovascular. En un futuro próximo, con el desarrollo de las nuevas técnicas quirúrgicas, el diagnóstico prenatal cuidadoso de malformaciones cardiacas puede ayudar a realizar cirugía por vía intrauterina. Aunque actualmente el intervencionismo cardiaco prenatal está en vías de desarrollo, las mejoras en las técnicas de imagen en general y de la ecocardiografía fetal en particular van a permitir el desarrollo pleno de los métodos de acceso al feto y la práctica de la cirugía intrauterina6.
CONDICIONES DE RIESGO PARA QUE SE DESARROLLEN ANOMALIAS CARDIACAS CONGÉNITAS
Se puede conocer o sospechar las anomalías fetales cuando se dan ciertas condiciones. Así, por ejemplo, cuando se realiza una exploración obstétrica por ultrasonidos y se observa alteraciones del líquido amniótico (polihidramnios u oligohidramnios) o del crecimiento fetal, o cuando se han confirmado anomalías cromosómicas, hay que considerar seriamente la posibilidad de estar ante un caso de malformación fetal. También es importante extremar las precauciones en los casos de gestaciones múltiples, cuando la madre tenga alguna afección genética, o cuando tenga hernia diafragmática u otros problemas sistémicos. De forma resumida, podemos decir que las indicaciones para hacer un estudio ecocardiográfico fetal deben basarse en 3 aspectos fundamentales: a) el historial de enfermedades congénitas; b) ciertas enfermedades maternas, y c) la exposición a determinadas drogas. En la tabla 1 se enumeran los principales factores maternos predisponentes, así como los fármacos o factores biológicos con potencial teratogénico que pueden dar lugar a malformaciones fetales cuando se produce una exposición durante el período gestacional.
EVALUACION ECOCARDIOGRAFICA Y CARACTERISTICAS ANATOMICAS
En general, se considera al corazón un órgano difícil de examinar por ultrasonidos durante la vida fetal. Es necesario tener un conocimiento sólido de la anatomía cardiaca durante el desarrollo para poder identificar correctamente las imágenes ultrasonográficas que, a menudo, son además transitorias7. La evaluación del corazón se debe hacer de una forma sistemática, tanto en el período prenatal como en el posnatal. Es muy importante recordar que el feto no siempre está en la mejor posición para evaluarlo. Una vez que se ha determinado la posición del feto en el útero, se debe establecer la orientación del corazón respecto al cuerpo. La posición del transductor está limitada por las sombras acústicas que producen las costillas y la espina dorsal. En el análisis cardiaco se debe evaluar de manera sistemática: la posición del corazón, de las aurículas y sus conexiones venosas, de los ventrículos y el septo, y comprobar la posición de los grandes vasos. Hay que recordar que el corazón ocupa aproximadamente una tercera parte de la cavidad torácica.
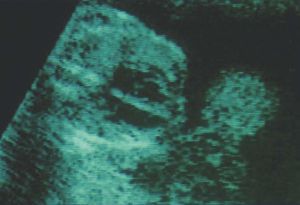
En la imagen cardiaca fetal hay una serie de sitios anatómicos que se debe tener en cuenta para identificar la orientación correcta del corazón y sus estructuras y las posibles malformaciones. Así, por ejemplo, el ventrículo derecho es la cámara más anterior, mientras que el ventrículo izquierdo y la aorta ocupan el centro del corazón. La aurícula izquierda, por el contrario, es la cámara más posterior. Las costillas se pueden visualizar de forma completa en la imagen transversal. En la figura 1 se muestra una imagen ecocardiográfica de un corazón fetal normal, en la que se aprecia que el corazón ocupa aproximadamente una tercera parte del tórax y los ventrículos derecho e izquierdo aparecen con un tamaño similar, aunque presentan algunas características anatómicas visibles que ayudan a diferenciarlos.
Fig. 1. Imagen ecocardiográfica fetal de un corazón normal. El corazón ocupa aproximadamente una tercera parte de la cavidad torácica. El septo y las válvulas auriculoventriculares se encuentran en el centro del corazón. Los 2 ventrículos tienen un tamaño similar; el ventrículo derecho aparece en una posición más anterior y está muy trabeculado, mientras que el ventrículo izquierdo se encuentra en una posición más posterior, tiene las paredes lisas y presenta una forma cónica característica.
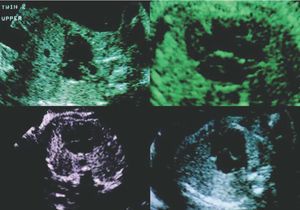
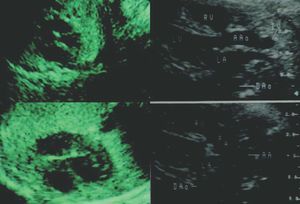
Durante la evaluación de las aurículas, lo más importante es ver las conexiones venosas, ya que los músculos pectíneos y los apéndices auriculares son muy difíciles de identificar. Hay que visualizar las 4 cámaras y comprobar que los ventrículos y las aurículas son aproximadamente del mismo tamaño. Los ventrículos presentan unas características específicas que los identifican morfológicamente: la cámara ventricular derecha es más externa, mientras que la ventricular izquierda es más posterior, el ventrículo derecho está trabeculado, a diferencia del ventrículo izquierdo que tiene las paredes más lisas. El ventrículo izquierdo tiene una forma cónica y ocupa, junto con la aorta, la parte del corazón más cercana a la columna vertebral. La relación entre el tamaño de los 2 ventrículos puede indicarnos la existencia de hipoplasia de alguna de las 2 cámaras. En la figura 2 se muestran unas imágenes que corresponden a un problema de hipoplasia del ventrículo izquierdo en los corazones de 2 hermanos gemelos.
Fig. 2. Imágenes ecocardiográficas de los corazones de 2 hermanos gemelos durante el período fetal en las que se puede apreciar la existencia de hipoplasia del ventrículo izquierdo. Cuando existe esta malformación, aparece una imagen característica en la que se puede apreciar una cámara grande que corresponde al ventrículo derecho, pero no se puede ver bien la cámara que corresponde al ventrículo izquierdo. En estas imágenes, la válvula tricúspide también es perfectamente visible.
En cuanto a la morfología de las válvulas auriculoventriculares, es importante que se vean claramente en el centro y bien separadas entre sí. La válvula mitral está constituida por 2 valvas y se inserta a 2 músculos papilares. En cambio, la válvula tricúspide presenta 3 valvas y es más apical en su orientación que la válvula mitral. Es recomendable realizar una evaluación cuidadosa de la inserción septal del músculo papilar de la válvula tricúspide y poder visualizar ambos músculos papilares de la válvula mitral en la pared libre.
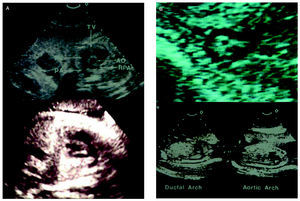
Si se mueve el transductor de 4 cámaras hacia la cabeza del feto, se puede obtener una imagen de los tractos de salida de los grandes vasos y, haciendo un movimiento de abanico, es posible ver el cruce de los grandes vasos en una imagen muy característica. Es importante demostrar que este cruce existe para descartar la transposición. La aorta se encuentra apuntando al hombro derecho en su salida y la arteria pulmonar apunta al hombro izquierdo en su salida. En la figura 3 se muestran imágenes ecocardiográficas fetales que permiten visualizar los grandes vasos. La arteria pulmonar es aproximadamente un 20% más grande que la aorta, tiene su origen en una posición anterior, forma una curva amplia y cruza desde la derecha a la izquierda (fig. 3A). El arco aórtico, en cambio, comienza en una posición central, cruza desde la izquierda a la derecha y forma una curva más cerrada (fig. 3B). Los arcos aórtico y ductal corren en forma de V hacia la espina dorsal y se unen para formar la aorta descendente. Los arcos tienen aproximadamente el mismo tamaño. El arco que en la imagen aparece como más posterior y más curvo es el arco aórtico y los vasos que salen de él se dirigen hacia la cabeza del feto.
Fig. 3. Dos imágenes ecocardiográficas fetales de los grandes vasos, la arteria pulmonar (A) y la aorta (B). La arteria pulmonar aparece aproximadamente un 20% más grande que la aorta ascendente, comienza en una posición más anterior y cruza de derecha a izquierda, formando una curva amplia. Su posición es más baja dentro de la cavidad torácica que la de la aorta, que tiene su origen en una posición más central y cruza de izquierda a derecha formando una curva cerrada.
La evaluación de las venas es más complicada, ya que la variabilidad en su morfología puede dificultar el diagnóstico. Es importante realizar una evaluación cuidadosa de la vena cava inferior, que puede presentar un flujo anormal cuando hay arritmias o cuando hay anomalías del llenado ventricular, ya sea por insuficiencia cardiaca o por restricción del crecimiento intrauterino.
IDENTIFICACION DE AFECCIONES CONGÉNITAS DEL CORAZON A PARTIR DE LA IMAGEN ECOCARDIOGRAFICA
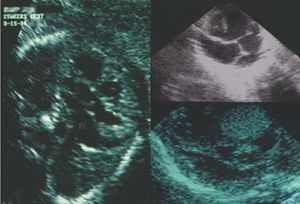
Hay algunas imágenes ecocardiográficas relacionadas con el tamaño de los ventrículos que se asocian de forma sistemática con anomalías congénitas bien definidas. Así, por ejemplo, una imagen de ventrículo derecho grande puede indicar una obstrucción del tracto de salida del ventrículo izquierdo, enfermedad de Ebstein o conexiones pulmonares anómalas o de doble conexión. Por el contrario, la imagen de ventrículo derecho pequeño se asocia a atresia tricuspídea, hipoplasia ventricular derecha o atresia pulmonar. El tamaño del ventrículo izquierdo también nos puede proporcionar información útil para establecer el diagnóstico de ciertas enfermedades congénitas. Una imagen de ventrículo izquierdo grande puede indicar estenosis aórtica o atresia u obstrucción del ventrículo derecho. En cambio, un ventrículo izquierdo pequeño se puede asociar a hipoplasia ventricular izquierda, coartación de la aorta (que es, en general, muy difícil de identificar directamente) o a un posible retraso del crecimiento intrauterino. En la figura 4 se muestran 3 anomalías diferentes que pueden aparecer en una ecocardiografía fetal y corresponden a afecciones no relacionadas: derrame pericárdico, un defecto ventricular con atresia tricuspídea y presencia de masas.
Fig. 4. Tres imágenes ecocardiográficas fetales independientes que corresponden a diversas afecciones congénitas identificables por ultrasonidos: en la parte de la izquierda se observa un derrame pericárdico; la imagen superior derecha corresponde a un defecto ventricular con atresia tricuspídea; y la imagen inferior derecha muestra masas, normalmente asociadas a otra enfermedad.
La ecocardiografía fetal en modo M puede ser muy útil para establecer el tipo de arritmia (contracciones prematuras, taquiarritmias o bloqueo cardiaco completo), medir el tamaño ventricular, calcular la fracción de acortamiento y documentar si hay efusión pericárdica.
Existen una serie de anomalías congénitas que se puede descartar de forma fiable a partir de las imágenes ecocardiográficas. En la tabla 2 se presenta un listado de las anomalías prenatales más frecuentes que se puede descartar después de una evaluación ecocardiográfica cuidadosa. Sin embargo, una serie de defectos congénitos, algunos de ellos de gran relevancia clínica, pueden pasar inadvertidos en estos estudios. Entre estos defectos, podemos destacar la coartación aórtica, la tetralogía de Fallot, la D-transposición de los grandes vasos, ciertos defectos ventriculares o auriculares, la doble salida del ventrículo derecho o un retorno venoso pulmonar anómalo. Ciertas condiciones maternas, entre ellas la obesidad, pueden enmascarar enfermedades congénitas fetales. En la figura 5 se muestran imágenes ecocardiográficas de un corazón fetal de apariencia normal que, en realidad, corresponde a un paciente con tetralogía de Fallot diagnosticada después del nacimiento. En ese caso, la madre tenía 40 años, era primeriza y tenía diabetes, obesidad e hipertensión.
Fig. 5. Imagen ecocardiográfica del corazón de un feto (cuya madre era hipertensa, diabética y obesa) en la que no es posible apreciar anomalías visibles. Se trata de un paciente al que se diagnosticó una tetralogía de Fallot al nacer. A menudo, ciertas condiciones maternas, como la obesidad, pueden enmascarar algunas afecciones congénitas fetales.
CONCLUSIONES
La ecocardiografía fetal ha representado un gran avance en el área de la cardiología pediátrica. No sólo es una herramienta valiosa para proporcionar información sobre la historia natural de las enfermedades cardiacas en el período de desarrollo fetal, sino que también permite identificar de forma fiable a los potenciales candidatos para una intervención terapéutica o quirúrgica precoz. Es muy importante recordar que las estructuras fetales del lado derecho (aurícula derecha, ventrículo derecho, válvula tricúspide y arteria pulmonar) son aproximadamente un 10-20% más grandes que las del lado izquierdo (aurícula izquierda, ventrículo izquierdo, válvula mitral y aorta) y que el feto no siempre se encuentra en la posición adecuada para hacer una evaluación. Algunos hallazgos ecocardiográficos tienen un gran valor diagnóstico y pronóstico. Así, por ejemplo, la insuficiencia de la válvula tricúspide se asocia a un aumento significativo de la morbimortalidad intrauterina, especialmente si se presenta junto con alguna anomalía cardiaca. También es importante tener presente que las condiciones de enfermedades cardiacas detectadas en el período fetal son diferentes de las que se detectan en los recién nacidos. En conjunto, la ecocardiografía fetal es una herramienta versátil y con un gran potencial diagnóstico que, cuando la utiliza personal entrenado con un buen conocimiento anatómico de las estructuras fetales y con experiencia en la interpretación de las imágenes, puede tener importantes implicaciones prácticas en el manejo de ciertas cardiopatías congénitas. No cabe duda de que los avances que se deriven del conocimiento y el uso de esta técnica de imagen van a mejorar el resultado clínico a largo plazo y la calidad de vida de los pacientes.
Correspondencia:
Dra. A.D. Finch.
PO Box 7851. Ponce PR 00732-7851. Puerto Rico.
Correo electrónico: amds@coqui.net