Ha pasado más de 1 año desde que se comunicaron los primeros casos de neumonía intersticial causada por el coronavirus del síndrome respiratorio agudo grave 2 (SARS-CoV-2) en Wuhan, China1. Europa y Estados Unidos se enfrentan ahora a una segunda ola de la pandemia de la enfermedad por coronavirus de 2019 (COVID-19), una de las pandemias más mortíferas de la era moderna, que hasta el 30 de noviembre de 2020 había causado más de 1 millón de muertes y más de 60 millones de casos confirmados en todo el mundo2. Desde el principio, la COVID-19ha tenido un impacto sin precedentes en la salud pública y la prestación de asistencia sanitaria, con problemas críticos relacionados con la asignación de recursos, la reorganización hospitalaria y la priorización de pacientes y enfermedades3,4. En tiempos de escasez de recursos médicos y presión constante sobre los sistemas sanitarios, la diferenciación temprana entre pacientes con alto riesgo y con bajo riesgo es de suma importancia para los médicos de primera línea. La estratificación del riesgo es incluso más importante frente a una enfermedad heterogénea y de rápida evolución como la COVID-19, que puede progresar rápidamente desde síntomas constitucionales leves hasta el síndrome de dificultad respiratoria aguda grave e insuficiencia multiorgánica, a menudo con afección del sistema cardiovascular5.
Hay pruebas incontestables de que los aumentos de la troponina cardiaca tienen una estrecha relación con la gravedad de la enfermedad y las serias consecuencias en pacientes con COVID-19, independientemente del mecanismo subyacente de la afección cardiovascular. En el estudio de Calvo-Fernández et al. publicado recientemente en Revista Española de Cardiología, los autores evaluaron el valor predictivo a corto plazo de la troponina cardiaca T de alta sensibilidad (TnT-us) y la fracción aminoterminal del propéptido natriurético cerebral (NT-pro-BNP) determinadas al ingreso hospitalario en la mayor cohorte europea (n=872) de pacientes con COVID-19 confirmada por pruebas analíticas notificada hasta la fecha6. Los valores de corte de TnT-us y NT-proBNP séricas se establecieron, respectivamente, en >14 ng/l (que es el límite superior de referencia del percentil 99, según el fabricante) y >300 pg/ml (que es el umbral reconocido para descartar la insuficiencia cardiaca en situaciones agudas)7. Se encontraron valores patológicos de TnT-us y NT-pro-BNP en el 34,6 y el 36,2% de los pacientes, y se demostraron como sólidos predictores independientes de mortalidad y del objetivo primario combinado de mortalidad o necesidad de asistencia mecánica en un análisis de regresión de Cox multivariante. Cabe destacar que la NT-proBNP mostró un valor añadido respecto a la TnT-us al mejorar considerablemente el poder de discriminación de los modelos estadísticos. Además, como se muestra en la tabla 2 del material adicional del artículo de Calvo-Fernández et al., el valor predictivo negativo de la NT-proBNP y la TnT-us en relación con la muerte y la combinación de muerte y asistencia mecánica fue asombroso tanto en el seguimiento a los 30 días como a los 50 días.
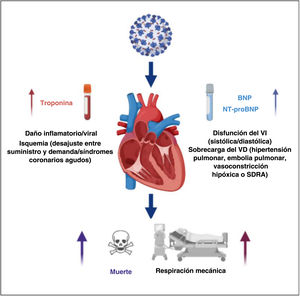
Las troponinas y los péptidos natriuréticos se centran en diferentes aspectos de la afección cardiovascular en la COVID-19. Las troponinas son los biomarcadores de lesión miocárdica, que puede deberse a daño viral directo por SARS-CoV-2 y miocarditis inflamatoria en el contexto de una tormenta de citocinas o a isquemia/infarto de miocardio como consecuencia de un desequilibrio entre el suministro y la demanda de oxígeno o el estado protrombótico con síndromes coronarios agudos o embolias pulmonares5. En cambio, los péptidos natriuréticos son indicadores sensibles de estrés cardiaco hemodinámico, que puede deberse a disfunción sistólica/diastólica del ventrículo izquierdo isquémica o inflamatoria y sobrecarga cardiaca derecha secundaria a las consecuencias pulmonares de la enfermedad (embolia pulmonar, hipertensión pulmonar, vasoconstricción hipóxica o síndrome de dificultad respiratoria aguda)7. Así, las troponinas y los péptidos natriuréticos son complementarios en la evaluación general de la afección cardiaca de pacientes con COVID-19 (figura 1), como confirma el artículo de Calvo-Fernández et al. Otros estudios ya han evaluado el papel pronóstico tanto de las troponinas como de los péptidos natriuréticos, con resultados similares (tabla 1); en particular, se demostró que el BNP y la NT-proBNP mejoran considerablemente la precisión predictiva de las troponinas en algunos de ellos6,8–13. Además, en 2 registros recientes, los biomarcadores cardiovasculares no ofrecieron información pronóstica adicional después del ajuste de las características clínicas basales, las comorbilidades, los parámetros vitales y los valores analíticos que reflejan la disfunción multiorgánica14,15. Sin embargo, estos estudios se llevaron a cabo con un tamaño muestral pequeño y en una población seleccionada de pacientes en estado crítico respectivamente, y también detectaron valores más altos de biomarcadores cardiacos en pacientes con peor pronóstico.
Papel pronóstico de las troponinas cardiacas y los péptidos natriuréticos en pacientes con COVID-19. BNP: propéptido natriurético cerebral; NT-proBNP: fracción aminoterminal del propéptido natriurético cerebral; SDRA: síndrome de dificultad respiratoria aguda; VD: ventrículo derecho; VI: ventrículo izquierdo.
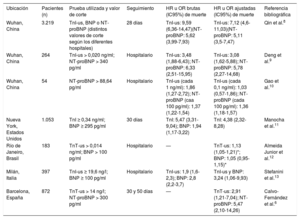
Principales estudios que demuestran el papel pronóstico de la troponina cardiaca y los péptidos natriuréticos en la mortalidad de los pacientes hospitalizados con COVID-19
| Ubicación | Pacientes (n) | Prueba utilizada y valor de corte | Seguimiento | HR u OR brutas (IC95%) de muerte | HR u OR ajustadas (IC95%) de muerte | Referencia bibliográfica |
|---|---|---|---|---|---|---|
| Wuhan, China | 3.219 | TnI-us, BNP o NT-proBNP (distintos valores de corte según los diferentes hospitales) | 28 días | TnI-us: 9,59 (6,36-14,47)(NT-proBNP: 5,62 (3,99-7,93) | TnI-us: 7,12 (4,6-11,03)(NT-proBNP: 5,11 (3,5-7,47) | Qin et al.8 |
| Wuhan, China | 264 | TnI-us > 0,020 ng/ml; NT-proBNP > 340 pg/ml | Hospitalario | TnI-us: 3,48 (1,88-6,43); NT-proBNP: 6,33 (2,51-15,95) | TnI-us: 3,08 (1,62-5,88); NT-proBNP: 5,78 (2,27-14,68) | Deng et al.9 |
| Wuhan, China | 54 | NT-proBNP > 88,64 pg/ml | Hospitalario | TnI-us (cada 1 ng/ml): 1,86 (1,27-2,72); NT-proBNP (caa 100 pg/ml): 1,37 (1,22-1,54) | TnI-us (cada 0,1 ng/ml): 1,03 (0,57-1,86); NT-proBNP (cada 100 pg/ml): 1,36 (1,18-1,57) | Gao et al.10 |
| Nueva York, Estados Unidos | 1.053 | TnI ≥ 0,34 ng/ml; BNP ≥ 295 pg/ml | 30 días | TnI: 5,47 (3,31-9,04); BNP: 1,94 (1,17-3,22) | TnI: 4,38 (2,32-8,28) | Manocha et al.11 |
| Río de Janeiro, Brasil | 183 | TnT-us > 0,014 ng/ml; BNP > 100 pg/ml | Hospitalario | — | TnT-us: 1,13 (1,05-1,21)*; BNP: 1,05 (0,95-1,15)* | Almeida Junior et al.12 |
| Milán, Italia | 397 | TnI-us ≥ 19,6 ng/l; BNP ≥ 100 pg/ml | Hospitalario | TnI-us: 1,9 (1,6-2,3); BNP: 2,8 (2,2-3,7) | TnI-us y BNP: 3,24 (1,06-9,93) | Stefanini et al.13 |
| Barcelona, España | 872 | TnT-us > 14 ng/l; NT-proBNP > 300 pg/ml | 30 y 50 días | — | TnT-us: 2,91 (1,21-7,04); NT-proBNP: 5,47 (2,10-14,26) | Calvo-Fernández et al.6 |
BNP: péptido natriurético cerebral; HR: hazard ratio; hs-cTn: troponina I ultrasensible; TnT-us: troponina T ultrasensible; IC95%; intervalo de confianza del 95%; NT-proBNP: fracción aminoterminal del propéptido natriurético cerebral; OR: odds ratio; Tn: troponina; TnI-us: troponina I ultrasensible.
Cualesquiera que sean los mecanismos subyacentes y la fisiopatología de la afección cardiaca en la COVID-19, puede ser práctica una evaluación integral y precoz de los biomarcadores cardiacos para diferenciar a los pacientes en alto riesgo, que necesitan un seguimiento intenso y un tratamiento agresivo tempranos, de aquellos en bajo riesgo, a los que se puede controlar con un estricto seguimiento ambulatorio. Por lo tanto, en tiempos de escasez de recursos y dificultades para establecer prioridades, los biomarcadores cardiacos de bajo precio y generalizados pueden desempeñar un papel decisivo. Además, la identificación de una afección cardiaca importante podría activar un estudio cardiológico y un seguimiento cardiovascular específico con un diagnóstico e intervenciones adaptados durante la hospitalización o después de la recuperación de la COVID-19. Como demostraron Giustino et al., la caracterización ecocardiográfica de la lesión miocárdica en la COVID-19 podría mejorar aún más la estratificación del riesgo y guiar las estrategias de tratamiento adecuadas16.
Realmente felicitamos a los autores por este interesante estudio, aunque hay que tener en cuenta algunas limitaciones6. Primero, su naturaleza observacional no prueba una relación causal entre la afección cardiaca y los resultados. Segundo, la generalización de los resultados puede estar limitada por la naturaleza unicéntrica del registro. Tercero, solo se pudo determinar la TnT-us del 75% de los pacientes y la NT-proBNP del 58%, por lo que no se puede excluir el sesgo de selección. Sin embargo, este artículo refuerza el papel de la vigilancia sistemática temprana con biomarcadores cardiacos en una amplia población de pacientes hospitalizados con COVID-19.
Aunque la pandemia de COVID-19 continúa afectando a nuestros países con miles de hospitalizaciones y muertes, la disponibilidad de instrumentos de bajo coste con un valor predictivo establecido puede ayudar de manera acertada a los médicos de primera línea en la toma de difíciles decisiones diarias.
CONFLICTO DE INTERESESNo se declara ninguno.