La cardiología intervencionista ha evolucionado extraordinariamente en los últimos 30 años y los procedimientos invasivos han pasado a ser la piedra angular del diagnóstico y el tratamiento de las enfermedades cardiovasculares. En España, cada año se realizan más de 64.000 procedimientos1. Estas intervenciones (que van de la angiografía coronaria ordinaria al complejo implante percutáneo de válvulas) exigen la labor sincronizada de equipos multidisciplinarios. Desde la primera angioplastia realizada en 1977, se ha producido un descenso progresivo de la mortalidad de los pacientes con infarto de miocardio con elevación del segmento ST relacionado con el aumento de las intervenciones percutáneas. Sin embargo, las intervenciones son complejas y potencialmente peligrosas, y comportan riesgos y complicaciones bien documentados. También pueden producirse resultados adversos como consecuencia directa de la propia intervención; esto se debe a menudo a un mal trabajo en equipo y a fallos de comunicación. Esto es algo bien conocido en el entorno del quirófano, y se han realizado muchas investigaciones para abordar las repercusiones que los factores humanos tienen en la morbimortalidad de los pacientes en este contexto. A pesar de las semejanzas entre los dos entornos, ha sido lenta la adopción de prácticas como la identificación proactiva de peligros, la atenuación de riesgos y los planes de contingencia destinados específicamente a mejorar la seguridad del paciente en el laboratorio de cateterismo cardiaco. Además, continúa sin prestarse atención sistemática a las causas de la falta de rendimiento óptimo que se produce en el entorno de la cardiología intervencionista. Hay una urgente necesidad de aumentar la conciencia de que el laboratorio de cateterismo es un entorno de alto riesgo tanto para el paciente como para el profesional de la salud. Los cardiólogos intervencionistas deben aprender de sus colegas cirujanos que es posible tomar algunas medidas sencillas para atenuar los riesgos que podrían tener una notable repercusión en el rendimiento de las personas y los equipos en entornos complejos, y van más allá de las mejoras de tecnología y farmacología.
ENSEÑANZAS DE LA INDUSTRIA AERONÁUTICAHay varias semejanzas entre la aeronáutica y la cardiología intervencionista, pero el sector aeronáutico dispone de gran experiencia en el uso de estrategias para la reducción del riesgo2. Entre las semejanzas se encuentran las siguientes:
- •
Procedimientos y procesos complejos con una serie de pasos críticos.
- •
Flujos de eventos y acciones que son críticos en cuanto al tiempo y la seguridad.
- •
Falta de previsibilidad.
- •
Desviaciones muy poco comunes que pueden requerir respuesta urgente a pesar de que se den con muy baja frecuencia.
- •
Formación prolongada.
- •
Jerarquía en un equipo de profesionales a menudo con una sola persona designada como autoridad final para la obtención del resultado del proceso de manera segura.
- •
Resultados muy visibles cuando las cosas van mal.
A pesar de estas semejanzas, en medicina hay tendencia a creer que la mayor parte de las variaciones y muchos de los resultados adversos tienen su origen en el paciente y/o en la enfermedad subyacente, y no en el profesional de la salud o el sistema de asistencia. Sin embargo, a pesar de la práctica médica basada en la evidencia, las normas de calidad nacionales, las guías profesionales y los protocolos locales, los profesionales de la salud generalmente no prestan una asistencia fiable y segura a sus pacientes, ya que tienden a confiar únicamente en el trabajo intenso y la supervisión de los clínicos para la minimización del riesgo. En general, los profesionales de la salud no aprecian que el rendimiento individual es muy variable, el trabajo en equipo eficaz aporta un beneficio a los pacientes y es necesario un cambio en la forma en que trabajamos, aprendiendo de las enseñanzas que proceden de fuera del sistema de asistencia sanitaria para reducir al mínimo el riesgo de un error que cause un daño al paciente.
El «factor humano» es un campo multidisciplinario que incorpora aportaciones de la psicología, la ingeniería, el diseño, la investigación de operaciones y la antropología. Incluye el conocimiento de las propiedades de las capacidades humanas y la aplicación de este conocimiento al diseño, el desarrollo y el despliegue de sistemas y servicios como los que se utilizan en los laboratorios de cateterismo cardiaco. La evidencia derivada de la notificación de acontecimientos adversos indica que muchos errores evitables en medicina se producen como resultado de fallos en capacidades no técnicas como, por ejemplo, falta de recuerdo o falta de aplicación de un plan acordado. Las causas de estos errores son conocidas; muchas de ellas son consecuencias indirectas de funciones cognitivas útiles y tienen su origen en actividades que dependen de aspectos débiles de la función cognitiva. Hay amplia literatura médica que respalda el concepto de que los errores pueden evitarse mediante el diseño de tareas y procesos que reduzcan al mínimo la dependencia de una capacidad cognitiva débil3.
Las intervenciones cognitivas son útiles a los prestadores de asistencia para comprender sus propios procesos de pensamiento en la toma de decisiones. Las estrategias forzadas cognitivas (un tipo de intervención cognitiva) obligan al prestador de asistencia a autosupervisar sus acciones4. Las listas de comprobación, que son sencillas y de poco coste, son un ejemplo de estrategia forzada cognitiva y se emplean habitualmente en muchos sectores para garantizar que los procesos se lleven a cabo según se ha diseñado. Una lista de comprobación es «una lista formal que se utiliza para identificar, programar, comparar o verificar un grupo de elementos; una lista de comprobación se emplea como ayuda visual u oral que permite al usuario superar las limitaciones que tiene la memoria humana a corto plazo»4. Las listas de comprobación no sólo ayudan a recordar, sino que aseguran un estándar de asistencia mínimo, es decir, garantizan que se aplican de manera fiable todos los elementos de un proceso o intervención. El diseño de la lista de comprobación es crucial; deben ser específicas para una tarea determinada, breves, claras y coherentes, en una verificación simple y no en un algoritmo. A pesar de que son reconocidas y tienen un potencial demostrado en la mejora de la evolución de los pacientes (y de los resultados fuera del ámbito de la salud como, por ejemplo, en aeronáutica), su adopción en muchos campos de la práctica médica ha sido lenta debido a la resistencia mostrada por los profesionales de la salud. Esto a menudo se debe a que las listas de comprobación se han impuesto, en vez de haber sido introducidas por equipos clínicos para satisfacer sus propias necesidades y las de sus pacientes. Además, los retrasos en la difusión y la integración del conocimiento, la metodología limitada para orientar el desarrollo y el mantenimiento y la falta de estrategias técnicas efectivas para hacer que sean accesibles y fáciles de utilizar5 han conducido a la escasa adopción en medicina.
LAS LISTAS DE COMPROBACIÓN EN MEDICINA-CIRUGÍA Y CUIDADOS INTENSIVOS ABREN CAMINOEl uso de listas de comprobación en la evaluación de los pacientes (historia clínica y registros de constantes vitales) tiene una larga historia y, en general, los profesionales de la salud no médicos sí las utilizan y aplican un trabajo de equipo multidisciplinario en su trabajo diario. Sin embargo, los médicos van por detrás en este aspecto. En el año 2001, Peter Pronovost, un especialista de cuidados intensivos del Johns Hopkins Hospital, llevó a cabo la primera prueba formal de una lista de comprobación en medicina. Por entonces, se estimaba que las infecciones por catéter venoso central causaban 28.000 muertes al año entre los pacientes de unidades de cuidados intensivos de Estados Unidos. Así pues, tras aplicar un conjunto de unas pocas medidas destinadas a reducir la tasa de infecciones hemáticas relacionadas con catéteres en su propia unidad de cuidados intensivos, Peter Pronovost y su equipo decidieron evaluar la intervención en todo el estado de Michigan. Estas medidas se centraban en que los clínicos usaran cinco intervenciones basadas en la evidencia recomendadas por el centro para el control de enfermedades. Los procedimientos recomendados eran lavarse las manos, usar precauciones de barrera completas durante la introducción de los catéteres venosos centrales, limpiar la piel con clorhexidina al 2%, evitar la localización femoral si es posible, y retirar los catéteres innecesarios. La lista de comprobación exigía una documentación formal de la utilización de cada una de las cinco intervenciones cada vez que se colocaba un catéter venoso central a un paciente. Participaron en la prueba 103 unidades de cuidados intensivos. En los 3 meses siguientes a la aplicación, la mediana de la tasa de infecciones se redujo de 2,7 (media, 8,7) cada 1.000 días-catéter a 0 (media, 2,3), y esta tasa se mantuvo durante todo el periodo de seguimiento restante de 15 meses6, con un ahorro estimado de 175 millones de dólares en costes hospitalarios y 1.500 vidas salvadas. Lo que hizo la lista de comprobación fue simplemente obligar a los clínicos a aplicar las prácticas basadas en la evidencia y colocar los catéteres venosos centrales de manera fiable y estandarizada, con un beneficio obvio para los pacientes.
Seis años después, se inició un programa de la Organización Mundial de la Salud denominado Cirugía Segura Salva Vidas, con el liderazgo de Atul Gawande, un cirujano del Brigham and Women's Hospital de Boston. Participaron en el programa ocho hospitales de ocho ciudades, de contextos socioeconómicos diversos. La intervención comportó la aplicación de una lista de comprobación de dos pasos. Se obtuvieron datos basales, y luego cada investigador local recibió instrucciones para aplicar una lista de verificación de la seguridad de la cirugía de la Organización Mundial de la Salud que incluía 19 ítems.
La lista de comprobación se utilizó en tres momentos de valoración: antes de la anestesia (entrada), inmediatamente antes de la incisión (pausa con el paciente en sala) y antes de la salida del paciente del quirófano (salida). La variable de valoración primaria fue la combinación formada por cualquier complicación mayor definida según el National Surgical Quality Improvement Program del American College of Surgeons. Se incluyó en el estudio a 3.733 pacientes en la situación basal y a 3.955 pacientes después de la puesta en marcha del programa. La tasa observada para el conjunto de todas las complicaciones se redujo del 11,0% en la situación basal al 7,0% (p < 0,001) después de la aplicación del programa, y la mortalidad intrahospitalaria total disminuyó del 1,5% en la situación basal al 0,8% (p = 0,003) después de la aplicación del programa7. Los mecanismos precisos que explican la mejora no son evidentes; sin embargo, la aplicación de la lista de comprobación exigió cambios en los sistemas y en el comportamiento (factor humano) de los equipos quirúrgicos individuales, y ello contribuyó sin duda a producir estos impresionantes resultados. La lista de verificación no requiere tecnología ni equipamiento, simplemente centra la atención del equipo en la intervención y en el paciente y aplica todos los pasos básicos de seguridad de manera uniforme y fiable. En Reino Unido, el uso de una lista de verificación de la seguridad de la cirugía actualmente es obligatoria en todos los hospitales y para todos los pacientes a los que se practica una operación, y su cumplimiento es supervisado por los organismos reguladores8.
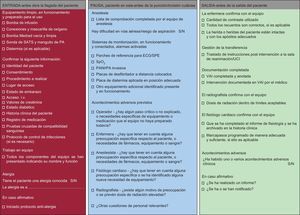
SEGURIDAD EN EL LABORATORIO DE CATETERISMO CARDIACOEl laboratorio de cateterismo cardiaco es un entorno exigente, en el que múltiples profesionales realizan procedimientos complejos, muchos de los cuales suelen llevarse a cabo en condiciones de urgencia inmediata. En estas circunstancias, la propensión a que se produzcan errores es alta. Como ejemplos, cabe mencionar la falta de verificación de que el paciente está en ayunas, la función renal o la razón internacional normalizada antes de la intervención, la falta de verificación de que se dispone del equipamiento vital y que funciona correctamente antes de administrar sedación o anestesia, el registro insuficiente de los fármacos administrados durante la intervención con la posibilidad de administrar nuevas dosis postoperatoriamente, y la falta de compresión de las punciones femorales durante el tiempo suficiente o de una aplicación efectiva de dispositivos de oclusión debido a falta de experiencia o supervisión. Se podría prevenir muchos de estos errores reconociendo las repercusiones del factor humano y aplicando intervenciones sencillas (como informes del equipo [fig. 1] y listas de comprobación [fig. 2]), con lo que aumenta la probabilidad de un buen resultado en el paciente.
Lista de verificación de la seguridad de las intervenciones en el laboratorio de cateterismo. ECG: electrocardiograma; i.v.: intravenoso; PA: presión arterial; PANI: presión arterial no invasiva; SATS: saturación; SPE: servicio de prescripción electrónica; SpO2: saturación de oxígeno periférica; UCI: unidad de cuidados intensivos; VAI: vía de asistencia integrada.
La European Association of Percutaneous Cardiovascular Interventions publicó una recomendación para elaborar una lista de verificación para la prevención de las complicaciones durante la intervención coronaria percutánea9. El objetivo fue cumplir las exigencias básicas de una lista de comprobación que pudiera organizaciones y equipos locales pudieran adaptar para su propio uso. Se propusieron dos listas de verificación distintas, una para intervenciones no urgentes y otra para el caso de las intervenciones de urgencia inmediata. Recientemente, la Society for Cardiovascular Angiography and Interventions ha publicado la «declaración de consenso de expertos clínicos sobre las mejores prácticas en el laboratorio de cateterismo cardiaco»10. Dicha declaración identifica la necesidad de aplicar unas normas específicas que sean paralelas a las ya utilizadas en muchos quirófanos de todo el mundo, como la elaboración y el uso de listas de comprobación de la seguridad. A pesar de estos avances, el reconocimiento general de las repercusiones que el factor humano tiene en el laboratorio de cateterismo cardiaco continúa siendo bajo y la aplicación de estas innovaciones no es universal.
CONCLUSIONESLa comunidad de cardiólogos intervencionistas tiene una gran oportunidad para la mejora de la calidad de vida y la satisfacción de los pacientes. A pesar de los esfuerzos realizados por diversas sociedades científicas para reconocer las repercusiones que el factor humano y la labor en equipo eficaz tienen y aplicar normas de calidad y listas de comprobación en el laboratorio de cateterismo cardiaco, estos métodos están relativamente infrautilizados. Serán necesarias nuevas investigaciones en este campo para desarrollar y evaluar métodos fiables y sólidos para mejorar la seguridad del paciente aprendiendo de la experiencia de otras especialidades médicas y otros campos de fuera de la medicina.
CONFLICTO DE INTERESESNinguno.