La adaptación cardiaca a la obesidad asocia anomalías estructurales y funcionales del corazón. El último escalón terapéutico en la obesidad mórbida lo ofrece la cirugía bariátrica. En este estudio se investigan los cambios anatomofuncionales del corazón en una cohorte española de obesos mórbidos y las modificaciones después de la cirugía bariátrica.
MétodosInclusión prospectiva de pacientes referidos para cirugía bariátrica. En cada caso se realizó ecocardiograma transtorácico, electrocardiograma y analítica antes de la cirugía y 1 año después de la intervención.
ResultadosAlcanzaron el seguimiento a 1 año 41 pacientes, con media de edad de 40,2±9,6 años, el 82,9% mujeres. El índice de masa corporal promedio era 47,41, y pasó a 30,43 después de la cirugía. Antes de la cirugía, el 70,7% presentaba remodelado ventricular, fundamentalmente por hipertrofia excéntrica (el 34,1% de los casos). Al año, el 58,5% tenía un patrón geométrico normal (p = 0,02). La relación E/A de llenado mitral pasó de 1,14 a 1,43 (p<0,001). Sin embargo, la velocidad del anillo mitral medida con Doppler tisular descendió ligeramente (p=0,06).
ConclusionesLos pacientes obesos mórbidos que se someten a cirugía bariátrica presentan con elevada frecuencia datos de remodelado ventricular, que es fundamentalmente de características excéntricas. La pérdida de peso conseguida mediante cirugía bariátrica se acompaña de significativas mejorías estructurales y en muchos casos lleva a la normalización completa del patrón geométrico ventricular. Sin embargo, es posible que la disfunción diastólica llegue a ser permanente.
Palabras clave
La obesidad se ha convertido en un problema mundial de primera magnitud. Actualmente, un 16,4% de la población española es obesa1, y 1 de cada 10 adultos del mundo es obeso2.
La pérdida de peso es uno de los pilares en que se basa cualquier estrategia destinada a mejorar el perfil cardiovascular; el exceso de adiposidad y la obesidad son factores de riesgo de muerte y hay una relación establecida entre obesidad y comorbilidades como la hipertensión arterial, la diabetes mellitus e incluso el cáncer3. La obesidad es un factor de riesgo independiente de hipertrofia ventricular izquierda, factores de riesgo de enfermedad coronaria y muerte por cualquier causa4. Las alteraciones cardiacas en la obesidad incluyen adaptación estructural con hipertrofia ventricular izquierda, dilatación ventricular y auricular y anomalías funcionales, con disfunción diastólica y, potencialmente, insuficiencia cardiaca franca5. La cirugía bariátrica supone la única solución para pacientes en los que todas las demás estrategias de pérdida de peso han fracasado. Se ha demostrado que esta técnica consigue una pérdida ponderal estable y duradera de hasta un 50-60% del exceso de peso, y el bypass gástrico es la técnica realizada con mejor balance riesgo-beneficio6. El estudio SOS demostró una reducción de mortalidad por cualquier causa en el seguimiento a 15 años de los pacientes que se sometieron a tratamiento quirúrgico frente a tratamiento médico-dietético7. Estudios previos han mostrado además que tanto la masa como el espesor del ventrículo izquierdo (VI) se reducen tras la pérdida de peso conseguida con la cirugía bariátrica8, 9, 10. Sin embargo, a pesar de las diferentes caracterizaciones de la cardiopatía de la obesidad disponibles en la literatura, hay poca información disponible acerca de cómo responden las diferentes formas de adaptación a la cirugía bariátrica o cuál es el resultado esperable en función de la situación prequirúrgica.
Teniendo en cuenta estas consideraciones, hemos llevado a cabo el presente estudio con un objetivo doble: en primer lugar, caracterizar el patrón geométrico ventricular y la función cardiaca en pacientes referidos para cirugía bariátrica, y en segundo, analizar las modificaciones que se producen en cada tipo de patrón adaptativo después de la pérdida de peso conseguida con la cirugía bariátrica, con la intención de obtener información que permita en el futuro contar con nuevos criterios de selección de los mejores candidatos a este procedimiento, y así optimizar los resultados.
MÉTODOSGrupo de pacientesEste estudio clínico incluyó consecutivamente a todos los pacientes referidos para cirugía bariátrica. La selección de candidatos se realiza a través de un comité que incluye endocrinología, cirugía general y del aparato digestivo, medicina interna y cardiología. Los criterios de inclusión fueron edad ≥ 18 años y las indicaciones universalmente aceptadas: obesidad de larga evolución (más de 4 años); índice de masa corporal (IMC) ≥ 40 a pesar de otras estrategias de pérdida de peso o IMC ≥ 35 en presencia de comorbilidades relacionadas con la obesidad (diabetes mellitus, síndrome de hipoventilación-obesidad, síndrome de apnea obstructiva del sueño, hipertensión arterial). Los criterios de exclusión fueron edad > 60 años o riesgo quirúrgico inaceptable por comorbilidades concomitantes.
Tras la aceptación por parte del comité, se realizó a los pacientes un estudio cardiovascular que incluye exploración física, electrocardiograma (ECG) de 12 derivaciones y ecocardiograma transtorácico. El estudio prequirúrgico incluye también medidas antropométricas y análisis de sangre. El protocolo fue aprobado por el comité ético y todos los pacientes dieron su consentimiento informado por escrito.
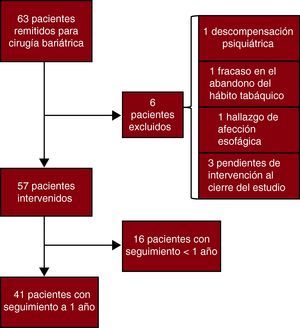
Siguiendo este protocolo, se incluyó a 63 pacientes desde 2007 (Figura 1); se excluyó a 4 pacientes por diversas razones (descompensación psiquiátrica, fracaso en el abandono del hábito tabáquico, etc.). Los restantes 57 se sometieron a cirugía y continuaron su seguimiento. Este estudio consta de los 41 pacientes que habían completado un seguimiento de 1 año. Se comparó a los pacientes que completaron su seguimiento con los que todavía no. No se encontraron diferencias estadísticamente significativas en cuanto a las variables clínicas y ecocardiográficas basales.
Figura 1. Algoritmo de inclusión de pacientes.
Mediciones antropométricasLa talla y el peso del paciente se recogieron en el momento del ecocardiograma, vistiendo una ropa ligera y sin calzado. Se empleó una báscula de pared. Después de 10 min de reposo en sedestación, se adquirió el ECG de 12 derivaciones y se midió la presión arterial en el brazo no dominante. El IMC se calculó según la fórmula: peso (en kilos) / cuadrado de la talla (en metros).
Se clasificó a los pacientes de la siguiente manera en función del IMC11: peso normal, IMC < 25; sobrepeso, IMC 25-< 27; obesidad leve, IMC 27-< 30; obesidad de grado I o moderada, IMC 30-< 35; obesidad de grado II o grave, IMC 35-< 40; obesidad de grado III o mórbida, IMC 40-< 50; superobesidad, IMC 50-< 60, y supersuperobesidad, IMC ≥ 60.
El porcentaje de exceso de peso perdido se calculó según la fórmula:
EcocardiografíaLos estudios de ecocardiografía se realizaron utilizando un equipo disponible comercialmente Vivid® (GE Healthcare, Waukesha, WI, EE. UU.) equipado con una sonda de 2,5MHz. El estudio ecocardiográfico transtorácico se realizó según las recomendaciones de la European Society of Echocardiography12. Se calculó la masa del VI en gramos, según la formula de Devereaux et al13:
Donde DTDVI es el diámetro telediastólico del VI.La masa del VI se indexó a la potencia de 2,7 para minimizar la interferencia de la obesidad en la estimación de la masa ventricular14. El grosor parietal relativo (GPR) se calculó mediante la formula:
Un valor de masa del VI indexada ≥ 51g/m2,7, tanto para varones como para mujeres, y un GPR ≥ 0,45 se consideraron definitorios de hipertrofia concéntrica14.
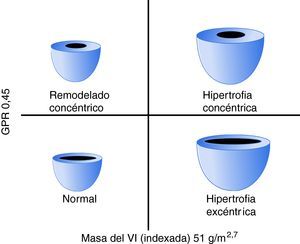
En función del GPR y de la masa indexada del VI, se definieron cuatro patrones de geometría del VI (Figura 2):
1. Normal: GPR < 0,45 y masa indexada del VI < 51g/m2,7.
2. Remodelado concéntrico: GPR ≥ 0,45 y masa indexada del VI < 51g/m2,7.
3. Hipertrofia concéntrica: GPR ≥ 0,45 y masa indexada del VI ≥ 51g/m2,7.
4. Hipertrofia excéntrica: GPR < 0,45 y masa indexada del VI ≥ 51g/m2,7.
Figura 2. Patrones geométricos del ventrículo izquierdo. GPR: grosor parietal relativo. VI: ventrículo izquierdo.
El cambio en el patrón geométrico del VI se dividió en tres niveles, atendiendo a las variaciones en la masa indexada del VI y el GPR/RPT: igual, mejoría y empeoramiento.
Se calculó el índice de rendimiento miocárdico y el volumen de la aurícula izquierda (AI) según fórmulas validadas12, 15. Se realizó el análisis mediante Doppler según las recomendaciones estándar12. Para cada valor, se calculó el promedio de las mediciones en tres ciclos cardiacos consecutivos. La valoración de las medidas ecocardiográficas se realizó por un solo observador de manera enmascarada. Todas las mediciones se realizaron en una estación de trabajo de posprocesado EchoPAC® (GE Healthcare, Waukesha, WI, EE. UU.).
Pruebas de laboratorioLas muestras de sangre se obtuvieron siguiendo el protocolo clínico aprobado para la cirugía bariátrica.
SeguimientoEl seguimiento se realizó según el protocolo aprobado, con controles clínicos y analíticos periódicos. La visita de seguimiento cardiológico se realizó al cabo de 1 año, con nuevos ecocardiograma transtorácico, ECG y medición de presión arterial en la misma visita.
Análisis de los datosLas variables continuas se expresan como media±desviación estándar o mediana (intervalo intercuartílico) en caso de asimetría. Las variables categóricas se expresan en valor absoluto y porcentaje. Las diferencias en las variables categóricas se analizaron mediante el test de la χ2. Para las variables continuas, se empleó el test de la t de Student o el test ANOVA. Se verificó la normalidad de las distribuciones mediante el test de Kolmogorov-Smirnov. Las diferencias en las distribuciones de los patrones geométricos del VI se analizaron mediante el test de McNemar para muestras relacionadas, basado en la distribución ×2. Las diferencias en las variables continuas antes y después de la cirugía bariátrica se analizaron mediante el test de la t de Student para muestras relacionadas o el correspondiente test no paramétrico, según fuera adecuado. Tomando como referencia la categoría de «mejoría» del patrón geométrico del VI, se calcularon los efectos en las variables clínicas a través de los coeficientes de un modelo de regresión lineal que incluía el valor basal preoperatorio de la misma variable (ANCOVA). Los coeficientes de correlación beta junto con sus intervalos de confianza del 95% (IC95%) se obtuvieron a través de un modelo de regresión lineal. Se empleó un valor de p<0,05 como punto de corte para definir la significación estadística. El análisis de los datos se llevó a cabo con el paquete estadístico SPSS Versión 15.0 (SPSS Inc., Chicago, Il, EE. UU.).
RESULTADOSSituación preoperatoria: características basalesDatos epidemiológicosLa media de edad del grupo de pacientes era 40,2±9,6 (23-60) años. De los 41 pacientes, 34 (82,9%) eran mujeres. El IMC promedio previo a la cirugía bariátrica era 47,4±5 (39,6-62,8) (Tabla 1).
Tabla 1. Datos epidemiológicos y características clínicas
| Preoperatorio | Postoperatorio (1 año) | Diferencia (IC95%) | p | |
| Edad (años) | 40,2±9,6 | |||
| Mujeres | 34±82,9 | |||
| Talla (m) | 1,61±0,8 | |||
| Peso (kg) | 123,7±19,7 | 79,19±15,52 | −44,58 (−49,39 a −39,71) | < 0,001 |
| IMC | 47,41±5 | 30,43±5,47 | −16,97 (−18,64 a −15,31) | < 0,001 |
| PAS (mmHg) | 131±14,64 | 111,95±12,64 | −19,04 (−23,52 a −14,56) | < 0,001 |
| PAD (mmHg) | 84,58±16,83 | 65,73±8,7 | −18,85 (−24,87 a −12,83) | < 0,001 |
| FC (lpm) | 75,7±7,5 | 66,32±9,04 | −9,5 (−12,54 a −6,32) | < 0,001 |
| Glucemia (mg/dl) | 99,36±19,56 | 84,53±13,64 | −14,82 (−19,48 a −10,17) | < 0,001 |
| Colesterol total (mg/dl) | 196,09±32,86 | 164,58±32,21 | −31,51 (−43,08 a −19,93) | < 0,001 |
| cLDL (mg/dl) | 123,6±31,59 | 100,08±23,28 | −23,52 (−35,62 a −14,42) | < 0,001 |
| cHDL (mg/dl) | 47,5±13,3 | 52,75±12,78 | 5,25 (−9,1 a −1,39) | 0,009 |
| Triglicéridos (mg/dl) | 148,21±90,02 | 82,56±34,15 | −65,65 (−88,63 a −44,57) | < 0,001 |
cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; FC: frecuencia cardiaca; IC95%: intervalo de confianza del 95%; IMC: índice de masa corporal; PAD: presión arterial diastólica; PAS: presión arterial sistólica.
Los datos se expresan como media±desviación estándar, media (IC95%) o n (%).
Presentaba comorbilidades asociadas el 87,8% de los pacientes, y las más frecuentes eran la hipertensión arterial (36,5%), la dislipemia (36,6%) y el tabaquismo (34,1%). Sólo el 4,9% de los pacientes eran diabéticos. Presentaba síndrome de hipoventilación el 12,2%.
Perfil metabólico y riesgo cardiovascularEn el estudio preoperatorio, la presión arterial sistólica media era 131±14,6mmHg, la presión arterial diastólica media, 84,5±16,83mmHg y la frecuencia cardiaca, 75,7±7,5 lpm. En cuanto a perfil metabólico, la glucemia era 99,3±19,5mg/dl, el colesterol unido a lipoproteínas de baja densidad (LDL), 123,60±31,59mg/dl, el colesterol unido a lipoproteínas de alta densidad (HDL), 47,50±13,30mg/dl y los triglicéridos, 148,21±90,02mg/dl.
Hallazgos ecocardiográficosLos datos obtenidos del estudio ecocardiográfico se reflejan en la Tabla 2.
Tabla 2. Datos ecocardiográficos antes y después de la cirugía
| Parámetro | Preoperatorio | Postoperatorio (1 año) | Diferencia (IC95%) | p |
| DTDVI (cm) | 4,9±0,56 | 4,9±0,47 | 0 (0,21 a 0,2) | 0,96 |
| DTSVI (cm) | 3,06±0,47 | 3,16±0,44 | 0,09 (0,10 a 0,29) | 0,34 |
| Grosor del septo (cm) | 1,05±0,16 | 0,94±0,18 | −0,11 (−0,19 a −0,04) | 0,003 |
| Grosor de la pared posterior (cm) | 1±0,16 | 0,93±0,18 | −0,07 (0 a 0,15) | 0,04 |
| Grosor parietal relativo | 0,42±0,09 | 0,38±0,06 | −0,04 (−0,08 a −0,01) | 0,01 |
| Masa del VI indexada (g/m2,7) | 51,4±11,26 | 46,22±17,18 | −5,17 (−10,53 a −0,53) | 0,07 |
| Área de la AI (cm2) | 17,94±3,29 | 19,05±4,76 | 1,11 (0,63 a 2,86) | 0,2 |
| Volumen de la AI (ml) | 50,47±14,16 | 52,9±18,4 | 2,42 (3,67 a 8,62) | 0,43 |
| Volumen indexado de la AI (ml/m) | 31,31±8,78 | 32,83±11,47 | 1,52 (2,38 a 5,33) | 0,42 |
| Volumen de AI indexado por superficie corporal (ml/m2) | 22,84±6,3 | 28,88±9,56 | 6,03 (2,98 a 9,09) | < 0,001 |
| Parámetros de función sistólica | ||||
| FEVI (%) | 65,76±7,28 | 65,07±7,29 | −0,53 (−3,3 a −2,24) | 0,7 |
| FA (%) | 37,39±6,07 | 35,57±7 | −0,18 (−0,45 a −0,08) | 0,17 |
| Volumen/latido (ml) | 63,85±20,45 | 63,56±13,86 | −0,28 (−5,36 a 5,93) | 0,91 |
| Gasto cardiaco (l/min) | 4,78±1,51 | 4,25±0,88 | −0,53 (−1,03 a 0,03) | 0,03 |
| Índice cardiaco (l/min/m2) | 2,18±0,62 | 2,36±0,52 | 0,18 (0,046 a 0,4) | 0,11 |
| Parámetros de función diastólica | ||||
| Onda E (cm/s) | 77,25±17,16 | 90,23±14,06 | 12,98 (7,72 a 18,34) | < 0,001 |
| Onda A (cm/s) | 72,89±17,09 | 69,13±23,41 | −3,69 (−2,49 a 9,98) | 0,23 |
| Onda e’ (cm/s) | 9,95±3,5 | 9±2,64 | −1,05 (−2,16 a −0,05) | 0,06 |
| Onda a’ (cm/s) | 8,87±2,81 | 8,07±2,37 | −0,84 (−2,09 a −0,4) | 0,17 |
| Relación E/A | 1,14±0,38 | 1,43±0,41 | 0,29 (0,16 a 0,41) | < 0,001 |
| Relación E/e’ | 8,71±3,38 | 11,24±4,72 | 2,47 (0,93 a 4,01) | 0,003 |
| Índice de rendimiento miocárdico | 0,46±0,09 | 0,45±0,08 | 0 (−0,02 a 0,04) | 0,66 |
| Tiempo de relajación isovolumétrica del VI (ms) | 84,19±19,06 | 77,18±20,21 | −7,00 (−4,1 a 18,11) | 0,2 |
| Velocidad de propagación del llenado mitral (cm/s) | 67,13±21,2 | 60,21±17,47 | −6,37 (−16,22 a 3,47) | 0,19 |
| Relación E/VPM | 1,3±0,55 | 1,6±0,47 | 0,27 (−0,01 a 0,55) | 0,06 |
| Tiempo de deceleración del llenado mitral (ms) | 151,54±26,72 | 165,29±28,23 | 13,5 (3,44 a 23,55) | 0,01 |
AI: aurícula izquierda; DTDVI: diámetro telediastólico del VI; DTSVI: diámetro telesistólico del VI; FA: fracción de acortamiento; FEVI: fracción de eyección del ventrículo izquierdo; IC95%: intervalo de confianza del 95%; VI: ventrículo izquierdo; VPM: volumen plaquetario medio.
Los datos expresan media±desviación estándar o media (IC95%).
El DTDVI era 4,9±0,5cm y el DTSVI, 3±0,4. El espesor promedio del septo interventricular era 1,05±0,1cm y el de la pared posterior, 1±0,1. La masa ventricular indexada era 51,4±11,2g/m2,7 y el espesor parietal relativo, 0,42±0,09.
El volumen promedio de la AI era 50,4±14,1ml y el área de la AI, 17,9±3,2cm2. Al indexar en función de la superficie corporal, el promedio resultante fue 22,8±6,3ml/m2, mientras que la normalización a través de la talla dio como resultado un valor promedio de 31,3ml/m.
Función miocárdicaLa fracción de eyección del ventrículo izquierdo (FEVI) promedio era del 65,7±7,2% y la fracción de acortamiento, del 37,3±6%. El volumen/latido era 63,8±20,4ml y el gasto cardiaco, 4,78±1,5 l/min, con un índice cardiaco de 2,1±0,6 l/min/m2.
Función diastólicaEl valor promedio de la relación E/A era 1,1±0,3 y el 34,1% de los pacientes mostraron una relación E/A < 1. La media del tiempo de deceleración mitral fue 151,5±26,7ms. Mediante Doppler tisular de la velocidad del anillo mitral, se registró una onda e’ promedio de 9,9±3,5 y a’ de 8,8±2,8. El tiempo de relajación isovolumétrica del VI fue 84,1±19ms.
Geometría del ventrículo izquierdoAntes de la intervención, el 29,3% de los pacientes presentaban un patrón geométrico del VI normal (Tabla 3). El 70,7% restante presentaba alguna forma de remodelado ventricular, con más frecuencia hipertrofia excéntrica, presente en el 34,1% de los pacientes, e hipertrofia concéntrica, en el 19,5% de los casos.
Tabla 3. Patrones geométricos del ventrículo izquierdo antes y después de la cirugía
| Después de la cirugía (1 año) | Total | ||||
| Normal | Remodelado concéntrico | Hipertrofia concéntrica | Hipertrofia excéntrica | ||
| Antes de la cirugía | |||||
| Normal | 9 | 0 | 1 | 2 | 12 (29,3) |
| Remodelado concéntrico | 6 | 0 | 0 | 1 | 7 (17,1) |
| Hipertrofia concéntrica | 2 | 0 | 2 | 4 | 8 (19,5) |
| Hipertrofia excéntrica | 7 | 2 | 0 | 5 | 14 (34,1) |
| Total | 24 (58,5) | 2 (4,9) | 3 (7,3) | 12 (29,3) | 41 |
p=0,02.
Los datos expresan n (%).
Se exploró la relación entre el patrón geométrico del VI y las variables clínicas, epidemiológicas y ecocardiográficas que pudieran estar relacionadas con él (Tabla 4). En este sentido, no se encontraron diferencias estadísticamente significativas entre las cifras de presión arterial sistólica y diastólica en los distintos grupos de pacientes. La edad de los pacientes aumentaba progresivamente con los distintos patrones de remodelado, de manera que en el grupo con patrón geométrico normal era 36,7±8,5 años, mientras que en el de hipertrofia concéntrica era 46,5±8,33 años (p=0,13). En cuanto a los hallazgos ecocardiográficos, se detectó que los pacientes con patrón de hipertrofia excéntrica tenían la FEVI más baja (62,8%; p=0,14).
Tabla 4. Relación entre el patrón geométrico del ventrículo izquierdo y las características basales (análisis univariable)
| Patrón geométrico del VI | p | ||||
| Normal (n=12) | Remodelado concéntrico (n=7) | Hipertrofia concéntrica (n=8) | Hipertrofia excéntrica (n=14) | ||
| Edad (años) | 36,75±8,45 | 38,71±10,38 | 46,5±8,33 | 40,29±10,11 | 0,13 |
| IMC | 45,62±3,83 | 49,06±3,97 | 45,9±2,19 | 48,98±6,87 | 0,29 |
| Glucemia (mg/dl) | 95,33±12,41 | 97,42±17,46 | 103,5±18,03 | 101,42±26,43 | 0,81 |
| Colesterol total (mg/dl) | 199,83±42,28 | 187,28±30,27 | 192±31,47 | 199,64±27,82 | 0,82 |
| Triglicéridos (mg/dl) | 145,91±89,83 | 144,42±119,12 | 137,62±56,87 | 158,14±98,14 | 0,97 |
| PAS (mmHg) | 125,55±15,74 | 134,57±7,18 | 135,87±20,4 | 131,35±12,24 | 0,54 |
| PAD (mmHg) | 88,58±28,1 | 81±5,74 | 81,5±13,12 | 84,71±8,22 | 0,67 |
| SIV (cm) | 0,88±0,15 | 1,15±0,07 | 1,23±0,1 | 1,05±0,07 | < 0,001 |
| PP (cm) | 0,89±0,1 | 1,11±0,14 | 1,16±0,1 | 0,97±0,14 | 0,001 |
| DTDVI (cm) | 4,85±0,55 | 4,34±0,39 | 4,63±0,41 | 5,37±0,33 | < 0,001 |
| DTSVI (cm) | 3±0,31 | 2,72±0,35 | 2,8±0,34 | 3,45±0,38 | 0,002 |
| FEVI (%) | 66,66±5,95 | 65,28±8,95 | 70±5,9 | 62,8±5,9 | 0,14 |
| Volumen AI/talla (ml/m) | 28,14±6,31 | 27,65±8,56 | 38,05±8,46 | 35,1±10,21 | 0,17 |
| Relación E/A | 1,18±0,42 | 1,31±0,28 | 0,95±0,34 | 1,13±0,4 | 0,32 |
| Índice de rendimiento miocárdico | 0,45±0,08 | 0,46±0,03 | 0,46±0,14 | 0,48±0,1 | 0,98 |
| Masa VI indexada (g/m2,7) | 39,88±8,33 | 45,36±5,68 | 61,54±6,81 | 58,5±5,68 | < 0,001 |
| Grosor parietal relativo | 0,37±0,06 | 0,52±0,06 | 0,52±0,05 | 0,37±0,04 | < 0,001 |
| Gasto cardiaco (l/min) | 4,54±1,1 | 4,27±0,34 | 4,89±0,73 | 5,06±0,56 | 0,59 |
AI: aurícula izquierda; DTDVI: diámetro telediastólico del VI; DTSVI: diámetro telesistólico del VI; FEVI: fracción de eyección del ventrículo izquierdo; IMC: índice de masa corporal; PAD: presión arterial diastólica; PAS: presión arterial sistólica; PP: pared posterior; SIV: septo interventricular; VI: ventrículo izquierdo.
Los datos expresan media±desviación estándar.
Al año de la intervención, el IMC medio era 30,43±5,47. El porcentaje de sobrepeso perdido fue, de media, del 63,31±20,1%.
Perfil metabólico y riesgo cardiovascular posquirúrgicoLa glucemia media al año de la cirugía se redujo a 84,5±13,6mg/dl (p<0,001) (Tabla 1). Los demás componentes del perfil metabólico también experimentaron cambios significativos: el colesterol total medio se redujo a 164,5±32,2mg/dl (p<0,001), el colesterol unido a las LDL, a 100±23,2mg/dl (p<0,001) y los triglicéridos, a 82,5±34,1mg/dl (p<0,001). Además, el colesterol unido a las HDL aumentó a 52,7±12,7mg/dl (p=0,009). La presión arterial sistólica disminuyó en 19 (IC95%, 14,5-23,5) mmHg (p<0,001) y la presión arterial diastólica experimentó un descenso promedio de 18,8 (IC95%, 12,8-24,8) mmHg (p<0,001). Asimismo, la frecuencia cardiaca promedio descendió de 75,8±7,6 a 66,3±9 lpm (p<0,001).
Hallazgos ecocardiográficos posquirúrgicosCaracterísticas estructuralesNo se detectaron cambios estadísticamente significativos en los diámetros ventriculares 1 año después de la cirugía (Tabla 2). Sin embargo, sí se observó de manera constante una disminución en los espesores parietales, de forma que el grosor del septo pasó de 1,05±0,16 a 0,94±0,18cm (p=0,003) y el de la pared posterior, de 1±0,16 a 0,93±0,18cm (p=0,04). El GPR cambió de 0,42±0,09 a 0,38±0,06 (p=0,01). La masa ventricular indexada se redujo de 51,4±11,2 a 46,22±17,1kg/m2, 7, si bien la diferencia no alcanzó la significación estadística.
Las dimensiones de la aurícula izquierda no variaron significativamente después de la cirugía; de hecho, aunque la diferencia no alcanzó la significación estadística, los valores obtenidos 1 año tras la cirugía fueron discretamente mayores que los basales, y eran claramente superior 1 año después en caso de normalizar por superficie corporal.
Función miocárdicaLos parámetros de función sistólica mantuvieron valores comparables a los medidos antes de la cirugía, tanto en términos de FEVI como de fracción de acortamiento.
Respecto a la hemodinámica, el volumen/latido fue prácticamente igual al previo a la cirugía: 63,5±13,8ml/min. El gasto cardiaco, sin embargo, disminuyó significativamente: de 4,7±1,5 a 4,2±0,8 l/min/m2 (p=0,03). El índice cardiaco aumentó, aunque la diferencia no alcanzó significación estadística.
Función diastólicaLa onda E de Doppler pulsado de llenado mitral aumentó en 12,9 (IC95%, 7,6-18,3) cm/s (p<0,001). La relación E/A mejoró de 1,1±0,3 a 1,43±0,4 (p<0,001) y el tiempo de deceleración mitral aumentó, de media, en 13,5ms (p=0,01). La velocidad del anillo mitral por Doppler tisular, tanto precoz como tardía, presentó ligeras disminuciones, que no alcanzaron la significación estadística. En consonancia con lo precedente, la relación E/e’ pasó de 8,77±3,4 a 11,2±4,7 (p=0,003).
Geometría del ventrículo izquierdoLos cambios apreciados en la geometría del VI se reflejan en la Tabla 3. Al cabo de 1 año, el 58,5% de los pacientes tenían un patrón normal (p=0,02). En 21 de los 41 pacientes se produjo mejoría del patrón, en 16 no hubo cambios y en 4 el patrón empeoró (en 3 casos por hipertrofia excéntrica y en 1 por hipertrofia concéntrica). En 15 pacientes el patrón geométrico se normalizó por completo, en 11 mejoró la masa del VI y en 13 mejoró el espesor parietal relativo.
Se analizó la relación entre el cambio en el patrón geométrico y las variables clínicas y ecocardiográficas estudiadas, con la intención de identificar diferencias sustanciales entre pacientes en función del cambio geométrico experimentado (Tabla 5). La edad promedio de los 4 pacientes en que se registró empeoramiento del patrón geométrico era 44,75±13,6 años, frente a los 38,5±8,84 años de los que obtuvieron normalización (p=0,44). La gran mayoría de los parámetros estudiados registraron cambios similares en los distintos grupos de pacientes, salvo en el caso del colesterol unido a las LDL, cuyo descenso fue más acusado en el grupo con peor evolución geométrica (p=0,07).
Tabla 5. Determinantes del cambio de patrón geométrico al año. Análisis de regresión lineal
| Variable | Patrón geométrico igual, β (IC95%) | Patrón geométrico peor, β (IC95%) |
| PAS (mmHg) | 8,46 (−4,07 a 21) | 7,53 (−4,43 a 19,5) |
| PAD (mmHg) | 3,37 (−2,43 a 9,18) | 4,73 (−4,52 a 13,98) |
| Peso (kg) | 6,8 (−0,81 a 14,41) | 9,32 (−3,46 a 22,1) |
| Glucemia (mg/dl) | 5,67 (−1,2 a 12,55) | − 6,61 (−17,91 a 4,57) |
| Colesterol total (mg/dl) | 5,97 (−14,93 a 26,91) | −26,04 (−57,69 a 5,6) |
| cLDL (mg/dl) | 7,27 (−9,26 a 23,73) | −30,82 (−52,29 a −9,35) |
| cHDL (mg/dl) | −4,66 (−12,07 a 2,75) | −1,78 (−12,7 a 9,14) |
| Triglicéridos (mg/dl) | 6,97 (−12,03 a 25,99) | −16,06 (−44,46 a 12,33) |
| Volumen/latido (ml) | −0,58 (−8,29 a 23,27) | 7,66 (−7,58 a 22,91) |
| Frecuencia cardiaca (lpm) | 5,26 (−0,21 a 10,75) | −1,57 (−10,94 a 7,79) |
| Gasto cardiaco (l/min) | 0,24 (−0,39 a 0,88) | 0,5 (−0,6 a 1,62) |
| E/e’ | 0,86 (−2,22 a 3,96) | −3,81 (−6,6 a 5,83) |
| e’ | 0,73 (−0,95 a 2,43) | 0,19 (−2,99 a 3,38) |
cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; PAD: presión arterial diastólica; PAS: presión arterial sistólica.
Coeficientes ajustados por el nivel basal y tomando como referencia la categoría «mejoría» para patrón geométrico del ventrículo izquierdo.
Presentamos la primera serie en España de pacientes en que se ha analizado la estructura y la mecánica ventricular antes y después de la cirugía bariátrica como procedimiento definitivo para la pérdida de peso en obesidad mórbida. Los datos caracterizan nuestro perfil de población, diferente epidemiológica y antropométricamente del de otras series europeas y americanas. Los pacientes de nuestra serie son jóvenes, en general mujeres, y presentan obesidad de grado III, mientras que en la población americana y centroeuropea la superobesidad (IMC > 50) es más prevalente4, 5.
Nuestros resultados muestran un claro beneficio de la pérdida de peso conseguida a través de la cirugía bariátrica en cuanto a estructura y geometría del VI. Se ha prestado especial atención al cambio en el patrón geométrico del VI como parámetro de evaluación estructural, y no sólo a la masa y a los espesores parietales. Antes de la cirugía, el 70,7% de los pacientes presentaban algún tipo de remodelado ventricular, más frecuentemente hipertrofia excéntrica. Esta distribución coincide con el conocimiento general de que la obesidad se acompaña de hipertrofia ventricular4, 16. En nuestros pacientes, además, se cumple a pesar de su juventud y de la baja frecuencia de hipertensión arterial. El remodelado se ha producido más a expensas de aumento de la masa ventricular (22 pacientes presentaban hipertrofia) que de los espesores parietales (15 pacientes). La geometría ventricular en la obesidad tiene además otros determinantes importantes, como la precarga, la poscarga y la duración de la enfermedad. En este aspecto, se detectó un incremento paulatino de la edad acompañando a los distintos estadios del remodelado ventricular. El cambio en la geometría ventricular que acompaña a la edad ha sido estudiado recientemente, y se caracteriza por el aumento de los espesores ventriculares junto con la reducción en los diámetros del VI, tanto en diástole como en sístole17.
También hemos detectado anomalías en la función diastólica, con el 34,1% de pacientes con una relación E/A < 1 antes de la cirugía. La disfunción diastólica en la obesidad mórbida se debe al aumento en el flujo sanguíneo y en el volumen circulante, junto con hipertrofia ventricular; el mecanismo molecular subyacente no se conoce con exactitud, aunque se ha señalado al papel de la resistencia a la insulina en la recaptación del calcio desde el retículo endoplásmico18. La respuesta de la función diastólica a la pérdida de peso ha sido favorable en distintos estudios, aunque siempre en cuanto a parámetros dependientes de las condiciones hemodinámicas: ondas E y A, tiempo de relajación isovolumétrica y tiempo de deceleración mitral. En este sentido, nuestros hallazgos confirman los de otros autores9, 19. El análisis del Doppler tisular, sin embargo, se ha incluido en pocos estudios, con resultados contrapuestos20, 21. Nosotros no sólo no hemos encontrado mejoría, sino que incluso hemos hallado una discreta reducción en la velocidad del anillo mitral medido por Doppler tisular. Este resultado indica daño intrínseco miocitario, que no sería reversible a pesar de la normalización de otros aspectos estructurales del VI.
Tampoco hemos detectado cambios en las dimensiones de la aurícula izquierda después de la pérdida de peso. La valoración del tamaño de la AI es relevante como indicador del aumento de presiones de llenado del VI, y se ha descrito su incremento en pacientes con obesidad no complicada6, 22. Por otro lado, el remodelado de la AI secundario a la sobrecarga hemodinámica y las alteraciones estructurales puede incrementar el riesgo de fibrilación auricular en estos pacientes.
Hemos podido comprobar una mejoría significativa en el patrón geométrico del VI, que se ha normalizado por completo en el 36,5% de los casos y mejoró en el 51,2%. Estos datos confirman los de estudios previos23, 24, 25. Aunque la idea clásica de que la hipertrofia que acompaña a la obesidad es excéntrica por naturaleza5, estudios recientes, tanto ecocardiográficos como con resonancia magnética cardiaca, han encontrado mayor prevalencia de los patrones concéntricos26. La mejoría observada tras la cirugía bariátrica se debe tanto a la normalización del patrón de esfericidad como a la reducción de la masa ventricular izquierda. La interrelación del cambio en las situaciones hemodinámicas y la normalización del tono simpático y humoral, junto con la duración de la obesidad, condicionan el efecto total27.
Finalmente, la limitación principal del estudio es el tamaño muestral, que podría conllevar un bajo poder al concluir los efectos clínicos encontrados. No hay grupo control para controlar la variabilidad de las medidas; sin embargo, la intención fundamental de este trabajo es describir los cambios que se producen en esta población.
CONCLUSIONESLos pacientes que se someten a cirugía bariátrica presentan con elevada frecuencia datos de remodelado ventricular, que es fundamentalmente de características excéntricas. La pérdida de peso conseguida mediante la cirugía bariátrica se acompaña de significativas mejorías en distintos aspectos: metabólico, hemodinámico y estructural cardiaco. Es posible, sin embargo, que la disfunción diastólica, según los datos del Doppler tisular, sea permanente.
FINANCIACIÓNEste trabajo se ha realizado con las ayudas del FIS-ASCIII (M. Luaces, PI09/2428; V. Cachofeiro, PI09/0871), y Fundación Mutua Madrileña (6012-2009). M. Luaces y V. Cachofeiro son miembros de RECAVA (RD06/0014/0002 y RD06/0014/0007).
CONFLICTO DE INTERESESNinguno.
Recibido 1 Marzo 2011
Aceptado 25 Junio 2011
Autor para correspondencia: Servicio de Cardiología, Hospital Universitario de Fuenlabrada, Camino del Molino 2, 28942 Fuenlabrada, Madrid, España. mluaces.hflr@salud.madrid.org