Algunos pacientes no pueden recibir ácido acetilsalicílico ni, por lo tanto, doble antiagregación plaquetaria (DAP) tras la intervención percutánea. Para ellos, la monoterapia antiplaquetaria (MAP) con un inhibidor de P2Y12 (iP2Y12) es una opción aunque no haya muchos datos publicados. Nuestro objetivo es determinar la incidencia de MAP en la práctica clínica, así como su evolución en comparación con un grupo que recibió DAP. Desde agosto de 2008 hasta abril de 2016, se incluyó a todo paciente que recibiera MAP tras la angioplastia (ticlopidina 150 mg/12 h, clopidogrel 75 mg/24 h, ticagrelor 90 mg/12 h o prasugrel 10 mg/24 h), y se obtuvieron 37 pacientes, previa exclusión de los anticoagulados al alta o en el seguimiento (telefónico o en consulta).
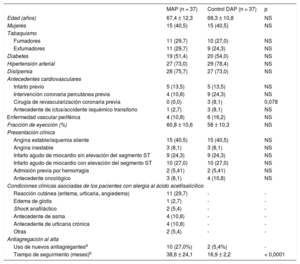
Se recogieron variables clínicas y motivos para la MAP (tabla). La incidencia de MAP fue del 0,42% con una mediana de seguimiento de 48,8 meses. El 27% recibió alguno de los «nuevos antiagregantes» (6, prasugrel; 4, ticagrelor). Además, se emparejó 1:1 a los pacientes con MAP con un grupo de control con DAP, según práctica habitual, seleccionados entre 1.438 pacientes consecutivos que recibieron algún stent en nuestro centro entre 2011 y 2013. Los criterios de emparejamiento fueron: edad, sexo, hipertensión, dislipemia, diabetes, tabaquismo, presentación clínica, tipo de stent (farmacoactivo/metálico) y fracción de eyección. Entre los controles, 2 recibieron prasugrel. Al comparar con la DAP, no se encontraron diferencias significativas en los eventos adversos cardiovasculares mayores a 3 años (mortalidad, reinfarto o revascularización; p = 0,810) (figura A). Los eventos adversos cardiovasculares mayores en ambos grupos se presentaron principalmente el primer año. Durante el seguimiento, en cada grupo fallecieron 4 pacientes. Se observó un evento hemorrágico mayor en el grupo de DAP y ninguno en el de MAP durante el seguimiento (diferencia no significativa).
Características basales de los pacientes y condiciones clínicas asociadas de los pacientes con alergia al ácido acetilsalicílico
| MAP (n = 37) | Control DAP (n = 37) | p | |
|---|---|---|---|
| Edad (años) | 67,4 ± 12,3 | 68,3 ± 10,8 | NS |
| Mujeres | 15 (40,5) | 15 (40,5) | NS |
| Tabaquismo | |||
| Fumadores | 11 (29,7) | 10 (27,0) | NS |
| Exfumadores | 11 (29,7) | 9 (24,3) | NS |
| Diabetes | 19 (51,4) | 20 (54,0) | NS |
| Hipertensión arterial | 27 (73,0) | 29 (78,4) | NS |
| Dislipemia | 28 (75,7) | 27 (73,0) | NS |
| Antecedentes cardiovasculares | |||
| Infarto previo | 5 (13,5) | 5 (13,5) | NS |
| Intervención coronaria percutánea previa | 4 (10,8) | 9 (24,3) | NS |
| Cirugía de revascularización coronaria previa | 0 (0,0) | 3 (8,1) | 0,078 |
| Antecedente de ictus/accidente isquémico transitorio | 1 (2,7) | 3 (8,1) | NS |
| Enfermedad vascular periférica | 4 (10,8) | 6 (16,2) | NS |
| Fracción de eyección (%) | 60,8 ± 10,6 | 58 ± 10,3 | NS |
| Presentación clínica | |||
| Angina estable/isquemia silente | 15 (40,5) | 15 (40,5) | NS |
| Angina inestable | 3 (8,1) | 3 (8,1) | NS |
| Infarto agudo de miocardio sin elevación del segmento ST | 9 (24,3) | 9 (24,3) | NS |
| Infarto agudo de miocardio con elevación del segmento ST | 10 (27,0) | 10 (27,0) | NS |
| Admisión previa por hemorragia | 2 (5,41) | 2 (5,41) | NS |
| Antecedente oncológico | 3 (8,1) | 4 (10,8) | NS |
| Condiciones clínicas asociadas de los pacientes con alergia al ácido acetilsalicílico | |||
| Reacción cutánea (eritema, urticaria, angiedema) | 11 (29,7) | - | - |
| Edema de glotis | 1 (2,7) | - | - |
| Shock anafiláctico | 2 (5,4) | - | - |
| Antecedente de asma | 4 (10,8) | - | - |
| Antecedente de urticaria crónica | 4 (10,8) | - | - |
| Otras | 2 (5,4) | - | - |
| Antiagregación al alta | |||
| Uso de nuevos antiagregantesa | 10 (27,0%) | 2 (5,4%) | - |
| Tiempo de seguimiento (meses)b | 38,6 ± 24,1 | 16,9 ± 2,2 | < 0,0001 |
DAP: doble antiagregación plaquetaria; MAP: monoterapia antiagregante; NS: diferencias estadísticamente no significativas.
Lógicamente, con la DAP se obtuvieron tiempos de seguimiento menores que con la MAP. Esto se debe a que, pasado un tiempo variable, los pacientes con DAP pasaron a recibir MAP, es decir, en la rama de control, los 16,9 meses de seguimiento mediano son bajo tratamiento antiplaquetario dual. Posteriormente, el seguimiento clínico continuó con MAP, según práctica clínica habitual.
A: curva de Kaplan-Meier de supervivencia para el evento combinado MACE a 3 años de seguimiento. B: curva de Kaplan-Meier de supervivencia por tiempo libre de eventos (MACE) a los 2 años de seguimiento de pacientes con MAP tratados con clopidogrel y los nuevos iP2Y12. DAP: doble antiagregación plaquetaria; iP2Y12: inhibidores de P2Y12; MACE: eventos adversos cardiovasculares mayores; MAP: monoterapia antiplaquetaria.
Park et al.1 evaluaron la aparición de hemorragias con MAP (ácido acetilsalicílico o clopidogrel) tras la DAP, y demostraron que las tasas de hemorragias mayores son similares cuando se compara el ácido acetilsalicílico con el clopidogrel. Además, las hemorragias gastrointestinales eran más frecuentes con el ácido acetilsalicílico que con el clopidogrel, y si se compara la DAP con el ácido acetilsalicílico, el riesgo aumenta entre 2 y 3 veces2. No se observaron trombosis de stent durante el seguimiento, probablemente por la baja incidencia de este fenómeno (< 1% al año) y el reducido tamaño muestral. Aunque estudios previos señalan que las tasas de trombosis de stent tras suspender la DAP son significativas y están en relación con la suspensión del segundo antiagregante, su ausencia en nuestro estudio plantea la hipótesis de si los iP2Y12 son capaces de mantener un estado antitrombótico suficiente. Hay pocos datos de MAP con iP2Y12, algunos proceden de pacientes con suspensión temprana de la DAP. Ferreira-González et al.3 indican una relación de tiempo variable entre eventos y el día de suspensión. Asimismo, el registro PARIS mostró que la MAP (entendida como suspensión temprana de la DAP de manera temporal o permanente) llevada a cabo bajo supervisión médica obtiene aceptables resultados4.
Otro hallazgo de nuestro estudio tiene relación con el tipo de iP2Y12. Se observó una tendencia a mejores resultados con el tratamiento con nuevos iP2Y12 (figura B), tal vez por la mayor variabilidad farmacodinámica individual, polimorfismo del CYP2C19 en subsidiarios de antiagregación con clopidogrel («no respondendores») y la mayor potencia antiagregante de los nuevos5.
En la práctica clínica existen estrategias efectivas para el tratamiento de pacientes con alergia al ácido acetilsalicílico, como los protocolos de desensibilización, opción probablemente preferible, o la sustitución del ácido acetilsalicílico por algún análogo o fármaco con acción antiplaquetaria (indobufeno, trapidil, triflusal) y la contraindicación del implante de stent farmacoactivo6. No obstante, hay ocasiones donde esto falla o no se aplica por diversos motivos. Por otra parte, en grupos con riesgo hemorrágico elevado se intenta reducir al mínimo la doble antiagregación. Ambos escenarios representan situaciones donde la estrategia de MAP con iP2Y12 podría ser útil. Pendientes los resultados de los estudios TWILIGHT y GLOBAL LEADERS, se podría revelar una indicación más amplia para la MAP.
Nuestro estudio tiene limitaciones derivadas de su diseño y del número de pacientes que incluye, debido a que evalúa un tratamiento excepcional. Sin embargo, puede representar una aproximación a la práctica habitual.
En conclusión, nuestro trabajo es el primero que provee datos de pacientes tratados inicialmente mediante MAP con un iP2Y12. Esta estrategia es una opción terapéutica poco empleada en la clínica, pero razonable para pacientes que no pueden recibir DAP con ácido acetilsalicílico. Se observan resultados a 36 meses comparables a los de un grupo de DAP. Además, los nuevos iP2Y12 podrían ser una opción cuando se requiere MAP, sobre todo pasada la fase aguda.
CONFLICTO DE INTERESESI.J. Núñez-Gil ha participado en ponencias para AstraZeneca y Lilly, y se ha desempeñado como asesor para AstraZeneca. E. Cerrato es ponente para AstraZeneca Italia y ha recibido becas de investigación de AstraZeneca España.