Este artículo revisa los trabajos más relevantes publicados durante el último año en el campo de la electrofisiología cardiaca y las arritmias, seleccionados por su importancia científica o por aportar mejoras destacables en los dispositivos o procedimientos invasivos para el tratamiento de las arritmias.
Palabras clave
Abreviaturas
DAI: desfibrilador automático implantable.
FA: fibrilación auricular.
HI: Holter implantable.
TRC: terapia de resincronización cardiaca.
TV: taquicardia ventricular.
VD: ventrículo derecho.
INTRODUCCIÓN
La electrofisiología cardiaca y las arritmias constituyen un campo en continuo desarrollo que ha generado una elevada producción científica durante el pasado año. Como en años anteriores1, en este artículo se comentan los trabajos más relevantes, tanto para el cardiólogo clínico como para el electrofisiólogo, seleccionados por su importancia científica o por aportar mejoras destacables en los procedimientos invasivos o en los dispositivos para el tratamiento de las arritmias.
El artículo se ha dividido en cinco apartados: síncope, arritmias supraventriculares, síndromes genéticos, arritmias ventriculares y dispositivos de estimulación cardiaca y desfibrilador implantable.
Se han revisado las publicaciones en electrofisiología cardiaca entre agosto de 2010 y septiembre de 2011. De cada trabajo seleccionado, se da un resumen que permita obtener una idea general de los resultados obtenidos y su importancia científica. Se recomienda la visita de la página web de la Sección de Electrofisiología y Arritmias de la Sociedad Española de Cardiología (www.arritmias.org) para obtener una actualización en los trabajos más relevantes recientemente publicados.
SÍNCOPE
La historia clínica continúa siendo fundamental en la valoración inicial del síncope, como demuestran Sheldon et al2. Esos autores publican un estudio en 134 pacientes con síncope y cardiopatía estructural a los que se aplicó un cuestionario de 118 preguntas con el fin de identificar un score diagnóstico capaz de distinguir entre pacientes con síncope vasovagal y con síncope por taquicardia ventricular (TV). Describen una serie de criterios a los que se adjudica un valor positivo o negativo. Un score > 1 identifica a los pacientes con síncope por TV con un valor predictivo negativo entre el 96 y el 99%.
No obstante, la mayor parte de las publicaciones científicas sobre síncope del último año evalúan la monitorización electrocardiográfica prolongada mediante Holter implantable (HI). El registro PICTURE3 es un estudio prospectivo y observacional, realizado en diez países europeos e Israel, con el objetivo de conocer el uso del HI y su rendimiento diagnóstico en pacientes con síncope y presíncope recurrentes. La mediana de tests diagnósticos realizados por paciente fue 13. En el 78% de los casos, el diagnóstico fue guiado por los hallazgos del HI. Los autores enfatizan que el uso del HI en una etapa más temprana del proceso diagnóstico llevaría a una importante disminución de la realización de tests diagnósticos innecesarios.
Moya et al4 publican el resultado del Bradycardia detection in Bundle Branch Block (B4) Study, un estudio prospectivo y observacional de pacientes con síncope y bloqueo de rama en los que se aplica una estrategia de estudio en tres fases: evaluación inicial, estudio electrofisiológico e inserción de HI. La aplicación de esta estrategia escalonada muestra un rendimiento diagnóstico del 82,6%. La etiología más frecuentemente identificada es la bradiarritmia (62,6%), principalmente debida a bloqueo auriculoventricular paroxístico. El tratamiento se hizo según el diagnóstico etiológico, con baja mortalidad (6%), aunque la mayoría de los pacientes incluidos tenían función ventricular preservada.
En la misma línea, el HI ha permitido identificar un grupo de pacientes con síncope recurrente de años de evolución, ECG normal, ausencia de cardiopatía estructural y estudio electrofisiológico negativo, en el que el hallazgo más frecuente es el bloqueo auriculoventricular paroxístico5. En estos pacientes la terapia con marcapasos es altamente efectiva en la prevención de nuevos síncopes en el seguimiento.
ARRITMIAS SUPRAVENTRICULARES
La fibrilación auricular (FA) actualmente es el área de mayor desarrollo científico en arritmología. Dado el interés que esta arritmia despierta, esta sección trata de resumir las novedades que se han producido en el último año.
Se ha de destacar, además, la publicación del IX Registro Español de Ablación con Catéter6. Recoge la actividad durante 2009 de la mayor parte de los centros que realizan ablación con catéter en España. Participaron 59 centros con un total de 8.546 procedimientos; media, 145 ± 101 procedimientos/centro. Los tres sustratos más frecuentemente tratados fueron la taquicardia intranodal (27%), el aleteo auricular típico (21,7%) y las vías accesorias (20,5%). El cuarto sustrato abordado (14%) fue la FA, que mostró un incremento del 44% respecto al registro de 2008. La tasa general de éxito fue del 93%; las complicaciones mayores, el 1,9%, y la mortalidad, el 0,046%.
Entre las escasas novedades destacables en otras arritmias supraventriculares, Álvarez et al7 han publicado su experiencia en la ablación del aleteo auricular sin uso de fluoroscopia. Esos autores demuestran en una serie de 80 pacientes que la ablación del istmo cavotricuspídeo mediante sistema de navegación tridimensional no fluoroscópico es posible, efectiva y segura.
Guías de práctica clínica en fibrilación auricular
En el último año, tres sociedades científicas han publicado guías de práctica clínica para el manejo de la fibrilación auricular: la Sociedad Europea de Cardiología (ESC)8, el grupo de trabajo para las guías de práctica clínica de la American College of Cardiology Foundation/ American Heart Association/Heart Rhythm Society (ACCF/AHA/HRS)9, con una actualización posterior sobre el fármaco antitrombótico dabigatrán10, y finalmente la Sociedad Cardiovascular Canadiense11-18. Aunque todas ellas hacen referencia a los mismos datos científicos y están de acuerdo en la mayor parte del manejo de la FA, tanto la interpretación como la importancia que se atribuye al resultado de los estudios son sensiblemente diferentes en algunos aspectos. Cabe destacar el esfuerzo realizado por la ESC, cuyas guías son las de más fácil lectura y más directa aplicabilidad. Las guías de la ESC se caracterizan por una evaluación del riesgo de tromboembolia y del tratamiento profiláctico con anticoagulantes más exhaustivo y conservador, basado en el esquema CHA2DS2-VASc (insuficiencia cardiaca, hipertensión, edad ≥ 75 años, diabetes mellitus y antecedentes de embolias, más vasculopatía, edad ≥ 65 años y sexo femenino), frente al esquema clásico CHADS2 (insuficiencia cardiaca, hipertensión, edad ≥ 75 años, diabetes mellitus y antecedentes de embolias) utilizado en las otras dos guías. Con respecto a la indicación de ablación por catéter, mientras que las guías norteamericanas la consideran el procedimiento de elección en pacientes con FA paroxística en los que ha fallado un tratamiento antiarrítmico, las demás guías realizan una recomendación más restringida (tabla 1).
Para una revisión más exhaustiva de las diferencias entre estas tres guías de práctica clínica, recomendamos la lectura de Gillis et al19 y de Wasmer et al20.
Aspectos clínicos de la fibrilación auricular
El manejo clínico de la FA está determinado por las guías terapéuticas. No obstante, diversos estudios han mostrado importante arbitrariedad en su aplicación. Un estudio poblacional recientemente publicado analiza las diferencias en nuestro medio en el tratamiento de la FA según el sexo21. El trabajo demuestra que, en comparación con los varones, las mujeres menores de 65 años reciben cardioversión menos frecuentemente a pesar de su mayor morbilidad asociada.
Para evaluar el impacto de la FA en la calidad de vida relacionada con la salud, se han utilizado sobre todo cuestionarios genéricos, dada la escasez de cuestionarios específicos para esta arritmia. Spertus et al22 han desarrollado y validado un nuevo cuestionario específico, el Atrial Fibrillation Effect on Quality of Life (AFEQT), que mide la percepción de los pacientes de sus síntomas e incapacidad funcional, la preocupación por los tratamientos y la satisfacción con las terapias. Peinado et al23 han utilizado el cuestionario específico Atrial Fibrillation-Quality of Life (AF-QoL) para analizar las posibles diferencias en la calidad de vida según el tipo de FA. Según este cuestionario, la calidad de vida de estos pacientes no se vería afectada por el tipo de FA que presenten, sino por las propias características clínicas de la enfermedad, es decir, por la presencia de síntomas o la disminución de la capacidad funcional.
Entre las novedades en el tratamiento farmacológico de la FA, cabe destacar los problemas de seguridad surgidos con la dronedarona. En enero de 2011, como consecuencia de la notificación de casos graves de daño hepático agudo, la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) (www.aemps.gob.es) recomendó introducir medidas de monitorización de la función hepática. En julio de 2011 se interrumpió precozmente el ensayo clínico PALLAS (Nota de prensa del laboratorio titular en: http://en.sanofi.com/Images/28473_20110707_ PALLAS_en.pdf), realizado en pacientes con FA permanente, al observar un incremento del riesgo cardiovascular. Una nueva nota informativa de la AEMPS de septiembre de 2011 recomienda, tras revaluar la relación beneficio-riesgo, utilizar dronedarona en pacientes sin insuficiencia cardiaca ni disfunción ventricular, con FA paroxística o persistente para mantener el ritmo sinusal sólo después de considerar otras alternativas de tratamiento.
Se han publicado los resultados del estudio ACTIVE I24, que evaluó el efecto de irbesartán en 9.016 pacientes con FA durante un seguimiento medio de 4,1 años. El tratamiento se asoció con una disminución de la insuficiencia cardiaca y las hospitalizaciones de causa cardiovascular, pero no redujo los eventos cardiovasculares. No se observó un efecto beneficioso en la prevención de las hospitalizaciones por FA o en su recurrencia.
Se han publicado también los resultados del ensayo SPIR-AF25, que evaluó el efecto antiarrítmico de la espironolactona comparada con los inhibidores de la enzima de conversión de la angiotensina en pacientes con FA recurrente. En un seguimiento máximo de 12 meses, se observó una reducción significativamente mayor de los episodios de FA sintomáticos en los pacientes con espironolactona. Los autores concluyen que este fármaco combinado con bloqueadores beta podría ser una opción terapéutica en la prevención de los episodios de FA.
Tratamiento antitrombótico en fibrilación auricular
La evaluación de nuevos fármacos antitrombóticos orales para la prevención de las embolias continúa siendo un tema de máxima actualidad. El estudio AVERROES26, recientemente publicado, evalúa el inhibidor del factor Xa apixabán. Se aleatorizó a 5.599 pacientes con FA y riesgo elevado de tromboembolia que presentaban contraindicaciones para el tratamiento con antagonistas de la vitamina K a recibir apixabán o ácido acetilsalicílico. El estudio terminó precozmente debido a un claro beneficio a favor de apixabán. Recientemente se ha publicado el estudio ARISTOTLE27, que comparó apixabán con warfarina en 18.201 pacientes con FA y al menos un factor de riesgo de embolia. En una mediana de seguimiento de 1,8 años, apixabán se mostró superior a la warfarina en la prevención de embolias (el 1,27 frente al 1,6%), produjo menos sangrados mayores (el 2,13 frente al 3,09% por año) y la mortalidad fue inferior (el 0,24 frente al 0,47% por año).
El rivaroxabán es otro nuevo inhibidor del factor Xa. Se ha publicado igualmente el estudio ROCKET AF28, que comparó una dosis única diaria de este fármaco con warfarina en 14.264 pacientes con FA no valvular y riesgo moderado-alto de embolias. Rivaroxabán se mostró no inferior a la warfarina en la prevención de embolias (el 1,7 frente al 2,2% por año) y sin diferencias significativas en la tasa de sangrado mayor (el 3,6 frente al 3,4% por año); no obstante, el grupo de rivaroxabán mostró menos hemorragias intracraneales o sangrado fatal.
El estudio RE-LY29, que comparó el inhibidor de la trombina dabigatrán con warfarina, se publicó en 2009 y demostró un efecto beneficioso en la disminución de las embolias y en las hemorragias. Este año se han publicado cuatro subestudios de ese ensayo clínico. El primero valora la eficacia y la seguridad de dabigatrán frente a warfarina a diferentes niveles de control del INR30. Se clasificó a los pacientes con warfarina en función de la estimación del tiempo en rango terapéutico (INR entre 2,0 y 3,0) (fig. 1), y se demostró que los beneficios de dabigatrán son independientes del nivel de control de INR. Ezekowitz et al31 analizan si la experiencia previa de los pacientes con antagonistas de la vitamina K modificaba los resultados publicados, y tampoco hallaron diferencias destacables. Nagarakanti et al32 evalúan a los pacientes sometidos a cardioversión (1.983 cardioversiones en 1.270 pacientes) en el mayor estudio sobre cardioversión realizado hasta la fecha. La tasa de embolias (el 0,8, el 0,3 y el 0,6% con dabigatrán 110 mg o 150 mg y warfarina respectivamente) y la de sangrado mayor (el 1,7, el 0,6 y el 0,6%) fueron comparables. Finalmente, Eikel-boom et al33 evalúan el riesgo de sangrado mayor con dabigatrán en función de la edad de los pacientes, y observan que el riesgo es menor con ambas dosis de dabigatrán que con warfarina en los pacientes menores de 75 años y similar en los pacientes de 75 o más años.
Figura 1. Distribución por países del tiempo medio en rango terapéutico (INR entre 2,0 y 3,0) de los pacientes tratados con warfarina en el estudio RE-LY. Adaptado de Wallentin et al30, con permiso.
Técnicas de ablación en fibrilación auricular
Los avances destacables en las técnicas para el tratamiento de la FA durante el último año han sido escasos. Llama la atención la publicación de cuatro metaanálisis34-37 que evalúan la utilidad de la ablación de electrogramas auriculares complejos fraccionados (CFAE) tras el aislamiento de las venas pulmonares. Los cuatro estudios muestran que la ablación adicional de CFAE tras el aislamiento de las venas pulmonares mejora discretamente los resultados de la ablación sólo en los pacientes con FA persistente, y no en la FA paroxística.
En cuanto al papel de los CFAE y su etiopatogenia, destaca el trabajo de Atienza et al38, que analiza los registros obtenidos en la pared posterior de la aurícula izquierda durante procedimientos de ablación y demuestra la relación de los CFAE con el ciclo de los electrogramas auriculares.
Resultados a largo plazo de la ablación de la fibrilación auricular
La ablación como tratamiento de la FA es un procedimiento relativamente nuevo y, por lo tanto, disponemos de escasos datos sobre resultados a largo plazo. Este año dos grupos pioneros han publicado sus datos con seguimientos medios de 5 años, los más prolongados hasta la actualidad.
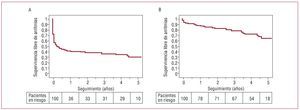
El grupo de Kuck39 analiza a 161 pacientes con FA paroxística sometidos a un primer procedimiento de ablación de venas pulmonares entre 2003 y 2004. Con un seguimiento medio de 4,8 años, sólo el 46,6% permanecía en ritmo sinusal tras un único procedimiento. Tras una mediana de 1 procedimiento (entre 1 y 3) y un seguimiento medio de 4,6 años, el 79,3% de los pacientes permanecía en ritmo sinusal. El grupo de Haissaguerre40 analiza los resultados en 100 pacientes (el 63% con FA paroxística) sometidos a un primer procedimiento de ablación. Tras un seguimiento de 5 años, sólo el 29% permanecía en ritmo sinusal después de un único procedimiento (fig. 2A) y tras una mediana de 2 procedimientos por paciente la tasa de éxito final era del 63% (fig. 2B). Ambos estudios muestran que, aunque la mayor parte de las recurrencias tienen lugar en los primeros 6 meses, posteriormente se mantiene una tasa de recurrencia estable, que en el segundo estudio es del 8,9% al año.
Figura 2. Éxito del procedimiento de ablación de la fibrilación auricular. Curvas de Kaplan-Meier de supervivencia sin arritmias tras un único procedimiento de ablación con catéter (A) y tras el último (múltiples) procedimiento (B). Adaptado de Weerasooriya et al40, con permiso.
Complicaciones de la ablación de la fibrilación auricular
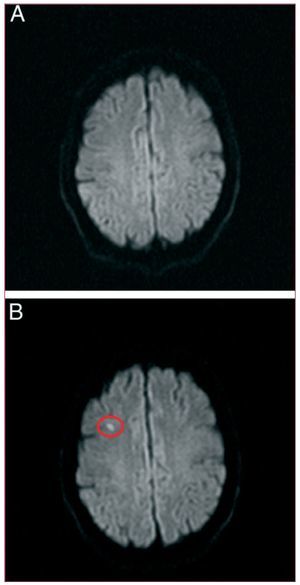
Este año ha recibido gran atención una complicación de la ablación de la FA que hasta el momento había pasado prácticamente inadvertida, la embolia cerebral silente (fig. 3). Gaita et al42 estudian con resonancia magnética (RM) a 232 pacientes sometidos a ablación de venas pulmonares con catéteres irrigados, y evidencian lesiones embolígenas nuevas en 33 pacientes asintomáticos (14%). Sólo el tiempo de coagulación activado (ACT) y la cardioversión durante el procedimiento se asociaron a la ocurrencia de embolias.
Figura 3. Resonancia magnética cerebral (secuencia ecoplanar de difusión) que muestra el mismo corte antes (A) y después (B) de un procedimiento de ablación por radio-frecuencia de venas pulmonares mediante un catéter irrigado. La imagen tras el procedimiento muestra un fenómeno embólico de nueva aparición en el lóbulo frontal derecho (B, área circular). Tomado de Herrera Siklódy et al41, con permiso.
Dos estudios multicéntricos independientes posteriores evalúan la ocurrencia de embolias silentes en función de la técnica de ablación empleada: catéter de radiofrecuencia irrigado, crioablación con balón y catéter multielectrodo de ablación de venas pulmonares por radiofrecuencia en fase (PVAC). Es llamativo que los hallazgos de ambos estudios sean similares. Gaita et al43 observan la ocurrencia de embolias cerebrales silentes en el 8,3, el 5,6 y el 38,9% de los pacientes, respectivamente. El único predictor independiente de la presencia de lesiones cerebrales fue la utilización del PVAC. Herrera Siklódy et al41 evidencian embolias silentes únicas tras la ablación en el 7,4 y el 4,3% de los pacientes de los grupos de catéter irrigado y criobalón, mientras que en el grupo PVAC hasta el 37,5% de los pacientes presenta 2,7 ± 1,3 lesiones nuevas. En un trabajo más reciente, Deneke et al44 comprueban mediante RM que las lesiones cerebrales con diámetro < 10 mm (94%) se curan sin cicatriz evidenciable a las 2 semanas tras la ablación; por el contrario, las lesiones de mayor tamaño producen cicatrices gliales crónicas.
SÍNDROMES GENÉTICOS
Continúa el interés en el conocimiento de los mecanismos fisiopatológicos del síndrome de Brugada. Postema et al45 investigan de forma no invasiva mediante ECG, vectocardiograma y cartografía de potenciales de superficie corporal (body surface potential map) los cambios que acontecen en pacientes con Brugada tipo I desenmascarado durante el test de ajmalina. Los autores encuentran un aumento en los potenciales tardíos y un retraso en la conducción localizado preferentemente en el ventrículo derecho (VD). En el mismo sentido, Nademanee et al46 estudian a 9 pacientes con fibrilación ventricular (FV) recurrente, en los que realizan cartografía electroanatómica endocárdica y epicárdica del VD, así como epicárdica del ventrículo izquierdo. Encuentran electrogramas fraccionados de bajo voltaje y duración prolongada en el epicardio del tracto de salida del VD en su porción más anterior. La ablación de estos potenciales normalizó el ECG en el 89% de los pacientes e inhibió los episodios de arritmias en 8 de los 9 pacientes, en un seguimiento de 20 ± 6 meses.
Hemos conocido datos del seguimiento a largo plazo (64 ± 27 meses) de 53 pacientes incluidos en el Registro Europeo de QT corto, que confirman el alto riesgo de muerte súbita en estos pacientes47. La forma clínica de presentación más frecuente fue la muerte súbita seguida del síncope, que se presentaron tanto en reposo como en esfuerzo. Se probó además la terapia con hidroquinidina, que mostró una normalización del intervalo QT, sobre todo en los pacientes con mutación en el canal de potasio HERG. En los pacientes tratados no se indujeron arritmias ventriculares durante el estudio electrofisiológico y no se observaron arritmias en el seguimiento.
ARRITMIAS VENTRICULARES
El ECG sigue siendo una fuente de información de gran utilidad en el manejo de las arritmias ventriculares. Sobre pacientes con TV con morfología de bloqueo de rama izquierda, Wijnmaalen et al48 aportan nuevos criterios diagnósticos que indican el origen de la TV en un área de cicatriz con una sensibilidad del 96% y una especificidad del 83%. Estos criterios son: la transición posterior a V4, la presencia de melladura en la parte descendente de la S en V1 o V2 y la duración desde el inicio del QRS hasta el nadir de la S > 90 ms. Tzou et al49 describen, en pacientes con TV y cardiopatía no isquémica, la presencia de R en V1 > 0,15 mV y S en V6 > 0,15 mV como predictores electrocardiográficos de la presencia de una zona de bajo voltaje a nivel basal lateral del ventrículo izquierdo. En TV del tracto de salida, Betensky et al50 registran un valor > 0,60 en el porcentaje de la onda R durante TV (R/R+S)TV dividido por el porcentaje de la onda R durante el ritmo sinusal (R/R+S)RS en V2 como nuevo criterio que predice el origen en el tracto de salida izquierdo con una precisión del 91%.
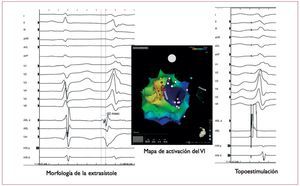
La relación entre extrasistolia ventricular y disfunción sistólica vuelve a ser motivo de dos publicaciones en 2011. Del Carpio Munoz et al51 realizan un estudio retrospectivo de 70 pacientes sometidos a ablación por extrasistolia ventricular frecuente, y observan que los pacientes con disfunción ventricular no explicada por otras causas presentan mayor carga arrítmica, mayor duración del QRS del extra-sístole, mayor número de episodios de TV no sostenida, diferentes morfologías y un origen predominantemente derecho. Mountantonakis et al52 describen el efecto de la ablación por radiofrecuencia en la reversibilidad de la disfunción sistólica; la fracción de eyección mejora con la supresión total de la extrasistolia o al disminuir la carga arrítmica en más de un 80%. Esta mejoría, aunque menor, se observa también en pacientes con miocardiopatía conocida previamente a la aparición de la extrasistolia (fig. 4). Díaz-Infante et al53 publican excelentes resultados en la ablación de extrasístoles originadas en el tracto de salida del VD con el uso del sistema de cartografía sin contacto en 4 pacientes sin cardiopatía estructural. La eficacia aguda del procedimiento fue del 100% sin complicaciones y sin extrasistolia en un seguimiento de 30 ± 16 meses.
Figura 4. Ablación de extrasistolia ventricular frecuente en paciente con miocardiopatía no isquémica y severa reducción de la función sistólica. El mapa de activación muestra el origen en la zona basal lateral del ventrículo izquierdo (VI) en una zona de menor voltaje. Tras la ablación de la extrasistolia, el control ecocardiográfico mostró notable mejoría de la función sistólica.
Finalmente, continúa el avance en la identificación de los distintos sustratos arritmogénicos. En la displasia arritmogénica del VD, la realización de un mapa de voltaje unipolar endocárdico se correlaciona con la presencia de extensas áreas de afección epicárdica54. Haqqani et al55 describen un grupo de pacientes con miocardiopatía no isquémica en los que el único sustrato identificable es la presencia de fibrosis septal. La ablación muestra una tasa de éxito del 66%, con recurrencia del 32% en un seguimiento de 20 ± 28 meses. En pacientes con miocardiopatía hipertrófica se han publicado dos artículos sobre ablación de TV56,57. Ambos incluyen a pocos pacientes, muy seleccionados, y sólo uno de ellos es prospectivo. En el 70% de los pacientes se encontró cicatriz a nivel epicárdico y el 30% tenía un aneurisma apical. En un 60% fue preciso realizar ablación epicárdica. En un seguimiento de más de 20 meses, la tasa de recurrencias fue de un 22-27%. Ambos estudios hacen hincapié en la seguridad y la razonable eficacia del procedimiento.
DISPOSITIVOS DE ESTIMULACIÓN CARDIACA Y DESFIBRILADOR IMPLANTABLE
Registros de pacientes con DAI
Como en años anteriores, se ha publicado el Registro Español de Desfibrilador Automático Implantable (DAI) correspondiente al año 200958. El número total de implantes registrados fue 4.108 (89 implantes/millón de habitantes), realizados en 134 centros, 17 más que el año previo. Se estima que el registro representa el 88,6% de los implantes realizados en nuestro país. Comparados con otros países europeos, seguimos muy por debajo de los 234 implantes/millón de la media europea. La cardiopatía isquémica continúa siendo la cardiopatía subyacente más frecuente y la indicación por prevención primaria en el 64,1% de los primoimplantes. Se implantaron DAI monocamerales en el 55,6%, bicamerales en el 19,1% y tricamerales en el 25,2% (32 implantes/millón, mientras que la media europea es de 85 implantes/ millón). Se registraron 5 casos de muerte durante el implante (0,12%) y otras 18 complicaciones importantes.
Haines et al59, utilizando los datos de un registro de implantación de DAI de Estados Unidos con 268.701 implantes, han creado un sofisticado score de riesgo de complicaciones periimplante con diez variables clínicas.
También se ha publicado un registro europeo de pacientes con síndrome de QT largo y DAI60. En él se ha incluido a 233 pacientes desde 2002, de forma prospectiva, la mayoría mujeres (77%) y con genotipo LQT3 predominante (22%). La mediana de edad al implante era de 30 años, un 9% de los pacientes estaban asintomáticos y sólo el 59% de los pacientes estaban en tratamiento farmacológico antes de la implantación. Durante una media de seguimiento de 4,6 años, el 28% de los pacientes recibió un choque apropiado y el 7% tuvo una tormenta eléctrica. Con estos datos se ha creado un score de riesgo de terapias, con las siguientes variables consideradas predictoras de recibir terapia: edad < 20 años al implante, QTc > 500 ms (2 puntos si > 550 ms), antecedentes de muerte súbita recuperada y eventos cardiacos previos durante el tratamiento farmacológico. En ausencia de estas características, ningún paciente recibió terapia, mientras que cuando se tenían todas, la probabilidad de recibir terapia ascendía al 70%. El 11% de los pacientes recibieron terapias inapropiadas y hubo un número considerable de complicaciones relacionadas con el DAI (25%).
Reducción de choques
Este año se han publicado diversos estudios dirigidos a reducir el número de choques innecesarios, dado su efecto nocivo.
El estudio ALTITUDE REDUCES61, realizado con pacientes no seleccionados y datos obtenidos del sistema de control a distancia LATITUDE®, compara diferentes configuraciones de zonas de terapia y demuestra que la programación de 1 o 2 zonas por encima de 200 lpm de frecuencia de corte es lo que más reduce el número de choques. Para zonas con detecciones inferiores a 200 lpm, la programación de dos zonas también disminuye la incidencia de choques respecto a una única zona. Además, concluyen que la programación de frecuencias de corte muy bajas, zonas de detección únicas y la programación de sólo choques, sin terapia de estimulación antitaquicardia (ATP), incluso aumentan la mortalidad de forma significativa.
Jiménez Candil et al62 demostraron en 282 pacientes que la terapia con bloqueadores beta mejora la eficacia del ATP y, por lo tanto, reduce la incidencia de choques de manera proporcional a la dosis recibida.
Los algoritmos de discriminación también son útiles para reducir el número de choques y frecuentemente son infrautilizados. Volosin et al63, mediante una simulación con un modelo computarizado que incluía numerosos algoritmos de discriminación, demostraron que se podría haber reducido el número de choques inapropiados en un 82% en un grupo de pacientes del estudio SCD-HeFT. Por su parte, Kallinen et al64 evaluaron la utilidad del algoritmo Lead Integrity AlertTM (LIA) para detectar precozmente alteraciones en la integridad del electrodo del DAI y así evitar descargas inapropiadas en pacientes portadores de electrodos Sprint Fidelis®. Los pacientes con DAI que tuvieron fractura de electrodo e incorporaban el algoritmo LIA presentaron significativamente menos descargas inapropiadas (el 17 frente al 69%). En relación con esto, Arias et al65 mostraron la experiencia de nueve centros españoles con los electrodos Sprint Fidelis®. En un seguimiento de casi 3 años, sólo se observó fractura en el 4% de los electrodos, tasa menor que la comunicada en otras series.
DAI subcutáneo
Este año se ha publicado la casuística de varios centros, con pocos pacientes (61 y 31) a los que se implantó un DAI subcutáneo66,67 (fig. 5). La experiencia general fue positiva, y se consiguió buena detección de las arritmias ventriculares y aceptables umbrales de desfibrilación, aunque el desplazamiento del electrodo subcutáneo, la imposibilidad de realizar estimulación cardiaca y las interferencias por miopotenciales fueron las principales limitaciones encontradas. Parece una alternativa en pacientes con cardiopatías congénitas complejas, trombosis de los accesos venosos convencionales o endocarditis por infección de electrodos.
Figura 5. Desfibrilador implantable subcutáneo, sistema S-ICD®. Por cortesía de Cameron Health, Inc.
La publicación del estudio PROVE68, que demuestra la eficacia de la ATP, cuestiona la utilización en prevención primaria de DAI «simples», de sólo choques. Este estudio analiza las arritmias ventriculares de 830 pacientes a los que se implantó un DAI por prevención primaria. La mayoría de las arritmias presentadas fueron eficazmente tratadas con ATP (112 episodios, el 92% de eficacia), y tan sólo 38 episodios requirieron un choque para su finalización.
Terapia de resincronización cardiaca
Probablemente, el estudio más importante publicado este año en pacientes con terapia de resincronización cardiaca (TRC) sea el estudio RAFT69. Se aleatorizó a 1.798 pacientes con FEVI < 30%, QRS > 120 ms y clase funcional de la New York Heart Association (NYHA) II o III a TRC con DAI frente a DAI solo. Se observó una reducción del 25% de la mortalidad de cualquier causa en los pacientes con TRC. Los pacientes con bloqueo de rama izquierda, QRS > 150 ms y FEVI < 20% fueron los más beneficiados. No hubo diferencias entre los pacientes con cardiopatía isquémica y con cardiopatía no isquémica. Por contra, los pacientes con TRC tuvieron más problemas de electrodos e infecciones.
Las complicaciones a largo plazo de la TRC fueron evaluadas por Landolina et al70 en una amplia base de datos italiana con 3.252 pacientes. Tras 4 años del implante, el 50% de los pacientes requirieron recambio de batería y un 14%, revisión quirúrgica por infección o desplazamiento del electrodo de ventrículo izquierdo.
Finalmente destacamos la publicación de tres interesantes subestudios del MADIT-CRT71. Zareba et al72 confirmaron que los pacientes con TRC y bloqueo de rama izquierda eran los que obtenían mayor beneficio respecto a los de DAI solo en cuanto a insuficiencia cardiaca o arritmias ventriculares. Los pacientes sin bloqueo de rama izquierda no tenían este beneficio, pese a que sí presentaban tendencia a que disminuyeran los diámetros ventriculares y aumentara ligeramente la fracción de eyección. Singh et al73 analizan la posición del electrodo izquierdo y su impacto en la evolución de los pacientes con TRC. Concluyen que los pacientes con un electrodo en posición apical tienen peor evolución que con los colocados en posiciones medias o basales. Por último, Barsheshet et al74 relacionaron la respuesta ecocardiográfica a la TRC y la presencia de arritmias ventriculares, y demostraron que los pacientes con remodelado inverso tenían una reducción significativa de arritmias ventriculares malignas en el seguimiento.
CONFLICTO DE INTERESES
Ninguno.
*Autor para correspondencia: Unidad de Arritmias,
Servicio de Cardiología, Hospital de la Santa Creu i Sant Pau, Sant Antoni M. Claret 167, 08025 Barcelona, España.
Correo electrónico: jguerra@santpau.cat (J.M. Guerra).