La nueva guía de insuficiencia cardiaca (IC) presentada por la Heart Failure Association (HFA) de la Sociedad Europea de Cardiología (ESC) en el último congreso de la ESC era posiblemente la más esperada en la historia de la IC, ya que tenía que ser el exponente de los grandes avances alcanzados en los últimos 5 años, especialmente en el campo de la IC con fracción de eyección reducida (IC-FEr), que han implicado mejora del pronóstico, reducción de las hospitalizaciones por IC y mejor calidad de vida de los pacientes con IC1.
La evidencia clínica con la inhibición de la neprilisina junto con el tratamiento neurohormonal convencional (inhibidores de la enzima de conversión de la angiotensina [IECA] o antagonistas del receptor de la angiotensina II, bloqueadores beta y antagonistas del receptor de mineralocorticoides [ARM] y la posterior implementación de los inhibidores del cotransportador de sodio-glucosa tipo 2 [iSGLT2]) ha dirigido la práctica clínica hacia la actuación sobre 5 dianas terapéuticas (sistema simpático, sistema renina-angiotensina, aldosterona, neprilisina y rendimiento metabólico/miocárdico). Este abordaje terapéutico global se consigue con lo que se ha dado en llamar la terapia fundacional: inhibidores de la neprilisina y del receptor de la angiotensina (INRA), bloqueadores beta, ARM e iSGLT22.
Esta nueva guía también refleja el impacto de la pandemia de la COVID-19 en diversos estudios, que no pudieron alcanzar sus objetivos por las limitaciones al reclutamiento de pacientes y el seguimiento logístico apropiado.
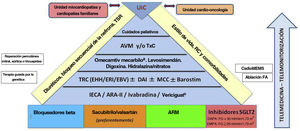
En la tabla 1 se presentan las novedades más importantes y la figura 1 muestra su integración en la práctica clínica.
Novedades destacadas en la nueva guía de insuficiencia cardiaca de la HFA-ESC 2021
| • Cambio de la categoría de IC-FEm por la de IC-FElr |
| • Un algoritmo de tratamiento simplificado para la IC-FEr con fármacos y dispositivos que tienen recomendación de clase I |
| • 4 tratamientos farmacológicos clave: IECA o INRA, bloqueadores beta, ARM e iSGLT2 deben iniciarse lo antes posible y de manera segura |
| • Los iSGLT2 dapagliflozina y empagliflozina tienen recomendación de clase I |
| • Algoritmo de tratamiento agregado y transversal para la IC-FEr según fenotipos para un tratamiento personalizado |
| • Vericiguat, un activador de la guanilato cliclasa, tiene recomendación de clase IIb |
| • La prevención primaria mediante implante de DAI en la miocardiopatía no isquémica tiene recomendación de clase IIa |
| • Énfasis en el grado de amplitud del QRS en el BRI para la selección de pacientes para TRC |
| • Adición de una tabla de recomendaciones para el tratamiento de la IC-FElr |
| • Con respecto al tratamiento de la IC-FEc, las recomendaciones de la nueva guía se han mantenido prácticamente sin cambios, aunque en fase de reevalución ante las novedades terapéuticas publicadas después |
| • Clasificación modificada de las formas de presentación de la ICA |
| • Evaluación ajustada del estado de congestión y optimización del TMO de la IC antes del alta hospitalaria |
| • Planificar con una visita precoz una adecuada transición al alta tras la hospitalización por IC |
| • Mejora del grado de recomendación de la AVM de larga duración como puente al trasplante o tratamiento de destino en la IC avanzada |
| • El trasplante cardiaco recibe por primera una recomendación de clase I y nivel de evidencia C |
| • Actualización de los tratamientos en las comorbilidades no cardiovasculares: diabetes mellitus, déficit de hierro, hiperpotasemia y cáncer |
| • Actualización de las recomendaciones para tratamientos percutáneos o quirúrgicos en enfermedades de válvulas mitral y aórtica |
| • Tafamidis tiene una recomendación de clase I para los pacientes en clases I-II de la New York Heart Association y amiloidosis cardiaca por transtirretina |
| • Indicación de tests genéticos en la evaluación de las miocardiopatías |
| • Recomendación de autocuidado y seguimiento/monitorización de los pacientes con IC mediante programas a domicilio u hospitalarios |
| • Incorporación a la guía de indicadores de calidad en la IC |
ARM: antagonistas del receptor de mineralocorticoides; AVM: asistencia ventricular mecánica; BRI: bloqueo de rama izquierda; DAI: desfibrilador automático implantable; HFA-ESC: Heart Failure Association of the European Society of Cardiology; IC: insuficiencia cardiaca; ICA: insuficiencia cardiaca aguda; IC-FEc: insuficiencia cardiaca con fracción de eyección conservada; IC-FElr: insuficiencia cardiaca con fracción de eyección ligeramente reducida; IC-FEm: insuficiencia cardiaca con fracción de eyección en rango medio; IECA inhibidores de la enzima de conversión de la angiotensina; INRA: inhibidores de la neprilisina y del receptor de la angiotensina; iSGLT2: inhibidores del cotransportador de sodio-glucosa tipo 2; TMO: tratamiento médico óptimo; TRC: terapia de resincronización cardiaca.
Abordaje integral del paciente con insuficiencia cardiaca con fracción de eyección reducida (IC-FEr). ARA-II: antagonistas del receptor de la angiotensina II; ARM: antagonistas del receptor de mineralocorticoides; AVM: asistencia ventricular mecánica; BRI: bloqueo de rama izquierda; DAI: desfibrilador automático implantable; DAPA: dapagliflozina; DH: déficit de hierro; EBV: estimulación biventricular; EHH: estimulación del haz de His; EMPA: empagliflozina; ERI: estimulación de rama izquierda; FA: fibrilación auricular; FG: filtrado glomerular; IECA: inhibidores de la enzima de conversión de la angiotensina; MCC: modulación de la contractilidad cardiaca; PAS: presión arterial sistólica; RC: rehabilitación cardiaca; SGLT2: cotransportador de sodio-glucosa tipo 2; TRC: terapia de resincronización cardiaca; TSR: tratamiento de sustitución renal; TxC: trasplante cardiaco; UIC: unidad de insuficiencia cardiaca. aGALACTIC (NCT02929329): omecamtiv mecarbilo si PAS ≥ 85mmHg o FG ≥ 20ml/min/1,73 m2 (no comercializado). bVICTORIA (NCT02861534): vericiguat si PAS ≥ 100mmHg o FG ≥ 15ml/min/1,73 m2.
La actualización de la guía y la publicación de la nueva definición universal de IC1,3 mantienen 3 categorías basadas en fenotipos de pacientes con diferentes pronóstico y tratamiento, 2 de ellas ya más consolidadas, como el de la IC-FEr si la fracción de eyección del ventrículo izquierdo (FEVI) es ≤ 40% y la IC con fracción de eyección conservada (IC-FEc) cuando la FEVI es ≥ 50%, mientras que la tercera categoría es una nueva nomenclatura aplicada a los pacientes que antes se clasificaba en IC con valores de FEVI de «rango intermedio» (entre el 41 y el 49%) y que ahora se renombra como IC con FEVI levemente reducida (IC-FElr). Este cambio conllevará que estos pacientes con IC-FElr reciban un tratamiento muy similar al de los de IC-FEr, aunque la recomendación de todos los fármacos será de clase IIb y nivel de evidencia C1.
La identificación de la etiología de la IC es necesaria para determinar abordajes terapéuticos específicos. En esta guía se ha reducido a IIb la recomendación de la angiografía coronaria invasiva que debería considerarse para los pacientes con IC-FEr que tienen una probabilidad pretest de enfermedad coronaria (EC) intermedia-alta e isquemia en una prueba de estrés no invasiva1, mientras que en la guía de 2016 tenía recomendación de clase IIa4. Por otra parte, la angiografía por tomografía computarizada coronaria de pacientes con una probabilidad pretest de EC intermedia-baja o aquellos con pruebas de estrés no invasivas no concluyentes para descartar EC tienen recomendación de clase IIa, mientras que en la guía de 2016 la recomendación era de clase IIb4.
Por otra parte, el cateterismo cardiaco derecho se debe considerar para pacientes con IC y sospecha diagnóstica de pericarditis constrictiva, miocardiopatía restrictiva, cardiopatía congénita y estados de alto gasto cardiaco (clase IIa). También se recomienda (clase IIb) el cateterismo cardiaco derecho para pacientes seleccionados con IC-FEc para confirmar el diagnóstico1.
NUEVAS RECOMENDACIONES DE TRATAMIENTO FARMACOLÓGICOInsuficiencia cardiaca con fracción de eyección reducidaLa nueva guía propone un algoritmo de tratamiento transversal para los pacientes con IC-FEr basado en tratamiento cuádruple (combinación de IECA/INRA, bloqueadores beta, ARM e iSGLT2) como primer escalón de tratamiento y con un máximo nivel de recomendación (I A) para todos los fármacos, pero con un menor nivel (I B) para los INRA1. Instaurar esta terapia fundacional no deja de ser un arte y no necesariamente debe indicarse en un mismo día, pero sí ha de ser un objetivo su implementación precoz (idealmente en 4 semanas) llegando a las dosis descritas en los estudios, lo que requiere individualizar e identificar diferentes fenotipos de pacientes, como también se había publicado en el consenso estadounidense5 y en la guía canadiense6.
El impacto clínico de la terapia fundacional se ha basado en los excelentes resultados de los iSGLT2 (dapagliflozina o empagliflozina) en los estudios DAPA-HF7 y EMPEROR-Reduced8, que incluyeron a pacientes con IC-FEr y mostraron una reducción significativa de la mortalidad cardiovascular y/o las hospitalizaciones por IC. La evidencia de los iSGLT2 se ha consolidado con los resultados en IC aguda del estudio SOLOIST-WHF9.
Esta guía ha dado una recomendación IIb al vericiguat, un activador de la guanilato ciclasa que aumenta la concentración de monofosfato de guanosina cíclico. El vericiguat en el estudio VICTORIA fue eficaz en pacientes con empeoramiento de la IC y episodios previos de hospitalización a pesar de tratamiento médico óptimo (TMO), con una reducción del 10% del objetivo combinado de muerte cardiovascular y primera hospitalización por IC, sobre todo a expensas de un impacto mayor en la reducción de las hospitalizaciones10.
La guía no ha dado una recomendación al omecantiv mercabilo, un activador selectivo de la miosina cardiaca, por dudas en su comercialización posterior. En el estudio GALACTIC-HF11, con más de 8.000 pacientes con IC-FEr y criterios clínicos de gravedad, el omecantiv mecarbilo mostró una discreta reducción del 8% del objetivo combinado de muerte cardiovascular, hospitalización por IC o visitas a urgencias. En el análisis de subgrupos, los pacientes más sintomáticos y con peor FEVI podrían ser el perfil de mayor beneficio con el omecantiv mecarbilo11.
Insuficiencia cardiaca con fracción de eyección conservadaEn esta guía1, al igual que en la de 20164, se recomienda el cribado y el tratamiento de etiologías, comorbilidades cardiovasculares y no cardiovasculares de los pacientes con IC-FEc. Respecto al tratamiento farmacológico, se mantiene con una recomendación de clase I y nivel de evidencia C el tratamiento diurético para mejorar signos y síntomas congestivos. Lamentablemente no se pudo incluir los importantes resultados del estudio EMPEROR-Preserved12 con empagliflozina, el primer estudio positivo en pacientes con IC-FEc, que incluyó un tercio de pacientes con IC-FElr. Los resultados del estudio EMPEROR-Preserved han centrado nuevamente la controversia en dónde están los diferentes puntos de corte de la FEVI a la hora de categorizar a estos pacientes, y se precisa una definición de lo que se considera una FEVI normal.
En cuanto a los criterios diagnósticos de la IC-FEc, la guía enfatiza la adopción de las propuestas del posicionamiento de la ESC, cuyas novedades más importantes están en la realización de pruebas de estrés diastólico con ejercicio junto con el patrón de referencia para el diagnóstico: el cateterismo derecho con ejercicio1.
Insuficiencia cardiaca agudaHay una nueva clasificación de la IC aguda basada en 4 formas de presentación (IC descompensada, edema pulmonar, shock cardiogénico [SC] y disfunción ventricular derecha aislada) y cada una de ellas requiere un tratamiento específico1. En la fase inicial de tratamiento, se aconseja un tratamiento intensivo con diuréticos del asa endovenosos, guiado por la concentración de sodio en orina y la diuresis, antes de utilizar combinaciones de diuréticos, con recomendación que pasa de IIb a IIa. Para los pacientes con SC, es mejor la noradrenalina en vez de la adrenalina y, dados los resultados neutros de nuevos estudios con vasodilatadores en pacientes con IC aguda, la recomendación ha pasado de IIa a IIb. Por último, antes del alta hospitalaria se debe implementar el ajuste del TMO y titular y planificar una adecuada transición al alta con una visita precoz, de ser posible en la primera semana tras el alta1.
Insuficiencia cardiaca avanzada, asistencia ventricular mecánica y trasplante cardiacoEste apartado ha tenido un mayor impacto en la nueva guía, sobre todo en la importancia de generar trayectorias clínicas y algoritmos de tratamiento para pacientes con criterios de IC avanzada con el fin de derivarlos a centros especializados para valoración de tratamientos como la asistencia ventricular mecánica (AVM) o el trasplante cardiaco. En el apartado de AVM de corta duración, mejora la recomendación de IIb a IIa en pacientes con SC como puente a la decisión, recuperación o candidatura a trasplante cardiaco1. Un punto importante es la necesidad de organizar trayectorias de atención al paciente en SC mediante la creación de centros de referencia que cuenten con equipos multidisciplinarios1.
En el caso de la AVM de larga duración, los pacientes considerados deben tener antecedentes de adherencia a los tratamientos, apropiada capacidad de manejo del dispositivo y apoyo psicológico. Ha habido una mejora de la recomendación para la AVM de larga duración como puente al trasplante cardiaco y como tratamiento de destino gracias a los excelentes resultados del estudio MOMENTUM 313 con HeartMate3 (Abbott Labs, Estados Unidos), bomba que aporta una mejor hemocompatibilidad. La supervivencia superior al 80% a los 2 años alcanzada en este estudio ha hecho que en la guía la recomendación sea IIa1.
Es importante resaltar que, por primera vez en la historia de las guías de IC, el trasplante cardiaco ha tenido recomendación de clase I con nivel de evidencia C1.
RECOMENDACIONES DE TRATAMIENTO NO FARMACOLÓGICODesfibrilador automático implantable y terapia de resincronización cardiacaUno de los cambios más importantes en la guía de 2021 es el menor grado de recomendación de implante de desfibrilador automático implantable para los pacientes con miocardiopatía no isquémica, que pasa de I a IIa, mientras que para los pacientes isquémicos sigue siendo de clase I1.
Por otra parte, la indicación de terapia de resincronización cardiaca si el QRS es de 130-149ms y hay bloqueo de rama izquierda con FEVI <35% y TMO ha pasado de clase I a IIa, y con QRS> 150ms es de clase I, lo que subraya la importancia del ensanchamiento del QRS a la hora de la indicación clínica de la terapia de resincronización cardiaca1. Un aspecto que tendría que estar más reflejado en las próximas guías es el papel de la estimulación fisiológica y sus potenciales indicaciones más allá de los pacientes en que ha fallado el implante de terapia de resincronización cardiaca con la técnica estándar.
COMORBILIDADESLas novedades de la guía sobre comorbilidades se resumen en este apartado y se centran especialmente en:
- 1.
Déficit de hierro. La novedad está en que la guía recomienda (IIa) el hierro carboximaltosa para reducir la hospitalización por IC según el estudio AFFIRM-AHF14. En ese estudio, el hierro carboximaltosa i.v. en pacientes con déficit de hierro e IC descompensada con FEVI <50% mostró una reducción significativa de las hospitalizaciones por IC, pero sin beneficio en reducción de mortalidad14.
- 2.
Diabetes mellitus tipo 2. Los iSGLT2 tienen efecto de clase para prevenir hospitalizaciones por IC y mortalidad cardiovascular y reducir los eventos cardiovasculares y la progresión a enfermedad renal avanzada. También todos los pacientes con IC y diabetes mellitus tipo 2 deben ser tratados con un iSGLT2 (dapagliflozina, empagliflozina, sotagliflozina) con recomendación I A1.
- 3.
Fibrilación auricular (FA). Los anticoagulantes orales de acción directa tienen mayor recomendación (de IIa a I) que la warfarina para los pacientes con FA, IC y puntuación CHA2DS2-VASc ≥ 2 (varones) o ≥ 3 (mujeres). La ablación de FA mediante catéter mejora su recomendación (de IIb a IIa) para los pacientes en quienes hay clara relación entre el empeoramiento de la IC y la FA persistente o paroxística a pesar del TMO1.
- 4.
Revascularización coronaria quirúrgica. Es de elección para los pacientes que presentan combinación de diabetes mellitus tipo 2, IC-FEr y enfermedad multivaso (IIa B). Por otra parte, la cirugía de revascularización coronaria se debería considerar para la mejoría de los síntomas de angina persistente pese al TMO con antianginosos en pacientes con FEVI <40%, EC y anatomía susceptible de revascularización, con recomendación IIa (antes clase I)1.
- 5.
Estenosis aórtica grave. La indicación de intervención mediante implante percutáneo de válvula aórtica o reemplazo quirúrgico de válvula aórtica para los pacientes con gradiente transaórtico grave tiene máxima recomendación (I B), pero la decisión de una u otra técnica dependerá de la evaluación del heart team y las preferencias del paciente (I C)1.
- 6.
Insuficiencia mitral grave. La reparación percutánea de la válvula mitral borde con borde mediante el implante de MitraClip (Abbott Vascular, Estados Unidos) debe considerarse para pacientes seleccionados con insuficiencia mitral secundaria no elegibles para cirugía pero sin necesidad de revascularización coronaria que están sintomáticos a pesar del TMO y además cumplen criterios para la reducción de hospitalizaciones (IIa B)1.
- 7.
Cáncer. Está recomendado que los pacientes con cáncer y aumento del riesgo de cardiotoxicidad sean evaluados en unidades de cardio-oncología (I C)1.
Los aspectos más novedosos son la importancia del estudio genético en la evaluación diagnóstica y pronóstica de los pacientes afectos de miocardiopatía1. Por otra parte, la recomendación de clase I para tafamidis, que se evaluó en el estudio ATTR-ACT15, para la amiloidosis cardiaca y cardiomiopatía por transtirretina de tipo salvaje y hereditaria en el contexto de síntomas de clase I o II de la New York Heart Association para reducir síntomas, hospitalización cardiovascular y muerte1.
MODELOS ASISTENCIALES Y FORMACIÓN SANITARIALa importancia de la organización en los programas de IC queda especialmente reflejada en esta guía1: la rehabilitación cardiaca forma parte del algoritmo de tratamiento para reducir hospitalizaciones y mejorar la calidad de vida (I A)1; los programas de atención a la IC en domicilio o clínicas especializadas de IC para mejorar la evolución y reducir riesgo de hospitalizaciones por IC y muerte (I A)1; la formación en el autocuidado del paciente (1 A) junto con la aplicación de la telemedicina y la telemonitorización son también piezas clave para reducir la morbimortalidad. Tampoco hay que olvidar la recomendación de vacunar a nuestros pacientes contra el virus Influenza y antineumocócica (IIa B)1. Lamentablemente, esta guía no ha referido el estudio aleatorizado y multicéntrico español ETIFIC, que mostró la no inferioridad del personal de enfermería especializado en IC en la titulación y la optimización del tratamiento de la IC en comparación con los cardiólogos especialistas en IC16.
FUTURO DE LAS GUÍAS DE PRÁCTICA CLÍNICAPor último, hay que hacer una reflexión sobre cómo han de ser las guías de práctica clínica del futuro en un mundo digital con acceso casi instantáneo a la información científica17. La publicación de esta guía antes de la presentación de uno de los estudios12 que iba a cambiar la práctica clínica en los pacientes con IC-FEc cuestionó su validez en este campo y proyectó una imagen de una guía que ya estaba obsoleta en el mismo momento de su publicación. Por lo tanto, es tiempo de comenzar a imaginar nuevas propuestas de futuro, pero sin olvidar que las guías han sido y serán uno de los grandes avances de la medicina moderna y han supuesto la base de la medicina basada en la evidencia científica.
FINANCIACIÓNEste editorial no ha contado con ningún tipo de financiación.
CONFLICTO DE INTERESESN. Manito declara haber realizado labores de asesoría y conferencias para Novartis, AstraZeneca, Boehringer Ingelheim, Bayer, Vifor Pharma y Abbott.
Agradecemos al programa CERCA / Generalitat de Catalunya, por el soporte institucional.