La evolución a largo plazo de los pacientes que padecen síncope, una vez descartada su etiología cardiaca, no se ha descrito en profundidad. Se describe la evolución a largo plazo de esta población.
MétodosDurante 147 meses, se estudió a todos los pacientes remitidos a nuestra unidad de síncope tras haberse descartado una causa cardiaca.
ResultadosSe incluyó a 589 pacientes consecutivos, 313 de ellos mujeres (53,1%), con una mediana de 52 [34-66] años. A 405 (68,8%) se les diagnosticó síncope vasovagal (SVV); a 65 (11%), síncope por hipotensión ortostática (SHO), y a 119 (20,2%), síncope de etiología desconocida (SED). Durante una mediana de 52 [28-89] meses de seguimiento, 220 (37,4%) tuvieron recurrencias (el 21,7%, 2 o más recurrencias) y se produjeron 39 muertes (6,6%). La recurrencia del síncope se produjo en el 41% de los pacientes con SVV, el 35,4% del grupo con SHO y el 25,2% del de SED (p=0,006). La recurrencia se correlacionó en el análisis multivariado con la edad (p=0,002), el sexo femenino (p<0,0001) y el número de episodios previos (< 5 frente a ≥ 5; p <0,0001). Fallecieron 15 pacientes (3,5%) con SVV, 11 (16,9%) con SHO y 13 (10,9%) con SED (p=0,001), El análisis multivariado asoció edad (p=0,0001), diabetes (p=0,007) y diagnóstico de SHO (p=0,026) y SED (p=0,020) con la muerte.
ConclusionesEn los pacientes con síncope de origen no cardiaco, a los 52 meses de seguimiento, la tasa de recurrencias es del 37,4% y la de mortalidad, del 6,6%. Hay más recurrencias en los pacientes con perfil neuromediado y más mortalidad en los pacientes con perfil no neuromediado.
Palabras clave
El síncope es un síntoma que genera un grandísimo consumo de recursos sanitarios. Las causas más frecuentes son el mecanismo reflejo, que incluye el síncope vasovagal (SVV), y el síncope por hipotensión ortostática (SHO), más frecuente en personas mayores1,2. La recurrencia del síncope en general se describe en un tercio de los pacientes a los 3 años, al igual que en la población con SVV, pero la recurrencia del SHO no está bien descrita2–4. El tratamiento del paciente que sufre síncopes se centra en la etiología. Cuando la etiología es cardiaca, el tratamiento suele dirigirse a la causa concreta (es decir, bradiarritmia o taquiarritmia). Sin embargo, el tratamiento específico cuando la etiología es no cardiaca suele establecerse según la frecuencia de los episodios sincopales y su impacto en la calidad de vida de los pacientes4–6.
La probabilidad de muerte en la población que padece SVV se ha publicado generalmente baja, comparable a la de la población general4,5; algunos estudios ni siquiera la reportan7, pero difiere según la población estudiada5,8,9.
Nuestra hipótesis es que los pacientes que consultan con síncope que no se demuestra de etiología cardiaca tienen diferente recurrencia y mortalidad según su etiología sea refleja, por hipotensión ortostática o de causa desconocida (SED). El objetivo del estudio es describir la recidiva sincopal y la mortalidad de los pacientes que sufren síncope, separados en estas 3 etiologías según los criterios de la Sociedad Europea de Cardiología (), en una cohorte unicéntrica evaluada en una unidad de síncope, una vez descartada una etiología cardiaca.
MÉTODOSCriterios de inclusiónYa se han descrito, en un registro prospectivo que incluía a todos los pacientes consecutivos remitidos a nuestra unidad de síncope, todas las investigaciones diagnósticas que se les realizaron para descartar una etiología cardiaca10. Todos los pacientes estudiados tenían síncopes previos. En la unidad de síncope de nuestro centro se utiliza un protocolo estandarizado siguiendo las recomendaciones de las guías europeas de síncope1,2,11. La inclusión de pacientes comenzó el 1 de abril de 2006 y finalizó el 31 de enero de 2018.
Con el objetivo de obtener un seguimiento estrecho del máximo de estos 1.058 pacientes, para este análisis retrospectivo se incluyó solo a los pacientes remitidos a nuestra unidad residentes en nuestra área sanitaria. La etiología cardiaca fue descartada siempre por el médico responsable de cada paciente mediante las pruebas de diagnóstico estándar que ellos consideraron necesarias (es decir, ecocardiografías, pruebas de estrés, imágenes de perfusión, estudio electrofisiológico, angiografía coronaria o Holter insertable). Todas las pruebas fueron revisadas en la unidad y reportadas previamente10. Con posterioridad los pacientes fueron remitidos a nuestra unidad para una evaluación adicional que incluyó un test en tabla basculante (). Todos los pacientes dieron su consentimiento informado por escrito. No se solicitó aprobación del comité ético del hospital al no ser un estudio de intervención, sino un registro.
SeguimientoPara que todos los pacientes tuvieran al menos 6 meses de seguimiento, este comenzó el 1 de abril de 2006 y concluyó el 31 de julio de 2018. Se utilizó un protocolo preespecificado para las visitas de seguimiento ambulatorias, las llamadas telefónicas o la revisión de la historia clínica electrónica: todos los pacientes tuvieron al menos una visita ambulatoria y seguimientos telefónicos anuales. Los datos que se registraron en cada visita de seguimiento incluyeron en todos los casos: presencia o ausencia de recurrencia y fecha, número de recurrencias, mortalidad y su etiología, lesiones, necesidad de terapia con dispositivos, ingresos hospitalarios y visitas de emergencia. La historia clínica electrónica de nuestro sistema de salud pública ayudó a alcanzar y completar el 100% de adherencia al seguimiento, pues permitió comprobar las visitas a urgencias cuando los pacientes nos informaban de ellas en la visita presencial o telefónica. En caso de muerte en el domicilio o de causa desconocida, se contactó con las familias para evaluar la posibilidad de muerte súbita.
Análisis estadísticoLas variables cualitativas se presentan como frecuencias absolutas o relativas y las cuantitativas, como media ±desviación estándar o mediana [intervalo intercuartílico] en función de la distribución de la variable evaluada, mediante la prueba de Kolmogorov-Smirnov. Se utilizó la prueba de la χ2 o la prueba exacta de Fisher para comparar variables cualitativas y la prueba de la t de Student o las pruebas de Mann-Whitney o Kruskall-Wallis para comparar variables cuantitativas según fuera apropiado. Para evaluar el tiempo de supervivencia libre de eventos (recurrencia del síncope, muerte), se utilizó el análisis de supervivencia de Kaplan-Meier mediante log-rank test (Mantel-Cox) para comparar los diferentes grupos clasificados según el diagnóstico final en la unidad, que fue el que sirvió para el análisis en el seguimiento. Se calculó a partir de la fecha en que se evaluó al paciente en la unidad de síncope hasta la fecha de la primera recurrencia. Se utilizaron modelos de regresión de riesgo proporcional de Cox para analizar los riesgos de recurrencia de síncope y de mortalidad dentro de cada etiología específica (1, VVS; 2, SHO; 3, SED). Se incluyeron todas las variables clínicas para evaluar su posible relación con la evolución. El análisis de la curva de características operativas del receptor (ROC) se utilizó para predecir el síncope recurrente como resultado. El análisis se realizó con el programa informático SPSS V24.0. Se consideró significativo un valor de p <0,05.
RESULTADOSDesde el 1 de abril de 2006 hasta el 31 de julio de 2018 se estudió a 1.058 pacientes, pero en este análisis solo se incluyó a los 589 pacientes residentes en nuestra área de salud. De ellos, 313 (53,1%) eran mujeres, con una mediana de edad de 52 [34-66] años. Los pacientes habían tenido 4 [2-10] episodios de síncope antes del inicio del estudio, con un tiempo de evolución previo de 36 [12-120] meses desde el primer síncope. El diagnóstico final fue SVV en el 69%, SHO en el 11% y SED en el 20,2% de los casos. Se observa diferencia en las etiologías por edad (p=0,0001) y sexo (p=0,008) (tabla 1).
Características clínicas de los 589 pacientes según sexo, diagnóstico etiológico final, recurrencias y mortalidad
| Varones276 (46,9) | Mujeres313 (53,1) | p | SVV405 | SHO65 | SED119 | p | Pacientes con recurrencia sincopal220 (37,4) | Pacientes sin recurrencia sincopal369 (62,6) | p | |
|---|---|---|---|---|---|---|---|---|---|---|
| Edad | 52 [35-66] | 52 [34-66] | 0,92 | 49 [31-63] | 64 [48-73] | 55 [38-68] | 0,0001 | 50 [35-66] | 53 [33-65] | 0,85 |
| Varones | 173 (62,7) | 39 (14,1) | 64 (23,2) | 0,008 | ||||||
| Mujeres | 232 (74,1) | 26 (8,3) | 55 (17,6) | |||||||
| Hipertensión arterial | 65 (23,6) | 82 (26,2) | 0,45 | 88 (21,7) | 23 (35,4) | 36 (30,3) | 0,02 | 90 (24,4) | 57 (25,9) | 0,68 |
| Diabetes | 37 (13,4) | 17 (5,4) | 0,001 | 30 (7,4) | 10 (15,4) | 14 (11,8) | 0,06 | 34 (9,2) | 20 (9,1) | 0,96 |
| Fibrilación auricular | 4 (1,4) | 8 (2,6) | 0,34 | 6 (1,5) | 5 (7,7) | 1 (0,8) | 0,003 | 7 (1,9) | 5 (2,3) | 0,48 |
| Número de síncopes previos | 3 [1-6] | 5 [2-11] | 0,0001 | 4 [2-10] | 3 [1-5] | 3 [1-6] | 0,0001 | 5,5 [3-11,5] | 3 [1-6] | 0,0001 |
| Tiempo de evolución (meses) | 24 [9-96] | 36 [12-180] | 0,018 | 48 [12-180] | 18 [6-36] | 14 [6-48] | 0,0001 | 48 [12,5-180] | 24 [9-96] | 0,0001 |
| Recurrencia sincopal | ||||||||||
| Pacientes con recurrencia | 84 (30,4) | 136 (43,5) | 0,001 | 167 (41,2) | 23 (35,4) | 30 (25,2) | 0,006 | |||
| Número de síncopes | 0 [0-2] | 0 [0-1] | 0,0001 | 0 [0-2] | 0 [0-1] | 0 [0-1] | 0,001 | |||
| Tiempo libre de recurrencia (meses) | 78,8 (83,2-101,6) | 84,3 (72,8-95,7) | 92,4 (83,2-101,6) | 0,04 | ||||||
| Mortalidad | ||||||||||
| Pacientes fallecidos | 22 (8) | 17 (5,4) | 0,25 | 15 (3,7) | 11 (16,9) | 13 (10,9) | 0,001 | |||
| Número de eventos | 0 [0-2] | 0 [0-1] | 0,0001 | 0 [0-2] | 0 [0-1] | 0 [0-1] | 0,001 | |||
| Tiempo libre de supervivencia (meses) | 121 (118,4-123,5) | 102,32 (91,9-112,5) | 108,7 (101-116,2) | 0,0001 | ||||||
SED: síncope de etiología desconocida; SHO: síncope por hipotensión ortostática; SVV: síncope vasovagal.
Los valores expresan n (%), media±desviación estándar o mediana [intervalo intercuartílico]. Se consideró significativos los valores de p <0,05.
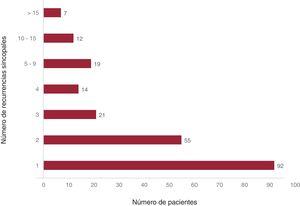
Se consiguió completar el seguimiento del 100% de la población. Tras una mediana de seguimiento de 52 [28-89] meses, 220 pacientes (37,4%) tuvieron al menos 1 recurrencia sincopal, con un tiempo hasta la primera recurrencia de 46 [21-82] meses. La mediana del número de recurrencias fue 2 [1-3]. La probabilidad acumulada de recurrencia anual fue del 8,7%. En el 42% de los pacientes que presentaron recurrencia, esta fue aislada, mientras que el otro 58% tuvo 2 o más recurrencias sincopales (figura 1). Se encontró una probabilidad acumulada de recurrencia sincopal mayor en las mujeres que en los varones (p=0,001) y también mayor número de recurrencias sincopales (p=0,0001) (tabla 1).
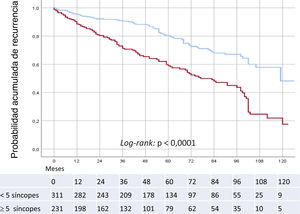
El tiempo de supervivencia libre de recidiva de los 220 pacientes con recidiva fue de 82,2 (intervalo de confianza del 95% [IC95%], 78-86,4) meses. Se identificaron diferentes valores de corte para predecir la recurrencia sincopal. Según el análisis ROC, 5 episodios previos lograron las mejores sensibilidad (0,605) y especificidad (0,661), con un área bajo la curva de 67,2%±0,2%. La probabilidad acumulada de recurrencia fue menor en los pacientes con menos de 5 episodios en comparación con aquellos con 5 o más episodios previos: el 26,3 frente al 51,6% (p=0,0001) (figura 2).
Probabilidad acumulada de recurrencia en los pacientes con menos de 5 episodios sincopales previos (línea azul), tiempo de supervivencia sin síncope, 94,3 (IC95%, 89-99,6) meses, en comparación con aquellos con 5 o más (línea roja), tiempo de supervivencia sin síncope, 67,2 (IC95%, 61,2-73,2) meses (log-rank test, p <0,0001). IC95%: intervalo de confianza del 95%. Esta figura se muestra a todo color solo en la versión electrónica del artículo.
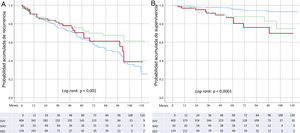
El número de pacientes con recurrencias de síncope fue mayor en el grupo con SVV que en los de SHO o SED (p=0,006). También se observaron diferencias en el número de recurrencias sincopales según la etiología (p=0,001) y entre el tiempo de supervivencia libre de recurrencia (log-rank test, p <0,001) (tabla 1, figura 3A). Se han identificado como variables independientes asociadas con la recurrencia sincopal la edad (hazard ratio [HR]=0,65; IC95%, 0,49-0,86; p=0,002), el sexo femenino (HR=2,81; IC95%, 1,9-3,9; p <0,0001) y el número de episodios anteriores (< 5 frente a ≥ 5, HR=2,98; IC95%, 2,1-4,2; p <0,0001).
A: probabilidad acumulada de recurrencia sincopal en pacientes con SVV, tiempo de supervivencia libre de síncope, 78,8 (IC95%,73,9-83,4) meses (azul), en comparación con aquellos con SHO, tiempo de supervivencia libre de síncope, 84,3 (IC95%,72,8-95,7) meses (rojo) y SED, tiempo de supervivencia libre de síncope, 92,4; (IC95%, 83,2-101,6) meses (verde) (log-rank test, p <0,001), B: probabilidad acumulada de mortalidad de los pacientes con SVV, tiempo de supervivencia libre de mortalidad, 121 (IC95%, 118,4-123,5) meses (azul) en comparación con aquellos con SHO, tiempo de supervivencia libre de mortalidad, 102,32 (IC95%, 91,9-112,5) meses (rojo) y SED, 108,7 (IC95%,101,2-116,2) meses (verde) (log-rank test, p <0,0001). IC95%: intervalo de confianza del 95%; SED: síncope de etiología desconocida; SHO: hipotensión ortostática; SVV: síncope vasovagal. Esta figura se muestra a todo color solo en la versión electrónica del artículo.
Se produjeron 39 (6,6%) defunciones, con una probabilidad acumulada de mortalidad anual del 1,53%, sin diferencias entre varones y mujeres (p=0,25). Solo 4 muertes se debieron a causas cardiovasculares y ninguna fue súbita. Hubo una diferencia significativa de edad entre los que murieron y los que sobrevivieron (p <0,0001). Asimismo, los pacientes que fallecieron presentaban mayor probabilidad acumulada de hipertensión arterial (p=0,021) y diabetes (p=0,0001); sin embargo, tuvieron menos recurrencias sincopales (p=0,004) (tabla 2). Los pacientes con recurrencias sincopales tuvieron una probabilidad acumulada de muerte inferior (p=0,004), y edad y diabetes se asociaron con la mortalidad (tabla 3).
Causas de muerte en la población estudiada
| SVV, n | SHO, n | SED, n | |
|---|---|---|---|
| Causas de muerte | |||
| Cardiovasculares | 1 | 2 | 1 |
| No cardiovasculares | 14 | 9 | 12 |
| Cáncer | 6 | 2 | 4 |
| Sepsis | 1 | 1 | 2 |
| Infección respiratoria | 1 | 1 | 2 |
| Suicidio | 2 | 0 | 0 |
| Fibrosis idiopática pulmonar | 1 | 0 | 0 |
| Mielodisplasia | 1 | 1 | 0 |
| Necrosis distal de pie | 0 | 1 | 0 |
| Gastroenteritis aguda | 0 | 0 | 0 |
| Pancreatitis aguda | 0 | 0 | 1 |
| Úlcera péptica | 0 | 0 | 1 |
| Causa desconocida | 2 | 2 | 2 |
SED: síncope de etiología desconocida; SHO: síncope por hipotensión ortostática; SVV: síncope vasovagal.
Características clínicas según la mortalidad durante el seguimiento. Análisis univariable y multivariable entre dichas características y la mortalidad
| Sin muerte (n=550) | Muertes (n=39) | p | HR (IC95%) | p | HR (IC95%) | p | |
|---|---|---|---|---|---|---|---|
| Edad (años) | 50 [33-64] | 71 [59-79] | 0,0001 | 1,075 (1,048-1,103) | 0,0001 | 1,062 (1,034-1,090) | 0,0001 |
| Varones | 254 (46,2) | 22 (56,4) | 0,25 | 0,728 (0,387-1,372) | 0,326 | ||
| Hipertensión arterial | 132 (24) | 15 (38,5) | 0,021 | 2,146 (1,123-4,101) | 0,021 | 0,546 (0,263-1,130) | 0,100 |
| Diabetes | 42 (7,6) | 12 (30,8) | 0,0001 | 6,536 (3,260-13,103) | 0,0001 | 2,683 (1,309-5,500) | 0,007 |
| Fibrilación auricular | 10 (1,8) | 2 (5,1) | 0,147 | 3,663 (0,881-15,231) | 0,074 | ||
| Número de síncopes previos | 4 [2-8] | 5 [2-15] | 0,31 | 1,004 (0,989-1,020) | 0,566 | ||
| Tiempo de evolución (meses) | 36 [12-120] | 24 [6-60] | 0,16 | 1,000 (0,997-1,002) | 0,730 | ||
| Recurrencia sincopal | 214 (38,8) | 6 (15,8) | 0,004 | ||||
| Diagnóstico final SHO | 54 (9,8) | 11 (28,2) | 4,440 (2,038-9,672) | 0,0001 | 2,466 (1,113-5,465) | 0,026 | |
| Diagnóstico final SED | 106 (19,3) | 13 (19,3) | 3,071 (1,460-6,462) | 0,003 | 2,419 (1,147-5,105) | 0,020 |
HR: hazard ratio; IC95%: intervalo de confianza del 95%; SED: síncope de etiología desconocida; SHO: síncope por hipotensión ortostática.
Los valores expresan n (%), media±desviación estándar o mediana [intervalo intercuartílico]. Se consideró significativos los valores de p < 0,05.
La mediana de tiempo hasta el fallecimiento fue de 51 [27-85] meses, sin diferencias entre varones y mujeres (p=0,19). El tiempo de supervivencia fue de 117 (IC95%, 114,2-119,7) meses. Cuando se analizó por etiología, se observaron diferencias en la mortalidad (p=0,0001) y el tiempo de supervivencia libre de eventos (muerte) (log-rank test [Mantel-Cox], p <0,0001) (tabla 1, figura 3B). Mediante el análisis multivariante, el diagnóstico de SHO y SED se identificaron como marcadores independientes asociados con la mortalidad (tabla 3).
DISCUSIÓNLos principales hallazgos de nuestro estudio son los siguientes: a) los pacientes que padecen síncope de etiología no cardiaca engloban 3 poblaciones diferentes: SVV, SHO y SED; b) la recurrencia sincopal es frecuente y se correlaciona con factores clínicos; c) la probabilidad acumulada de mortalidad fue diferente según la etiología, y d) el estudio de estos pacientes se debe realizar en unidades especializadas.
Al igual que nuestros resultados, se ha señalado una mayor prevalencia de síncope no cardiogénico en mujeres, particularmente si la etiología es SVV4,5,7,12. El sexo también influyó en el tiempo hasta la recurrencia del síncope o la aparición de eventos repetidos. No obstante, la monitorización con Holter insertable habría ampliado la información para poder conocer más acerca de la etiología, sobre todo en los pacientes con SED.
Se ha documentado previamente que la edad está relacionada con la etiología y la recurrencia del síncope7,13; sin embargo, nuestra experiencia previa ha demostrado que la edad no se asocia4. La edad de los pacientes con SVV es similar a la descrita previamente por nuestro grupo y varios otros4,7. Es de destacar que nuestra serie documentó una diferencia de edad significativa entre los pacientes con SVV (más jóvenes) y los pacientes con SHO y SED.
El papel de los factores de riesgo convencionales y su impacto en la recurrencia del síncope es poco conocido. En nuestra serie la prevalencia de diabetes fue mayor en los varones que en las mujeres; sin embargo, se observaron diferencias de edad por sexo entre las 3 etiologías. La prevalencia de diabetes en varones fue similar a la descrita previamente (12,39%)12; a pesar de ello, el estudio de Framingham mostró una prevalencia mucho menor de diabetes en la población tatal con síncope (6,2%) y los pacientes con SVV (6,7%) y SED (4,4%)5. Las razones de esta discrepancia pueden ser variadas y estar relacionadas con el hecho de que el estudio de Framingham se publicó hace varias décadas y la prevalencia de la diabetes ha aumentado en la población general desde entonces14.
Recurrencia del síncopeLa recurrencia anual del síncope fue del 8,7% durante un seguimiento de 4,3 años, y las recidivas se produjeron en el 37,4% de los pacientes; el 76,6% de estas recidivas ocurrieron en pacientes con SVV y SHO, datos similares a lo publicado por otros autores4,15,16, aunque es importante destacar que nuestra población padece una alta probabilidad acumulada de recurrencia sincopal y, por lo tanto, está muy sintomática. Sin embargo, contrasta con la cohorte de población con síncope de Framingham, que tuvo una probabilidad acumulada de recurrencia mucho menor, del 21,6 o el 1,27% por año tras un seguimiento medio de 17 años. Igualmente, se describió que el 17,6% de los pacientes con recurrencias tuvieron únicamente 1 y solo el 4% más de 15. El tiempo de supervivencia libre de recidiva de los 220 pacientes con recidiva fue ciertamente largo, de 82,2 (IC95%, 78-86,4) meses. En estudios previos de nuestro grupo este tiempo fue menor, 50,1 (IC95%, 46-54) meses, pero los datos se referían a toda la población incluida en el estudio, no solo a aquellos con recidiva4.
El número de recidivas sincopales fue superior al descrito previamente por otros investigadores, aunque con tiempos de seguimiento más cortos7. Nuestros hallazgos indican que un tercio de los pacientes remitidos para una evaluación adicional por padecer síncope podrían necesitar terapias dirigidas para evitar recurrencias y creemos que se deberían fomentar futuras investigaciones en este campo.
La carga previa de síncope se ha identificado en otros trabajos como un marcador de recurrencias futuras4,6,17. En nuestra población, tener 5 o más episodios sincopales previos a la inclusión en el registro se asoció de manera independiente con la recurrencia. Otro hecho interesante que se asocia con dichas recurrencias durante el seguimiento fue el sexo, tal y como otros autores confirman4,6,16,18. En nuestra serie, las mujeres tuvieron una mayor probabilidad acumulada de recurrencia y un riesgo de recurrencia 3 veces superior que los varones.
MortalidadSe halló una mortalidad ligeramente superior en los varones, impulsada principalmente por causas no cardiacas. Las razones de este hallazgo siguen sin conocerse. Sin embargo, es plausible que el síncope, especialmente si es recurrente y no está relacionado con una etiología vasovagal, sea simplemente un marcador de fragilidad que identifica a pacientes mayores con múltiples comorbilidades en riesgo de mortalidad por todas las causas. La baja mortalidad y la relación inversa entre recurrencias sincopales y mortalidad hacen sospechar que la relación entre la etiología del síncope y la mortalidad debe establecerse con cautela. Pocos estudios han analizado la probabilidad acumulada de mortalidad de pacientes ambulatorios con síncope no cardiogénico sin ingresos hospitalarios. Yasa et al.8 analizaron una cohorte prospectiva basada en una población de 30.528 individuos de mediana edad dados de alta con el diagnóstico de síncope inexplicable o SHO, aunque tenían una mayor incidencia de enfermedad cardiovascular y mortalidad. Es de destacar que esta población, aunque tenía la misma edad (62±7 frente a 63±7 años), había sido hospitalizada por síncope. Naschitz et al.19 informaron, en una serie de pacientes con hipotensión ortostática, de un mayor riesgo de muerte probablemente relacionado con la gravedad de las comorbilidades, el doble que el de la población total del estudio. Sin embargo, otros estudios no reflejan esta asociación5,20. En el SVV, se encontró una menor mortalidad, lo que está en consonancia con publicaciones previas y corrobora la observación clínica incluida en la guía europea de que los episodios recurrentes son un marcador de un curso benigno1,2,9.
El papel de la edad en la mortalidad se ha descrito previamente en pacientes con síncope de diferentes etiologías, pero no específicamente en pacientes con síncope no cardiogénico21. La diabetes se asoció con la mortalidad de manera independiente en un estudio en pacientes hospitalizados por síncope; en un seguimiento de 27 meses, la probabilidad acumulada de mortalidad fue del 12% y los factores independientes identificados fueron diabetes (HR=2,7; IC95%, 1,4-5,2), tabaquismo (HR=2,8; IC95%, 1,4-5,5) y fibrilación auricular (HR=2,4; IC95%, 1,9-5,4)19. Nuestro hallazgo está en consonancia con un metanálisis univariante que informa de que el efecto del síncope no cardiaco o inexplicable en la mortalidad es mayor según aumentan la edad y las prevalencias de diabetes e hipertensión9.
Finalmente, el SED se asoció de manera independiente con la mortalidad, como ya describieron Ungar et al.20 en pacientes hospitalizados por síncope (odds ratio [OR]=4,6; IC95%, 1,002-21,727; p <0,059). En un estudio poblacional, Sule et al.22 también reportaron el diagnóstico de SED como predictor independiente de mortalidad (HR=1,32; IC95%, 1,09-1,60; p <0,01). Del mismo modo, en nuestro estudio el SHO tuvo la probabilidad acumulada de mortalidad más alta, casi un aumento de 3 veces en comparación con el SVV; dicha asociación ya fue descrita por Masaki et al.23, que reportaron una alta mortalidad en la población de SHO y propusieron la fragilidad de dicha población como posible relación con la mortalidad. Si bien es cierto que la asociación de SED y SHO con la mortalidad puede ser no causal, podría ser un marcador (más que un factor) de riesgo de mortalidad general (no cardiaca). Se debería diseñar un estudio más acorde con este objetivo para poder evaluarlo adecuadamente.
Quizá la conclusión más relevante de nuestro estudio descriptivo de 12 años de inclusión de pacientes es que las unidades de síncope, enormemente difundidas en otros países, han demostrado su utilidad en el estudio y el tratamiento de esta población; sin embargo, en nuestro país hay pocas. La muy baja mortalidad cardiaca observada demuestra que el trabajo diagnóstico inicial dirigido a descartar síncope cardiogénico ha sido el adecuado, dato que pone en valor la enorme importancia de una buena evaluación inicial y la enorme utilidad de estas unidades.
LimitacionesNuestro estudio tiene varias limitaciones: una es la inclusión prospectiva de todos los pacientes consecutivos remitidos a nuestra unidad de síncope, lo que indica un potencial sesgo de selección. Describir un periodo de inclusión desde 2006 a 2018 introduce una limitación obvia, pues en estos 12 años se han producido cambios notables en el estudio diagnóstico de los pacientes con síncope. El análisis de los datos es retrospectivo. Se trata de un estudio unicéntrico de una muestra seleccionada de pacientes remitidos a una unidad de síncope tras descartarse una potencial causa cardiaca. Otra limitación o sesgo es haber seleccionado solo la población perteneciente a nuestra área sanitaria. Habría sido de gran interés incluir una serie de similares características sin antecedentes de síncope para comparar los resultados. El diagnóstico de la causa cardiaca del síncope se había excluido mediante valoración clínica y pruebas diagnósticas realizadas por sus médicos antes de su remisión a la unidad de síncope, por lo que ciertamente el grupo no puede ser homogéneo en cuanto a las pruebas realizadas ni a su interpretación en la unidad de síncope especializada. Se ha cuestionado la reproducibilidad del test en tabla basculante, pero está en línea con nuestras publicaciones anteriores y las pautas de la guía europea de síncope. Un área bajo la curva de 0,67 relativa al punto de corte de 5 síncopes debe reconocerse como relativamente baja. Se intentó juzgar la causa de las muertes desconocidas, pero no se puede descartar la posibilidad de subestimar las muertes súbitas. Creemos que el uso de Holter insertable en nuestra población con SED podría haber mejorado la identificación de la causa del síncope; sin embargo, el 92,5% tenía un ECG normal y el 95% no tenía evidencia de enfermedad cardiaca estructural, por lo que un Holter insertable probablemente no estaba indicado en la mayoría y habría proporcionado muy poco beneficio añadido al diagnóstico.
Kachalia et al.24 describen, en una encuesta realizada en 2015 sobre hospitales de Estados Unidos, que a un 83% de los pacientes con síncope se les realiza un excesivo número de tests diagnósticos. Es un problema cada vez más reconocido el consumo desmedido de recursos médicos para los pacientes con síncope de bajo riesgo25. Los hallazgos de nuestro estudio son aplicables a los pacientes remitidos para una evaluación adicional de síncope inexplicable a una unidad de síncope con experiencia, y pueden no reflejar la situación de una población de pacientes ambulatorios que consultan por síncope.
CONCLUSIONESEl síncope de origen no cardiaco, particularmente el debido a causas reflejas, tiene una probabilidad acumulada de recurrencia anual de aproximadamente el 9%. La recurrencia es mayor en perfiles neuromediados (mujeres jóvenes y con muchos síncopes previos). La mortalidad de esta población se debe principalmente a causas no cardiovasculares y se asocia con un perfil no neuromediado (mayores, diabéticos y etiología de hipotensión ortostática y causas de síncope desconocidas). Las unidades de síncope son extremadamente útiles para estudiar esta población.
FINANCIACIÓNEste estudio no recibió ninguna subvención específica de agencias de los sectores público, comercial o sin ánimo de lucro.
CONTRIBUCIÓN DE LOS AUTORESTodos los autores participaron activamente en el estudio: G. Barón-Esquivias, A.J. Díaz-Martín, M. Quintanilla, C. García-Romero, I. Paneque, C. Rubio-Guerrero, R. Rodríguez-Corredor y J.I. Valle-Racero estudiaron a todos los pacientes en la unidad de síncope, y en relación con otros autores analizaron e interpretaron los datos y redactaron el manuscrito. C.V. Almeida-González, A. Ordóñez, C.A. Morillo, C. Barón-Solís y G. Barón-Esquivias realizaron el análisis estadístico. Todos los autores están de acuerdo con los resultados y el manuscrito final.
CONFLICTO DE INTERESESNo existen relaciones con la industria. No existen conflictos de intereses entre los autores y este trabajo.
- –
Hay pocos estudios sobre la evolución a largo plazo de los pacientes que han ingresado por síncope, y muy pocos han analizado la evolución de los pacientes con síncope que no han precisado ingreso hospitalario. El síncope no cardiaco da lugar a frecuentes visitas médicas y hace gran consumo de recursos. El tratamiento específico para esta población sigue siendo un tema de debate.
- –
La probabilidad acumulada de recurrencia sincopal es crucial para identificar a los pacientes diagnosticados de síncope que van a precisar tratamiento específico.
- –
La mortalidad a largo plazo de la población con síncope de bajo riesgo o no cardiogénico está muy poco descrita y con resultados discordantes.
- –
A veces se describe a la población con síncope no cardiogénico como de bajo riesgo en general y, en nuestra experiencia, hay diferentes etiologías que pueden determinar el riesgo a largo plazo.
- –
En un registro prospectivo a largo plazo con un seguimiento del 100% en un hospital terciario, los pacientes con síncope de etiología no cardiaca tuvieron una significativa probabilidad acumulada de recurrencias y elevada mortalidad, ambas relacionadas con variables clínicas.
- –
La alta probabilidad acumulada de recurrencia y mortalidad encontrada se relaciona con la etiología del síncope, con diferencias significativas entre los síncopes vasovagales, los producidos por hipotensión ortostática y los de etiología desconocida.
- –
Es preciso diseñar estudios clínicos de esta población para confirmar nuestros resultados. Es conveniente difundir la implementación de unidades de síncope.