Se actualizan las características y los resultados del trasplante cardiaco en España con los hallazgos de los procedimientos realizados en 2020.
MétodosSe describen las características de receptores, donantes, procedimiento quirúrgico e inmunosupresión en el año 2020. Se analizan las tendencias de estas características y los resultados (supervivencia) en el último periodo 2011-2019.
ResultadosEn 2020 se han realizado 278 trasplantes cardiacos (un 7,3% menos que el año anterior). Los hallazgos de 2020 confirman las tendencias previas a un aumento de la esternotomía previa, una discreta disminución del trasplante urgente realizado sobre todo con dispositivos de asistencia ventricular, una ligera disminución de la edad del donante con aumento del uso de donantes con parada cardiaca previa y una disminución del tiempo de isquemia. La supervivencia continúa mejorando en los últimos trienios y alcanza el 82,0% al primer año en el trienio 2017-2019.
ConclusionesLa ligera disminución en la actividad del trasplante cardiaco en España en 2020, en relación con la pandemia por SARS-CoV-2, no ha cambiado las principales características del procedimiento. No se detectan cambios en la tendencia a la mejora de la supervivencia de los pacientes trasplantados.
Palabras clave
El Registro Español de Trasplante Cardiaco publica, ininterrumpidamente desde 1991, su informe anual sobre la actividad y los resultados del trasplante cardiaco en España, e incluye a todos los pacientes que han sido intervenidos desde el comienzo de la actividad trasplantadora en España en 1984. Constituye un medio de inestimable valor para detectar problemas y oportunidades en la atención de los pacientes y se ha consolidado como una plataforma estimuladora de la investigación clínica1–3.
En el presente artículo se actualiza la información de años previos, incluidos los procedimientos realizados durante 2020, con especial énfasis en los resultados obtenidos en la última década.
MÉTODOSPacientes y procedimientosLos datos relativos a las características de receptores, donantes, procedimiento quirúrgico, inmunosupresión y resultados de todos los procedimientos se recogen en una base de datos preestablecida en formato electrónico basado en Excel y con acceso online. Para los centros participantes, es obligatoria una actualización de dicha base al menos anual. El Registro Español de Trasplante Cardiaco está anonimizado para pacientes, cuenta con la aprobación de un Comité Ético y está registrado en el Ministerio de Sanidad según lo dispuesto en la Ley Orgánica de Protección de Datos, siendo el titular la Sociedad Española de Cardiología. El mantenimiento de la base de datos, el control de calidad y el análisis estadístico los realiza una organización de investigación externa por contrato. El único cambio significativo en la base de datos actual es el relativo a la edad de corte para definir el trasplante pediátrico, que ahora es 18 años, con lo que se sigue el cambio realizado por la Organización Nacional de Trasplantes, destinado a armonizar nuestros datos con los de los registros internacionales.
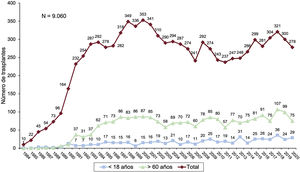
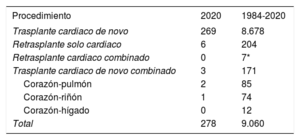
Actualmente hay 19 centros con programa activo de trasplante cardiaco (tabla 1). De ellos, 2 realizan solo trasplante pediátrico (que también se realiza en otros 4 centros con programa de adultos) y 2 centros están habilitados para trasplante cardiopulmonar. Los tipos de trasplante realizados en 2020 y en la serie total se resumen en la tabla 2. Con los 278 trasplantes realizados en 2020 (el 10,4% en receptores menores de 18 años y el 26,9% en receptores mayores de 60), el Registro Español de Trasplante Cardiaco cuenta con 9.060 procedimientos (figura 1). Los resultados relativos al año 2020 se ponen en el contexto de la década previa segmentada en trienios (2011-2013, 2014-2016 y 2017-2019). La evolución temporal del porcentaje de trasplante urgente, el tipo de asistencia circulatoria pretrasplante y la edad del donante se analiza anualmente.
Centros participantes (por orden de realización del primer trasplante) en el Registro Español de Trasplante Cardiaco (1984-2020)
| 1. | Hospital de la Santa Creu i Sant Pau, Barcelona |
| 2. | Clínica Universitaria de Navarra, Pamplona |
| 3. | Clínica Puerta de Hierro-Majadahonda, Majadahonda, Madrid (adulto, cardiopulmonar) |
| 4. | Hospital Marqués de Valdecilla, Santander |
| 5. | Hospital Reina Sofía, Córdoba (adulto y pediátrico) |
| 6. | Hospital Universitario y Politécnico La Fe, Valencia (adulto y pediátrico, cardiopulmonar) |
| 7. | Hospital Gregorio Marañón, Madrid (adulto y pediátrico) |
| 8. | Fundación Jiménez Díaz, Madrid (1989-1994) |
| 9. | Hospital Virgen del Rocío, Sevilla |
| 10. | Hospital 12 de Octubre, Madrid |
| 11. | Hospital Universitario de A Coruña, A Coruña (adulto y pediátrico) |
| 12. | Hospital de Bellvitge, L’Hospitalet de Llobregat, Barcelona |
| 13. | Hospital La Paz, Madrid (pediátrico) |
| 14. | Hospital Central de Asturias, Oviedo |
| 15. | Hospital Clínic, Barcelona |
| 16. | Hospital Virgen de la Arrixaca, El Palmar, Murcia |
| 17. | Hospital Miguel Servet, Zaragoza |
| 18. | Hospital Clínico, Valladolid |
| 19. | Hospital Vall d’Hebron, Barcelona (pediátrico) |
| 20. | Hospital de Gran Canaria Doctor Negrín, Las Palmas de Gran Canaria |
Registro Español de Trasplante Cardiaco (1984-2020). Tipo de procedimiento
| Procedimiento | 2020 | 1984-2020 |
|---|---|---|
| Trasplante cardiaco de novo | 269 | 8.678 |
| Retrasplante solo cardiaco | 6 | 204 |
| Retrasplante cardiaco combinado | 0 | 7* |
| Trasplante cardiaco de novo combinado | 3 | 171 |
| Corazón-pulmón | 2 | 85 |
| Corazón-riñón | 1 | 74 |
| Corazón-hígado | 0 | 12 |
| Total | 278 | 9.060 |
Las variables continuas y categóricas se resumen como media±desviación estándar y porcentajes respectivamente. Las diferencias entre grupos temporales se analizan mediante un test no paramétrico para la tendencia temporal (tau de Kendall) en el caso de variables categóricas y test de ANOVA (análisis de la varianza) con ajuste polinómico para variables continuas. Las curvas de supervivencia se calculan por el método de Kaplan-Meier y la comparación entre ellas, mediante el test de log-rank. Se consideran diferencias significativas las comparaciones con valor de p <0,05.
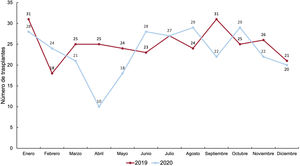
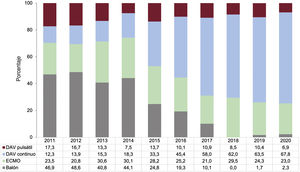
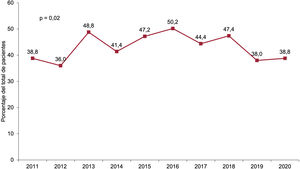
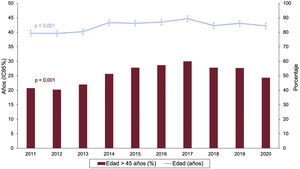
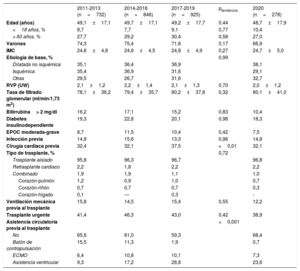
RESULTADOSCaracterísticas de los receptoresEn 2020 se realizaron 278 trasplantes, un 7,3% menos que el año anterior. La caída en el número de trasplantes respecto al año anterior se debió fundamentalmente a la producida durante el mes de abril (figura 2). Las características de los receptores en 2020 y en la década previa se resumen en la tabla 3. En el momento del trasplante, el 10,2% de los receptores tenían menos de 18 años y el 26,9%, más de 60, con una media general de edad de 48,7 años, similar a la de la década previa. El 33,1% eran mujeres. Prácticamente un tercio de los procedimientos se realizaron sobre cardiopatías de etiología diferente de la dilatada isquémica o no isquémica y en pacientes con cirugía cardiaca previa. El 39% de los procedimientos fueron urgentes (tabla 3), realizados con asistencia circulatoria mediante dispositivos de asistencia ventricular en la mayoría de los casos (figura 3). El porcentaje de trasplantes urgentes ha vuelto a los niveles del principio de la década (aproximadamente un 38%), después de un periodo (2013 y 2018) en el que llegaron casi al 50% (figura 4). En la última década no ha habido cambios significativos en las principales características de los receptores, salvo un aumento del porcentaje de pacientes con cirugía cardiaca previa y el cambio en el tipo de asistencia circulatoria previa al trasplante, con la práctica desaparición del balón de contrapulsación y un aumento de los dispositivos de asistencia ventricular, fundamentalmente de flujo continuo (figura 3).
Características del receptor en el Registro Español de Trasplante Cardiaco (2011-2020)
| 2011-2013 (n=732) | 2014-2016 (n=846) | 2017-2019 (n=925) | ptendencia | 2020 (n=278) | |
|---|---|---|---|---|---|
| Edad (años) | 49,1±17,1 | 49,7±17,1 | 49,2±17,7 | 0,44 | 48,7±17,9 |
| <18 años, % | 8,7 | 7,7 | 9,1 | 0,77 | 10,4 |
| > 60 años, % | 27,7 | 29,2 | 30,4 | 0,58 | 27,0 |
| Varones | 74,3 | 75,4 | 71,8 | 0,17 | 66,9 |
| IMC | 24,6±4,8 | 24,6±4,5 | 24,8±4,9 | 0,27 | 24,7±5,0 |
| Etiología de base, % | 0,99 | ||||
| Dilatada no isquémica | 35,1 | 36,4 | 36,9 | 38,1 | |
| Isquémica | 35,4 | 36,9 | 31,6 | 29,1 | |
| Otras | 29,5 | 26,7 | 31,6 | 32,7 | |
| RVP (UW) | 2,1±1,2 | 2,2±1,4 | 2,1±1,3 | 0,70 | 2,0±1,2 |
| Tasa de filtrado glomerular (ml/min/1,73 m2) | 78,1±36,2 | 79,4±35,7 | 80,2±37,8 | 0,32 | 80,1±41,0 |
| Bilirrubina> 2 mg/dl | 16,2 | 17,1 | 15,2 | 0,83 | 10,4 |
| Diabetes insulinodependiente | 19,3 | 22,8 | 20,1 | 0,98 | 18,3 |
| EPOC moderada-grave | 8,7 | 11,5 | 10,4 | 0,42 | 7,5 |
| Infección previa | 14,8 | 15,6 | 13,3 | 0,96 | 14,8 |
| Cirugía cardiaca previa | 32,4 | 32,1 | 37,5 | <0,01 | 32,1 |
| Tipo de trasplante, % | 0,72 | ||||
| Trasplante aislado | 95,8 | 96,3 | 96,7 | 96,8 | |
| Retrasplante cardiaco | 2,2 | 1,8 | 2,2 | 2,2 | |
| Combinado | 1,9 | 1,9 | 1,1 | 1,0 | |
| Corazón-pulmón | 1,2 | 0,9 | 1,0 | 0,7 | |
| Corazón-riñón | 0,7 | 0,7 | 0,7 | 0,3 | |
| Corazón-hígado | 0,1 | — | 0,3 | - | |
| Ventilación mecánica previa al trasplante | 15,8 | 14,5 | 15,4 | 0,55 | 12,2 |
| Trasplante urgente | 41,4 | 46,3 | 43,0 | 0,42 | 38,9 |
| Asistencia circulatoria previa al trasplante | <0,001 | ||||
| No | 65,6 | 61,0 | 59,3 | 68,4 | |
| Balón de contrapulsación | 15,5 | 11,3 | 1,9 | 0,7 | |
| ECMO | 6,4 | 10,8 | 10,1 | 7,3 | |
| Asistencia ventricular | 9,3 | 17,2 | 28,8 | 23,6 |
ECMO: oxigenador extracorpóreo de membrana; EPOC: enfermedad pulmonar obstructiva crónica; IMC: índice de masa corporal; RVP: resistencias vasculares pulmonares.
Los valores expresan porcentaje o media±desviación estándar.
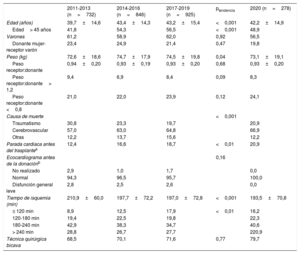
Las características de los donantes y del procedimiento quirúrgico se resumen en la tabla 4. Se mantiene un alto porcentaje de trasplantes con donante mayor de 45 años, que suponen prácticamente la mitad de los casos. No obstante, tras un pico en 2017, en los años siguientes se aprecia una sutil tendencia a la moderación en los trasplantes añosos (figura 5). Persisten las tendencias a un alto porcentaje de trasplante con injertos que han sufrido parada previa al procedimiento y de donantes que han fallecido por accidente cerebrovascular.
Características de los donantes y del procedimiento quirúrgico en el Registro Español de Trasplante Cardiaco (2011-2020)
| 2011-2013 (n=732) | 2014-2016 (n=846) | 2017-2019 (n=925) | ptendencia | 2020 (n=278) | |
|---|---|---|---|---|---|
| Edad (años) | 39,7±14,6 | 43,4±14,3 | 43,2±15,4 | <0,001 | 42,2±14,9 |
| Edad> 45 años | 41,8 | 54,3 | 56,5 | <0,001 | 48,9 |
| Varones | 61,2 | 58,9 | 62,0 | 0,92 | 56,5 |
| Donante mujer-receptor varón | 23,4 | 24,9 | 21,4 | 0,47 | 19,8 |
| Peso (kg) | 72,6±18,6 | 74,7±17,9 | 74,5±19,8 | 0,04 | 73,1±19,1 |
| Peso receptor:donante | 0,94±0,20 | 0,93±0,19 | 0,93±0,20 | 0,68 | 0,93±0,20 |
| Peso receptor:donante> 1,2 | 9,4 | 6,9 | 8,4 | 0,09 | 8,3 |
| Peso receptor:donante <0,8 | 21,0 | 22,0 | 23,9 | 0,12 | 24,1 |
| Causa de muerte | <0,001 | ||||
| Traumatismo | 30,8 | 23,3 | 19,7 | 20,9 | |
| Cerebrovascular | 57,0 | 63,0 | 64,8 | 66,9 | |
| Otras | 12,2 | 13,7 | 15,6 | 12,2 | |
| Parada cardiaca antes del trasplantea | 12,4 | 16,6 | 18,7 | <0,01 | 20,9 |
| Ecocardiograma antes de la donaciónb | 0,16 | ||||
| No realizado | 2,9 | 1,0 | 1,7 | 0,0 | |
| Normal | 94,3 | 96,5 | 95,7 | 100,0 | |
| Disfunción general leve | 2,8 | 2,5 | 2,6 | 0,0 | |
| Tiempo de isquemia (min) | 210,9±60,0 | 197,7±72,2 | 197,0±72,8 | <0,001 | 193,5±70,8 |
| ≤ 120 min | 8,9 | 12,5 | 17,9 | <0,01 | 16,2 |
| 120-180 min | 19,4 | 22,5 | 19,8 | 22,3 | |
| 180-240 min | 42,9 | 38,3 | 34,7 | 40,6 | |
| > 240 min | 28,8 | 26,7 | 27,7 | 220,9 | |
| Técnica quirúrgica bicava | 68,5 | 70,1 | 71,6 | 0,77 | 79,7 |
Los valores expresan porcentaje o media±desviación estándar.
En la última década, el tiempo de isquemia promedio tiende a disminuir debido a un aumento de los procedimientos con tiempos de isquemia cortos (≤ 120 min) a expensas de las intervenciones con tiempos moderadamente largos (180-240 min). En 2020, 4 de cada 5 trasplantes se realizaron con la técnica bicava.
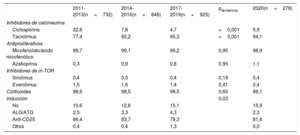
InmunosupresiónLa inmunosupresión de inicio en 2020 reproduce lo observado en el trienio previo 2017-2019 (tabla 5). El uso de la ciclosporina es muy reducido (alrededor del 5%) y limitado prácticamente a casos de efectos adversos con el tacrolimus. Igual puede decirse de la azatioprina, prácticamente testimonial en la última década. En más del 80% de los casos se utilizó inducción previa al trasplante con anticuerpos, para lo que mayoritariamente se usa basiliximab.
Inmunosupresión de inicio en el Registro Español de Trasplante Cardiaco (2011-2020)
| 2011-2013(n=732) | 2014-2016(n=846) | 2017-2019(n=925) | ptendencia | 2020(n=278) | |
|---|---|---|---|---|---|
| Inhibidores de calcineurina | |||||
| Ciclosporina | 22,6 | 7,8 | 4,7 | <0,001 | 5,9 |
| Tacrolimus | 77,4 | 92,2 | 95,3 | <0,001 | 94,1 |
| Antiproliferativos | |||||
| Micofenolato/ácido micofenólico | 99,7 | 99,1 | 99,2 | 0,95 | 98,9 |
| Azatioprina | 0,3 | 0,9 | 0,8 | 0,95 | 1,1 |
| Inhibidores de m-TOR | |||||
| Sirolimus | 0,4 | 0,3 | 0,4 | 0,19 | 0,4 |
| Everolimus | 1,5 | 1,6 | 1,4 | 0,41 | 0,4 |
| Corticoides | 98,6 | 98,5 | 98,5 | 0,60 | 98,1 |
| Inducción | 0,03 | ||||
| No | 10,6 | 12,6 | 15,1 | 15,9 | |
| ALG/ATG | 2,5 | 3,3 | 4,3 | 2,3 | |
| Anti-CD25 | 86,4 | 83,7 | 79,3 | 81,8 | |
| Otros | 0,4 | 0,4 | 1,3 | 0,0 | |
ALG: globulina antilinfocítica; Anti-CD25: basiliximab, daclizumab; ATG: globulina antitimocítica.
Los valores expresan porcentajes.
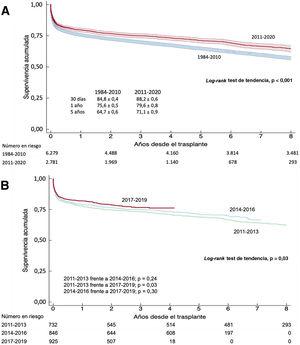
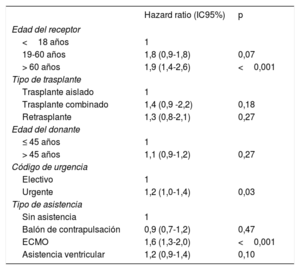
La supervivencia en la última década se sitúa en el 80% en el primer año tras el trasplante y en más del 70% a los 5 años, significativamente superior a la observada en toda la serie anterior (figura 6A). De la última década, el último trienio 2017-2019 muestra una supervivencia significativamente superior al 2011-2013 y numéricamente superior, aunque sin significación estadística, respecto al 2014-2016 (figura 6B). Las supervivencias a 1 año en los trienios 2011-2013, 2014-2016 y 2017-2019 fueron del 77,7, el 78,9 y el 82,0% respectivamente. Se mantienen los principales predictores univariables de mortalidad, básicamente la edad del receptor y el trasplante urgente, a expensas sobre todo de la mayor mortalidad de los pacientes trasplantados en asistencia circulatoria con oxigenador extracorpóreo de membrana (tabla 6).
Análisis univariante de supervivencia según las características basales del receptor, el donante y el procedimiento (2011-2020)
| Hazard ratio (IC95%) | p | |
|---|---|---|
| Edad del receptor | ||
| <18 años | 1 | |
| 19-60 años | 1,8 (0,9-1,8) | 0,07 |
| > 60 años | 1,9 (1,4-2,6) | <0,001 |
| Tipo de trasplante | ||
| Trasplante aislado | 1 | |
| Trasplante combinado | 1,4 (0,9 -2,2) | 0,18 |
| Retrasplante | 1,3 (0,8-2,1) | 0,27 |
| Edad del donante | ||
| ≤ 45 años | 1 | |
| > 45 años | 1,1 (0,9-1,2) | 0,27 |
| Código de urgencia | ||
| Electivo | 1 | |
| Urgente | 1,2 (1,0-1,4) | 0,03 |
| Tipo de asistencia | ||
| Sin asistencia | 1 | |
| Balón de contrapulsación | 0,9 (0,7-1,2) | 0,47 |
| ECMO | 1,6 (1,3-2,0) | <0,001 |
| Asistencia ventricular | 1,2 (0,9-1,4) | 0,10 |
ECMO: oxigenador extracorpóreo de membrana; IC95%: intervalo de confianza del 95%.
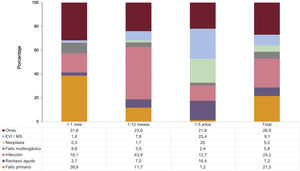
En los primeros 5 años tras el trasplante, casi la mitad de las muertes se producen por fallo primario del injerto y por infecciones (figura 7), concentradas en fallo primario del injerto el primer mes tras el trasplante y las infecciones en el periodo restante del primer año. El rechazo agudo del injerto es una causa relevante de mortalidad entre el primer y el quinto año tras el trasplante (16,4%), solo por detrás del combinado muerte súbita/enfermedad vascular del injerto (25,4%) y de la neoplasia (20,0%). Estas tendencias son similares a las registradas en los últimos análisis del registro.
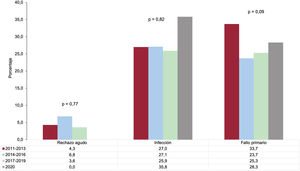
Las tendencias en las causas de muerte tras el trasplante se analizan solo en las producidas el primer año, periodo del que se dispone de información completa de todos los pacientes (figura 8). En la última década se observa una tendencia no significativa a una disminución del fallo primario del injerto como causa de muerte, sobre todo desde 2013, y se mantienen la infección y el rechazo. La muerte por rechazo en el trienio 2017-2019 se ha reducido casi a la mitad respecto al trienio previo, aunque sin significación estadística debido al escaso número de eventos.
DISCUSIÓNEn todos los ámbitos y particularmente el sanitario, 2020ha estado marcado por el impacto de la pandemia por SARS-CoV-2. El trasplante cardiaco no ha sido una excepción y en 2020 el número de procedimientos ha disminuido respecto a 2019. No obstante, cabe destacar que este descenso puede considerarse de escasa magnitud y, además, limitado prácticamente a los meses de abril y mayo (este último con menos intensidad), pues la actividad se recuperó los meses siguientes. Consideramos muy relevantes estos datos, más teniendo en cuenta que la actividad del trasplante depende mucho de la actividad de las unidades de cuidados intensivos, y sin duda habla de la eficacia de un sistema maduro y con una muy alta implicación de todos sus actores.
Las tendencias clínicamente más relevantes en los últimos 10 años referentes a las características de los receptores, y que parecen confirmarse por los datos de 2020, se relacionan con el aumento del porcentaje de pacientes con esternotomía previa, un factor que tiene implicaciones pronósticas4, y el aumento del porcentaje de trasplantes realizados con dispositivos de asistencia ventricular que, precisamente, requieren esternotomía, acompañado por la casi desaparición del balón de contrapulsación como instrumento de asistencia circulatoria previa al trasplante. Por otra parte, el porcentaje de trasplantes realizados con carácter de urgencia muestra un comportamiento bifásico en la última década, con una tendencia ascendente hasta 2016 y descendente a partir de entonces, y particularmente a partir de 2018. Sin duda, en estas tendencias ha influido el cambio de los criterios de inclusión en lista de trasplante urgente de mediados de 2017. Un comportamiento bifásico similar y de explicación menos obvia se observa con la edad del donante, con un pico en 2017 y descenso lentamente progresivo hasta 2020. Este hallazgo puede tener impacto positivo en el pronóstico de nuestros pacientes, sobre todo a medio y largo plazo2. Relacionada con la edad del donante está la causa de muerte, con el accidente cerebrovascular como la principal de ellas. Sin embargo, esta variable muestra una tendencia a la estabilización en los últimos 2 trienios, claramente relacionada con las variaciones descritas en la edad del donante. Por último, en la última década se aprecia un aumento de los procedimientos realizados con tiempos de isquemia muy cortos (≤ 120 min) a expensas de aquellos con isquemias moderadamente largas (180-240 min), lo que puede explicar, al menos en parte, la mejora de resultados en términos de supervivencia evidenciados en nuestro análisis1.
Como en informes previos5,6, se sigue observando una tendencia significativa a la mejora de la supervivencia, que en el último trienio analizado supera el 80% al primer año. Esta mejora debe atribuirse al cambio lentamente progresivo en las características de donantes, receptores y procedimientos quirúrgicos, así como, muy probablemente, a la familiarización de los equipos trasplantadores con el entorno clínico cada vez más complejo del trasplante cardiaco contemporáneo. No obstante, la naturaleza del presente informe impide realizar una investigación más profunda sobre este tema. Por último, en los próximos informes se podrá evaluar el impacto que haya podido tener la pandemia por SARS-CoV-2 en nuestros resultados.
CONCLUSIONESLa actividad del trasplante cardiaco se ha reducido ligeramente en 2020 a consecuencia de la pandemia por SARS-CoV-2. No obstante, los resultados clínicos continúan mostrando una tendencia a la mejora progresiva.
FINANCIACIÓNEl presente artículo no cuenta con financiación.
CONTRIBUCIÓN DE LOS AUTORESTodos los autores han contribuido en la recolección de datos, han revisado críticamente el manuscrito y han dado aprobación para su publicación en el estado actual. F. González-Vílchez se ha responsabilizado de la elaboración del manuscrito.
CONFLICTO DE INTERESESNinguno.
| Centro | Colaboradores |
|---|---|
| Hospital Universitario Marqués de Valdecilla, Santander | Manuel Cobo-Belaustegui, Miguel Llano-Cardenal, José Antonio Vázquez de Prada, Francisco Nistal-Herrera |
| Hospital Universitario Central de Asturias, Oviedo | José Luis Lambert-Rodríguez, Beatriz Díaz-Molina, Cristina Fidalgo-Muñiz |
| Hospital Universitario Virgen del Rocío, Sevilla | Diego Rangel-Sousa, Antonio Grande-Trillo |
| Hospital de la Santa Creu i Sant Pau, Barcelona | Vicens Brossa-Loidi, Sonia Mirabet-Pérez, Laura López, Isabel Zegrí, Marta de Antonio |
| Hospital Clínic Universitari, Barcelona | María Ángeles Castel, Marta Farrero |
| Hospital Universitari de Bellvitge, L’Hospitalet de Llobregat, Barcelona | Nicolás Manito, Carles Díez, Elena García-Romero, Josep Roca |
| Hospital General Universitario Gregorio Marañón, Madrid (adultos) | Javier Castrodeza, Iago Sousa, Zorba Blázquez, Eduardo Zataraín, Jorge García-Carreño, Paula Navas, Miriam Juárez, Carlos Ortiz, Manuel Martínez-Sellés |
| Hospital Univesitari i Politècnic La Fe, Valencia | Mónica Cebrián, Raquel López-Viella, Ignacio Sánchez-Lázaro, Sol Martínez, Víctor Donoso, Luis Martínez |
| Hospital Universitario Reina Sofía, Córdoba | Amador López-Granados |
| Hospital Universitario Puerta de Hierro-Majadahonda, Majadahonda, Madrid | Javier Segovia-Cubero, Francisco Hernández-Pérez, Cristina Mitroi, Mercedes Rivas-Lasarte |
| Hospital Universitario 12 de Octubre, Madrid | María Dolores García-Cosío, Laura Morán-Fernández, Pedro Caravaca, Juan Carlos López-Azor |
| Complejo Hospitalario Universitario de A Coruña, A Coruña | María Jesús Paniagua-Martín, Eduardo Barge-Caballero, Gonzalo Barge-Caballero, David Couto-Mallón, José Cuenca-Castillo, José María Herrera-Noreña |
| Hospital Universitario La Paz, Madrid | Luis García-Guereta Silva, Óscar González-Fernández, Inés Ponz de Antonio, Carlos Labrandero de Lera, Álvarez González-Rocafort, Luz Polo-López |
| Hospital General Universitario Gregorio Marañón, Madrid (infantil) | Manuela Camino-López, Nuria Gil-Villanueva |
| Hospital Clínico Universitario, Valladolid | Luis de la Fuente-Galán, Javier Tobar-Ruiz |
| Hospital Universitario Virgen de la Arrixaca, El Palmar, Murcia | Iris P. Garrido-Bravo, Domingo A. Pascual-Figal, Francisco J. Pastor-Pérez |
| Hospital Universitario Miguel Servet, Zaragoza | Teresa Blasco-Peiró, Ana Pórtoles-Ocampo, María Lasala-Alastuey |
| Clínica Universitaria, Pamplona | Gregorio Rábago-Juan-Aracil, Rebeca Manrique-Antón, Leticia Jimeno-San Martín |
| Hospital Universitario Doctor Negrín, Las Palmas de Gran Canaria | Antonio García-Quintana, María del Val Groba-Marco, Mario Galván-Ruiz |
| Hospital Universitari Vall d’Hebron, Barcelona | Ferrán Gran-Ipiña, Paola Dolader |