Se presentan los datos correspondientes a los implantes de desfibrilador automático implantable (DAI) en España comunicados al Registro Español de Desfibrilador Automático Implantable en el año 2018.
MétodosLos datos de este registro incluyen tanto los primoimplantes como los recambios de generador y se documentan a partir de una hoja de recogida de datos que voluntariamente cumplimentan los centros implantadores.
ResultadosEn el año 2018 se recibieron 6.421 hojas de implante, frente a las 7.077 comunicadas por Eucomed (European Confederation of Medical Suppliers Associations). Esto representa datos del 90,7% de los dispositivos implantados en España. El grado de cumplimiento osciló entre el 99,6% en el campo «nombre del hospital implantador» y el 12,4% en «población de residencia». Comunicaron sus datos al registro 173 hospitales, lo que supone una ligera disminución con respecto a los que participaron en 2017 (181).
ConclusionesEl Registro Español de Desfibrilador Automático Implantable del año 2018 recoge un crecimiento en el número de implantes de DAI después de la reducción observada en 2017 y es el año en que se ha implantado un mayor número de DAI en España. El número total de implantes en España sigue siendo muy inferior a la media de la Unión Europea, con importantes diferencias entre comunidades autónomas.
Palabras clave
El desfibrilador automático implantable (DAI) es un tratamiento muy efectivo para interrumpir las arritmias ventriculares y el más eficaz para prevenir la muerte súbita cardiaca. El DAI monitoriza continuamente el ritmo cardiaco y administra un tratamiento en respuesta a una taquicardia que cumple unos criterios de frecuencia cardiaca y duración. Diversas guías de práctica clínica recogen las indicaciones del DAI para el tratamiento de los pacientes con arritmias ventriculares o en riesgo de sufrirlas, e incluyen tanto la prevención primaria como la secundaria de muerte súbita1–3. La muerte súbita cardiaca tiene un gran impacto socioeconómico y, pese a no conocerse la incidencia real en nuestro país, la incidencia estimada en Europa es de 400.000 muertes anuales4, un 40% de los casos antes de los 65 años.
La Sección de Electrofisiología y Arritmias de la Sociedad Española de Cardiología (SEC) publica el Registro Español de Desfibrilador Automático Implantable desde el año 20055–7. En este artículo se presentan los datos correspondientes a 2018. En él han colaborado la mayoría de los centros que implantan DAI en España. Como cada año, se repasan las indicaciones, las características clínicas de los pacientes, los datos de implante, los tipos de dispositivos, la programación y las complicaciones durante el procedimiento.
MÉTODOSEl registro se basa en la información que los centros cumplimentan de modo voluntario durante el implante del dispositivo, tanto de los primoimplantes como de los recambios. Un equipo formado por un técnico, un informático de la SEC y un miembro de la Sección de Electrofisiología y Arritmias de la SEC introduce la información en la base de datos. La depuración de los datos corre a cargo del técnico y el primer autor y todos los autores de este trabajo se encargaron de realizar el análisis de los datos y son los responsables de esta publicación.
Los datos poblacionales para cálculos de tasas, tanto nacionales como por comunidad autónoma y provincia, se obtuvieron de los datos del Instituto Nacional de Estadística referidos al 1 de enero de 20198. Los datos de este registro se comparan con los proporcionados por Eucomed (European Confederation of Medical Suppliers Associations).
Los porcentajes en cada una de las variables analizadas se calcularon teniendo en cuenta la información disponible sobre la variable de análisis con el número total de implantes. En caso de concurrir varias formas de arritmias registradas, se consideró la más grave.
Análisis estadísticoLos resultados se expresan como media±desviación estándar o mediana [intervalo intercuartílico], según la distribución de la variable. Las variables cuantitativas continuas se analizaron mediante el test de análisis de la varianza o de Kruskal-Wallis y las cualitativas, mediante el test de la χ2. Para analizar el número de implantes y de unidades implantadoras por millón de habitantes, el número total de implantes y el número de implantes por prevención primaria en cada centro, se emplearon modelos de regresión lineal.
RESULTADOSEn total se han recibido 6.421 hojas de implante, frente a las 7.077 comunicadas por Eucomed; por lo tanto, se han recogido datos del 90,7% de los dispositivos implantados en España. El cumplimiento osciló entre el 99,6% en el campo «nombre del hospital implantador» y el 12,4% en la variable «población de residencia».
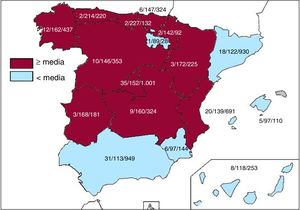
Centros implantadoresHan participado 173 hospitales, algunos menos que en 2017 (181). En la tabla 1 se recogen los datos de los 173 hospitales; 77 de ellos ean centros públicos. El número total de centros implantadores, la tasa por millón de habitantes y el número total de implantes por comunidad autónoma se muestran en la figura 1. Durante 2018, 19 centros implantaron ≥ 100 dispositivos; 82 centros implantaron ≤ 10 y 23 centros, solo 1.
Implantes por comunidad autónoma, provincia y hospital
| Andalucía | ||
| Almería | Hospital Torrecárdenas | 32 |
| Hospital Vithas Virgen del Mar | 2 | |
| Cádiz | Clínica Nuestra Señora de la Salud | 3 |
| Hospital de Jerez | 45 | |
| Hospital Quirón Campo de Gibraltar | 1 | |
| Hospital San Carlos | 7 | |
| Hospital Universitario de Puerto Real | 9 | |
| Hospital Universitario Puerta del Mar | 70 | |
| Córdoba | Hospital de la Cruz Roja de Córdoba | 4 |
| Hospital Universitario Reina Sofía de Córdoba | 66 | |
| Granada | Hospital Campus de la Salud | 10 |
| Clínica Nuestra Señora de la Salud | 17 | |
| Hospital Clínico Universitario San Cecilio | 7 | |
| Hospital Universitario Virgen de las Nieves | 97 | |
| Huelva | Hospital Costa de la Luz | 6 |
| Hospital General Juan Ramón Jiménez | 48 | |
| Jaén | Complejo Hospitalario de Jaén | 44 |
| Málaga | Clínica El Ángel | 4 |
| Clínica Parque San Antonio | 7 | |
| Hospital Internacional Xanit | 7 | |
| Hospital Quirón de Málaga | 2 | |
| Hospital Quirónsalud Marbella | 7 | |
| Hospital Virgen de la Victoria | 238 | |
| Sevilla | Clínica HLA Santa Isabel | 7 |
| Hospital de San Juan de Dios | 1 | |
| Hospital Nisa Aljarafe | 2 | |
| Hospital Nuestra Señora de Valme | 45 | |
| Hospital Quirónsalud Sagrado Corazón | 5 | |
| Hospital San Agustín | 1 | |
| Hospital Virgen del Rocío | 93 | |
| Hospital Virgen Macarena | 62 | |
| Aragón | ||
| Zaragoza | Hospital Clínico Universitario Lozano Blesa | 49 |
| Hospital Miguel Servet | 174 | |
| Hospital Quirónsalud Zaragoza | 2 | |
| Principado de Asturias | Hospital de Cabueñes | 22 |
| Hospital Universitario Central de Asturias | 198 | |
| Islas Baleares | Clinica Quirón Palmaplanas | 7 |
| Clínica Rotger Sanitaria Balear, S.A. | 4 | |
| Hospital Son Llàtzer | 22 | |
| Hospital Universitari Son Espases | 76 | |
| Policlínica Miramar | 1 | |
| Canarias | ||
| Las Palmas | Clínica Santa Catalina | 1 |
| Hospital Dr. Negrín | 51 | |
| Hospital Insular de Gran Canaria | 79 | |
| Hospital Nuestra Señora del Perpetuo Socorro | 2 | |
| Hospital La Paloma | 1 | |
| Santa Cruz de Tenerife | Hospital San Juan de Dios (Tenerife) | 6 |
| Hospital Nuestra Señora de la Candelaria | 66 | |
| Hospital Universitario de Canarias | 47 | |
| Cantabria | Clínica Mompía | 2 |
| Hospital Universitario Marqués de Valdecilla | 130 | |
| Castilla y León | ||
| Ávila | Clínica Santa Teresa | 1 |
| Hospital Nuestra Señora de Sonsoles | 31 | |
| Burgos | Hospital Recoletas Burgos | 3 |
| Hospital Universitario de Burgos (HUBU) | 60 | |
| León | Hospital de León | 62 |
| Salamanca | Complejo Hospitalario de Salamanca | 80 |
| Segovia | Hospital General de Segovia | 2 |
| Valladolid | Hospital Campo Recoletas Grande | 9 |
| Hospital Clínico Universitario de Valladolid | 88 | |
| Hospital Universitario Río Hortega | 17 | |
| Castilla-La Mancha | ||
| Albacete | Hospital General de Albacete | 59 |
| Hospital Quirónsalud Albacete | 1 | |
| Sanatorio Santa Cristina | 2 | |
| Ciudad Real | Hospital General de Ciudad Real | 56 |
| Quirón Ciudad Real | 5 | |
| Cuenca | Hospital Virgen de la Luz | 15 |
| Guadalajara | Hospital General y Universitario de Guadalajara | 32 |
| Toledo | Hospital Nuestra Señora del Prado | 38 |
| Hospital Virgen de la Salud | 116 | |
| Cataluña | ||
| Barcelona | Centro Médico Teknon | 5 |
| Clínica Delfos | 1 | |
| Clínica Quirónsalud Barcelona | 2 | |
| Hospital Clínico de Barcelona | 228 | |
| Hospital de Bellvitge | 160 | |
| Hospital de la Santa Creu i Sant Pau | 141 | |
| Hospital de Sabadell Parc Taulí | 19 | |
| Hospital del Mar | 30 | |
| Hospital El Pilar (Quirónsalud) | 18 | |
| Hospital General de Catalunya | 6 | |
| Hospital Germans Trias i Pujol | 52 | |
| Hospital Sant Joan de Déu | 9 | |
| Hospital Vall d’Hebron | 129 | |
| Girona | Clínica Girona | 2 |
| Hospital Universitario de Girona Dr. Josep Trueta | 66 | |
| Lleida | Hospital Universitario Arnau de Vilanova | 25 |
| Tarragona | Hospital de Sant Pau i Santa Tecla | 2 |
| Hospital Universitario de Tarragona Joan XXIII | 35 | |
| Comunidad Valenciana | ||
| Alicante | Centro Medico Salus Baleares | 1 |
| Clínica Glorieta | 1 | |
| Clínica Vistahermosa | 7 | |
| Hospital General Universitario de Alicante | 168 | |
| Hospital General Universitario de Elche | 2 | |
| Hospital IMED de Levante | 5 | |
| Hospital Mediterráneo | 2 | |
| Hospital Universitari Sant Joan d’Alacant | 56 | |
| Sanatorio del Perpetuo Socorro | 1 | |
| Castellón | Hospital General Universitari de Castelló | 26 |
| Valencia | Hospital Arnau de Vilanova de Valencia | 3 |
| Hospital Clínico Universitario de Valencia | 65 | |
| Hospital de Manises | 44 | |
| Hospital Francesc de Borja de Gandía | 1 | |
| Hospital General Universitario de Valencia | 78 | |
| Hospital Nisa 9 de Octubre | 1 | |
| Hospital Quirónsalud Valencia | 4 | |
| Hospital Universitari de la Ribera | 52 | |
| Hospital Universitario Dr. Peset | 30 | |
| Hospital Universitario La Fe | 122 | |
| Extremadura | ||
| Badajoz | Hospital Infanta Cristina de Badajoz | 142 |
| Hospital Quirón Clideba | 4 | |
| Cáceres | Clínica San Francisco de Cáceres | 3 |
| Complejo Hospitalario de Cáceres | 32 | |
| Galicia | ||
| A Coruña | Complejo Hospitalario Universitario A Coruña | 163 |
| Complejo Hospitalario Universitario de Santiago | 105 | |
| Hospital Modelo | 2 | |
| Hospital Quirónsalud A Coruña | 8 | |
| Lugo | Hospital Universitario Lucus Agusti | 25 |
| Ourense | Complejo Hospitalario de Ourense | 17 |
| Pontevedra | Complejo Hospitalario de Pontevedra | 2 |
| Hospital Álvaro Cunqueiro (CHUVI) | 89 | |
| Hospital Montecelo | 1 | |
| Hospital Nuestra Señora de Fátima | 4 | |
| Hospital Povisa | 19 | |
| La Rioja | Hospital San Pedro | 28 |
| Comunidad de Madrid | Clínica La Luz | 9 |
| Clínica La Milagrosa | 1 | |
| Clínica Moncloa | 16 | |
| Clínica Ruber | 1 | |
| Clínica Universitaria de Navarra de Madrid | 1 | |
| Fundación Hospital Alcorcón | 22 | |
| Fundación Jiménez Díaz | 73 | |
| Grupo Hospital de Madrid | 11 | |
| Hospital 12 de Octubre | 99 | |
| Hospital Central de la Defensa | 27 | |
| Hospital Clínico San Carlos | 132 | |
| Hospital de Fuenlabrada | 25 | |
| Hospital de Torrejón | 10 | |
| Hospital del Henares | 9 | |
| Hospital General de Villalba | 1 | |
| Hospital General Universitario Gregorio Marañón | 71 | |
| Hospital Infanta Leonor | 37 | |
| Hospital Universitario La Zarzuela | 1 | |
| Hospital Los Madroños | 2 | |
| Hospital Nisa Pardo de Aravaca | 3 | |
| Hospital Quirón Madrid | 4 | |
| Hospital Quirón San Camilo | 3 | |
| Hospital Quirónsalud Sur Alcorcón | 1 | |
| Hospital Ramón y Cajal | 100 | |
| Hospital Rey Juan Carlos | 19 | |
| Hospital Ruber Internacional | 1 | |
| Hospital San Rafael | 7 | |
| Hospital Severo Ochoa | 15 | |
| Hospital Universitario de Getafe | 14 | |
| Hospital Universitario La Paz | 122 | |
| Hospital Universitario Puerta de Hierro Majadahonda | 156 | |
| Hospital Virgen de la Paloma | 2 | |
| Hospital Virgen del Mar | 2 | |
| Hospital Vithas Nuestra Señora de América | 2 | |
| Sanatorio San Francisco de Asís | 2 | |
| Región de Murcia | Hospital General Universitario Morales Meseguer | 8 |
| Hospital General Universitario Reina Sofía Murcia | 15 | |
| Hospital General Universitario Santa Lucía | 33 | |
| Hospital La Vega-HLA | 4 | |
| Hospital Rafael Méndez | 21 | |
| Hospital Universitario Virgen de la Arrixaca | 63 | |
| Comunidad Foral de Navarra | Clínica Universidad de Navarra | 29 |
| Hospital de Navarra | 63 | |
| País Vasco | ||
| Álava | Hospital Universitario de Áraba | 44 |
| Guipúzcoa | Hospital Universitario de Donostia | 150 |
| Vizcaya | Hospital de Basurto | 59 |
| Hospital de Cruces | 55 | |
| Hospital de Galdakao-Usansolo | 15 | |
| IMQ Zorrotzaurre | 1 | |
| No definido | 51 | |
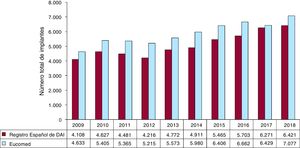
Durante 2018 el total de implantes (primoimplantes y recambios) fue 6.421, dato que expresa un aumento en comparación con 2017 (6.273). En la figura 2 se recoge el número total de implantes comunicados al registro y los estimados por Eucomed en los últimos 10 años. Por lo tanto, las cifras de 2018 representan un incremento real en el número de implantes de DAI en España respecto al año precedente (7.077 en 2018 y 6.429 en 2017 según datos de Eucomed).
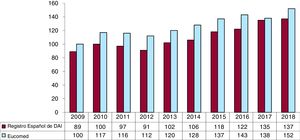
La tasa total de implantes registrados fue 137/millón de habitantes; según los datos de Eucomed, 152. Este valor es similar al del año precedente (135/millón de habitantes en 2017), pero muy inferior a la tasa media de implantes de DAI en Europa (306/millón de habitantes en 2018), si bien es cierto que la tasa en Europa ha caído por primera vez. En la figura 3 se refleja la evolución en la tasa de implantes por millón de habitantes durante los últimos 10 años según los datos del registro y de Eucomed.
En el 99,6% de los casos se dispone del dato del hospital donde se ha realizado el implante (tabla 1). La mayoría de los procedimientos, 5.693 (92%), se han realizado en centros sanitarios públicos.
Primoimplantes frente a recambiosEsta información está disponible en 5.451 formularios (83%). Los primoimplantes fueron 3.899, lo que representa el 71,5% del total (el 71,4% en 2017, el 66,8% en 2016, el 71,8% en 2015 y el 72,6% en 2014). La tasa de primoimplantes por millón de habitantes fue de 83,4 (76,5 en 2017, 65,5 en 2016, 75,1 en 2015 y 79,0 en 2014).
Edad y sexoLa media de edad del total de pacientes fue 62,4±13,5 (7-97) años en 2018, en comparación con 62,6±13,4 (6-90) en 2017, 62,7±13,4 (6-90) en 2016, 62,8±13,3 (6-89) en 2015 y 61,8±13,7 (7-94) en 2014. En los primoimplantes, 61,2±13,3 años. Los varones fueron amplia mayoría: el 82,0% de todos los pacientes y el 82,4% de los primoimplantes.
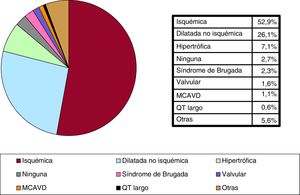
Cardiopatía de base, fracción de eyección del ventrículo izquierdo, clase funcional y ritmo de baseLa cardiopatía más frecuente en primoimplantes fue la isquémica (52,9%), seguida de la miocardiopatía dilatada (26,1%) y la hipertrófica (7,1%), el grupo de alteraciones eléctricas primarias —síndrome de Brugada y síndrome de QT largo— (2,9%), las valvulopatías (1,6%) y la miocardiopatía arritmogénica del ventrículo derecho (1,1%) (figura 4).
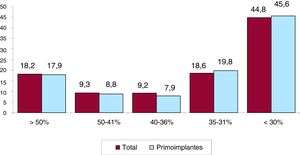
Hay datos de función sistólica en el 66,5% de los casos. El 18,2% de los pacientes tenía una fracción de eyección del ventrículo izquierdo> 50%; el 9,3%, de un 50-41%; el 9,2%, de un 40-36%; el 18,6%, de un 35-31%, y el 44,8%, ≤ 30% (figura 5). La distribución es similar cuando se analizan por separado los primoimplantes y los recambios de DAI.
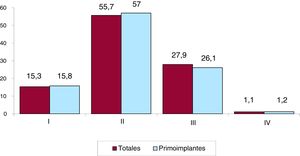
En el 45,2% de formularios registrados se consignó la clase funcional de la New York Heart Association (NYHA). La mayoría de los pacientes se encontraban en NYHA II (55,7%) y el resto, en NYHA III (27,9%), NYHA I (15,3%) y NYHA IV (1,1%). También en esta variable la distribución entre el total y los primoimplantes es similar (figura 6).
Con datos del 69,4% de los formularios, el ritmo de base fue mayoritariamente sinusal (77,1%), seguido por fibrilación auricular (18,0%) y ritmo de marcapasos (4,4%). Los demás pacientes mostraban otros ritmos (aleteo auricular y otras arritmias).
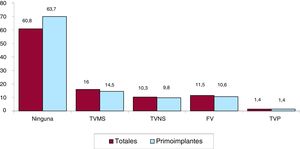
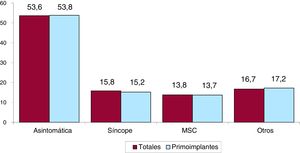
Arritmia clínica que motivó el implante, forma de presentación y arritmia inducida en el estudio electrofisiológicoHay datos de la arritmia clínica en el 69,9% de los formularios remitidos al registro. En primoimplantes, la mayoría de los pacientes no tenían arritmias clínicas documentadas (63,7%); el 14,5% mostró taquicardia ventricular monomorfa sostenida; el 9,8%, taquicardia ventricular no sostenida y el 10,6%, fibrilación ventricular. En el grupo total, los pacientes sin arritmia clínica documentada fueron el 63,7% (figura 7). La presentación clínica más frecuente, tanto en el grupo de total de implantes como en el de primoimplantes (con el 56,1% de respuestas completadas), fue la ausencia de síntomas, seguida de síncope, muerte súbita y «otros síntomas» (figura 8).
En el 57,5% de los formularios del registro se aportaron datos del estudio electrofisiológico. Este se realizó en 312 casos (8,5%), mayoritariamente en pacientes con cardiopatía isquémica, miocardiopatía dilatada y en el 33,5% de los pacientes con síndrome de Brugada. La taquicardia ventricular monomorfa sostenida fue la arritmia inducida con mayor frecuencia (27,6%), seguida de la taquicardia ventricular no sostenida (16,8%), la fibrilación ventricular (14,1%) y, en menor medida, otras arritmias (4,6%). No se indujo ninguna arritmia en el 36,9% de los estudios electrofisiológicos.
Historia clínicaDel total de formularios, el 38,6% aportaba historia clínica. Según ellos, presentaban hipertensión arterial el 57%; hipercolesterolemia, el 48%; tabaquismo, el 35%; diabetes mellitus, el 30%; antecedentes de fibrilación auricular, el 27%; antecedentes familiares de muerte súbita, el 9%; insuficiencia renal, el 15%, y antecedentes de accidente cerebrovascular, el 6%.
Respecto a la anchura del QRS, se dispone de datos en el 43,5% de los primoimplantes (media, 124 ms). De ellos, en el 39% fue> 140ms, y el 88,7% de estos llevaban un desfibrilador resincronizador (DAI-terapia de resincronización cardiaca [TRC]).
IndicacionesLa indicación del dispositivo a lo largo de los años se refleja en la tabla 2. En 2018 hay datos del 62,6% de los registros. La cardiopatía isquémica es la indicación más frecuente y supone el 53,8% de todos los primoimplantes en 2018. Entre los pacientes con cardiopatía isquémica, la indicación más frecuente es la prevención primaria (39%). La segunda causa es la miocardiopatía dilatada (un 29% de todos los primoimplantes). En las cardiopatías menos habituales, la indicación más frecuente es la prevención primaria.
Número de primoimplantes en función del tipo de cardiopatía, la arritmia clínica y la forma de presentación en los años 2014-2018
| 2014 | 2015 | 2016 | 2017 | 2018 | |
|---|---|---|---|---|---|
| Cardiopatía isquémica | |||||
| MS recuperada | 141 (6,7) | 200 (11,9) | 135 (10,4) | 101 (6,5) | 165 (10,6) |
| TVMS sincopal | 173 (10,6) | 243 (14,5) | 142 (10,9) | 135 (8,7) | 92 (5,9) |
| TVMS no sincopal | 108 (6,6) | 121 (7,2) | 226 (17,3) | 212 (13,7) | 231 (14,9) |
| Síncope sin arritmia | 70 (4,3) | 174 (10,4) | 31 (2,4) | 61 (3,9) | 62 (3,9) |
| Indicación profiláctica | 740 (45,5) | 804 (48,9) | 650 (49,9) | 603 (39,0) | 793 (50,8) |
| No consta/no clasificable | 393 (24,8) | 158 (9,4) | 121 (9,3) | 434 (28,0) | 217 (13,9) |
| Subtotal | 1.625 | 1.672 | 1.305 | 1.546 | 1.560 |
| Miocardiopatía dilatada | |||||
| MS recuperada | 25 (6,8) | 63 (6,5) | 51 (5,9) | 61 (7,3) | 47 (5,6) |
| TVMS sincopal | 72 (8,5) | 67 (6,9) | 43 (5,0) | 65 (7,8) | 39 (4,8) |
| TVMS no sincopal | 111 (13,4) | 113 (11,7) | 91 (10,5) | 100 (12,0) | 53 (6,6) |
| Síncope sin arritmia | 37 (4,3) | 66 (6,8) | 59 (6,8) | 30 (3,6) | 26 (3,3) |
| Indicación profiláctica | 400 (47,0) | 459 (47,6) | 550 (63,5) | 341 (41,0) | 355 (44,2) |
| No consta/no clasificable | 173 (20,3) | 196 (20,3) | 72 (8,3) | 233 (28,7) | 283 (35,2) |
| Subtotal | 851 | 964 | 866 | 830 | 803 |
| Valvulopatía | |||||
| MS recuperada | 11 (9,0) | 19 (14,4) | 12 (10,5) | 5 (5,3) | 9 (9,8) |
| TVMS | 38 (31,5) | 33 (25,0) | 28 (24,5) | 22 (23,2) | 24 (26,1) |
| Síncope sin arritmias | 7 (5,7) | 13 (9,9) | 9 (7,9) | 5 (5,3) | 5 (5,4) |
| Indicación profiláctica | 46 (37,7) | 55 (41,7) | 52 (45,6) | 46 (48,4) | 37 (40,2) |
| No consta/no clasificable | 20 (16,4) | 12 (9,9) | 13 (11,4) | 17 (17,9) | 17 (18,5) |
| Subtotal | 126 | 132 | 114 | 95 | 92 |
| Micardiopatía hipertrófica | |||||
| Prevención secundaria | 62 (25,8) | 60 (24,3) | 49 (20,3) | 49 (21,5) | 48 (19,2) |
| Indicación profiláctica | 166 (69,2) | 179 (72,5) | 176 (70,3) | 166 (72,8) | 198 (79,2) |
| No consta/no clasificable | 12 (5,0) | 8 (3,2) | 16 (6,6) | 13 (5,7) | 4 (1,6) |
| Subtotal | 240 | 247 | 241 | 228 | 250 |
| Síndrome de Brugada | |||||
| MS recuperada | 8 (13,7) | 7 (15,9) | 16 (24,2) | 11 (15,5) | 14 (18,9) |
| Implante profiláctico en síncope | 17 (29,3) | 14 (31,8) | 10 (15,2) | 16 (22,5) | 14 (18,9 |
| Implante profiláctico sin síncope | 22 (37,9) | 12 (27,3) | 35 (53,0) | 38 (53,5) | 14 (18,9) |
| No consta/no clasificable | 11 (18,9) | 11 (25,0) | 5 (7,6) | 6 (8,4) | 17 (23,0) |
| Subtotal | 60 | 47 | 66 | 71 | 74 |
| MCAVD | |||||
| MS recuperada | 6 (13,3) | 8 (20,5) | 2 (4,3) | 3 (12,5) | 4 (10,3) |
| TVMS | 16 (35,5) | 17 (41,4) | 25 (54,3) | 7 (29,1) | 16 (41,0) |
| Implante profiláctico | 16 (35,5) | 14 (34,1) | 18 (39,1) | 10 (41,6) | 14 (35,9) |
| No consta/no clasificable | 7 (15,5) | 2 (4,8) | 1 (2,2) | 4 (16,6) | 5 (12,8) |
| Subtotal | 45 | 41 | 46 | 24 | 39 |
| Cardiopatías congénitas | |||||
| MS recuperada | 5 (13,9) | 9 (27,3) | 4 (12,1) | 6 (12,0) | 7 (15,2) |
| TVMS | 7 (19,4) | 9 (27,3) | 10 (30,3) | 10 (20,0) | 14 (30,4) |
| Implante profiláctico | 15 (41,7) | 12 (36,4) | 12 (36,4) | 29 (58,0) | 21 (45,6) |
| No consta/no clasificable | 9 (25,0) | 3 (36,4) | 7 (21,2) | 5 (10,0) | 4 (8,7) |
| Subtotal | 36 | 33 | 33 | 50 | 46 |
| Síndrome de QT largo | |||||
| MS recuperada | 19 (70,4) | 8 (38,1) | 10 (30,3) | 15 (48,4) | 9 (24,3) |
| Implante profiláctico | 5 (18,5) | 12 (54,5) | 15 (45,5) | 12 (38,7) | 18 (48,6) |
| No consta/no clasificable | 3 (11,1) | 2 (9,1) | 8 (24,2) | 4 (12,9) | 10 (27,3) |
| Subtotal | 26 | 22 | 33 | 31 | 37 |
MCAVD: miocardiopatía arritmogénica de ventrículo derecho; MS: muerte súbita; TVMS: taquicardia ventricular monomorfa sostenida.
Los valores expresan n (%).
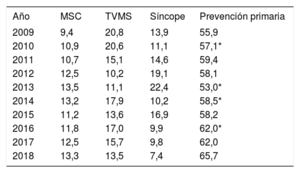
En el 62,6% de los formularios registrados se identificó la indicación del implante. El mayor número de primoimplantes se indicó para prevención primaria (65,7%), en proporción que ha ido aumentando poco a poco a lo largo del registro (tabla 3).
Evolución de las principales indicaciones de desfibrilador automático implantable (porcentaje de primoimplantes, 2009-2018)
| Año | MSC | TVMS | Síncope | Prevención primaria |
|---|---|---|---|---|
| 2009 | 9,4 | 20,8 | 13,9 | 55,9 |
| 2010 | 10,9 | 20,6 | 11,1 | 57,1* |
| 2011 | 10,7 | 15,1 | 14,6 | 59,4 |
| 2012 | 12,5 | 10,2 | 19,1 | 58,1 |
| 2013 | 13,5 | 11,1 | 22,4 | 53,0* |
| 2014 | 13,2 | 17,9 | 10,2 | 58,5* |
| 2015 | 11,2 | 13,6 | 16,9 | 58,2 |
| 2016 | 11,8 | 17,0 | 9,9 | 62,0* |
| 2017 | 12,5 | 15,7 | 9,8 | 62,0 |
| 2018 | 13,3 | 13,5 | 7,4 | 65,7 |
MSC: muerte súbita cardiaca; TVMS: taquicardia ventricular monomorfa sostenida.
Se consignó el lugar de implante y el especialista que lo realizó en el 69,4% de los formularios. En el 82,4%, el lugar predominante fue el laboratorio de electrofisiología, seguido del quirófano (14,3%). Los electrofisiólogos realizaron el 77,9% de los implantes; los cirujanos, el 9,3%, y de manera conjunta, el 8,1%. Otros especialistas e intensivistas estuvieron implicados en el 2,6 y el 2,1% respectivamente.
Localización del generadorConsta el dato de localización del generador en el 70,2% de los primoimplantes de dispositivos. Fue subcutánea en el 91,8% de los casos y subpectoral en el 8,2% restante. Del total de dispositivos, fueron el 91,3 y el 8,7% respectivamente.
Tipo de dispositivoLa tabla 4 muestra el tipo de dispositivo implantado. Esta información consta en el 91,6% de los formularios reportados al registro. En 2018, los primoimplantes de desfibrilador subcutáneo han sido el 6,0% (el 5,3% en 2017 y el 6,4% en 2016).
Distribución en porcentaje de los tipos de dispositivo implantados (2014-2018)
| Tipo de dispositivo | Totales | Primoimplantes | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 2014 | 2015 | 2016 | 2017 | 2018 | 2014 | 2015 | 2016 | 2017 | 2018 | |
| Subcutáneo | 3,6 | 3,8 | 4,4 | 2,4 | 6,4 | 5,3 | 6,0 | |||
| Monocameral | 48,8 | 48,6 | 45,4 | 45,7 | 46,6 | 48,8 | 50,4 | 48,4 | 49,4 | 50,1 |
| Bicameral | 17,4 | 14,5 | 13,7 | 15,0 | 15,0 | 17,4 | 13,2 | 13,0 | 14,1 | 13,4 |
| Resincronizador | 33,7 | 35,7 | 37,3 | 35,7 | 34,0 | 33,7 | 33,9 | 32,1 | 31,5 | 30,6 |
La causa más frecuente de reemplazo fue el agotamiento de la batería (79,3%); a causa de complicaciones, se realizó el 9,1% de los recambios (el 10,5% en 2017 y el 8,8% en 2016), y el cambio de indicación ocurrió en el 11,5%. De los 818 recambios en los que se obtuvo respuesta, el 2,4% se realizó antes de los 6 meses.
Hay datos del estado de los electrodos en el 56,1% de los formularios; el 4,6% eran disfuncionantes (40 registros) y se explantaron en el 12,5% de los casos en que se registró esta información.
Programación de los dispositivosCon datos del 49,3% de implantes, la programación más empleada fue VVI (54,52%), seguida de los modos DDD (28,5%), VVIR (6,3%), DDDR (4,7%) y otros (6,0%).
Se realizo al menos un test de inducción de fibrilación ventricular en 249 pacientes, el 5,8% (5,3 en 2017 y 4,1% en 2016) de un total de 4.322 registros que facilitaron este dato. El número medio de choques fue de 1,1, por lo que en la inmensa mayoría de los casos no se calculaba el umbral.
ComplicacionesSe han registrado datos de complicaciones en el 77,2% de los formularios. Se describieron 25 complicaciones: 10 disecciones del seno coronario, 2 taponamientos, 9 fallecimientos y 4 no especificadas. La tasa de muertes fue del 0,2%, lo que supone un aumento respecto a los 3 años anteriores (el 0,09% en 2017 y 0,02% en 2016), aunque se mantienen unos números muy bajos.
DISCUSIÓNDurante 2018 se ha logrado obtener información de la gran mayoría de los implantes realizados en España, con una tasa de datos superior al 90% si se compara con los presentados por Eucomed. Eso es, en parte, por el trabajo realizado desde la SEC, pero fundamentalmente gracias a la colaboración de los centros implantadores.
Comparación con el registro de años anterioresLa SEC es modélica en la publicación de datos de actividad. Se cuenta con datos del registro publicados de manera sistemática desde 20055. Durante 2018 se ha recuperado un ligero crecimiento en el número de unidades, mientras que en Europa el número de unidades se ha mantenido estable9, lo que nos permite reducir, aunque sea ligeramente, la diferencia con otros países de nuestro entorno. La tasa global de implantes por millón de habitantes ha sido de 152 en 2018 (frente a 138 en 2017), mientras que en Europa se ha bajado de 311 en 2017 a 306 en 2018.
También se aprecia un ligero incremento en los implantes en prevención primaria, que llegan este año al 65,7% (tabla 3), lo que nos acerca también (aunque sea ligeramente) al marco europeo10.
Finalmente, el porcentaje de DAI subcutáneo en 2018 fue del 6,0%, valor ligeramente superior al de 2017 (5,3%), aunque todavía inferior al de 2016 (6,4%). Esta cifra parece discreta para una terapia con tantas ventajas potenciales11.
La cardiopatía de base más frecuente en 2018 continúa siendo la cardiopatía isquémica (52,9%), seguida de la miocardiopatía dilatada (26,1%). Este año parece haberse recuperado un poco el implante en prevención primaria en miocardiopatía dilatada, que sufrió una marcada reducción en nuestro país tras la publicación del estudio DANISH12. Este fenómeno se apreció también en otros países europeos en mayor o menor medida13. En opinión de los autores, esta reducción no está justificada con los datos disponibles. En primer lugar, porque la única guía publicada tras los resultados del DANISH mantiene la indicación de implante de DAI en prevención primaria para los pacientes con miocardiopatía dilatada (clase I, nivel de evidencia A)3. Además, los resultados del estudio DANISH no deberían aplicarse a los pacientes que no tienen indicación de resincronización cardiaca (menos de la mitad de los pacientes incluidos en el estudio). En tercer lugar, en el estudio DANISH el beneficio de los pacientes menores de 70 años es claro, y la mayoría de los implantes en prevención primaria están por debajo de esa edad14. Finalmente, los resultados de 2 metanálisis siguen mostrando un beneficio del DAI en esta población de pacientes, con una reducción en el riesgo relativo de muerte del 25%15,16.
Los datos de 2018, en líneas generales, concuerdan con los de años previos. La tasa de implantes en nuestro país sigue por debajo de los valores esperables a la luz de la evidencia científica. En 2010, la tasa de implantes por millón de habitantes en España era aproximadamente la mitad de la europea (116 frente a 248); el año pasado la diferencia con Europa se ha reducido ligeramente 152 frente a 306 implantes por millon9. Es un dato positivo, pero que no debe hacernos olvidar la magnitud de la diferencia en tasa de implantes con otros países de nuestro entorno.
No hay cambios en cuanto a las características epidemiológicas de los pacientes respecto a registros previos. Siguen predominando los pacientes con disfunción ventricular grave y en NYHA II y III. Tampoco en el tipo de especialista que realiza el implante.
Diferencias entre comunidades autónomasComo en años anteriores, los datos del registro de 2018 muestran grandes diferencias en la tasa de implantes por comunidad autónoma. En total, la tasa de implantes en España en el año 2018 fue 137 por millón de habitantes y 152 según los datos de Eucomed, un ligero incremento respecto a los años previos. Por encima de la media se encuentran varias comunidades autónomas: Cantabria (227), Principado de Asturias (214), Extremadura (168), Galicia (162), Castilla-La Mancha (160), Comunidad de Madrid (152), País Vasco (147), Castilla y León (146), Comunidad Foral de Navarra (142) y Comunidad Valenciana (139). Por debajo de la media, Cataluña (122), Canarias (118), Andalucía (113), Región de Murcia (97) y La Rioja (89). Del análisis por comunidades autónomas destaca la gran diferencia entre las tasas mayor y menor, algo difícil de explicar en el marco de un sistema de salud que debería ser homogéneo. Estas diferencias no se explican por el nivel de renta ni por la densidad de población. También llama la atención el caso de Andalucía que, pese a la subida general en toda España, no ha logrado recuperar la tasa de implantes que tuvo en 2016 (124).
Comparación con otros paísesEn el total de países que participan en Eucomed, la tasa de implantes ha descendido de 311/millón de habitantes en 2017 (320 en 2016) a 306 en 2018, incluidos DAI y DAI-TRC. Alemania continúa liderando con 485 dispositivos, mientras que España (152 implantes/millón) es el país con menor número de implantes. Por encima de la media se encuentran: Italia (414), Países Bajos (385), República Checa (381), Dinamarca (359) y Polonia (332). Por debajo de la media, Irlanda (273), Suecia (247), Bélgica (235), Finlandia (235), Noruega (225), Francia (224), Suiza (220), Portugal (219), Reino Unido (207), Grecia (186) y, en último lugar, España (152). La diferencia en la tasa de implantes de España respecto a la media se mantiene en 2018 (152 frente a 306 en compración con 138 frente a 311 en 2017, con 144 frente a 320 en 2016 y 138 frente a 315 en 2015). Este año seguimos lejos del siguiente país, con una marcada diferencia (152 frente a 186).
La tasa de implantes de DAI-TRC en Europa es de 119/millón de habitantes (124 en 2017, 119 en 2016, 126 en 2015, 119 en 2014 y 113 en 2013). Alemania (195 implantes) continúa en primer lugar, mientras que España (50) tiene la tasa más baja.
La proporción de DAI-TRC con respecto al total oscila entre el 39% de Dinamarca y el 87% de la República Checa. La media europea es del 58%. Por encima se encuentran Francia, Portugal, Países Bajos, Reino Unido, Alemania, Italia, Suecia y República Checa. Por debajo del 58%, Dinamarca, Bélgica, Finlandia, Noruega, Suiza, Grecia, Irlanda y Polonia. España tiene una proporción del 49%.
Otros países europeos también muestran diferencias regionales en la tasa de implante de DAI16–18, con causas de compleja explicación. No parecen causas económicas, porque países con menor renta que la española, como Irlanda o Polonia, nos superan ampliamente, incluso en regiones menos favorecidas. Tampoco se puede explicar estas diferencias por la prevalencia de las enfermedades cardiovasculares. Parece que en España los electrofisiólogos no hemos sido capaces de convencer a nuestros colegas clínicos, que realizan la indicación de dispositivos de las virtudes del DAI y su efectividad en reducir la tasa de muerte súbita y global de los pacientes en riesgo.
LimitacionesEl registro de DAI de 2018 recoge más del 90% de los implantes remitidos a Eucomed, aunque la información en general no es completa. No se dispone de datos de todos los campos de la hoja de implante y su cumplimentación es desigual.
Por otra parte, la toma de datos se limita al implante y no hay datos de seguimiento, por lo que el registro de complicaciones puede subestimar el porcentaje real.
Perspectivas futuras del Registro Español de Desfibrilador Automático ImplantableDurante el año pasado se ha logrado recoger información de más del 90% de los dispositivos reportados a Eucomed, un dato satisfactorio, aunque peor que el logrado en 2017. A lo largo de 2019 se ha desarrollado en la SEC y en colaboración con la Agencia Española del Medicamento y Productos Sanitarios una página web para la cumplimentación online de la hoja de implante19. Esta web permitirá el registro en tiempo real tanto de marcapasos como de DAI. Esperamos que este cambio nos permita en el futuro mejorar la calidad del registro y su grado de cumplimentación. También esperamos que la nueva plataforma nos permita realizar estudios prospectivos y mejorar la seguridad de los pacientes afectados por una posible alerta de seguridad.
CONCLUSIONESEl Registro Español de Desfibrilador Automático Implantable del año 2018 recoge más del 90% de los implantes realizados en España. Este año el número de dispositivos ha aumentado y se han reducido las diferencias con otros países de nuestro entorno, aunque de manera discreta. El número total de implantes en España sigue siendo muy inferior a la media de la Unión Europea y persisten las importantes diferencias entre comunidades autónomas.
CONFLICTO DE INTERESESI. Fernández Lozano ha participado en estudios clínicos patrocinados por Medtronic, Abbott, Biotronik y Sorin y tiene becas para fellows patrocinadas por la SEC y la Fundación para la Investigación Cardiovascular. J. Osca Asensi ha participado en estudios clínicos patrocinados por Abbott, Boston y Biotronik. J. Alzueta Rodríguez ha participado en ponencias patrocinadas por Boston y tiene becas para fellows patrocinadas por la Fundación FIMABIS.