La incidencia de la insuficiencia cardiaca (IC) aumenta con la edad, y es la principal causa de hospitalización de los mayores de 75 años1. El primer mes tras el alta es un periodo de especial vulnerabilidad, con una tasa de reingresos por enfermedades del aparato circulatorio (EAC) del 9,7% y una tasa de mortalidad hospitalaria en estos reingresos del 10,4%2. El pronóstico de los pacientes mayores con IC está influido por diferentes variables, como la causa de la enfermedad, la clase funcional o las comorbilidades, y son especialmente relevantes algunos síndromes geriátricos3. Existen pocos trabajos poblacionales que hayan estudiado los reingresos hospitalarios por EAC y la mortalidad hospitalaria de los mayores de 75 años durante en el primer mes de un reingreso tras un alta hospitalaria por IC.
Se realizó un estudio observacional retrospectivo que incluyó a todos los pacientes de edad ≥ 75 años dados de alta de los hospitales de agudos del Sistema Nacional de Salud en España en el periodo 2016-2018 con IC como diagnóstico principal (codificada según la Clasificación Internacional de Enfermedades en su décima revisión [CIE-10], modificación clínica) e incluidos en el Conjunto Mínimo Básico de Datos (CMBD) del Ministerio de Sanidad. Se analizaron los reingresos a 30 días por EAC (capítulo 9 de la CIE-10) y la mortalidad hospitalaria en dichos reingresos.
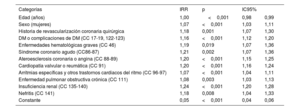
Se incluyó a 178.523 pacientes con una media de edad de 85,1±5,5 años; el 59,2% eran mujeres. Las comorbilidades más frecuentes fueron la insuficiencia renal (40,9%), la diabetes (34,3%), la hipertensión (32,9%) y la cardiopatía valvular y reumática (31,4%). La tasa bruta de reingresos por EAC a los 30 días fue del 9,6%, con un promedio de 1,05 reingresos por paciente. Los predictores de reingreso identificados tras el ajuste multivariable se recogen en la tabla 1. Durante los reingresos, falleció el 34,5% de los pacientes, lo que representa una mortalidad a los 30 días, incluidas las ocurridas durante el evento índice y durante los reingresos en los primeros 30 días, del 14,8%. El modelo de ajuste para la mortalidad hospitalaria a los 30 días mostró poca discriminación (estadístico C de Harrell=0,66). En la tabla 2 se recogen los principales predictores.
Predictores de reingreso hospitalario de pacientes mayores de 75 años con insuficiencia cardiaca a los 30 días tras el evento índice
| Categorías | IRR | p | IC95% | |
|---|---|---|---|---|
| Edad (años) | 1,00 | <0,001 | 0,98 | 0,99 |
| Sexo (mujeres) | 1,07 | <0,001 | 1,03 | 1,11 |
| Historia de revascularización coronaria quirúrgica | 1,18 | 0,001 | 1,07 | 1,30 |
| DM o complicaciones de DM (CC 17-19, 122-123) | 1,16 | <0,001 | 1,12 | 1,20 |
| Enfermedades hematológicas graves (CC 46) | 1,19 | 0,019 | 1,07 | 1,36 |
| Síndrome coronario agudo (CC86-87) | 1,21 | 0,002 | 1,07 | 1,36 |
| Ateroesclerosis coronaria o angina (CC 88-89) | 1,20 | <0,001 | 1,15 | 1,25 |
| Cardiopatía valvular o reumática (CC 91) | 1,20 | <0,001 | 1,16 | 1,24 |
| Arritmias específicas y otros trastornos cardiacos del ritmo (CC 96-97) | 1,07 | <0,001 | 1,04 | 1,11 |
| Enfermedad pulmonar obstructiva crónica (CC 111) | 1,08 | 0,003 | 1,03 | 1,13 |
| Insuficiencia renal (CC 135-140) | 1,24 | <0,001 | 1,20 | 1,28 |
| Nefritis (CC 141) | 1,18 | 0,008 | 1,04 | 1,33 |
| Constante | 0,05 | <0,001 | 0,04 | 0,06 |
CC: condition categories; DM: diabetes mellitus; IC: intervalo de confianza; IRR: razones de tasas de incidencia.
Predictores de mortalidad de pacientes mayores de 75 años a los 30 días de un ingreso hospitalario por insuficiencia cardiaca
| Categorías | HR | p | IC95% | |
|---|---|---|---|---|
| Edad (años) | 1,06 | <0,001 | 1,06 | 1,07 |
| Sexo (mujeres) | 0,97 | 0,004 | 0,95 | 0,99 |
| Número de ingresos a los 30 días | 1,33 | <0,001 | 1,28 | 1,38 |
| Antecedente de cirugía de revascularización coronaria | 2,28 | <0,001 | 2,16 | 2,41 |
| Desnutrición proteicocalórica (CC 21) | 1,25 | <0,001 | 1,17 | 1,33 |
| Enfermedad hepática grave (CC 27-29) | 1,36 | <0,001 | 1,27 | 1,47 |
| Demencia u otros trastornos cerebrales específicos (CC 51-53) | 1,37 | <0,001 | 1,33 | 1,41 |
| Enfermedades psiquiátricas mayores (CC 57-59) | 1,15 | 0,029 | 1,01 | 1,31 |
| Hemiplejía, paraplejía, parálisis, discapacidad funcional (CC 70-74, 103-104, 189-190) | 1,30 | 0,002 | 1,11 | 1,53 |
| Shock cardiogénico | 7,15 | <0,001 | 6,54 | 7,83 |
| Insuficiencia cardiorrespiratoria y shock (CC 84, R09.01 y R0 sin R57) | 1,41 | <0,001 | 1,38 | 1,45 |
| Infarto agudo de miocardio (CC 86) | 1,65 | <0,001 | 1,49 | 1,83 |
| Angina inestable u otras cardiopatías isquémicas agudas (CC 87) | 1,57 | <0,001 | 1,43 | 1,72 |
| Ictus (CC 99-100) | 2,43 | <0,001 | 2,12 | 2,78 |
| Enfermedad vascular y complicaciones (CC 106-108) | 1,09 | <0,001 | 1,05 | 1,14 |
| Neumonía (CC 114-116) | 1,72 | <0,001 | 1,65 | 1,79 |
| Insuficiencia renal (CC 135-140) | 1,46 | <0,001 | 1,43 | 1,49 |
CC: condition categories; HR: hazard ratio; IC95%: intervalo de confianza del 95%.
Las principales conclusiones de este trabajo son: a) los pacientes mayores con IC tienen una alta prevalencia de comorbilidades, tanto cardiovasculares como no cardiovasculares, que influyen en la aparición de eventos a corto plazo; b) la tasa de reingresos por EAC durante el primer mes es elevada (9,6%), y c) la tasa bruta de mortalidad a los 30 días también es elevada (14,8%).
El primer mes tras el alta hospitalaria es un periodo de especial vulnerabilidad, en el que el riesgo de reingreso está particularmente elevado durante la primera semana y se reduce un 50% a partir del día 38 tras el alta, mientras que el riesgo de mortalidad se reduce a la mitad a partir del día 114. El mayor riesgo de mortalidad parece estar relacionado con factores asociados con el propio ingreso hospitalario, como las comorbilidades o los síndromes geriátricos, mientras que el mayor riesgo de reingreso se ha relacionado con otros factores no directamente vinculados al ingreso, como el apoyo social, la cognición o la medicación, y el principal factor es la mala transición de cuidados5. En nuestro trabajo, la edad no se identificó como un factor relevante de los reingresos hospitalarios. La aparición de eventos cardiovasculares agudos en el evento índice, como el shock cardiogénico o el ictus, y el número de reingresos durante el primer mes son los que más directamente se relacionaron con la mortalidad.
Algunos estudios, como el STOP-HF6, han demostrado que la implementación de un programa de seguimiento estrecho durante el primer mes tras un ingreso por IC de pacientes mayores frágiles reduce la tasa de reingresos precoces. Aunque debido a su diseño no puede extraerse de nuestro trabajo dicha conclusión, la inclusión de los pacientes mayores en programas multidisciplinarios de atención a la IC podría contribuir a mejorar el mal pronóstico reflejado por nuestros resultados en vida real en España.
Nuestro estudio tiene algunas limitaciones, al tratarse de una base de datos administrativa procedente del CMBD hospitalario. Al analizar la mortalidad a 30 días, se han podido perder algunos fallecimientos ocurridos en el domicilio de los pacientes tras el alta o fuera del ámbito de los hospitales del Sistema Nacional de Salud, aunque probablemente se trate de un pequeño porcentaje de pacientes. Además, la validez del CMBD es amplia y abarca numerosas condiciones clínicas y su exhaustividad, al incluir todos los casos registrados en los ingresos, compensa dichas limitaciones.
FINANCIACIÓNSin financiación.
CONTRIBUCIÓN DE LOS AUTORESDiseño del estudio y elaboración del manuscrito: A. Esteban-Fernández, M. Anguita-Sánchez, J.L. Bernal. Revisión de datos y análisis estadístico: N. Rosillo, N. del Prado, J.L. Bernal. Revisión, edición y aceptación del manuscrito: todos los autores.
CONFLICTO DE INTERESESLos autores declaran no tener conflictos de intereses con el presente trabajo.