Palabras clave
INTRODUCCIÓN
Los trastornosaneurismáticos de la aorta torácica descendente sonsituaciones de posible peligro para la vida, con un riesgo derotura que depende del diámetro1. Laresección quirúrgica e interposición deprótesis vasculares se ha considerado durante mucho tiempoel patrón de referencia del tratamiento, a pesar delconsiderable riesgo de efectos adversos y complicacionesrelacionados con el traumatismo quirúrgico2. Apesar de los grandes avances recientes en la mejora de latécnica y el cuidado de los pacientes, la morbimortalidadoperatoria continúa siendo elevada. Como resultado de loscambios demográficos en los países occidentales, laedad de la población aumenta, y ello se asocia a diversascomorbilidades que comportan un riesgo inherente y explican enparte la preocupación existente por los resultadosquirúrgicos, con complicaciones perioperatorias quecontribuyen a prolongar la hospitalización y a elevar loscostes3. Como alternativa revolucionaria, hace unadécada surgió el concepto de implantaciónintraluminal de stents en pacientes con enfermedades de la aorta torácica,impulsada por el deseo de evitar los riesgos quirúrgicosmediante el empleo de un abordaje no quirúrgico. Estaestrategia pretende inducir un remodelado reconstructivo de laaorta afectada provocando un proceso de cicatrizaciónnatural mediante la exclusión y la despresurizacióndel saco aneurismático4-6. Aunque los estudiosiniciales sobre la estrategia de implantación destentsintravascularesfueron alentadores en diversas enfermedades3,7-9, losdatos de estudios aleatorizados son aún escasos, y lacrítica de fondo no ha llegado a extinguirse nunca debido ala falta de datos de seguimiento a largo plazo.
Las experienciasclínicas iniciales con la implantación destentsen la aortatorácica se basaron en el empleo de dispositivos artesanalesque eran rígidos y requerían sistemas deaplicación grandes4. Hasta la fecha, variascompañías han obtenido la autorización paracomercializar endoprótesis torácicas en EstadosUnidos y Europa occidental, y es probable que otros dispositivossigan el mismo camino y se introduzcan en elmercado10-13. Aunque cada dispositivo tiene unascaracterísticas únicas, todos ellos utilizan el mismodiseño estructural básico (fig. 1). En general, lasendoprótesis están formadas por un stent (de nitinol o acero inoxidable)recubierto de un tejido (poliéster o polite-trafluoroetileno[PTFE]), con diferentes diseños para facilitar lafijación endoluminal (resortes o púas, con o sinrecubrimiento). La selección de los pacientes enfunción de una anatomía y una afecciónfavorables para el tipo específico de dispositivointravascular es clave para el éxito de laintervención. No todos los pacientes presentan lesiones quepuedan tratarse con una reparación intravascular, y laimplantación de stents en la aorta torácica es técnicamentedifícil y requiere centros dedicados a ello conespecialistas experimentados. Por otra parte, no se han resueltoplenamente algunos de los inconvenientes de los dispositivosintravasculares, como el colapso, la migración o laimplantación imprecisa del dispositivo14. En esteartículo se revisan las indicaciones actuales y los avancesen el campo de la reparación intravascular de la aortatorácica.
Fig.1. Algunos de los stents torácicos actualmenteexistentes para la reparación endoluminal. Zenith TX2 deCook Medical (A); TAG de GORE (B); Valiant de Medtronic AVE (C);Relay Thoracic Stent-Graft de Bolton Medical (D); Endo-Fit deLeMaitre Vascular (E).
RECONSTRUCCIÓN INTRAVASCULAR DE LADISECCIÓN DE LA AORTA TORÁCICA
Laimplantación de stents como opción emergente en ladisección de tipo B
La estrategia detratamiento óptima para los pacientes con disecciónde aorta limitada a la aorta descendente (tipo B de Stanford)continúa siendo objeto de debate15. A pesar delos continuos esfuerzos por mejorar sus resultados, laresección quirúrgica todavía conlleva unamortalidad operatoria de hasta el 27% de los casos electivos y >50% de las disecciones complicadas tratadas deurgencia16. Teniendo en cuenta estas malas perspectivascon la cirugía abierta, hay consenso respecto a que lospacientes con disección aórtica tipo B deben recibirfundamentalmente tratamiento médico, con control estricto dela presión arterial, y se reserva la cirugíaintravascular para el caso de que se produzcan complicaciones (p.ej., dolor recurrente, expansión progresiva de la falsa luz,mala perfusión o rotura inminente)17. En unaserie recientemente publicada de 384 pacientes con disecciónaórtica aguda tipo B del International Registry of AorticDissection (IRAD), el 73% de los pacientes recibieron tratamientomédico, con una mortalidad hospitalaria del10%18. Sin embargo, incluso cuando no hubocomplicaciones en la fase aguda, el pronóstico a largo plazode la disección de tipo B fue preocupante, con una tasa demortalidad a los 3 años de un 20-40% a pesar de tratamientomédico-quirúrgicoóptimo19.
En 1999 sepresentó el concepto de la implantación destentsintravasculares comoopción de tratamiento novedosa, impulsada por la idea desellar el desgarro de entrada proximal, remodelar la aorta y evitarel riesgo de la cirugía abierta20,21. Esteconcepto se basó inicialmente en la observaciónclínica de que los pacientes que presentaban una trombosisespontánea de la falsa luz tenían un mejorpronóstico a largo plazo22. En cambio, se haidentificado que la perfusión de la falsa luz es un factorindependiente predictivo de dilatación progresiva de laaorta y evolución adversa a largo plazo23. Tantolos resultados de los estudios realizados de manera independienteen varios centros como los de los registros multinacionales hancorroborado la factibilidad técnica y la seguridadclínica de la reconstrucción intraluminal de la aortatorácica en la disección de tipo B, aunque los datosfinales de los ensayos aleatorizados todavía no se hanpublicado7-9.
Mecánica de la reparación intravascular en ladisección aórtica
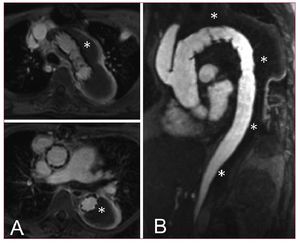
Laevolución natural de la disección aórtica secaracteriza por una expansión continuada de la falsa luz,que comporta un riesgo de rotura tardía24. Elmétodo más eficaz para la exclusión de lafalsa luz en la disección de tipo B consiste en sellar losdesgarros de entrada proximales mediante la implantación deun stent apropiado a las característicasindividuales20,21. La despresurización y lareducción del tamaño de la falsa luz es el efectobeneficioso más importante que se obtiene, idealmenteseguido de una trombosis completa de la falsa luz y un remodeladode toda la aorta afectada por la disección25,26.En situaciones clínicas en las que se produce un colapsodinámico real de la luz, puede corregirse también elsíndrome de mala perfusión con una solaendoprótesis torácica27-29. En pacientesseleccionados, la extensión de un stent sin recubrimiento distal(concepto petticoat)podría potenciar el proceso de remodelado al permitir elcrecimiento de la luz verdadera y restablecer un flujosanguíneo distal (fig. 2)30. De manera similar alas indicaciones anteriormente aceptadas para laintervención quirúrgica, situaciones como el dolorincontrolable, la expansión rápida de la falsa luz,un diámetro > 55 mm y los signos de rotura inminente omala perfusión distal se consideran actualmente indicacionesaceptadas para la implantación de stents en la disecciónaórtica tipo B31-34. Los datos preliminaresindican que la reparación endovascular es mejor que lacirugía abierta en casos complicados de diseccióntipo B en cuanto a la morbilidad hospitalaria y la mortalidadinicial35,36. En general, la paraplejía pareceser muy poco frecuente (0,8%), aunque es sabido que estacomplicación se asocia a una amplia cobertura de la aorta(más de 20 cm) y al uso de múltiples stents7-9. Losresultados del seguimiento a corto plazo son excelentes, con unatasa de supervivencia a 1 año > 90%; los desgarros puedenreadaptarse y los diámetros aórticos disminuyengeneralmente con la trombosis completa de la falsa luz. Esto indicaque la implantación de stents puede facilitar lacicatrización de la disección, a veces en toda laaorta, incluidos segmentos abdominales (fig. 3). Sin embargo, sehan observado endofugas primarias y reperfusiones tardías dela falsa luz de manera ocasional, lo cual subraya la necesidad deun seguimiento estricto con las exploraciones de imagen adecuadas ycon la implantación de nuevos stents en pacientesseleccionados37-39. Para aclarar el papel de lareparación endovascular profiláctica, se espera congran interés los resultados finales del ensayo aleatorizadoINSTEAD, en el que se comparan los resultados del tratamiento de ladisección de tipo B no complicada utilizando laimplantación de un stent Talent más el mejortratamiento médico con los de sólo el mejortratamiento médico40. El análisisprovisional de este estudio no ha mostrado un efecto beneficiosodel tratamiento con implantación de stent en cuanto a la supervivencia enel plazo de 1 año. El tratamiento con implantaciónde stent enla disección de tipo B crónica parece diferir del dela afección aguda, dadas la mayor rigidez de lasláminas de disección y la continua expansiónde la falsa luz. El despliegue de la endoprótesis en ladisección crónica no se centra necesariamente en laexpansión de la luz verdadera, sino que tiene como objetivodespresurizar la falsa luz mediante el fomento de una trombosisprogresiva. Este proceso de remodelado se ve complicado a menudopor la rigidez de las láminas de disección, como serefleja en la mayor cantidad de fallos de la intervención enla disección crónica7. Además, dadala importancia de la selección de los casos por tratar, espreciso tener en cuenta algunas comorbilidades, como los trastornosdel tejido conjuntivo y el estado general de salud. Por ejemplo, enlos pacientes con síndrome de Marfan, las estrategiasintravasculares sólo se justificarían comotratamiento puente para permitir la posterior reparaciónquirúrgica definitiva, pero no han influido en losresultados clínicos inmediatos41,42. Por otraparte, se ha demostrado que el estado de salud general previo altratamiento intravascular influye en la evoluciónclínica observada tras laintervención43.
Fig.2. Tratamiento intravascularde la disección aórtica de tipo B que se asocia a unamala perfusión periférica (A). La combinaciónde imá-genes ilustra el concepto de petticoat comoextensión distal adyuvante con un stent sin recubrimientotras el despliegue de un stent torácico proximal. Es dedestacar que la oclusión del desgarro de entrada proximalfue seguida de una trombosis de la falsa luz torácica (C yD). La extensión del armazón metálico impideel colapso de la luz verdadera y asegura una circulacióndistal normalizada (B).
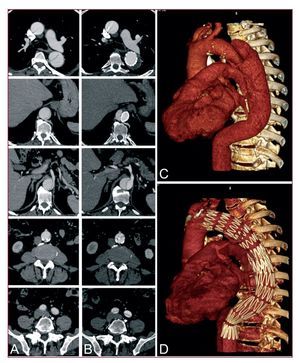
Fig.3. Remodelado aórtico inducido por laimplantación del stent en la disección aguda de tipoB. Obsérvense las comunicaciones entre la luz verdadera y lafalsa a la altura torácica y abdominal (A). Tras laimplantación del stent a través de la entradatorácica proximal, se reconstruye toda la aorta, incluido elsegmento abdominal (B). Con el tiempo, se produce una«cicatrización» de la pared aórticadisecada mediante la reducción progresiva de la falsa luztrombosada (C).
Abordaje intravascular de la aorta proximal
A dos terceraspartes de los pacientes hospitalizados por una disecciónaórtica se les diagnostica una disección tipo A deStanford, caracterizada por una entrada en la aorta ascendente. Laafección distal se observa con frecuencia, con unapropagación de la lámina de disección hacia elcayado aórtico y la aorta descendente en más del 70%de los casos. La disección aguda tipo A constituye unaemergencia médica y requiere una sustituciónquirúrgica rápida de la aorta ascendente; tansólo en casos seleccionados puede ser una opción elempleo exclusivo de un abordaje intravascular de la aorta proximal(fig. 4). Según el registro IRAD, el 92% de los pacientesson aptos para una sustitución de la aorta ascendente; deellos, el 23% necesitó también una sustituciónparcial y el 12%, la sustitución total del cayadoaórtico. En total, el 91% de los pacientes fueron tratadoscon una reparación mediante bypass cardiopulmonar con paradacirculatoria en hipotermia, mientras que en el 52% seutilizó perfusión cerebral anterógrada.Además de una mortalidad hospitalaria del 25% de lospacientes tratados quirúrgicamente, hasta en un 75% de loscasos persiste una falsa luz permeable en el cayado aórtico,lo que obliga a practicar reintervenciones distales en alrededor deuna cuarta parte de los pacientes supervivientes44. A lavista de estas perspectivas pesimistas, el tratamiento de ladisección tipo A debe reconsiderarse, especialmente teniendoen cuenta la tecnología intravascular emergente. Un posibleenfoque sería una intervención híbrida enetapas, con sustitución inicial de la aorta ascendente yempleo simultáneo de un bypass de aorta-tronco innominado,sin necesidad de parada circulatoria en hipotermia, seguido en unaetapa posterior de bypass de la carótida izquierda y endoprótesistransfemoral para la exclusión de la falsa luz distalperfundida45. El objetivo de este planteamiento esevitar la cirugía en el cayado aórtico y susproblemas inherentes y completar en su lugar la reparacióncon una endoprótesis retrógrada. Este enfoqueintravascular híbrido no sólo reduce al mínimoel riesgo de cada paso quirúrgico, sino que tambiénpermite una evaluación cuidadosa de la falsa luz distalantes de la implantación del stent. En este contexto, inclusoes posible aplicar técnicas de una sola etapa, combinando lacolocación de un injerto de tubo en la aorta ascendente conuna transposición simultánea de grandes vasosmediante cirugía abierta y un despliegue anterógradode una prótesis intraluminal a través del cayadoaórtico y la aorta descendente (fig. 5)46. Estemétodo, técnicamente exigente y laborioso, requierela pericia de cirujanos cardiacos y cirujanos vasculares y de unauna adecuada fluoroscopia intraoperatoria, pero carece de laprecisión de una intervención en etapas47.Además, hay cierta resistencia a utilizar laimplantación de una prótesis intraluminal en una solaetapa en la disección aguda de tipo A, pues losmédicos son conscientes de que el tejido frágil o lalámina de disección friable pueden dañarse operforarse fácilmente durante la implantaciónanterograda de un stent intravascular en ausencia de flujo. En la actualidad noexisten endoprótesis diseñadas específicamentepara su uso en la aorta ascendente ni para la corrección delas disecciones. Sin duda, la técnica de implantaciónde stents individualizados abordará estos retos en un futuropróximo. No obstante, el concepto de reparaciónhíbrida en un solo paso con implantaciónanterógrada de stents podría pasar a formar parte del arsenalterapéutico disponible para las disecciones tipo A complejascon peligro para la vida o mala perfusión distal, mientrasque la reparación por etapas con aplicaciónretrógrada del stent parece una mejor opción en situaciones estables(fig. 6).
Fig.4. Exclusión no quirúrgica de un desgarrolocalizado en la aorta descendente. Se introdujoretrógradamente una endoprótesis individualizadacorta, desde la arteria femoral, para cubrir la entrada de lalesión.
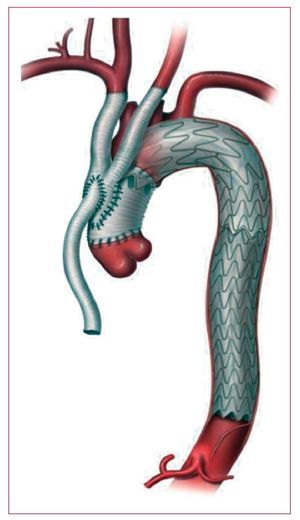
Fig.5. Ilustración de la reparación en una solaetapa en la disección aguda de tipo A, combinando unaintervención abierta para la colocación de un injertode tubo ascendente con una transposición simultáneade los grandes vasos y un despliegue anterógrado de unaprótesis intraluminal a través del cayadoaórtico y la aorta torácica descendente.
Fig.6. Abordaje híbrido en etapas para la disecciónde tipo A, con una intervención abierta inicial para lacolocación de un injerto de tubo ascendente y ladesramificación simultánea del vaso craneal. En unasegunda etapa, se excluyó la falsa luz distal mediante eldespliegue de un stent por vía transfemoral a travésdel cayado aórtico.
TRATAMIENTO INTRALUMINAL DE LOS ANEURISMAS DE LA AORTATORÁCICA DESCENDENTE
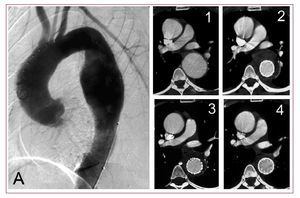
Los aneurismasdegenerativos pueden afectar a uno o varios segmentos de la aortatorácica y se clasifican en función de los segmentosafectados. El 60% de los aneurismas de la aorta torácicaafectan a la aorta ascendente, el 40% están limitadosexclusivamente a la aorta descendente y otro 10% afecta al cayadoaórtico o se extiende a los segmentos abdominales. Laetiología, la evolución natural y las opciones detratamiento difieren para cada uno de estos segmentos48.Estudios observacionales han puesto de manifiesto unaexpansión media de 0,1 cm a 1 año, pero la rapidez decrecimiento fue mayor en los aneurismas que afectan a la aortadescendente en vez de a la ascendente y se aceleró en lospacientes con síndrome de Marfan. En los aneurismas demás de 6 cm de diámetro, el riesgo individual pareceaumentar hasta una tasa anual de rotura del 7%49. Enesta situación, la exclusión medianteimplantación de stents intravasculares proporciona una alternativaterapéutica prometedora, con la ventaja de ser unatécnica no quirúrgica que puede reducir lamorbimortalidad postoperatoria (fig. 7)4,50-52.Registros multicéntricos europeos han descrito recientementeun éxito técnico primario en un 80-90% de los casosde aneurismas de la aorta descendente tratadosintraluminalmente8,9. Hasta en el 8% de los casos seprodujeron complicaciones neurológicas mayores relacionadascon la intervención (como ictus e isquemia de lamédula espinal). Sin embargo, en comparación con lareparación quirúrgica abierta estándar, eltratamiento intravascular parece reducir la mortalidadperioperatoria a la mitad, con una supervivencia a largo plazosimilar y unas tasas casi idénticas de reintervenciones ycomplicaciones isquémicas de la médulaespinal53,54. Los pacientes que se considere aptos parala implantación de un stent deben tener un segmento proximaly distal de aorta relativamente normal para conseguir un selladosatisfactorio tras la fijación de la prótesis. Aestas zonas de anclaje se las denomina a menudo «zonas deaterrizaje» o «cuello aórtico», y lo ideales que incluyan más de 20 mm de aorta sin placas de ateromaparietal ni trombos. La estrecha proximidad de los vasos del cayadoaórtico puede complicar la colocación de lasendoprótesis en algunos aneurismas de aorta torácicay obligar a utilizar una cobertura intencionada de la arteriasubclavia izquierda o incluso una operaciónprofiláctica de bypass en casos seleccionados55,56. En la actualidad,lo más adecuado es reservar el tratamiento intravascular alos pacientes con una anatomía adecuada o que no soncandidatos adecuados para una intervención quirúrgicaabierta57. Antes de que estos dispositivos puedanutilizarse habitualmente para cualquier aneurisma aórtico,serán necesarios perfeccionamientos técnicos y laminiaturización de los dispositivos.
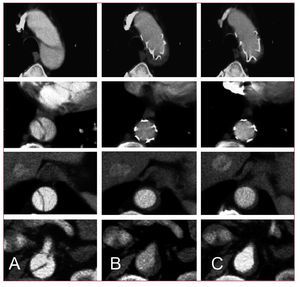
Fig.7. Angiografía preoperatoria en un varón de 52años con un aneurisma de la aorta torácicadescendente (A). Imá-genes de tomografíacomputarizada tras la exclusión con éxito delaneurisma mediante el stent, que muestran una reduccióncontinua de la masa de trombo periprotésico(1-4).
OPCIONES INTRAVASCULARES PARA LOS HEMATOMASINTRAMURALES
Se diagnosticahematoma intramural (HIM) a aproximadamente un 5% de los pacientesque ingresan en el hospital por sospecha de disecciónaórtica aguda58-60. El HIM se caracteriza por laformación de un hematoma entre las capas de la media de lapared aórtica sin desgarro de la íntima,probablemente como consecuencia de la rotura espontánea delos vasa vasorum aórticos con propagación de lahemorragia subintimal61,62. En comparación con ladisección de aorta clásica, el HIM se observa conmayor frecuencia en los segmentos descendentes que en losascendentes, y se da predominantemente en pacientesancianos63. La mala perfusión y las deficienciasdel pulso son muy poco frecuentes, aunque en un 16-36% de los casosse produce una progresión a disección aórticamanifiesta. Recientemente, estudios observacionales han puesto derelieve que un diámetro aórtico normal en la faseaguda es el mejor factor predictivo de la supervivencia, con unaregresión a la morfología normal en un tercio de lospacientes64,65. En un estudio prospectivo de 68pacientes con HIM consecutivos (12 de tipo A y 56 de tipo B), eldiámetro máximo > 50 mm y la afección de laaorta ascendente fueron factores predictivos de la mortalidadtemprana66. De manera similar a lo que ocurre en ladisección aórtica clásica, lareparación quirúrgica inmediata con un injerto debeser el tratamiento estándar del HIM en la aorta ascendente.En cambio, en pacientes asintomáticos con afección dela aorta descendente, puede optarse por una vigilancia estrictamientras se aplica tratamiento médico67 y sereserva la intervención intravascular a los pacientes en quese desarrollan complicaciones como dolor persistente, úlceraaterosclerótica penetrante, signos de rotura inminente oaumento del diámetro aórtico17. Lasestrategias no quirúrgicas, como la colocaciónintravascular de stents para cubrir el hematoma intramural, se han asociadorecientemente a una mortalidad a 30 días que oscila entre 0y el 16%, por lo que se puede comparar favorablemente con lareparación quirúrgica abierta. Como tal, el HIM de laaorta descendente no es de por sí razón para utilizaruna implantación de stent, pero en caso decomplicaciones progresivas originadas en el HIM puede considerarseel uso de estrategias intravasculares que van desde el cierre de lapuerta de entrada en la disección a la exclusión deun aneurisma local o una úlcera penetrante.
TRATAMIENTO CON ENDOPRÓTESIS PARA LAÚLCERA PENETRANTE O SEUDOANEURISMAS
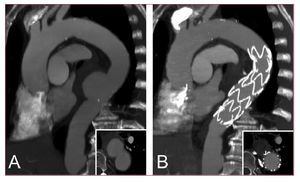
Ladenominación «úlcera ateroscleróticapenetrante» (UAP) describe un trastorno en el que unaulceración de una placa aterosclerótica penetra en lalámina elástica interna y permite la formaciónde un hematoma en el interior de la media de la paredaórtica68,69. La máxima frecuencia de lasUAP se da en la aorta torácica descendente y en pacientesancianos con antecedentes de hipertensión, tabaquismo yotras enfermedades ateroscleróticas, como un aneurismapreexistente de la aorta abdominal o torácica. En un cuartode los casos, las úlceras ateroscleróticas puedenatravesar la media y formar un seudoaneurisma aórticosacular o, con menor frecuencia, pueden perforar la adventicia ycausar una rotura aórtica transmural40-43. Estaentidad se asocia a un grado variable de hematoma intramurallocalizado, pero puede extenderse a una disecciónaórtica clásica en casos muy pocofrecuentes70,71. Por el momento no se ha establecido unaestrategia definitiva para el tratamiento de las UAP. Sin embargo,está claro que en los pacientes inestables con signos de unarotura contenida debe optarse por una reparación urgente. Eldolor continuo o recurrente, la embolización distal y ladilatación progresiva también son indicaciones parala cirugía. Sin embargo, continúa sin estar claro silos pacientes estables con UAP deben ser intervenidosquirúrgicamente o deben recibir tratamientomédico72. Hay un optimismo creciente respecto ala posibilidad de que la implantación transluminal destentsllegue a ser unaalternativa a la cirugía abierta, puesto que laafección aórtica limitada constituye unasituación idónea para la reparaciónintravascular (fig. 8). Numerosas presentaciones de casos ypequeñas series de pacientes confirman la seguridad a cortoplazo de la implantación de stents en los pacientessintomáticos73,74. No obstante, la eficacia alargo plazo de esta estrategia requerirá un estudiocuidadoso de la reparación intravascular para determinar loscriterios adecuados para la selección de los pacientes y lasmodalidades de tratamiento.
Fig.8. Úlcera aórtica penetrante diagnosticada enun varón anciano que presentaba dolor torácico agudo(A). Se consideró que el paciente tenía elevadoriesgo de rotura. La aplicación urgente de un stenttorácico permitió un sellado completo de estalaceración aórtica limitada (B).
REPARACIÓN DE LA TRANSECCIÓNAÓRTICA TRAUMÁTICA MEDIANTE IMPLANTACIÓN DESTENT
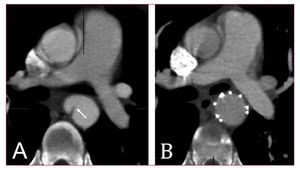
La roturatraumática de la aorta frecuentemente se produce comoconsecuencia de fuerzas de desaceleración rápidas,como las de una colisión de coche o motocicleta, lacaída desde una altura o las lesiones producidas porexplosiones. Es la causa de hasta un 20% de las muertes enaccidentes de tráfico, con unas tasas de mortalidadprehospitalaria entre el 80 y el 90%75-77. La zona de laaorta sujeta a una mayor tensión es el istmo, launión de la aorta torácica relativamente móvilcon el cayado fijo, en la zona del ligamento arterioso. En lasseries clínicas y anatomopatológicas publicadas, seha observado que la rotura aórtica se produce en esa zona enel 90% de los casos75,78,79. La lesión puedelimitarse a la íntima o puede afectar a todas las capas dela aorta formando una laceración de la media, un falsoaneurisma y una hemorragia periaórtica78. En lainmensa mayoría de los pacientes que sobrevivieron alimpacto traumático inicial, la afección de laíntima y la media produjo una dilatación en forma desaco localizado hacia el exterior en la pared aórticaafectada. Según datos de la literatura médica actual,a pesar de los avances realizados en las técnicasquirúrgicas, la mortalidad de la reparación abiertarealizada en situación de emergencia supera el 15%, enfunción de la gravedad de las lesiones traumáticasasociadas, el shock preoperatorio y el uso de asistenciacirculatoria77,80,81. Se ha alcanzado unareducción significativa de la mortalidad quirúrgicaretrasando deliberadamente la reparación abierta en lospacientes hemodinámicamente estables82-84. Aunqueeste enfoque de retardo está justificado por datosobjetivos, es preciso tener en cuenta que hasta un 4% de lospacientes que están a la espera de tratamientoquirúrgico fallecen a causa de una rotura aórtica enel plazo de 1 semana tras la lesióntraumática85. Con la aparición de latecnología de la implantación de stents, este enfoqueterapéutico menos traumático está motivando uncreciente interés, puesto que no requieretoracotomía, pinzamiento de la aorta ni bypass cardiopulmonar86-88. Según confirman lasexploraciones de imagen seriadas, se puede alcanzar elrestablecimiento de la integridad de la pared aórtica encasi todos los pacientes tratados por vía intraluminal, locual hace que la intervención de implantaciónde stents seaun método de primera línea aceptado para eltratamiento de las lesiones traumáticas de la aorta (fig.9). Recientemente, un metaanálisis comparativo ha revisadolos resultados obtenidos en 699 pacientes remitidos areparación intravascular o abierta tras una seccióntraumática de la aorta. Con un porcentaje de éxitostécnicos que no difería del de la reparaciónabierta (el 96,5 frente al 98,5%; p = 0,58), el tratamientointravascular se asoció a menor mortalidad perioperatoria(el 7,6 frente al 15,2%; p = 0,0076) y comportó unaincidencia excepcionalmente baja de paraplejía (0 frente al5,6%; p < 0,0001) e ictus (el 0,85% frente al 5,3%; p =0,0028)89. Dado que la mayor parte de las lesiones seproducen en el istmo aórtico, la colocación de undispositivo rígido, y a veces de un tamaño excesivoen una zona angulada de la aorta, ha motivado ciertapreocupación por la posibilidad de lesionesiatrogénicas y de una posible falta de durabilidad a largoplazo en los pacientes de menor edad. Sin embargo, latecnología se está perfeccionando y ofrece nuevosdispositivos más flexibles y de menor tamaño. En laactualidad, existen stents torácicos estándar que permiten unaaplicación efectiva en una situación de emergenciapara evitar el desangramiento por rotura traumática de laaorta80,90-93.
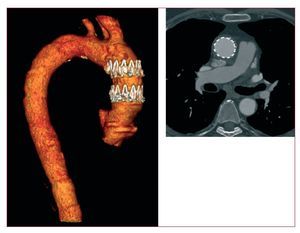
Fig.9. Desgarro aórtico traumático (flecha)diagnosticado en un varón joven tras una colisión demotocicleta (A). A este paciente hemodinámicamente establese lo consideró apto para una reparaciónintravascular más tardía, 3 semanas despuésdel impacto traumático inicial. Obsérvese lafijación completa de la lesión de la íntimatras la colocación del stent (B).
TRATAMIENTO INTRAVASCULAR DE FÍSTULASAORTOBRONQUIALES Y AORTOESOFÁGICAS
Lasfístulas aortobronquiales (FAB) pueden asociarse a diversostrastornos de la aorta torácica descendente, como aneurismasdegenerativos y disecantes, seudoaneurismasparaanastomóticos secundarios a una reparaciónquirúrgica abierta previa, erosión de la paredaórtica por un stent o aneurismas micóticos94-96. Laintervención urgente para este trastorno, que comporta unpeligro para la vida, suele requerir resección einter-posición de un injerto, pero a costa de un alto riesgode muerte y parálisis, en especial en pacienteshemodinámicamente inestables. Incluso en la actualidad, lamortalidad operatoria de la reparación abierta tradicionalde la FAB con el empleo de la técnica de pinzamiento ysutura se eleva al 20%97. Desde 1996 ha aumentado elempleo de stents aórticos para el tratamiento de la FAB en pacientes en queel riesgo de una reparación quirúrgica directa impiderealizar esta intervención. Un metaanálisis recienteindica una mortalidad acumulada a los 30 días de tansólo un 8,3%, y en la mayoría de los casos seregistra supervivencia a 1 año98.
La fístulaaortoesofágica (FAE) es otro trastorno infrecuente pero deelevada letalidad, que se da comúnmente por aneurismas de laaorta torácica, ingestión de cuerpos extraños,enfermedades malignas esofágicas y lesionestraumáticas de la aorta99. Además, la FAEsecundaria es una secuela bien documentada de las reparaciones dela enfermedad aneurismática aórtica realizadas coninjertos o por vía intravascular. La modalidad detratamiento ampliamente aceptada para la FAE es latoracotomía con interposición de injertoaórtico, seguida de una reconstrucciónquirúrgica del esófago100,101. Estaintervención se asocia a una elevada tasa demorbimortalidad, consecuencia del mal estado clínico de lospacientes en el momento de la operación. Lacolocación de un stent aórtico para la FAE surgecomo opción terapéutica menos invasiva para lareparación vascular en estos pacientes de altoriesgo102. En la actualidad, esto se ha confirmado connumerosas presentaciones de casos que ponen de manifiesto laeficacia tanto para el control de la hemorragia aórtica comopara la estabilización del estado del paciente antes deaplicar otros tratamientos103-106. A pesar de losresultados prometedores a corto plazo, continúa sin estarclaro que la implantación de stents intraaórticos en unazona que podría estar infectada pueda considerarse untratamiento definitivo o tan sólo sirve como puente queposibilite después una cirugía aórtica en lospacientes con fístulas aortobronquiales oaortoesofágicas.
REPARACIÓN INTRAVASCULAR PERCUTÁNEA DEANEURISMAS TRAS LA CIRUGÍA DE LA COARTACIÓN DEAORTA
Lacoartación de aorta tiene relación concardiopatías congénitas y puede causar morbilidadcerebrovascular, ictus e infarto hasta en un 5% de los pacientes,con lo que limita de manera extraordinaria la esperanza de vida sino se trata107. La cirugía abierta era eltratamiento estándar e inicialmente se consideró quela intervención quirúrgica para la coartaciónde aorta era eficaz y curativa108-110. Sin embargo,después se ha observado que hay problemas tardíos,como la reaparición de la coartación, laformación de aneurismas y la posible rotura, que tienden aaparecer al cabo de décadas, incluso después de unareparación satisfactoria con un injerto de parchesintético o una aortoplastia con colgajo desubclavia111,112. En la actualidad, los aneurismas quese forman después de una intervenciónquirúrgica previa para la coartación de aorta sepueden tratar con una reparación intraluminal, puesto que lalesión localizada se acompaña a menudo de«zonas de aterrizaje» suficientes, que aseguran unaaposición perfecta del stent a la pared. Dado que unareintervención de cirugía abierta comporta un riesgoconsiderable, el enfoque intraluminal podría llegar a ser eltratamiento de elección. Actualmente existen stents individualizados conreducción gradual del diámetro, que distribuyendiversos fabricantes para el tratamiento de las posiblesdiscrepancias en el diámetro del «cuelloaórtico» proximal y distal en las lesionesaórticas complejas (fig. 10). Aunque en las seriespreliminares se ha puesto de manifiesto un potencial prometedor delos stents endovasculares para evitar la reintervenciónquirúrgica113-115, la durabilidad de estosdispositivos no se ha demostrado aún, puesto quetodavía no hay resultados a largo plazo.
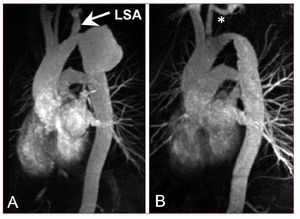
Fig.10. Paciente quepresentó un gran seudoaneurisma 29 añosdespués de la corrección quirúrgica de unacoartación de aorta (A). Se excluyó el defectoaneurismático mediante una endoprótesis flexible detercera generación, tras una transposición previa dela arteria subclavia izquierda (LSA). El istmo aórticoestenosado se dejó sin tratar, puesto que no seidentificó un gradiente de presión significativo(B).
OCLUSIÓN INTENCIONADA DE LA ARTERIA SUBCLAVIAIZQUIERDA
El éxitotécnico y a largo plazo conseguido con las estrategiasintravasculares depende de unas condiciones anatómicasapropiadas para la fijación óptima de laendoprótesis, con unas «zonas de aterrizaje» deuna longitud ≥2 cm. Una consideraciónimportante es la estrecha proximidad entre el origen de la arteriasubclavia izquierda (ASI) y el aneurisma degenerativo o el desgarrode entrada primario. Por esta razón es preciso utilizar unacobertura completa del ostium de la ASI para expandir laaplicación de los dispositivos endovasculares a afeccionesaórticas adyacentes a la ASI. En un artículo derevisión recientemente publicado, se analizó lanecesidad de una posterior transposición de la ASI enpacientes tratados con la implantación de stents en la aortatorácica, y se observó que solamente un 4%presentó síntomas isquémicos tempranos en laextremidad superior izquierda tras la oclusión voluntaria dela ASI. Mientras que el 84% de los pacientes se mantuvieroncompletamente asintomáticos durante el seguimiento,solamente un 3% necesitó bypass electivo carotidosubclavioizquierdo debido a debilidad del brazo izquierdo55.Así pues, no nos decantamos por el empleo habitual de unatransposición o un injerto de bypass de la ASI de maneraprofiláctica como ha sido recomendado por otrosgrupos116-118. Nuestra postura está respaldadapor el hecho de que la mayoría de los pacientes con unfenómeno de robo subclavio, documentadoecográficamente, estánasintomáticos119. Además, laperfusión colateral del brazo izquierdo parece sersuficiente, como se ha observado al sacrificar el flujoanterógrado de la ASI tras la cirugía de lacoartación del cayado aórtico120. Por otraparte, las intervenciones de revascularizaciónquirúrgica complementarias hacen que aumente el riesgo totalde la reconstrucción aórtica intravascular y debenreservarse a pacientes con operaciones de bypass aortocoronario previas enlas que se haya utilizado la arteria mamaria interna izquierda,pacientes con una estenosis crítica o una hipoplasia de laarteria vertebral derecha, pacientes con deterioro funcional delpolígono de Willis o en presencia de una varianteanatómica como una arteria subclavia aberrante (lusoria).Recomendamos un examen de valoración cuidadoso de lostroncos supraaórticos antes de la intervención, conel empleo combinado de ecografía Doppler yangiografía de resonancia magnética (RM)tridimensional, para confirmar que las arterias vertebrales no sonhipoplásicas, sino de tamaño normal, así comouna conexión anatómica apropiada con la arteriabasilar121.
Se ha descrito quela cobertura extensa de segmentos aórticos comporta unriesgo significativo de isquemia de la médulaespinal122-126. Concretamente, tras la reparaciónde la aorta abdominal, los pacientes pare-cen estar en riesgo acausa de la interrupción de la irrigaciónsanguínea colateral de la médula espinal comoconsecuencia de la ligadura de arterias lumbares en lacirugía abierta previa127-129. En estospacientes, la oclusión de la arteria subclavia izquierda(sin una revascularización previa) puede contribuir aproducir un riesgo impredecible de isquemia de la médulaespinal, puesto que se pone en peligro la circulacióncolateral proximal por la arteria espinal anterior, que es una ramade la arteria vertebral homolateral. En resumen, la evidenciabasada en estudios observacionales indica que la oclusiónintencionada de la ASI puede estar justificada cuando es necesariapara el anclaje proximal de un stent en ausencia de trastornos de lostroncos supraaórticos y reparaciones aórticasprevias130.
INTERVENCIONES HÍBRIDAS PARA AFECCIONES DELCAYADO AÓRTICO
El desarrollo dela cirugía aórtica intravascular se caracteriza porla realización de intervenciones de complejidad crecientepara evitar la toracotomía amplia y la circulaciónextracorpórea131,132. La morfología delcayado aórtico comporta dificultades debidas a laangulación y la proximidad de las ramas supraaórticasque es necesario preservar. En la reconstrucción tradicionaldel cayado con cirugía abierta, se ha demostrado que el usode parada cardiaca hipotérmica, circulaciónextracorpórea y perfusión cerebral selectiva facilitade manera eficaz estas operaciones de gran envergadura. Sinembargo, las operaciones de cirugía abierta para cualquiertrastorno del cayado aórtico comportan un riesgo elevado demortalidad hospitalaria (2-9%) y complicaciones neurológicas(4-13%)133-135. En consecuencia, la cirugíaclásica a menudo se reserva a los pacientes de bajo riesgo.Como estrategia alternativa, las intervenciones híbridas delcayado aórtico (IHC) aportan soluciones individualizadaspara cada paciente que combinan una primera etapa detécnicas de bypass de desramificación (para preservar laperfusión cerebral) con una segunda etapa deexclusión endovascular del cayado aórtico afectado.Las IHC se realizan generalmente sin parada circulatoria enhipotermia ni circulación extracorpórea y puedenampliar el grupo de tratamiento a pacientes de mayor edad concomorbilidades más graves o reintervenciones, a los queactualmente no se considera aptos para una operación decirugía abierta. Existen dos enfoques híbridosdiferentes con transposición de los vasossupraaórticos extraanatómica o intratorácica.Para tratar los aneurismas del cayado distal que afectan tanto a laarteria subclavia izquierda como a la carótida comúnizquierda, puede realizarse una translocación superior deestos vasos a la arteria carótida común derecha,abordada por vía cervical (desramificación dehemicayado)136,137. Para los aneurismas del cayadoaórtico que se extienden hasta el tronco innominado, puedeutilizarse la aorta ascendente, a través de unaesternotomía, como zona donante para los bypass de desramificación(desramificación total del cayado) que se utilizarácomo «zona de aterrizaje» proximal para laendoprótesis138,139 (fig. 11).
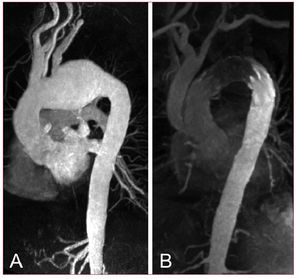
Fig.11. Aneurisma delcayado aórtico en un varón de 67 años en queno se podía realizar una sustituciónquirúrgica clásica. El abordaje híbridoincluyó una desviación de las ramassupraaórticas con implantación transfemoral en etapasde un stent intravascular a través del cayadoaórtico. El seguimiento a los 6 meses reveló que nohabía deterioro de los bypass y una exclusióncompleta de la afección del cayado aórtico(B).
FINALIZACIÓN INTRALUMINAL DE LA TÉCNICADE «TROMPA DE ELEFANTE» EN LA AFECCIÓNAÓRTICA DIFUSA
Los aneurismas dela aorta torácica que afectan al cayado aórtico y laaorta descendente proximal continúan siendo un verdaderoreto médico. En la actualidad, las operaciones en una solaetapa han sido ampliamente sustituidas por un enfoque en dosetapas, con colocación inicial de una «trompa deelefante» en parada circulatoria en hipotermia, seguida deuna intervención en una segunda fase para laextensión quirúrgica del injerto a la aortadistal140. Recientemente se han descrito unas tasas demortalidad de un 4-6% con esta reintervención en segundaetapa141-143. La aplicación retrógradade stents intravasculares por vía femoral para completar laintervención proximal evita la necesidad de unatoracotomía y puede reducir la morbimortalidad de lapoblación de pacientes de riesgo. En una serie recientementepublicada de 22 pacientes, Greenberg et al144 pudierondemostrar que tanto la mortalidad como las complicacionesneurológicas relacionadas con la intervenciónintravascular fueron excepcionalmente bajas, lo cual permite llevara cabo la finalización endovascular de las reparaciones en«trompa de elefante» de manera segura. Dada la complejamorfología aórtica, resulta útil disponer deprótesis con reducción progresiva del diámetroy sistemas de fijación activos, ya que así puedenacomodarse a unos diámetros proximal y distal diferentes yse reduce de forma similar el riesgo de migración caudalproducida por las fuerzas pulsátiles. En general, el injertoen «trompa de elefante» proporciona un solapamientosuficiente para la introducción del stent en al menos 4 cm144.Sin embargo, la excesiva longitud y la tortuosidad del injerto en«trompa de elefante» pueden hacer que la parteintravascular de la reparación sea mucho máscomplicada y posiblemente tenga menos durabilidad. Evidentemente,retrasar la intervención de la segunda etapa aumenta elriesgo de rotura y, por lo tanto, debe hacerse todo lo posible poracelerar la recuperación de la primera etapa y completar lasegunda con rapidez. Las mejoras en el diseño de losimplantes y en los sistemas de aplicación permitiránsimplificar en mayor medida la segunda etapa de estas reparacionesaneurismáticas complejas. La finalizaciónintravascular de la técnica en «trompa deelefante» puede reducir drásticamente la tasa decomplicaciones en las reparaciones aórticas amplias, peroserá necesario obtener resultados a largo plazo.
CONCLUSIONES Y PERSPECTIVAS FUTURAS
El surgimiento deestrategias endovasculares como alternativa a la cirugíaabierta constituye un campo muy atractivo en la asistencia de estospacientes. Aunque está claro que los pacientes de altoriesgo obtendrán un beneficio con esta tecnología, elpapel exacto de la implantación de stents no está definidoaún, mientras continuamos acumulando datos de resultados alargo plazo y evolucionan los dispositivos y las técnicas.En vez de sustituir al tratamiento quirúrgico convencional,es probable que la reparación endovascular desempeñeun papel complementario y aporte una opción menos invasiva anuestro arsenal terapéutico. Es evidente que laslimitaciones de ambos enfoques están sujetas a cambios y queel riesgo de la cirugía abierta tiene algo de subjetivo(valoración de las comorbilidades y la reservafisiológica), mientras que las contraindicaciones para eltratamiento intravascular se dan, principalmente, por laslimitaciones anatómicas. Las limitaciones actuales de lareconstrucción no quirúrgica se abordarán connuevos diseños de dispositivos de bajo perfil y altamenteindividualizados, con objeto de ampliar la aplicabilidad de latecnología de implantación de stents en la aortatorácica. Es interesante señalar que, tanto para lastécnicas abiertas como para las intravasculares, en muchassituaciones concretas todavía no hay respuesta a la preguntaética sobre la justificación del tratamiento, puestoque no disponemos de datos prospectivos de estudios aleatorizadosni de directrices o métodos operatorios estandarizados. Sinembargo, si se insiste en una demostración (onegación) estricta en la ciencia empírica, nunca sealcanzan los efectos favorables de la experiencia ni se aprende delo que se ha hecho mal. No obstante, incluso en un mundo derápido avance tecnológico, irónicamentecontinúa siendo aconsejable acudir a los viejos principiosdel uso responsable del juicio clínico y la experiencia enbeneficio de nuestros pacientes. El segmento cada vez mayor depacientes de edad avanzada que presentan comorbilidadesmultiorgánicas requiere un planteamiento holístico,un uso inteligente de los instrumentos pronósticos y unaestrecha colaboración inter-disciplinaria en un marcoadecuado de ética médica.
Full English text available from: www.revespcardiol.org
Correspondencia: C.A. Nienaber, MD, PhD, FACC, FESC.
Division of Cardiology. University Hospital Rostock. Rostock Schoolof Medicine.
Ernst-Heydemann Strasse 6. 18057 Rostock. Alemania.
Correo electrónico: christoph.nienaber@med.uni-rostock.de