El deterioro de la función renal y las fluctuaciones de esta son frecuentes en los pacientes recientemente hospitalizados por insuficiencia cardiaca aguda que presentan fibrilación auricular. El objetivo de este estudio es evaluar la necesidad hipotética de ajustes de dosis (según las fluctuaciones de la función renal) de dabigatrán, rivaroxabán y apixabán durante los 6 meses siguientes al alta hospitalaria a los pacientes con fibrilación auricular e insuficiencia cardiaca concomitantes.
MétodosSe llevó a cabo un estudio observacional en 162 pacientes con fibrilación auricular no valvular después de una hospitalización por insuficiencia cardiaca aguda descompensada a los que se practicaron determinaciones de creatinina durante el seguimiento. Se determinaron las posologías hipotéticas recomendadas de dabigatrán, rivaroxabán y apixabán según la función renal al alta. Se identificaron las variaciones aparecidas en la creatinina sérica y el aclaramiento de creatinina y los consiguientes cambios en las dosis recomendadas de estos fármacos durante 6 meses de seguimiento.
ResultadosDe la población total del estudio, el 44% de los pacientes habría necesitado un ajuste de la posología de dabigatrán durante el seguimiento; el 35%, la de rivaroxabán y el 29%, la de apixabán. Hubo mayor proporción de pacientes con aclaramiento de creatinina < 60ml/min o de edad avanzada (≥ 75 años) que habrían necesitado ajuste de la dosis durante el seguimiento.
ConclusionesLa necesidad de un ajuste de la posología de los anticoagulantes orales no antagonistas de la vitamina K durante el seguimiento es frecuente en los pacientes con fibrilación auricular después de una insuficiencia cardiaca aguda descompensada, sobre todo los de mayor edad y con deterioro de la función renal. Se necesitan nuevos estudios para esclarecer la importancia clínica de estas necesidades de ajuste de la dosis de los fármacos y la pauta idónea de seguimiento de la función renal de los pacientes con insuficiencia cardiaca y otros subgrupos de pacientes con fibrilación auricular.
Palabras clave
Vídeo del artículo

El deterioro de la función renal y las fluctuaciones de esta son frecuentes en los pacientes con una hospitalización reciente por insuficiencia cardiaca aguda descompensada (ICAD)1,2 y aquellos en fibrilación auricular (FA)3. Sin embargo, no se han realizado estudios del efecto de estas fluctuaciones producidas en diferentes momentos tras el alta hospitalaria en la necesidad de ajustar la dosis de los nuevos anticoagulantes orales no antagonistas de la vitamina K (NACO). El objetivo del presente estudio es evaluar la necesidad hipotética de ajustes de dosis (en función exclusivamente de las fluctuaciones de la función renal) de dabigatrán, rivaroxabán y apixabán durante los primeros 6 meses siguientes al alta del hospital en pacientes con FA e ICAD concomitantes.
MÉTODOSPoblación en estudio y diseñoSe identificó una cohorte de 253 pacientes consecutivos dados de alta del Hospital Clínico Universitario Virgen de la Arrixaca de Murcia con diagnóstico simultáneo de FA e ICAD. Se excluyó a los pacientes con contraindicaciones para el uso de NACO y aquellos de los que no se disponía de una determinación de creatinina sérica en los 6 meses siguientes al alta hospitalaria (). Dado que la función renal puede mejorar durante el seguimiento, se incluyó en el análisis a los pacientes con contraindicación para el uso de NACO por disfunción renal y sin otras contraindicaciones. Formaron la población final del estudio 162 pacientes, cuyas características clínicas basales se registraron de manera detallada. Durante el periodo de estudio, las decisiones de tratamiento clínico para cada paciente las tomó el cardiólogo responsable. El estudio fue aprobado por el comité ético local.
Se calculó la puntuación CHA2DS2-VASc (insuficiencia cardiaca congestiva/disfunción sistólica ventricular izquierda, hipertensión, edad ≥ 75 [doble], diabetes mellitus, ictus [doble]-enfermedad vascular, edad 65-74 años y sexo femenino) y la puntuación HAS-BLED (hipertensión no controlada, función renal/hepática anormal, ictus, antecedentes o predisposición a la hemorragia, razón internacional normalizada lábil, ancianos [edad > 65 años], consumo concomitante de fármacos/alcohol) como evaluación de los riesgos de ictus y hemorragia.
Para evaluar las repercusiones de las variaciones de la función renal en el ajuste de la posología de los NACO, se calculó su posología recomendada hipotética en función exclusivamente de la función renal estimada, según las recomendaciones de la guía de práctica clínica de la European Heart Rhythm Association4. Para definir la función renal basal, se utilizó la última determinación de creatinina durante la hospitalización de referencia. Se obtuvieron todas las determinaciones de creatinina sérica de los 6 meses siguientes al alta hospitalaria con objeto de evaluar las fluctuaciones de la función renal. El aclaramiento de creatinina (AclCr) se estimó con la ecuación de Cockroft-Gault ([140 – edad] × peso [kg])/(creatinina sérica [mg/dl] × 72) (× 0,85 en las mujeres). Se identificó la necesidad hipotética de un ajuste de la posología cuando la dosis de NACO recomendada con base en una estimación de la función renal (o de la creatinina sérica en el caso de apixabán) difería de la anterior. Se utilizó el método de Rosendaal para la estimación del tiempo en rango terapéutico (TRT) de los pacientes tratados con antagonistas de la vitamina K. Este método parte del supuesto de un aumento o una disminución lineales entre dos determinaciones de la razón internacional normalizada (INR) consecutivas para estimar el tiempo (expresado como proporción del tiempo total de seguimiento) en que la INR habría estado en rango (entre 2,0 y 3,0).
Métodos estadísticosLas variables continuas se presentan en forma de media ± desviación estándar o mediana [intervalo intercuartílico] según sea apropiado y las variables discretas, como porcentajes. Las diferencias en las características basales se compararon con la prueba de la t de Student o la U de Mann-Whitney para las variables continuas y con la prueba de la χ2 para las discretas. Se utilizó la prueba de McNemar para comparar los datos de proporciones emparejados. Se tomó como estadísticamente significativos los valores de p < 0,05. El análisis estadístico se llevó a cabo con el programa SPSS versión 15.0 (SPSS, Inc.; Chicago, Illinois, Estados Unidos).
RESULTADOSLos datos demográficos y las características clínicas de la población en estudio se presentan en la tabla 1. La mediana de CHA2DS2-VASc fue 5 [4-6] puntos y 158 pacientes (98%) presentaron CHA2DS2-VASc ≥ 2. La media de AclCr estimado fue 60 ± 27ml/min, y 93 pacientes (57%) presentaron valores de AclCr<60ml/min.
Características clínicas de la población en estudio
| Pacientes (n) | 162 |
| Edad (años) | 74±10 |
| Edad ≥ 75 años | 82 (51) |
| Varones | 84 (52) |
| Peso (kg) | 78±15 |
| Índice de masa corporal (kg/m2) | 29 [26-33] |
| Hipertensión | 139 (86) |
| Diabetes mellitus | 60 (37) |
| FEVI ≤ 40% | 72 (44) |
| Ictus o AIT previos | 27 (17) |
| Enfermedad coronaria | 58 (36) |
| Enfermedad arterial periférica | 12 (7,4) |
| Función hepática anormal | 5 (3,1) |
| EPOC | 28 (17) |
| Consumo actual de alcohol (> 8 bebidas/semana) | 6 (4) |
| Episodio previo de hemorragia mayor | 24 (15) |
| AclCr al alta (ml/min) | 60±27 |
| Enfermedad renal crónica (< 60 ml/min) | 93 (57) |
| Puntuación CHA2DS2-VASc | 5 [4-6] |
| Puntuación HAS-BLED | 2 [1-3] |
| TRT previo (%) (n=62) | 54±32 |
| Tratamiento al alta | |
| Acenocumarol | 133 (82) |
| NACO | 1 (0,6) |
| Tratamiento antiagregante plaquetario | 73 (45) |
| Bloqueadores beta | 127 (79) |
| IECA/ARA-II | 143 (88) |
| Antagonistas de aldosterona | 53 (33) |
| Diurético de asa | 149 (92) |
AIT: accidente isquémico transitorio; AclCr: aclaramiento de creatinina; ARA-II: antagonistas del receptor de la angiotensina II; CHA2DS2-VASc: insuficiencia cardiaca congestiva/disfunción ventricular izquierda, hipertensión, edad ≥ 75 (doble), diabetes mellitus, ictus (doble)-enfermedad vascular, edad 65-74 años y sexo femenino; EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; HAS-BLED: hipertensión no controlada, función renal/hepática anormal, ictus, antecedentes o predisposición a la hemorragia, razón internacional normalizada lábil, ancianos (edad > 65 años), consumo concomitante de fármacos/alcohol; IECA: inhibidores de la enzima de conversión de la angiotensina; NACO: nuevos anticoagulantes orales no antagonistas de la vitamina K; TRT: tiempo en rango terapéutico de la razón internacional normalizada.
Los datos expresan media ± desviación estándar, mediana [intervalo intercuartílico] o n (%).
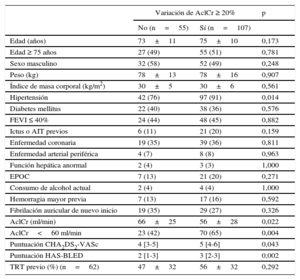
Durante el periodo de estudio, se analizaron 3 [2-6] determinaciones de creatinina sérica por paciente. Las variaciones máximas absoluta y relativa del AclCr respecto a los valores basales fueron 15 [9-25] ml/min y el 28% [17-46%] respectivamente. Un total de 107 pacientes (66%) presentaron variaciones del AclCr estimado ≥ 20% respecto a los valores basales; los pacientes con variaciones ≥ 20% en el valor de AclCr tenían mayor prevalencia de hipertensión y peor función renal basal (tabla 2).
Características clínicas asociadas a una variación ≥ 20% en el aclaramiento de creatinina
| Variación de AclCr ≥ 20% | p | ||
|---|---|---|---|
| No (n=55) | Sí (n=107) | ||
| Edad (años) | 73±11 | 75±10 | 0,173 |
| Edad ≥ 75 años | 27 (49) | 55 (51) | 0,781 |
| Sexo masculino | 32 (58) | 52 (49) | 0,248 |
| Peso (kg) | 78±13 | 78±16 | 0,907 |
| Índice de masa corporal (kg/m2) | 30±5 | 30±6 | 0,561 |
| Hipertensión | 42 (76) | 97 (91) | 0,014 |
| Diabetes mellitus | 22 (40) | 38 (36) | 0,576 |
| FEVI ≤ 40% | 24 (44) | 48 (45) | 0,882 |
| Ictus o AIT previos | 6 (11) | 21 (20) | 0,159 |
| Enfermedad coronaria | 19 (35) | 39 (36) | 0,811 |
| Enfermedad arterial periférica | 4 (7) | 8 (8) | 0,963 |
| Función hepática anormal | 2 (4) | 3 (3) | 1,000 |
| EPOC | 7 (13) | 21 (20) | 0,271 |
| Consumo de alcohol actual | 2 (4) | 4 (4) | 1,000 |
| Hemorragia mayor previa | 7 (13) | 17 (16) | 0,592 |
| Fibrilación auricular de nuevo inicio | 19 (35) | 29 (27) | 0,326 |
| AclCr (ml/min) | 66±25 | 56±28 | 0,022 |
| AclCr<60 ml/min | 23 (42) | 70 (65) | 0,004 |
| Puntuación CHA2DS2-VASc | 4 [3-5] | 5 [4-6] | 0,043 |
| Puntuación HAS-BLED | 2 [1-3] | 3 [2-3] | 0,002 |
| TRT previo (%) (n=62) | 47±32 | 56±32 | 0,292 |
AIT: accidente isquémico transitorio; AclCr: aclaramiento de creatinina; ARA-II: antagonistas del receptor de la angiotensina II; CHA2DS2-VASc: insuficiencia cardiaca congestiva/disfunción ventricular izquierda, hipertensión, edad ≥ 75 (doble), diabetes mellitus, ictus (doble)-enfermedad vascular, edad 65-74 años y sexo femenino; EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; HAS-BLED: hipertensión no controlada, función renal/hepática anormal, ictus, antecedentes o predisposición a la hemorragia, razón internacional normalizada lábil, ancianos (edad > 65 años), consumo concomitante de fármacos/alcohol; IECA: inhibidores de la enzima de conversión de la angiotensina; TRT: tiempo en rango terapéutico de la razón internacional normalizada.
Los datos expresan media ± desviación estándar o n (%).
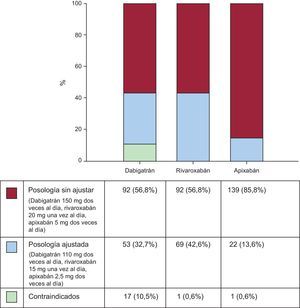
Al alta, las posologías recomendadas de cada NACO en función del valor basal de AclCr estimado habrían sido muy variables. Tal como se muestra en la figura 1, la mayoría de los pacientes (85,8%) habrían continuado con dosis de apixabán sin ajustar (5mg dos veces al día). Los porcentajes de pacientes que habrían necesitado reducir las dosis de dabigatrán (110mg dos veces al día) y rivaroxabán (15mg una vez al día) fueron significativamente superiores que con apixabán (2,5mg dos veces al día): el 33, el 43 y el 14% respectivamente. El porcentaje de pacientes con una contraindicación para el uso de dabigatrán habría sido superior que para rivaroxabán y apixabán: el 11,0, el 0,6 y el 0,6% respectivamente.
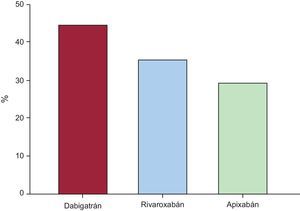
Durante los 6 meses siguientes al alta, 72 (44%), 57 (35%) y 47 (29%) habrían necesitado al menos un ajuste de dosis de dabigatrán, rivaroxabán y apixabán respectivamente (figura 2). Tal como se preveía, las variaciones del AclCr respecto a los valores basales fueron significativamente superiores en los pacientes que habrían necesitado un ajuste de la dosis independientemente de cuál fuera el NACO (). Además, la proporción de pacientes que necesitaron ajuste de la posología hipotética de los NACO fue mayor entre los de mayor edad (≥ 75 años) y los que tenían AclCr<60ml/min para los tres NACO (tabla 3). Concretamente, en los pacientes ancianos, el dabigatrán es el fármaco que mostró mayor necesidad hipotética de ajuste de dosis (p=0,013 para dabigatrán frente a rivaroxabán; p=0,039 para dabigatrán frente a apixabán; p=0,855 para rivaroxabán frente a apixabán), mientras que entre los pacientes de menos edad, el apixabán fue el fármaco con menor necesidad de ajuste (p=0,017 para apixabán frente a rivaroxabán; p<0,001 para apixabán frente a dabigatrán; p=0,219 para dabigatrán frente a rivaroxabán). En los pacientes con AclCr<60ml/min, el dabigatrán también es el fármaco que mostró mayor necesidad hipotética de ajuste de las dosis (p=0,003 para dabigatrán frente a rivaroxabán; p=0,026 para dabigatrán frente a apixabán; p=0,874 para rivaroxabán frente a apixabán), mientras que en los pacientes con función renal normal o levemente reducida (AclCr ≥ 60ml/min), el apixabán mostró una necesidad de ajuste de la dosis aún menor (3 [4%] para apixabán frente a 15 [22%] para dabigatrán y rivaroxabán; ambos, p<0,001). Además, en la se detalla el porcentaje de pacientes que habrían necesitado al menos un ajuste de dosis hipotético con cada NACO según los intervalos de AclCr.
Proporción de pacientes que habrían necesitado al menos un ajuste de dosis hipotético según la edad y la función renal
| Edad | p | AclCr estimado | p | |||
|---|---|---|---|---|---|---|
| ≥ 75 años (n=82) | < 75 años (n=80) | < 60 ml/min (n = 93) | ≥ 60 ml/min (n = 69) | |||
| Dabigatrán | 43 (52) | 29 (36) | 0,038 | 57 (61) | 15 (22) | < 0,001 |
| Rivaroxabán | 32 (39) | 25 (31) | 0,300 | 42 (45) | 15 (22) | 0,002 |
| Apixabán | 34 (42) | 13 (16) | < 0,001 | 44 (47) | 3 (4,3) | < 0,001 |
AclCr: aclaramiento de creatinina.
Los valores expresan n (%).
Por último, en los pacientes con determinaciones de INR durante el seguimiento disponibles (n = 108), la media estimada de TRT fue del 48% y dos terceras partes de ellos (n=71) mostraron mal control del TRT (< 60%).
DISCUSIÓNLos principales resultados de este estudio son, en primer lugar, que las fluctuaciones de la función renal son frecuentes a medio plazo después de una hospitalización por ICAD; segundo, hay que tener en cuenta estos cambios de la función renal para el ajuste de la posología de los NACO; tercero, la necesidad de ajustar la dosis fue más probable en los ancianos y los pacientes con disfunción renal basal, y cuarto, en los pacientes de menos edad y los que tenían función renal normal o solo levemente reducida, la necesidad de ajustar la posología puede presentar grandes diferencias entre los diferentes NACO, y tiende a ser menor con apixabán.
El periodo inmediato tras el alta se denomina a veces «fase vulnerable»; en él la morbilidad y la mortalidad son máximas, por lo que constituye un periodo crucial en el que es preciso vigilar de cerca a los pacientes5,6. De hecho, una estrategia de visitas tempranas produjo una mejora de los resultados clínicos en un reciente análisis de los registros OPTIMIZE-HF (Organized Program to Initiate Lifesaving Treatment in Hospitalized) y GWTG-HF (Get With The Guidelines-Heart Failure)7. Aunque hay pocos datos sobre las fluctuaciones de la función renal tras la hospitalización por ICAD, un subanálisis del estudio COACH2 puso de manifiesto que la magnitud de estos cambios predomina a corto y medio plazo. En este estudio, hasta dos terceras partes de los pacientes presentaron una variación ≥ 20% del AclCr a lo largo de 6 meses, lo cual confirma la ausencia de función renal estable en un porcentaje significativo de pacientes. Este periodo se ve influido por los cambios de la perfusión renal y la congestión venosa, la activación neurohormonal y la inflamación.
Además, el inicio de un tratamiento adecuado puede afectar a la función renal en sentidos contrarios. Mientras que en algunos pacientes puede prevenir un mayor empeoramiento de la función renal y llevar finalmente a una mejora de esta, en otros, y especialmente los pacientes con comorbilidades y gran necesidad de diuréticos, puede causar deterioro de la función renal. Este complejo escenario es el que se da en la práctica clínica real que reflejan las características demográficas y clínicas basales de nuestros pacientes.
La insuficiencia cardiaca y la FA coexisten con frecuencia8,9, puesto que a menudo tienen factores de riesgo comunes10,11. La presencia de FA en la insuficiencia cardiaca se asocia a un aumento de la morbilidad y las hospitalizaciones y peor estado funcional12,13. Además, la FA en los pacientes con insuficiencia cardiaca es un factor independiente de riesgo de ictus isquémico y tromboembolia14 y se ha incorporado a las puntuaciones de estratificación del riesgo validadas15,16. Clásicamente, los antagonistas de la vitamina K con ajuste individualizado de la dosis han sido los anticoagulantes orales más comúnmente utilizados para la prevención de los episodios tromboembólicos en estos pacientes17,18, pero la efectividad y la seguridad de estos fármacos están estrechamente asociadas a su estabilidad, que se refleja en el TRT de la INR19.
Estudios recientes muestran que los pacientes con FA e insuficiencia cardiaca tienden a presentar un control del TRT significativamente peor que los pacientes sin insuficiencia cardiaca20–22. Dado que es menos probable que estos pacientes se mantengan en el rango de INR pretendido con los antagonistas de la vitamina K, algunos autores proponen que los NACO podrían ser una alternativa atractiva23. De hecho, en grandes ensayos aleatorizados de fase III realizados con los NACO, los pacientes con insuficiencia cardiaca estuvieron ampliamente representados (entre el 32,0 y el 62,5%), y en los análisis de subgrupos no se observó una heterogeneidad estadísticamente significativa de la eficacia o la seguridad del tratamiento en esos pacientes24–26. Sin embargo, todos los NACO se eliminan en parte por depuración renal, por lo que requieren ajuste de la dosis en relación con la función renal. Esta es una cuestión crucial, puesto que la evidencia existente indica que los riesgos de hemorragia mayor e ictus isquémico pueden tener alta correlación con las concentraciones plasmáticas de estos fármacos27.
Los tres NACO comercializados actualmente difieren en sus características de eliminación renal. El apixabán depende del aclaramiento renal menos que los otros dos NACO, puesto que su excreción renal es de alrededor del 27%, en comparación con el 80% del dabigatrán y el 35% del rivaroxabán28–30. Las diferentes recomendaciones sobre el ajuste de las dosis de estos fármacos en función de estas características explican la observación del presente estudio de que el 44, el 35 y el 29% de los pacientes necesitaran al menos un ajuste de dosis hipotético con dabigatrán, rivaroxabán y apixabán respectivamente, en una población de la práctica clínica real de pacientes con FA e ICAD, poco después del alta. Se observó que esto era especialmente cierto en el caso de los pacientes ancianos (edad ≥ 75 años) y en aquellos con mala función renal (AclCr<60ml/min), que por lo demás tienen alto riesgo de hemorragia y complicaciones tromboembólicas, tal como se ha demostrado anteriomente31–35. En consecuencia, estos pacientes podrían requerir un análisis cuidadoso de la relación riesgo-beneficio, para evitar tanto la sobreexposición como la subexposición a estos fármacos. De entre los diferentes NACO, el apixabán se asociaba teóricamente a menor necesidad de ajustes de dosis en la población de estudio, en especial en los pacientes de menos edad (< 75 años) y aquellos con función renal normal o levemente reducida (AclCr ≥ 60ml/min) al alta hospitalaria. No obstante, es importante señalar que la función renal no es el único parámetro clínico que hay que tener en cuenta en los ajustes de dosis de los NACO en todos los pacientes. Además, recientemente se ha observado que las diferencias entre las distintas ecuaciones existentes para estimar la función renal y determinar la posología de los fármacos son frecuentes en los pacientes con FA36. En consecuencia, con independencia de la función renal, los clínicos deben elegir siempre la pauta de NACO que optimice la relación riesgo-beneficio en función de la situación clínica específica del paciente.
Se recomienda la monitorización frecuente de la función renal de los pacientes con FA que inician tratamiento con NACO. La guía actual de la Sociedad Europea de Cardiología recomienda la evaluación anual de la función renal de los pacientes con AclCr ≥ 50ml/min y dos o tres veces al año en los pacientes con AclCr de 30 a 50 ml/min37. Sin embargo, no hay recomendaciones específicas para los pacientes con insuficiencia cardiaca u otros trastornos coexistentes en esta población. Los resultados indican que la recomendación de una evaluación anual de la función renal de estos pacientes podría ser insuficiente. De hecho, determinar la función renal dos o tres veces al año podría ser más seguro en los pacientes que se encuentran en el mismo contexto o incluso más frecuentemente en caso de deterioro de la función renal o en el paciente anciano (≥ 75 años).
LimitacionesLas limitaciones de este estudio son similares a las de cualquier estudio prospectivo observacional realizado en un solo centro. El tamaño muestral pequeño dificulta también la posibilidad de extraer conclusiones sólidas. Así pues, se necesitan estudios más amplios antes de que se pueda generalizar los resultados obtenidos. Otras limitaciones son la falta de evaluaciones de la función renal durante el seguimiento preespecificadas. De hecho, las conclusiones del estudio se obtuvieron a partir de las determinaciones de creatinina sérica realizadas como parte del manejo clínico ordinario, así que se excluyó del estudio a los pacientes de los que no se dispuso de determinaciones analíticas durante el seguimiento. La falta de determinaciones de creatinina durante el seguimiento se debió principalmente a la muerte prematura, y estos pacientes tendían a ser de más edad y con peor función renal que los pacientes incluidos en el estudio. Dado que estos factores se asociaban a variaciones más amplias de la función renal y a la necesidad de ajustes de dosis en la población de estudio, la exclusión de estos pacientes podría haber conducido a subestimar las necesidades reales de ajustes según la función renal. Además, se utilizaron los cambios en las recomendaciones de posología como criterio de valoración de resultado, en vez de utilizar los cambios de dosis reales observados en la práctica clínica. En la práctica clínica real, se puede haber realizado evaluaciones de la función renal más frecuentes a los pacientes tratados con NACO, lo cual puede conllevar mayor necesidad de ajustes de la posología reales. El uso de la ecuación de Cockroft-Gault puede dar lugar a unos valores de AclCr estimado inferiores a los obtenidos con otros algoritmos de estimación de la función renal, en especial en los pacientes ancianos, lo que podría haber conducido a recomendar dosis de los NACO diferentes en la población del estudio36. Sin embargo, en el presente estudio se utilizó esta ecuación, ya que la Agencia Europea del Medicamento recomienda su empleo para el ajuste de las dosis de NACO en la práctica clínica diaria24–26. Por último, para facilitar la interpretación de los resultados, se analizaron las recomendaciones de dosis basadas exclusivamente en los cambios de la función renal estimada o de la creatinina sérica, sin tener en cuenta otras consideraciones para el ajuste posológico.
CONCLUSIONESLas fluctuaciones de la función renal y, por consiguiente, la necesidad de ajustar la posología de los NACO son frecuentes a medio plazo tras la ICAD, sobre todo en pacientes ancianos o con mala función renal. Se necesitan nuevos estudios para esclarecer la importancia clínica de estas necesidades de ajuste de la dosis y de los fármacos, así como la pauta idónea de vigilancia de la función renal de los pacientes con insuficiencia cardiaca y otros subgrupos de pacientes con FA.
CONFLICTO DE INTERESESV. Roldán ha recibido financiación por consultoría y conferencias por parte de Bristol-Myers Squibb, Bayer y Boehringer Ingelheim. G.Y.H. Lip ha recibido financiación por investigación, consultoría y conferencias por parte de diferentes fabricantes de fármacos utilizados para el tratamiento de la fibrilación auricular, entre ellos AstraZeneca, Bayer, Boehringer Ingelheim, Astellas, Sanofi-Aventis y Daiichi Sankyo.
Queremos agradecer al Dr. F. Marín su colaboración y sus comentarios.