La insuficiencia tricuspídea (IT) significativa (grave a torrencial)1 es una afección que suele presentarse en pacientes con insuficiencia cardiaca y conlleva un pronóstico desfavorable2. Recientemente varias técnicas percutáneas han emergido como alternativa a la cirugía en el tratamiento de la IT. Cardioband (Edwards Lifesciences, Estados Unidos) es un sistema percutáneo de reducción anular que consta de una banda de dacrón que se implanta a lo largo del anillo tricuspídeo mediante una serie de anclajes (tornillos de acero inoxidable). Por dentro de la banda, hay un cable que finalmente se frunce mediante un catéter de ajuste para reducir el anillo tricuspídeo3.
Existe muy poca información sobre la evolución a medio plazo de los pacientes tratados con este dispositivo y procede casi exclusivamente del registro primario TRI-REPAIR, con solo 30 pacientes con IT al menos moderada y 2 años de evolución4.
Los objetivos del presente estudio son de seguridad (éxito del implante y mortalidad) y eficacia a medio plazo (reducción de la gravedad y los síntomas de la IT). Se analizó a 8 pacientes con síntomas congestivos e IT grave-torrencial a pesar de tratamiento médico óptimo a los que se sometió a implante de Cardioband con la finalidad de mejorar la IT y sus síntomas entre septiembre de 2019 y agosto de 2020. Se obtuvo el consentimiento informado de todos los pacientes para este estudio. Las características clínicas y ecocardiográficas basales y tras el procedimiento se muestran en la tabla 1. El 75% eran mujeres, con medias de edad de 80,6±3,8 años y de índice de masa corporal de 26,5±4,7. En todos los pacientes la etiología de la IT fue funcional. Un total de 3 pacientes tenían cirugía cardiaca izquierda previa, y se implantó Cardioband a estos 3 pacientes a los 7, 8 y 10 años de la cirugía. La mediana de tiempo de evolución de los síntomas hasta la intervención en todos los pacientes fue de 17,5 [intervalo intercuartílico, 4-31] meses, y todos con tratamiento médico optimizado. La puntuación EuroSCORE II fue del 5,5% y la de la Society of Thoracic Surgeons, del 7,8%. La presión sistólica pulmonar fue de 40,5 mmHg y la fracción de eyección del ventrículo izquierdo, del 62%. Todos los pacientes presentaban fibrilación auricular y ninguno tenía implantado un marcapasos. A todos se los había desestimado para cirugía por el elevado riesgo quirúrgico, la fragilidad o las comorbilidades. Los procedimientos se llevaron a cabo con anestesia general y guía por ecocardiografía trasesofágica y fluoroscopia, con un tiempo medio de 260±68 min.
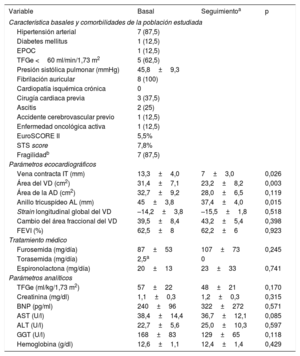
Características basales y evolución de las variables ecocardiográficas, analíticas y terapéuticas durante el seguimientoa
| Variable | Basal | Seguimientoa | p |
|---|---|---|---|
| Característica basales y comorbilidades de la población estudiada | |||
| Hipertensión arterial | 7 (87,5) | ||
| Diabetes mellitus | 1 (12,5) | ||
| EPOC | 1 (12,5) | ||
| TFGe <60 ml/min/1,73 m2 | 5 (62,5) | ||
| Presión sistólica pulmonar (mmHg) | 45,8±9,3 | ||
| Fibrilación auricular | 8 (100) | ||
| Cardiopatía isquémica crónica | 0 | ||
| Cirugía cardiaca previa | 3 (37,5) | ||
| Ascitis | 2 (25) | ||
| Accidente cerebrovascular previo | 1 (12,5) | ||
| Enfermedad oncológica activa | 1 (12,5) | ||
| EuroSCORE II | 5,5% | ||
| STS score | 7,8% | ||
| Fragilidadb | 7 (87,5) | ||
| Parámetros ecocardiográficos | |||
| Vena contracta IT (mm) | 13,3±4,0 | 7±3,0 | 0,026 |
| Área del VD (cm2) | 31,4±7,1 | 23,2±8,2 | 0,003 |
| Área de la AD (cm2) | 32,7±9,2 | 28,0±6,5 | 0,119 |
| Anillo tricuspídeo AL (mm) | 45±3,8 | 37,4±4,0 | 0,015 |
| Strain longitudinal global del VD | –14,2±3,8 | –15,5±1,8 | 0,518 |
| Cambio del área fraccional del VD | 39,5±8,4 | 43,2±5,4 | 0,398 |
| FEVI (%) | 62,5±8 | 62,2±6 | 0,923 |
| Tratamiento médico | |||
| Furosemida (mg/día) | 87±53 | 107±73 | 0,245 |
| Torasemida (mg/día) | 2,5a | 0 | |
| Espironolactona (mg/día) | 20±13 | 23±33 | 0,741 |
| Parámetros analíticos | |||
| TFGe (ml/kg/1,73 m2) | 57±22 | 48±21 | 0,170 |
| Creatinina (mg/dl) | 1,1±0,3 | 1,2±0,3 | 0,315 |
| BNP (pg/ml) | 240±96 | 322±272 | 0,571 |
| AST (U/l) | 38,4±14,4 | 36,7±12,1 | 0,085 |
| ALT (U/l) | 22,7±5,6 | 25,0±10,3 | 0,597 |
| GGT (U/l) | 168±83 | 129±65 | 0,118 |
| Hemoglobina (g/dl) | 12,6±1,1 | 12,4±1,4 | 0,429 |
AD: aurícula derecha; AL: anterolateral; ALT: alanina aminotransferasa; AST: aspartato aminotransferasa; BNP: péptido natriurético cerebral; EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; GGT: gamma glutamiltransferasa; IT: insuficiencia tricuspídea; STS: Society of Thoracic Surgeons; TFGe: tasa de filtrado glomerular estimada; VD: ventrículo derecho.
Las variables ecocardiográficas comparan el estudio basal con el realizado 3 meses tras el implante del Cardioband. Para el resto de las variables se ha considerado la última medición o valoración realizada durante el total de tiempo de seguimiento (9,03±3,67 meses).
Según los criterios de fragilidad de Fried et al.5.
Salvo otra indicación, las variables cualitativas se expresan en n (%) y las cuantitativas, en media±desviación estándar.
El éxito técnico del procedimiento (definido como el éxito del acceso, el despliegue, la colocación del implante y la reducción septolateral durante el procedimiento y el alta según lo establecido previamente)4 fue del 100%, aunque en un procedimiento no se consiguió implantar la totalidad de los anclajes, ya que en el tramo final el dispositivo se soltó del catéter por torsión de la banda durante el implante, pero a pesar de ello se consiguió el fruncido final. La estancia hospitalaria media fue de 8 días. Como complicación reseñable, una paciente sufrió la oclusión de un ramo posterolateral de la coronaria derecha por tracción tras el fruncimiento del Cardioband, que no afectó a la función ventricular. Ningún paciente falleció o sufrió complicación isquémica o hemorrágica relacionada con el procedimiento.
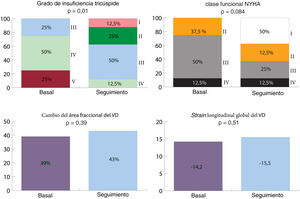
Tras un seguimiento medio de 9±3,67 meses, todos los pacientes se encuentran vivos salvo un varón de 80 años que estaba en situación de cor pulmonale y falleció a los 4 meses. El 62,5% de los pacientes se encontraban en clase funcional de la New York Heart Association I-II durante el seguimiento tras el implante del Cardioband, en comparación con el 37,5% basal (figura 1). Respecto a los síntomas congestivos, en situación basal todos los pacientes presentaban edema periférico, que se redujo a 4 pacientes (50%) en el seguimiento. Hubo una disminución significativa del grado de IT valorada mediante la vena contracta y la clasificación de Hahn et al.1 (p=0,01). Se observó también una reducción significativa del anillo tricuspídeo y el área telediastólica del ventrículo derecho, pero no se detectaron cambios significativos en los parámetros de contractilidad del ventrículo derecho ni el grado de insuficiencia mitral. Tampoco hubo diferencias respecto al tratamiento diurético o los parámetros de función hepática y renal.
Evolución de variables clínicas y ecocardiográficas durante el seguimiento*. Los grados de insuficiencia tricuspídea se clasifican del I (ligera) al V (torrencial). NYHA: clase funcional de la New York Heart Association; VD: ventrículo derecho.
*Las variables ecocardiográficas comparan el estudio basal con el realizado 3 meses tras el implante del Cardioband. Para la NYHA se ha considerado la última valoración realizada durante el tiempo de seguimiento total (9,03±3,67 meses).
A pesar de la limitación del reducido tamaño muestral, los resultados indican que el implante de Cardioband en pacientes con IT grave-torrencial sintomática parece una alternativa segura y eficaz, que consigue una mejoría sintomática a medio plazo y una disminución del anillo tricuspídeo y el grado de insuficiencia valvular.
Puede resultar un procedimiento fútil para los pacientes con hipertensión pulmonar grave y situación terminal, como ocurrió con un paciente. Los cables de marcapasos no suponen una contraindicación, aunque se debe excluir que el cable esté adherido a algún velo y esta sea la causa de la IT. Después del implante del Cardioband sí se puede pasar un cable o implantar un marcapasos sin cables. Estos resultados concuerdan con los del estudio primario TRI-REPAIR, aunque en la presente serie se incluyó a pacientes con IT moderada. Son necesarios nuevos estudios y un seguimiento clínico más prolongado para confirmar los datos prometedores de esta novedosa alternativa de tratamiento percutáneo.
FINANCIACIÓNEste artículo no ha recibido ningún tipo de financiación.
CONTRIBUCIÓN DE LOS AUTORESConcepto y diseño del estudio: Á. Sánchez-Recalde y J. Solano-López. Redacción del manuscrito: Á. Sánchez-Recalde y J. Solano-López. Adquisición, análisis e interpretación de los datos: J. Solano-López, A. García Martín y A. González Gómez. Revisión crítica del manuscrito: J.L. Zamorano, C. Fernández-Golfín, A. García Martín y A. González Gómez.
CONFLICTO DE INTERESESÁ. Sánchez-Recalde es editor asociado de Revista Española de Cardiología; se ha seguido el procedimiento editorial establecido en la Revista para garantizar la gestión imparcial del manuscrito.
Agradecemos a la Dra. Luisa Salido Tahoces y a la Dra. Rocío Hinojar-Baydes su inestimable revisión crítica del artículo.