Los datos a largo plazo tras el implante de un stent en el tronco coronario izquierdo (TCI) son escasos, especialmente en lo que respecta a los stents liberadores de fármacos (SLF) de nueva generación. El objetivo de este análisis fue proporcionar los resultados clínicos a 10 años de los pacientes a los que se les ha realizado una intervención coronaria percutánea del TCI con diferentes generaciones de SLF.
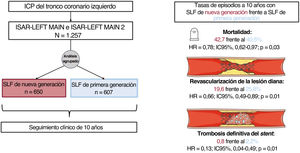
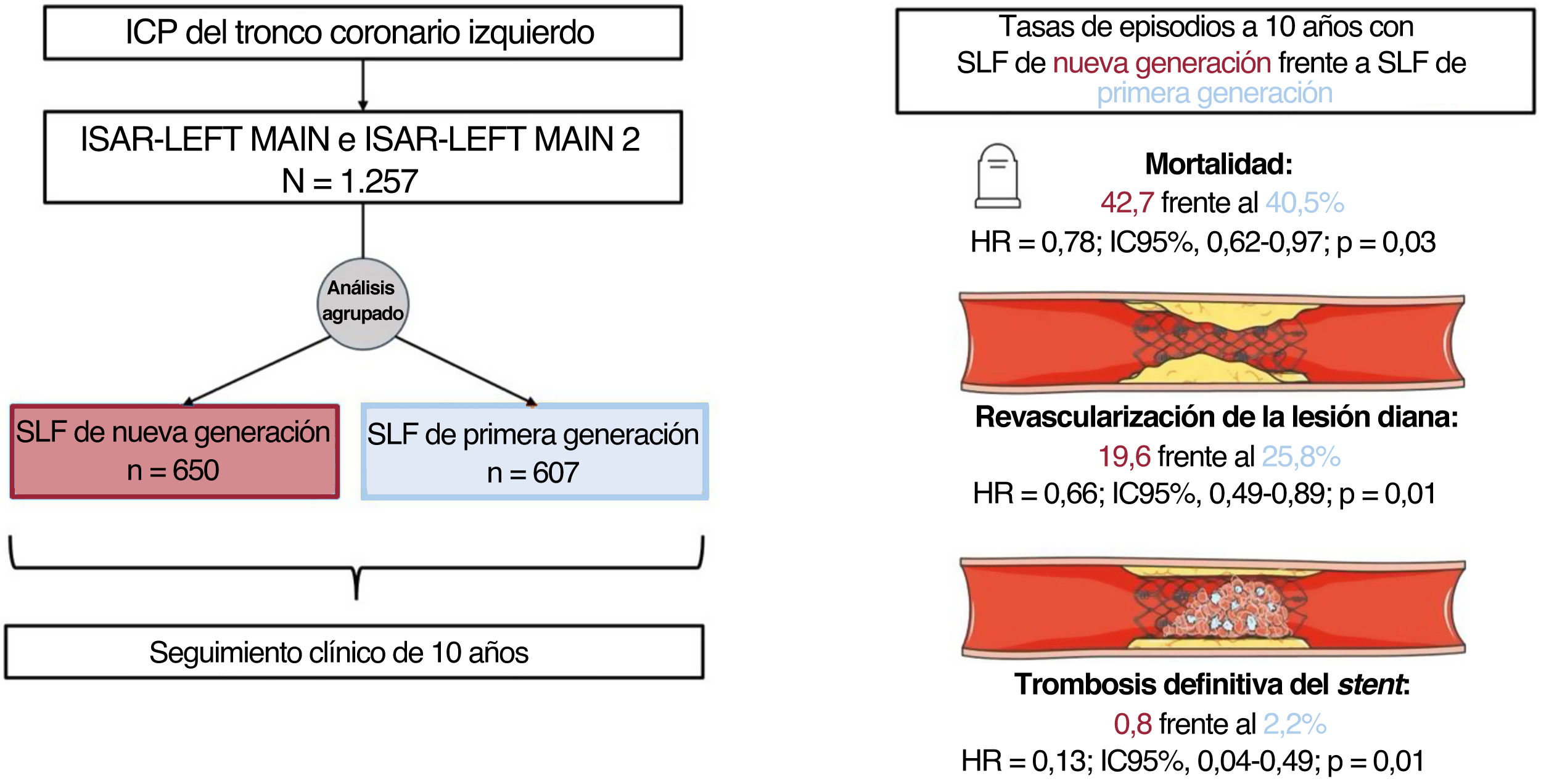
MétodosSe agruparon los datos de pacientes individuales de los ensayos aleatorizados ISAR-LEFT MAIN e ISAR-LEFT MAIN 2, y se obtuvo un seguimiento clínico a 10 años. Se utilizó el método de Kaplan-Meier para calcular las tasas de episodios. Los principales criterios de valoración fueron la mortalidad por cualquier causa, el infarto de miocardio, la revascularización de la lesión diana y la trombosis definitiva del stent.
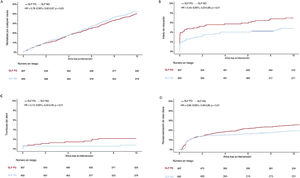
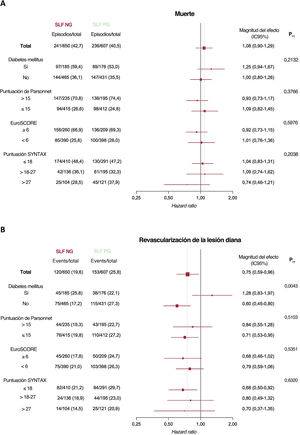
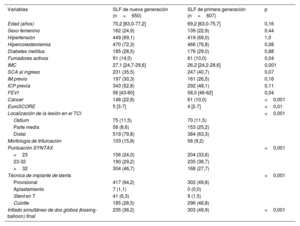
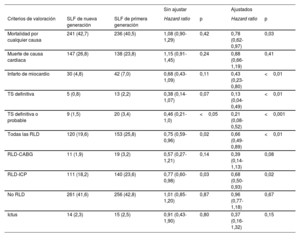
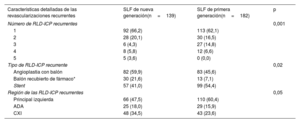
ResultadosSe incluyó en este análisis a un total de 1.257 pacientes, de los cuales 650 se trataron con SLF de nueva generación y 607 con SLF de primera generación. A los 10 años, la tasa de mortalidad fue superior al 40% en ambos grupos. Tras el ajuste estadístico, la mortalidad a los 10 años se redujo significativamente en los pacientes tratados con SLF de nueva generación en comparación con los tratados con SLF de primera generación (HRaj=0,78; IC95%, 0,62-0,97). Después de 10 años, el riesgo de infarto de miocardio (HRaj=0,43; IC95%, 0,23-0,80), revascularización de la lesión diana (HRaj=0,66; IC95%, 0,49-0,89) y trombosis definitiva del stent (HRaj=0,13; IC95%, 0,04-0,49) se redujo significativamente con los SLF de nueva generación en comparación con los de primera generación.
ConclusionesLos pacientes a los que se les ha realizado una intervención coronaria percutánea por enfermedad del TCI tienen una elevada mortalidad a 10 años independientemente de la generación de SLF. El uso de SLF de nueva generación en pacientes con enfermedad del TCI se asocia a un mejor rendimiento clínico a largo plazo en comparación con los SLF de primera generación.
Palabras clave
Identifíquese
¿Aún no es suscriptor de la revista?
Comprar el acceso al artículo
Comprando el artículo el pdf del mismo podrá ser descargado
Precio: 19,34 €
Teléfono para incidencias
De lunes a viernes de 9h a 18h (GMT+1) excepto los meses de julio y agosto que será de 9 a 15h