La estrategia de tratamiento en el infarto agudo de miocardio (IAM) ha cambiado sustancialmente en las últimas décadas. El enorme impacto de la fibrinolisis en los años ochenta se ha mejorado por la gran efectividad y la seguridad de la angioplastia primaria en los noventa, que redujeron significativamente la mortalidad hospitalaria. Sin embargo, y a pesar de la evidencia disponible1, su aplicación no se ha generalizado y muestra una enorme variabilidad clínica. En línea con las recomendaciones de las sociedades europea y española de cardiología, en España se han puesto en marcha programas en red para incrementar el uso y mejorar el acceso de los pacientes con IAM a la angioplastia primaria, primeramente en una comunidad autónoma uniprovincial (Murcia) en 2001, y posteriormente en una multiprovincial2 (Galicia) a mediados de 2005. Este fue el PROgrama GALlego de atención al Infarto Agudo del Miocardio (PROGALIAM).
El PROGALIAM intenta fomentar y facilitar el acceso a la angioplastia primaria estableciendo un único protocolo de atención al IAM en los distintos niveles asistenciales, con actuaciones coordinadas bajo un modelo organizativo en red, cuyo nodo para el área sur de Galicia es el Complejo Hospitalario Universitario de Vigo (CHUVI). El proceso está coordinado por la central del servicio de transporte y asistencia urgente 061 (servicio 061), que organiza la atención y el traslado de pacientes desde el ámbito extrahospitalario e interhospitalario al CHUVI y los retorna tras la angioplastia primaria a su centro de procedencia, según su estabilidad clínica.
La implementación del PROGALIAM en Galicia fue particularmente compleja, al ser una comunidad multiprovincial de 2.737.370 habitantes, con acceso desfavorable y alta dispersión demográfica. Sin embargo, en el análisis de las isocronas de transporte por carretera realizado por el servicio 061, observamos que en menos de 120min podría estar cubierto el 97% de la población.
La Unidad de Hemodinámica y Cardiología Intervencionista del CHUVI es el centro de referencia para angioplastia primaria en el sur de Galicia, con cobertura ininterrumpida, y tiene siete centros secundarios sin disponibilidad de angioplastia primaria a distancias entre 10 y 125km. La activación del protocolo se basó en el diagnóstico de IAM en el ámbito prehospitalario (por los médicos del servicio 061 o de atención primaria) u hospitalario (por los servicios de urgencias primordialmente) mediante sospecha clínica y confirmación electrocardiográfica.
Con base en este programa, realizamos un análisis en 2.353 pacientes con IAM remitidos a la Unidad de Hemodinámica y Cardiología Intervencionista del CHUVI para angioplastia primaria entre 2005 y 2010. Las urgencias extrahospitalarias fueron el primer contacto con el sistema sanitario más frecuentemente utilizado por los pacientes (46,4%), seguido por las urgencias hospitalarias (32,5%) y directamente el servicio 061 (17%). De los pacientes cuyo primer contacto fue la urgencia hospitalaria, el 16,5% acudió inicialmente al Servicio de Urgencias del CHUVI y el 83,5% fue trasladado desde un hospital secundario (el 23,3% con una distancia < 10km, el 40,7% a 10-50km y el 19,5% a más de 50 km).
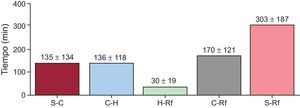
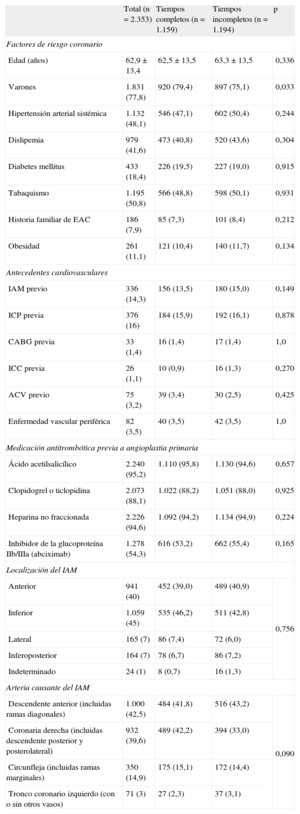
La tabla muestra las características de la población tratada. Se implantó un solo stent al 72% de los pacientes, convencional en el 68%, y se logró éxito angiográfico en más del 92% de los casos. La figura muestra los tiempos totales de isquemia-reperfusión en los 1.159 pacientes con registro completo de tiempos de respuesta y asistencia médica.
Características basales de la población del estudio
| Total (n=2.353) | Tiempos completos (n=1.159) | Tiempos incompletos (n=1.194) | p | |
| Factores de riesgo coronario | ||||
| Edad (años) | 62,9±13,4 | 62,5±13,5 | 63,3±13,5 | 0,336 |
| Varones | 1.831 (77,8) | 920 (79,4) | 897 (75,1) | 0,033 |
| Hipertensión arterial sistémica | 1.132 (48,1) | 546 (47,1) | 602 (50,4) | 0,244 |
| Dislipemia | 979 (41,6) | 473 (40,8) | 520 (43,6) | 0,304 |
| Diabetes mellitus | 433 (18,4) | 226 (19,5) | 227 (19,0) | 0,915 |
| Tabaquismo | 1.195 (50,8) | 566 (48,8) | 598 (50,1) | 0,931 |
| Historia familiar de EAC | 186 (7,9) | 85 (7,3) | 101 (8,4) | 0,212 |
| Obesidad | 261 (11,1) | 121 (10,4) | 140 (11,7) | 0,134 |
| Antecedentes cardiovasculares | ||||
| IAM previo | 336 (14,3) | 156 (13,5) | 180 (15,0) | 0,149 |
| ICP previa | 376 (16) | 184 (15,9) | 192 (16,1) | 0,878 |
| CABG previa | 33 (1,4) | 16 (1,4) | 17 (1,4) | 1,0 |
| ICC previa | 26 (1,1) | 10 (0,9) | 16 (1,3) | 0,270 |
| ACV previo | 75 (3,2) | 39 (3,4) | 30 (2,5) | 0,425 |
| Enfermedad vascular periférica | 82 (3,5) | 40 (3,5) | 42 (3,5) | 1,0 |
| Medicación antitrombótica previa a angioplastia primaria | ||||
| Ácido acetilsalicílico | 2.240 (95,2) | 1.110 (95,8) | 1.130 (94,6) | 0,657 |
| Clopidogrel o ticlopidina | 2.073 (88,1) | 1.022 (88,2) | 1.051 (88,0) | 0,925 |
| Heparina no fraccionada | 2.226 (94,6) | 1.092 (94,2) | 1.134 (94,9) | 0,224 |
| Inhibidor de la glucoproteína IIb/IIIa (abciximab) | 1.278 (54,3) | 616 (53,2) | 662 (55,4) | 0,165 |
| Localización del IAM | ||||
| Anterior | 941 (40) | 452 (39,0) | 489 (40,9) | 0,756 |
| Inferior | 1.059 (45) | 535 (46,2) | 511 (42,8) | |
| Lateral | 165 (7) | 86 (7,4) | 72 (6,0) | |
| Inferoposterior | 164 (7) | 78 (6,7) | 86 (7,2) | |
| Indeterminado | 24 (1) | 8 (0,7) | 16 (1,3) | |
| Arteria causante del IAM | ||||
| Descendente anterior (incluidas ramas diagonales) | 1.000 (42,5) | 484 (41,8) | 516 (43,2) | 0,090 |
| Coronaria derecha (incluidas descendente posterior y posterolateral) | 932 (39,6) | 489 (42,2) | 394 (33,0) | |
| Circunfleja (incluidas ramas marginales) | 350 (14,9) | 175 (15,1) | 172 (14,4) | |
| Tronco coronario izquierdo (con o sin otros vasos) | 71 (3) | 27 (2,3) | 37 (3,1) | |
ACV: accidente cerebrovascular; CABG: cirugía de bypass aortocoronario; EAC: enfermedad arterial coronaria; IAM: infarto agudo de miocardio; ICC: insuficiencia cardiaca congestiva; ICP: intervención coronaria percutánea.
Los datos expresan media±desviación estándar o n (%).
Tiempos totales de isquemia-reperfusión (media±desviación estándar). C-H: desde primer contacto médico hasta llegada del paciente a unidad de hemodinámica; C-Rf: desde primer contacto médico hasta reperfusión; H-Rf: desde llegada del paciente a la unidad de hemodinámica hasta reperfusión coronaria; S-C: desde inicio de síntomas hasta primer contacto médico; S-Rf: desde inicio de síntomas hasta reperfusión coronaria.
Los pacientes con acceso directo mediante el servicio 061 mostraron reducciones del 34% (47min) en el tiempo primer contacto médico-reperfusión —mediana, 83 [intervalo intercuartílico, 47-115] min— respecto al acceso por urgencias hospitalarias —mediana, 130 [105-217] min; p < 0,001— y del 37% (50 min) por urgencias extrahospitalarias —mediana, 133 [90-184] min; p<0,001—.
De los pacientes con acceso por urgencias hospitalarias, aquellos con acceso inicial a urgencias del CHUVI tuvieron una mediana de tiempo primer contacto médico-reperfusión de 144 [79-189] min y los pacientes trasladados al CHUVI desde un centro secundario, 142 [101-211] min (p=0,682).
La mortalidad intrahospitalaria total fue del 5,8% (el 4,9% en traslados < 10km al CHUVI, el 4,8% con 10-50km y el 6,2% en > 50km; p=0,670), y al año de seguimiento era del 7,9%; se observa una asociación lineal directa entre menor mortalidad y menos tiempo de retraso a la reperfusión: el 4,7% (51 pacientes) en < 120min; el 6,8% (74 pacientes) en 120-180min; el 7,0% (76 pacientes) en 181-360min y el 10,0% (109 pacientes) en > 360min (p<0,001). Datos similares registraron en el PROGALIAM Área Norte3 con el 0,9% de mortalidad a 30 días entre pacientes con tiempo síntomas-balón < 2h y el 6,7% con > 6h. Las incidencias de eventos adversos durante la fase hospitalaria y al año de seguimiento en nuestro estudio fueron < 4% con el reinfarto y < 1% con accidente cerebrovascular y sangrado mayor, similares a las encontradas en el Código Infarto en Barcelona sur4.
El PROGALIAM Área Sur de Galicia demuestra que, sobre un modelo de red asistencial estructurada, la transferencia rápida de pacientes con IAM para angioplastia primaria desde los distintos niveles asistenciales es factible y segura aun en zonas de difícil acceso y gran dispersión poblacional, y obtiene altas tasas de reperfusión y baja mortalidad.
En nuestra población detectamos una demora importante desde el inicio de síntomas hasta el contacto médico, lo que impacta desfavorablemente en los tiempos de reperfusión; sin embargo, la activación del sistema mediante el servicio 061 acorta en más de un tercio el retraso entre el primer contacto médico y la reperfusión en comparación con las otras vías de acceso para angioplastia primaria disponibles, por lo que su promoción es fundamental. Igualmente, la optimización en las estrategias de diagnóstico y traslado precoz desde los ámbitos hospitalario y extrahospitalario mediante la estandarización de un protocolo único de actuación es vital para mantener el beneficio de la angioplastia primaria y lograr mayor apego a los tiempos recomendados por las guías. Implementar programas educativos sobre salud cardiovascular dirigidos a la población general e informar sobre los protocolos de actuación al personal sanitario y las estructuras intermedias es necesario para lograr reducir los tiempos de isquemia-reperfusión y, por lo tanto, mejorar el pronóstico de estos pacientes.