Full English text available from: www.revespcardiol.org/en
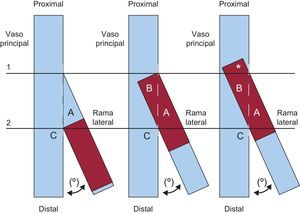
INTRODUCCIÓNLas lesiones situadas en una bifurcación arterial clásicamente han supuesto un reto para el intervencionismo coronario percutáneo1. En la época de la angioplastia con balón, estas intervenciones se asociaban a mayor riesgo de oclusión vascular, especialmente en la rama lateral, y también a mayor tasa de reestenosis. Los resultados subóptimos en el vaso principal que a veces era preciso aceptar (por miedo a perder la rama lateral) y el mayor contenido en fibras elásticas de estos segmentos coronarios parecían explicar, al menos en parte, estos problemas. Con la llegada de los stents, el tratamiento de las bifurcaciones cambió radicalmente. Tras implantar un stent, es posible «garantizar» un excelente resultado inmediato en el vaso principal y evitar los problemas derivados del retroceso elástico tardío propio de estas lesiones. Sin embargo, el stent en el vaso principal «enjaula» la rama lateral y puede comprometer su ostium por desplazamiento de la placa o de la propia carina1. A su vez, implantar un stent en la rama lateral supone un reto todavía mayor. Como se puede apreciar en la figura, el implante de stent en la rama lateral frecuentemente conlleva importantes problemas técnicos, que se agravan por la necesidad de implantar un stent en el vaso principal. El problema fundamental se presenta en los pacientes con ramas laterales importantes en los que el resultado de la intervención condicionará la evolución clínica.
Representación esquemática de una bifurcación coronaria con una angulación entre sus ramas (°) que ilustra los problemas que plantea implantar un stent en la porción más proximal de la rama lateral. La línea horizontal 1 representa la salida inicial (proximal) de la rama lateral mientras que la línea horizontal 2 representa la localización de la carina (C). En la imagen de la izquierda, el stent (representado en rojo) se ajusta perfectamente a la carina (línea horizontal 2) para que no protruya a la rama principal. Esta estrategia tiene el problema de que toda la enfermedad presente en la parte proximal de la rama lateral (triángulo azul A) no quedará cubierta por el stent. En cambio, en la imagen del centro, el stent (en rojo) se ajusta perfectamente al nacimiento de la rama lateral (línea horizontal 1) y cubre perfectamente toda la enfermedad proximal de esta rama (triángulo rojo A). El problema de esta estrategia es que la parte medial de este stent protruye mucho al vaso principal (triángulo rojo B). En la práctica clínica habitual (imagen derecha), la parte más proximal del stent (*) incluso puede quedar por encima del nacimiento de la rama lateral (línea horizontal 1). En estas dos últimas situaciones, es necesario aplastar (crush) toda la parte medial y proximal del stent implantado en la rama lateral con otro stent en el vaso principal (no ilustrado). De esta forma, la rama lateral queda doblemente enjaulada y, además, en la zona inmediatamente proximal a la salida de la rama lateral hay tres capas (*) de metal en la pared del vaso principal. Esta figura se muestra a todo color solo en la versión electrónica del artículo.
El resultado del tratamiento de las bifurcaciones depende de múltiples factores, entre los que se debe destacar el tamaño de los vasos implicados, el ángulo que forman, si está afectado el ostium de la rama lateral, la morfología de la carina y el volumen, la distribución y las características de la placa de ateroma que condiciona la estenosis luminal1–4. Aunque se han propuesto innumerables clasificaciones angiográficas para categorizar las lesiones en bifurcación, hasta hace poco ninguna de ellas había conseguido aceptación universal debido a su complejidad y su valor incierto para guiar la intervención. Se debe recordar que la propia bifurcación dificulta la valoración angiográfica de la gravedad de la estenosis en los diferentes segmentos arteriales implicados. Así, a pesar del uso de múltiples proyecciones, los fenómenos de acortamiento y de superposición de ramas son habituales. De hecho, las bifurcaciones son una de las principales fuentes de variabilidad en la puntuación SYNTAX (SYNergy between percutaneous coronary intervention with TAXus and cardiac surgery). Además, la presencia de bifurcaciones penaliza de manera importante los resultados esperables con el intervencionismo coronario percutáneo según este sistema de puntuación. Sin duda, la clasificación más aceptada hoy en día a nivel internacional es la de Medina et al3, propuesta por primera vez desde las páginas de esta revista hace ya 8 años. Esta clasificación es muy superior a las demás, en primer lugar, por su sencillez y su lógica y, en segundo lugar, porque describe gráficamente lo fundamental de la anatomía de cualquier bifurcación (es decir, que estén afectados [1] o no [0] el vaso principal antes de la rama, después de la rama y, finalmente, la propia rama)3. Aunque es muy práctica para guiar el intervencionismo coronario percutáneo, debemos recordar que la apariencia angiográfica de una lesión no se relaciona bien con la localización real de la placa de ateroma. Solo las técnicas tomográficas de imagen intracoronaria permiten visualizar la presencia y la distribución de la placa de ateroma con respecto a la luz vascular, así como las características de la carina5,6. En realidad, se requiere una reconstrucción tridimensional completa de la placa y la luz residual para entender el complejo sustrato anatómico de cada bifurcación. También se sabe que, atendiendo a la distribución del estrés de cizallamiento (shear stress) generado por el divisor del flujo, lo más frecuente es que las técnicas de imagen demuestren escasa afección ateromatosa a nivel de la carina, mientras que, de forma característica, la placa se localiza en las paredes arteriales opuestas al divisor del flujo5,6. Además, la morfología de la propia carina puede ayudar a predecir las consecuencias de su desplazamiento mecánico. Finalmente, también se ha aprendido que la composición histológica de las placas de ateroma tiende a ser diferente en cada localización (de nuevo en relación con el shear stress)6. En este sentido, se ha apuntado que las técnicas de caracterización tisular (bien con histología virtual, bien con tomografía de coherencia óptica) podrían ayudar a guiar el tratamiento de las bifurcaciones6.
ESTRATEGIAS TERAPÉUTICASHace una década proliferaron múltiples estrategias, más o menos ingeniosas, que intentaban garantizar un buen resultado final tanto en el vaso principal como en la rama lateral1. Con las técnicas de «doble stent» se logra un buen resultado anatómico en ambos vasos incluso en las bifurcaciones más complejas. Sin embargo, estas técnicas son más laboriosas, y en el intervencionismo las técnicas más complejas siempre pagan el precio de una mayor tasa de complicaciones agudas1. Además, habitualmente se requiere de intervenciones secuenciales con dilataciones a diferentes niveles y la finalización del procedimiento con un inflado final simultáneo de un balón en cada rama (kissing balloon) para asegurar un excelente resultado en ambos vasos. Como tantas veces se ha visto en medicina, cuando se proponen múltiples estrategias pero ninguna de ellas logra imponerse a las demás, se debe concluir que todavía no se ha resuelto el problema1. En el presente caso, aparentemente, una «simple» cuestión mecánica. ¿O no tan simple?
Atendendo a la anatomía y la angulación entre los vasos, se han empleado técnicas de stent en T o en V, en las que el solapamiento de los stents en el vaso principal es mínimo. A su vez, las técnicas en pantalón, culotte, kissing stent o con aplastamiento intencionado de la porción proximal de uno de los stents (técnica de crush) intentan dar una respuesta satisfactoria al reto que implica cubrir con metal toda la lesión (rama principal, carina y porción proximal de la rama lateral). Estas técnicas complejas siempre se asocian con una mayor o menor distorsión mecánica de los stents implantados. De hecho, en la zona más proximal de la bifurcación, a nivel del vaso principal, suele quedar más de una capa de metal contra la pared vascular (con algunas técnicas, hasta tres capas de metal superpuestas). Las técnicas complejas de doble stent se han asociado con un mayor número de complicaciones agudas y resultados clínicos y angiográficos tardíos que no son mejores que los obtenidos con estrategias más sencillas1,7–9. No obstante, también se debe recordar que, en la clínica diaria, las técnicas complejas se emplean precisamente en las situaciones más adversas o como estrategias de rescate cuando las técnicas más simples han fracasado.
Actualmente se recomienda utilizar una estrategia simple y evitar, siempre que sea posible, el stent en la rama (stent provisional). La opción más popular consiste en implantar un stent en el brazo principal y dilatar con balón la rama lateral cuando esta presenta enfermedad grave. La dilatación de la rama lateral se puede realizar antes o después del implante de stent en la rama principal. Aunque esta técnica se asocia a peores resultados angiográficos inmediatos en la rama lateral, múltiples estudios aleatorizados han demostrado que a largo plazo proporciona unos resultados similares (o incluso mejores) que las técnicas complejas o de doble stent7–9.
Por otra parte, la complejidad anatómica inherente a las bifurcaciones coronarias ha estimulado el desarrollo de dispositivos diseñados específicamente para su tratamiento. Estos stents, habitualmente conocidos como stents «dedicados», tienen unos sofisticados diseños estructurales que les permiten adaptarse fielmente a los cambios de calibre y a las caprichosas angulaciones que definen estas bifurcaciones10. Otras veces su estructura está pensada para facilitar técnicas de doble stent. Sin embargo, los stents dedicados son algo más difíciles de utilizar y requieren cierta curva de aprendizaje para garantizar unos resultados adecuados10. Además, a pesar de su innegable atractivo, todavía no se dispone de resultados clínicos que avalen, de modo concluyente, su superioridad sobre los stents convencionales. Finalmente, la mayoría de los modelos de stents dedicados actualmente disponibles todavía no son farmacoactivos, y esto, ciertamente, limita su atractivo en estas lesiones con alto riesgo de reestenosis.
La llegada de los stents farmacoactivos ha supuesto un avance muy importante en el tratamiento de las lesiones en bifurcación. Su uso reduce drásticamente la tasa de reestenosis tanto en el vaso principal como en la rama lateral. Sin embargo, los stents farmacoactivos tampoco han logrado que los resultados de las técnicas complejas o de doble stent sean superiores a técnicas simples de «stent provisional» utilizando un único stent farmacoactivo en el vaso principal. Más recientemente, la aparición de dispositivos vasculares completamente reabsorbibles ha suscitado interés. Inicialmente se consideraba que estos dispositivos no eran adecuados para estas lesiones, ya que el mayor perfil de sus elementos estructurales podría facilitar la oclusión de las ramas laterales. Además, su composición plástica los haría más susceptibles a presentar daños estructurales cuando fuera necesario dilatar a través de sus celdas. Sin embargo, al desaparecer por completo de la pared vascular, estos dispositivos «liberarían» las ramas inicialmente enjauladas y también evitarían el riesgo tardío asociado a la superposición o deformación de sus elementos estructurales. Actualmente se está investigando intensamente el valor de estos dispositivos en pacientes con lesiones en bifurcación.
RELEVANCIA DE ALGUNOS ASPECTOS TÉCNICOSCuando la rama lateral es importante, todos los investigadores recomiendan protegerla con una guía para garantizar el acceso posterior1. Una vez implantado el stent en el vaso principal, la guía de la rama lateral queda temporalmente «atrapada» entre el stent y la pared del vaso. Sin embargo, en caso de oclusión, esta guía permite conocer la localización exacta de la rama y mantiene un ángulo de salida más favorable que facilita su acceso. Si se precisa una intervención en la rama lateral, se debe volver a introducir por ella una guía, pero esta vez desde el centro del stent del vaso principal1. De hecho, el lugar exacto de entrada de la guía hacia la rama lateral es importante. Así, estudios con tomografía de coherencia óptica indican que los resultados son mucho mejores —y la distorsión del stent, menor— cuando la entrada a la rama lateral se hace por una celda relativamente distal del stent del vaso principal11.
Como el tratamiento de la rama lateral puede no ser fácil, parece razonable asegurarse de que esté indicado. Muchas ramas «enjauladas» presentan lesiones ostiales que angiográficamente parecen graves pero que funcionalmente no son significativas12. Esto se debe, en primer lugar, a la mencionada dificultad para valorar estas lesiones ostiales y, en segundo lugar, a que el propio stent puede generar imágenes lineales difíciles de interpretar. En este contexto, los estudios con guía de presión permiten analizar la repercusión fisiológica de estas lesiones ostiales. No es infrecuente comprobar que estas lesiones no son funcionalmente significativas y que, por lo tanto, no precisan tratamiento12.
Otros aspectos técnicos también tienen implicaciones prácticas. Una cuestión clásica es si es mejor predilatar la rama lateral antes de implantar el stent en el vaso principal o si, por el contrario, es preferible tratar la rama lateral solo tras implantar el stent en la rama principal. Se ha señalado que la primera estrategia podría evitar la necesidad de tratamiento posterior de la rama o facilitar su tratamiento definitivo tras el implante de stent en el vaso principal. Otros autores, sin embargo, consideran que la predilatación de la rama lateral suele causar disecciones que pueden dificultar el paso de la guía o complicar su tratamiento definitivo.
ESTUDIOS ACTUALESEn el artículo publicado en Revista Española de Cardiología, Song et al13 presentan un interesante estudio que analiza los efectos de la «predilatación» de la rama lateral en lesiones coronarias en bifurcación tratadas con una técnica simple de stent provisional. En todos los casos estaba afectada la rama lateral. Ese estudio es parte del registro COBIS (COronary BIfurcation Stent), auspiciado por la Sociedad Coreana de Cardiología Intervencionista, en el que participaron 16 centros. El objetivo primario fue comparar la tasa de «fallo del vaso diana» (valoración combinada de muerte cardiaca, infarto de miocardio o revascularización del vaso responsable) entre los pacientes a quienes se había predilatado la rama lateral antes de implantar el stent del vaso principal (n=175) y aquellos a los que no (n=662)13. En el grupo con predilatación (el 21% del total), había mayor prevalencia de pacientes diabéticos y de lesiones complejas. Además, en este grupo la estenosis de la rama lateral fue más grave y se realizó más frecuentemente una dilatación final en kissing balloon. Los pacientes con predilatación precisaron más frecuentemente el paso a una estrategia de doble stent, pero consiguieron mayor éxito angiográfico en la rama lateral. Las oclusiones agudas de la rama lateral fueron muy raras y similares en ambos grupos. Sin embargo, tras un seguimiento clínico de 2 años, la tasa de fallo del vaso diana fue significativamente mayor (el doble) en el brazo con predilatación (el 14,3 frente al 6,8%; p=0,002) debido a la mayor necesidad de revascularización (el 12,0 frente al 5,6%; p=0,003)13. La mayoría de estas reintervenciones se realizaron en el vaso principal. Además, la predilatación de la rama se identificó como un predictor independiente del fallo del vaso diana. Para descartar que estos resultados pudieran deberse a la presencia de factores de confusión, se realizó un ajuste multivariable convencional y, después, otro análisis comparando dos subpoblaciones seleccionadas (135 pares de pacientes similares) elegidas tras ajustar sus características con la metodología de propensity score (que intenta evitar los sesgos inducidos por el tratamiento recibido). Los resultados de ambos análisis fueron concordantes. Finalmente, los hallazgos también fueron consistentes cuando se analizaron varios subgrupos anatómicos de especial relevancia. Solo hubo una interacción significativa entre el tipo de intervención y el resultado obtenido ante la presencia de calcio en la rama lateral, que empeoraba todavía más los resultados obtenidos cuando se realizaba una predilatación. Este trabajo tiene la fortaleza de basarse en un análisis centralizado con angiografía cuantitativa en el que se analizaron ocho segmentos arteriales diferentes en cada bifurcación. Finalmente, se debe destacar que se obtuvo el seguimiento clínico completo de todos los pacientes y que la adjudicación de eventos adversos corrió a cargo de un comité independiente13.
El estudio es de indudable interés práctico y sugiere que, en las lesiones en bifurcación consideradas para una estrategia de stent provisional, no debe realizarse la predilatación de la rama lateral. Sin embargo, para una interpretación adecuada del estudio, es preciso tener en cuenta algunas consideraciones metodológicas13. En primer lugar, se trata de un análisis retrospectivo de los pacientes incluidos en el registro COBIS. Se sabe que, independientemente de la calidad de la base de datos utilizada, es muy difícil establecer a posteriori los motivos reales por los que se predilató la rama lateral. También es posible que algunas partes del procedimiento no quedaran grabadas, lo que dificulta análisis posteriores. Sin embargo, el elegante y exhaustivo ajuste estadístico realizado para tener en cuenta la influencia de las variables clínicas y anatómicas que podrían haber actuado como confusoras, es metodológicamente muy sólido y, en principio, capaz de disipar estas dudas. No obstante, no es posible descartar completamente que otras variables no medidas pudieran haber condicionado los resultados finales. En otras palabras, es posible que el operador realmente eligiera predilatar la rama lateral en las bifurcaciones más complejas y que sea este hecho, y no la predilatación per se, lo que explique los peores resultados tardíos obtenidos en esta cohorte de pacientes. La mayor gravedad en la estenosis del origen de la rama lateral y la mayor necesidad de kissing balloon y doble stent final en este subgrupo podrían apuntar en esa dirección. Por otra parte, hay que tener en cuenta que se excluyó del análisis actual hasta un 25% de los pacientes del registro COBIS, por diferentes motivos (imágenes inadecuadas, oclusión inicial de la rama lateral, técnica electiva de doble stent), lo que indica que la población es una muestra seleccionada y, por lo tanto, podría no ser representativa de los pacientes con bifurcación tratados en la práctica diaria. Por último, sorprende que un tratamiento inicial sobre la rama antes del implante de stent en el vaso principal penalice tanto la revascularización tardía del vaso principal, pero los autores no adelantan ninguna hipótesis que explique convincentemente este fenómeno.
¿Hay otros estudios actuales sobre este tema? Un estudio aleatorizado realizado muy recientemente en España se diseñó precisamente para analizar los efectos de la predilatación de la rama lateral14. En este estudio controlado, Pan et al incluyeron un total de 372 pacientes con lesiones en bifurcación (187 asignados a predilatación de la rama lateral y 185 sin predilatación). La rama debía tener una afectación significativa de su ostium y ser > 2,25mm de diámetro, y la estrategia inicial siempre fue la de stent provisonal en T en la rama lateral. Al final del procedimiento, se realizó bien dilatación secuencial, bien kissing balloon, a criterio del operador. El objetivo primario de valoración (la presencia de un flujo TIMI [Thrombolysis In Myocardial Infarction] 0-1 en la rama lateral inmediatamente tras implantar el stent del vaso principal) fue significativamente menor (el 1 frente al 10%; p<0,001) en el grupo con predilatación. Sin embargo, la aparición de complicaciones agudas fue similar en ambos grupos, lo que indica que esta oclusión vascular fue un fenómeno transitorio; de hecho, la necesidad de stent en la rama lateral (el 4 frente al 3%) fue muy baja. Es interesante que, tras el implante del stent en el vaso principal, una de cada tres ramas del grupo con predilatación quedó con estenosis<50% y flujo TIMI 3 y no requirieron nuevo tratamiento (diferencia significativa en comparación con el grupo sin predilatación). Desde un punto de vista clínico, ambas estrategias se asociaron con una excelente evolución, y la supervivencia libre de eventos adversos (muerte, infarto, revascularización del vaso) a los 2 años de seguimiento también fue similar (el 92% del grupo de predilatación frente al 90% del grupo sin predilatación)14. Estos excelentes resultados clínicos contrastan con la alta tasa de eventos reportada en el estudio de Song et al13.
Una comparación directa de estos dos estudios es realmente arriesgada por sus diferentes diseño y metodología, pero puede ser reveladora. El estudio de Song et al13 confirma la importancia de los estudios observacionales para formular nuevas hipótesis. Estos estudios suelen incluir mayor número de pacientes, que habitualmente están menos seleccionados, y sus conclusiones pueden ser más extrapolables a la práctica clínica diaria. Sin embargo, solo los estudios aleatorizados que evalúan de manera prospectiva una pregunta directa pueden proporcionar una respuesta definitiva que permita guiar nuestras decisiones clínicas. Es difícil saber si las diferencias encontradas entre ambos estudios se deben a un deficiente ajuste de las características basales en el estudio retrospectivo y observacional coreano13 o a una selección de pacientes más restrictiva en el estudio prospectivo y aleatorizado español14. De cualquier modo, en caso de discrepancias (como en principio parecen haber entre estos estudios), es mejor atender a los resultados del estudio aleatorizado, pero siempre recordando las características de los pacientes incluidos.
CONSIDERACIONES FINALESEs evidente que sabemos cómo tratar las lesiones en bifurcación1. Sin embargo, estas lesiones siguen siendo un reto terapéutico y tienen mayor riesgo de complicaciones. También parece claro que la estrategia del stent provisional, utilizando únicamente un stent farmacoactivo en el vaso principal, es la primera opción de tratamiento para la mayoría de estos pacientes1. Aunque la predilatación sistemática de la rama lateral no puede recomendarse, esta estrategia parece asociarse a menor oclusión de la rama durante el procedimiento y menor necesidad de su tratamiento posterior tras implantar el stent en el vaso principal, pero sin diferencias clínicas a largo plazo. Por consiguiente, esta decisión debe quedar a juicio del operador, a tenor de las características de la lesión, el tipo de intervención planeada y su propia experiencia. Una modificación interesante de esta estrategia consiste en utilizar un balón farmacoactivo (en vez de un balón convencional) para el tratamiento de la rama lateral. Sin embargo, el posible valor de esta novedosa terapia seguirá siendo especulativo mientras no se analice adecuadamente en estudios controlados. También es necesario estar muy atentos a los continuos avances en el campo de los stents farmacoactivos15, especialmente los dedicados a bifurcaciones, que pronto podrían permitir una reconstrucción completa de las lesiones más complejas de manera más segura y eficaz. De nuevo, su adopción sistemática en la clínica16 deberá basarse en estudios controlados que confirmen su superioridad frente a las estrategias más simples.
CONFLICTO DE INTERESESNinguno.