Se cree que la miocardiopatía no compactada (MNC) tiene su origen en una detención del proceso de compactación miocárdica normal que se produce durante la vida intrauterina1. Las manifestaciones clínicas incluyen insuficiencia cardiaca, eventos embólicos y arritmias2. El pronóstico difiere mucho entre distintos estudios y continúa siendo en gran parte desconocido.
El objetivo de este estudio es definir mejor la evolución de los pacientes adultos sintomáticos (definidos como pacientes de edad > 18 años que presentaban insuficiencia cardiaca, arritmias auriculares o ventriculares y eventos embólicos) con MNC y compararla con la de una cohorte contemporánea de pacientes con miocardiopatía dilatada idiopática (MDI).
En este estudio retrospectivo se incluyó a todos los pacientes consecutivos que cumplían los criterios ecocardiográficos de MNC3 tratados en 2 centros terciarios entre 2001 y 2015. Formaban el grupo de comparación todos los pacientes consecutivos con MDI sintomáticos tratados en el Programa de Insuficiencia Cardiaca de uno de los centros participantes entre 2008 y 2015. Se recogieron los datos de los eventos adversos durante el seguimiento, definidos como arritmias ventriculares sostenidas, eventos cardioembólicos, muerte cardiovascular o trasplante cardiaco. El estudio recibió la aprobación de los comités de ética de investigación clínica de ambos centros. El análisis comparativo de los 2 grupos se llevó a cabo con la prueba de Mann-Whitney para las variables continuas y la de la χ2 para las variables discretas. Se realizaron análisis de supervivencia con las curvas de Kaplan-Meier y se evaluaron las diferencias mediante log-rank test. Para determinar si la MNC predecía los resultados en comparación con la MDI, se llevó a cabo un análisis multivariable de riesgos proporcionales de Cox escalonado y retrógrado.
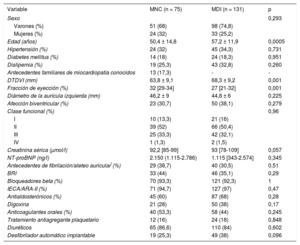
En la tabla se muestran las características iniciales de los pacientes y el tratamiento. Un total de 75 pacientes con MNC cumplían los criterios de inclusión. En 65 (86,7%) pacientes, la insuficiencia cardiaca era el trastorno índice, mientras que 9 (12%) tenían arritmias (6 de origen auricular y 3 con taquicardia ventricular [2 con TV sostenida y estabilidad hemodinámica y 1 con episodios frecuentes de TV no sostenida sintomática]) y en 1 paciente (1,3%) el trastorno inicial fue un evento embólico (ictus); el 17% de los pacientes con MNC tenía antecedentes familiares de miocardiopatía conocidos en el momento del diagnóstico, pero no se había realizado anteriormente un examen de detección sistemática en la familia.
Características iniciales
| Variable | MNC (n = 75) | MDI (n = 131) | p |
|---|---|---|---|
| Sexo | 0,293 | ||
| Varones (%) | 51 (68) | 98 (74,8) | |
| Mujeres (%) | 24 (32) | 33 (25,2) | |
| Edad (años) | 50,4 ± 14,8 | 57,2 ± 11,9 | 0,0005 |
| Hipertensión (%) | 24 (32) | 45 (34,3) | 0,731 |
| Diabetes mellitus (%) | 14 (18) | 24 (18,3) | 0,951 |
| Dislipemia (%) | 19 (25,3) | 43 (32,8) | 0,260 |
| Antecedentes familiares de miocardiopatía conocidos | 13 (17,3) | - | - |
| DTDVI (mm) | 63,8 ± 9,1 | 68,3 ± 9,2 | 0,001 |
| Fracción de eyección (%) | 32 [29-34] | 27 [21-32] | 0,001 |
| Diámetro de la aurícula izquierda (mm) | 46,2 ± 9 | 44,8 ± 6 | 0,225 |
| Afección biventricular (%) | 23 (30,7) | 50 (38,1) | 0,279 |
| Clase funcional (%) | 0,96 | ||
| I | 10 (13,3) | 21 (16) | |
| II | 39 (52) | 66 (50,4) | |
| III | 25 (33,3) | 42 (32,1) | |
| IV | 1 (1,3) | 2 (1,5) | |
| Creatinina sérica (μmol/l) | 92,2 [85-99] | 93 [78-109] | 0,057 |
| NT-proBNP (ng/l) | 2.150 (1.115-2.786) | 1.115 [343-2.574] | 0,345 |
| Antecedentes de fibrilación/aleteo auricular*(%) | 29 (38,7) | 40 (30,5) | 0,51 |
| BRI | 33 (44) | 46 (35,1) | 0,29 |
| Bloqueadores beta (%) | 70 (93,3) | 121 (92,3) | 1 |
| IECA/ARA-II (%) | 71 (94,7) | 127 (97) | 0,47 |
| Antialdosterónicos (%) | 45 (60) | 87 (68) | 0,28 |
| Digoxina | 21 (28) | 50 (38) | 0,17 |
| Anticoagulantes orales (%) | 40 (53,3) | 58 (44) | 0,245 |
| Tratamiento antiagregante plaquetario | 12 (16) | 24 (18) | 0,848 |
| Diuréticos | 65 (86,6) | 110 (84) | 0,602 |
| Desfibrilador automático implantable | 19 (25,3) | 49 (38) | 0,096 |
ARA–II: antagonistas del receptor de la angiotensina II; BRI: bloqueo de rama izquierda; DTDVI: diámetro telediastólico del ventrículo izquierdo; IECA: inhibidores de la enzima de conversión de la angiotensina; MNC: miocardiopatía no compactada; NT-proBNP: fracción aminoterminal del propéptido natriurético cerebral.
Los valores expresan n (%), media ± desviación estándar o mediana [intervalo intercuartílico].
Los pacientes con MDI eran de más edad y tenían mayor diámetro telediastólico del ventrículo izquierdo y menor fracción de eyección.
Se dio seguimiento a los pacientes durante una mediana de 5 (2,4-6,7) años. Durante el seguimiento, 14 (18,7%) pacientes del grupo de MNC sufrieron un primer evento adverso (5 arritmias ventriculares, 3 muertes cardiovasculares, 4 eventos embólicos cerebrovasculares y 2 trasplantes de corazón), frente a 35 (26,7%) del grupo de MDI (13 arritmias ventriculares, 12 muertes cardiovasculares, 3 eventos embólicos cerebrovasculares y 7 trasplantes de corazón). Ninguno de los pacientes con eventos cerebrovasculares había recibido tratamiento con anticoagulantes antes del evento.
En el grupo de MNC, se implantó un DAI a 19 pacientes (25,3%), en 12 de ellos con fines de prevención primaria y en 7, para prevención secundaria. En el grupo de MDI, se implantó un DAI a 48 (36,6%), 24 en prevención primaria y 24 en prevención secundaria. No hubo diferencias estadísticamente significativas entre los grupos respecto a la tasa de implante de DAI. Solo en los pacientes cuya indicación fue la prevención secundaria se observaron tratamientos del DAI durante el seguimiento.
En la figura se muestran las curvas de Kaplan-Meier de supervivencia sin un primer evento clínico y sin muerte cardiovascular o trasplante cardiaco en los 2 grupos. La presencia de una MNC no predijo un resultado diferente de ausencia de un primer evento en comparación con la MDI (hazard ratio = 1,01; intervalo de confianza del 95%, 0,49-2,10; p = 0,98) tras aplicar un ajuste multivariable por edad, diámetro telediastólico del ventrículo izquierdo, fracción de eyección y creatinina sérica.
El resultado principal es que los pacientes adultos sintomáticos con MNC presentaron una incidencia de eventos adversos y una supervivencia similares a las de los pacientes con MDI. La incidencia anual de eventos tromboembólicos fue del 1,06% al año en el grupo de MNC y del 0,62% al año en el grupo de MDI. Tiene interés señalar que en ambos grupos hubo una incidencia elevada de uso de tratamiento anticoagulante, incluso en ritmo sinusal, pero que el diagnóstico de MNC no fue una indicación para el uso de estos fármacos. La baja tasa de eventos tromboembólicos probablemente se deba a esta elevada incidencia, y la anticoagulación con un control estricto del margen terapéutico puede aportar un efecto beneficioso para los pacientes con disfunción ventricular izquierda que están en ritmo sinusal4. La prevalencia de las arritmias ventriculares y la tasa de implantes de DAI no mostraron diferencias significativas entre los 2 grupos.
Este estudio tiene varias limitaciones. En primer lugar, se trata de un estudio retrospectivo con poca potencia estadística. Una limitación importante es que se usó la ecocardiografía como método de diagnóstico solo en los pacientes con MNC, lo que podría haber llevado a sobrestimar el número real de pacientes, dadas las limitaciones que tienen los criterios diagnósticos ecocardiográficos5. A pesar de que se realizó una cardiorresonancia magnética para completar el estudio diagnóstico de 50 pacientes (66,6%) con una MNC ecocardiográfica, el uso de esta técnica de imagen no fue uniforme en la cohorte. Es de destacar que la MNC se confirmó en todos los pacientes explorados por cardiorresonancia magnética. Es importante señalar que solo se llevaron a cabo pruebas genéticas de una minoría de los pacientes. Por último, no se evaluó la presencia de trastornos neuromusculares y todos los pacientes estaban y recibían seguimiento en unidades de insuficiencia cardiaca, lo que puede haber causado un posible sesgo de selección que podría haber influido en los resultados observados.
En conclusión, este estudio no muestra un efecto significativo, en comparación con la MDI, de la MNC en la mortalidad de los pacientes adultos sintomáticos seguidos en unidades especializadas de insuficiencia cardiaca.